
- •Гормоны
- •Гормооны (греч. Ορμόνη) (от греческого hormao - возбуждаю, побуждаю) — биологически активные сигнальные
- •Расположение основных
- •Классификация гормонов по химическому строению
- •Инсулин и пероральные
- •Первичная структура человеческого инсулина
- •Секреция инсулина
- •Единицы действия инсулина МЕ
- •Активность инсулина выражается в единицах действия (ЕД). Это активность 0,04082 мг кристаллического инсулина.
- •Секреция инсулина
- •Механизм секреции инсулина
- •Механизм действия инсулина
- •Механизм действия инсулина
- •Глюкозные транспортёры (ГЛЮТ-GLUT)
- •Глюкозные транспортёры (ГЛЮТ-GLUT)
- •Метаболические эффекты инсулина.
- •Анаболическое действие инсулина
- •Диабет
- •Участие глюкагона и инсулина в гомеостазе глюкозы
- •Типы сахарного диабета
- •Диагностические критерии сахарного диабета (ВОЗ, 1997)
- •Основные симптомы диабета (наиболее
- •Немедикаментозная терапия сахарного диабета
- •Медикаментозная терапия
- •Инсулины (классификация)
- •Короткий инсулин
- •Ультракороткие инсулины
- •Профиль действия аналогов инсулина и стандартных
- •Строение аналогов инсулина
- •Короткий и ультракороткий
- •Аспарт («НовоРапид®»)
- •Преймущества аналогов инсулина
- •Инсулин средней
- •Пролонгаторы инсулина
- •Инсулины промежуточного и длительного действия
- •Длительный инсулин
- •Структура детемира («Левемира®»)
- •Инсулины длительного действия
- •Инсулинотерапия
- •Комбинированные инсулины
- •Преимуществами смешанных препаратов инсулина являются точность дозирования и удобство в применении для пациентов.
- •Побочные эффекты
- •Новые подходы к инсулинотерапии
- •Пероральные гипогликемические средства
- •Бигуаниды (метформин)
- •Самым опасным побочным эффектом бигуанидов является лактацидоз. Однако риск развития лактацидоза на фоне
- •Механизм действия метформина
- •Преимущества метформина
- •Побочные эффекты
- •Производные сульфонилмочевины II
- •Механизм действия производных сульфонилмочевины
- •Побочные эффекты
- •Ингибитор a- глюкозидаз
- •Побочные эффекты
- •Прандиальные регуляторы (меглитиниды)
- •Инсулиновые сенситайзеры (тиазолидиндионы)
- •Механизм действия тиазолидиндионов
- •Действие
- •Побочные эффекты тиазолидиндионов
- •Ингибиторы дипептидилпептидазы VI
- •Ситаглиптин (Янувия
- •Побочные действия
- •Эксенатид ((эксендин-4) Баета
- •Побочное действие
- •Глюкокортикостероиды
- •Ось гипоталамус-гипофиз- надпочечники
- •Регуляция функции гипоталамо- гипофизарно-надпочечниковой системы.
- •Глюкокортикоо́иды, или
- •Кортизон
- •Выход глюкокортикоидов из надпочечников в кровь в течение суток происходит не равномерно, а
- •Геномный и внегеномный механизмы действи
- •Влияние на обмен веществ
- •Влияние на водно-солевой
- •Влияние глюкокортикостероидов на сердечно-сосудистую систему
- •Противосполительное
- •Противовосполительное
- •Иммуномодулирующее и
- •Влияние глюкокортикоидов на
- •Побочные реакции терапии глюкокортикоидами
- •Время и условия возникновения нежелательных реакций при использовании глюкокортикоидов
- •Факторы риска угнетения гипоталамо-
- •Клиника синдрома "отмены"
- •МерыЗа исключениемпрофилактикинеотложныхвторичнойсостояний и специальных надпочечниковойпоказаний применять глюкокортикоидынедостаточностив соответствии с
- •Относительные противопоказания к
- •Заместительная терапия
- •Супрессивная терапия ГК
- •Фармакодинамическая
- •Режимы дозирования глюкокортикоидов при системной фармакодинамической терапии
- •Три фермента принимают участие в синтезе как глюкокортикоидов, так
- •Недостаточность 21-гидроксилазы.

Инсулины длительного действия
Характеризуются значительно большей внутрииндивидуальной предсказуемостью действия по сравнению с обычными человеческими инсулинами. Они медленно всасываются из инъекционного депо и обладают пролонгированным действием., не имеютт выраженного пика действия (что уменьшает вероятность гипогликемии ночью и в промежутках между приемами пищи) и действует до 24 часов, могут вводиться 1 или 2 раза в сутки. Обычная инсулинотерапия сопровождается увеличением массы тела, а пациенты с сахарным диабетом 2 типа обычно имеют избыточный вес, увеличение массы тела на фоне инсулинотерапии считается нежелательным. Исследования с инсулинами длительного действия демонстрируют меньшую динамику массы тела по сравнению с другими базальными инсулинами.
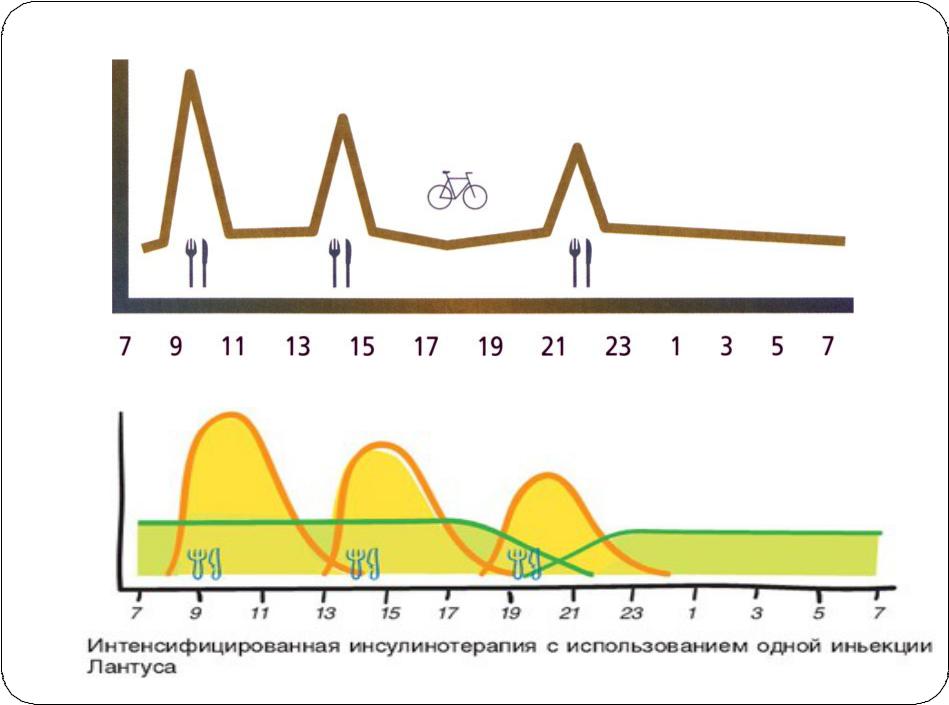
Инсулинотерапия
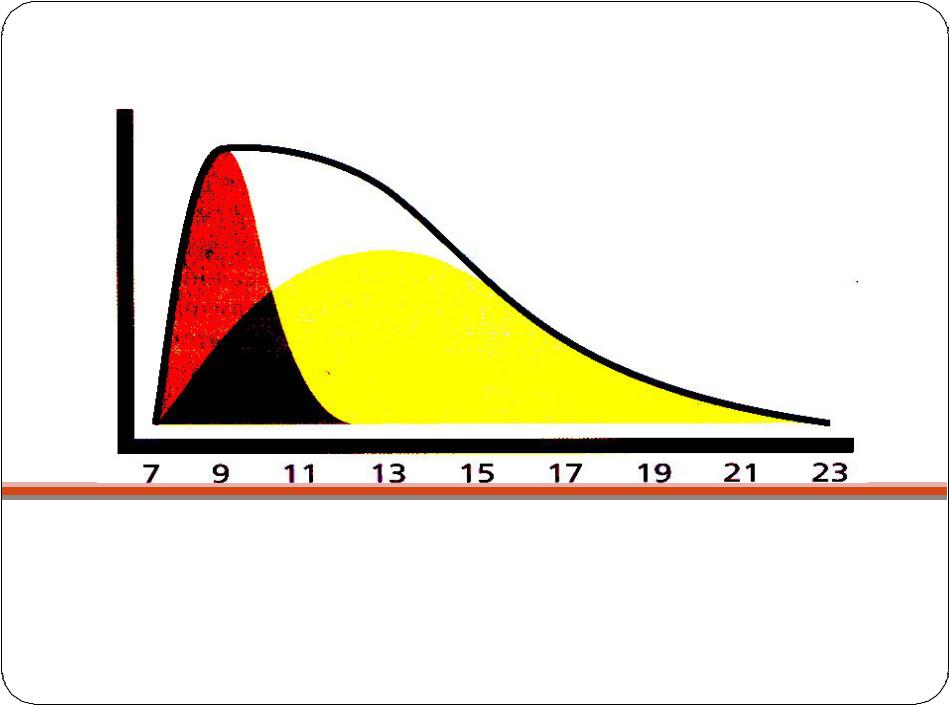
Комбинированные инсулины
Смешанный инсулин, содержащий 30% инсулина короткого действия и 70% инсулина средней продолжительности действия

Преимуществами смешанных препаратов инсулина являются точность дозирования и удобство в применении для пациентов. Имеются данные о большей эффективности применения готовых смесей в отношении гликемического контроля при сравнении с самостоятельным смешиванием препаратов пациентами. В последнем случае худшие результаты связывают с ошибками в приготовлении таких смесей, что особенно существенно при использовании малых доз инсулина. Применение готовых смесей препаратов инсулина имеет некоторые ограничения, касающиеся преимущественно стабильности образа жизни, хотя в исследованиях на больных сахарным диабетом 2 типа они, как правило, не были сопряжены с большими затруднениями. В основном эти ограничения связаны с тем, что фиксированное соотношение входящих в состав смеси инсулинов и отсутствие инсулина короткого действия перед обедом уменьшает свободу в изменении количества углеводов в течение дня.
Можно выделить категории больных сахарным диабетом 2 типа, применение смешанных препаратов инсулина у которых представляется наиболее рациональным. Это, прежде всего, пожилые пациенты, испытывающие трудности в самостоятельном приготовлении смесей. Можно также говорить о преимуществах инсулиновых смесей для применения у больных с низкой комплаентностью в отношении сложных режимов инсулинотерапии.

Побочные эффекты
инсулинотерапииУвеличение массы тела (примерно на 2-4 кг). Увеличение массы тела на фоне инсулинотерапии обусловлено увеличением реальной калорийности пищи, повышением аппетита за счёт ощущения чувства голода и стимуляцией липогенеза под действием инсулина При соблюдении принципов рационального питания этого побочного эффекта можно избежать.
Задержка воды и натрия (повышение АД, отёки). Введение инсулина в первые недели терапии может сопровождаться преходящими отёками ног в связи с задержкой жидкости в организме, т.н. инсулиновые отёки.
Нарушение зрения. Преходящие нарушения зрения возникают в самом начале инсулинотерапии и проходят самостоятельно через 2–3 недели.
Гипогликемия — одно из самых грозных осложнений инсулинотерапии.
Гипогликемические состояния при сахарном диабете 2 типа развиваются гораздо реже, чем пр сахарном диабете 1 типа.
Аллергические реакции на введение инсулина постепенно уходят в прошлое. Современные высокоочищенные инсулины (особенно генно-инженерные препараты человеческого инсулина) относительно редко приводит развитию аллергии. Возникновению аллергии способствуют перерывы в лечении. Чаще встречаются местные аллергические реакции (покраснение, отёк, зуд) в зоне введения инсулина, но возможны генерализованная крапивница и даже анафилактический шок. Аллергические реакции на инсулин возникают чаще в течение нескольких недель от начала введения инсулина и обычно проходят через несколько недель или месяцев. Чтобы предупредить аллергию, следует избегать перерывов в лечении и использовать только человеческий инсулин.
Липодистрофия в месте повторных инъекций (редкое осложнение). Выделяют липоатрофию (исчезновение отложений подкожного жира) и липогипертрофию (увеличение отложения подкожного жира). Эти два состояния имеют разную природу.
a. Липоатрофия представляет собой ямки в месте инъекции (вследствие исчезновения подкожной клетчатки), которые появились в результате иммунологической реакции в ответ на введение плохо очищенных препаратов инсулина животного происхождения. В настоящее время липоатрофия практически не встречается. Для лечения липоатрофии использовали инъекции малых доз высокоочищенного инсулина по периферии поражённых участков.
b. Липогипертрофия представляет собой инфильтраты, которые могут возникать при нарушении техники введения инсулина, а также вследствие анаболического местного действия самого лекарства (в том числе и при использовании высокоочищенных препаратов человеческого инсулина). Помимо косметического дефекта из-за липогипертрофии нарушается всасывание препарата. Для предупреждения развития липогипертрофии рекомендуется постоянно менять места инъекций в пределах одной области, оставляя расстояние между
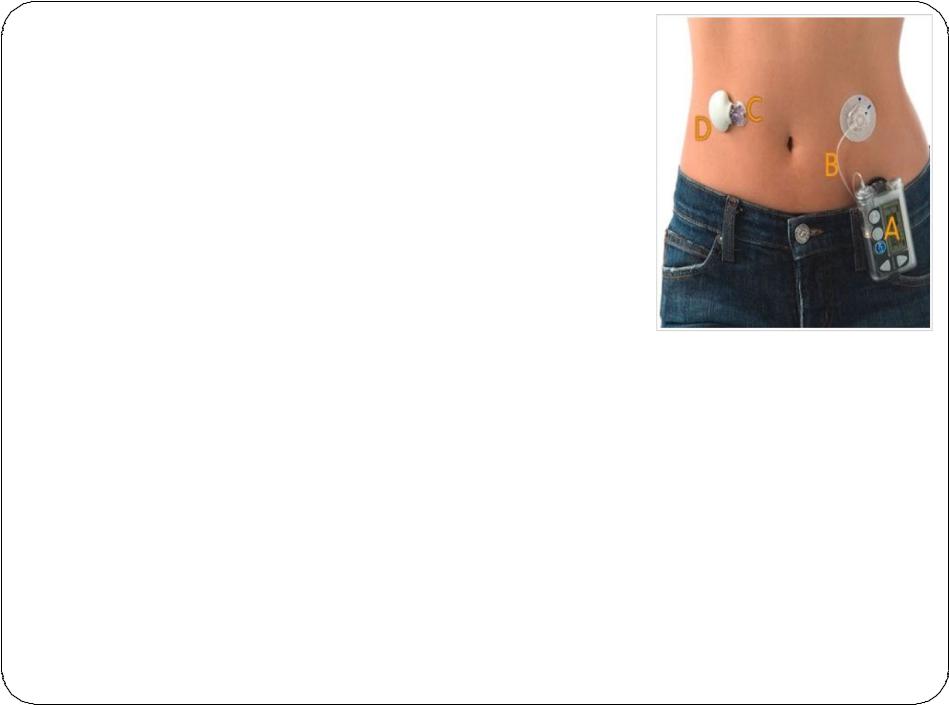
Новые подходы к инсулинотерапии
Инсулиновая помпаИнгаляционные инсулиныПересадка β-клеток

Пероральные гипогликемические средства
Бигуаниды
Производные сульфонилмочевины
(ПСМ)
Ингибиторы α-глюкозидаз
Прандиальные регуляторы
(меглитиниды)
Инсулиновые сенситайзеры
(тиазолидиндионы, глитазоны)
Ингибиторы дипептидилпептидазы
IV

Бигуаниды (метформин)
Метформин является единственным производным гуанидина, который применяется в настоящее время в терапии больных СД II типа. Современные бигуаниды (фенформин, буформин и метформин) начали использовать в конце 50-х годов. Самое широкое применение в 60-70-х годах получил фенформин. Однако в конце 70-х годов в большинстве стран мира применение фенформина и менее популярного буформина было прекращено. Произошло это после обнаружения четкой корреляции между частотой случаев развития летального спонтанного, не связанного с нарушением функции почек или гипоксией, лактацидоза и применением перечисленных бигуанидов. Данное обстоятельство в немалой степени отразилось и на метформине, популярность которого из-за факта его принадлежности к бигуанидам незаслуженно снизилась. Стремление оптимизировать лечение больных СД II типа явилось поводом для пересмотра отношения к метформину, а в начале 90-х годов позволило его полностью реабилитировать. Отличие метформина по химической структуре от фенформина и буформина определяет наличие у него особенных фармакокинетических и фармакодинамических качеств, которые могут отражаться на метаболизме молочной кислоты. Анализ риска развития лактацидоза показал, что при назначении метформина он не превышает 2,4 случая на 1 000 000 больных, принимающих данный препарат, в год. При этом столь низкий риск развития данного осложнения может быть вообще исключен при четком соблюдении противопоказаний к применению метформина и предосторожностей, направленных на исключение его аккумуляции в организме.

Самым опасным побочным эффектом бигуанидов является лактацидоз. Однако риск развития лактацидоза на фоне терапии метформином в 20 раз ниже, чем на фоне приема других бигуанидов, что обусловлено различиями в фармакокинетике бигуанидов. Фенформин и буформин накапливаются преимущественно в мышечной ткани, связываются с мембранами митохондрий и подавляют процессы окислительного фосфорилирования, в результате чего происходит переключение аэробного пути метаболизма глюкозы в миоцитах на анаэробный и увеличивается продукция лактата. Кроме того, подавляя процессы глюконеогенеза, бигуаниды замедляют утилизацию лактата в печени. В результате значительно возрастает риск развития спонтанного, т.е. не связанного с гипоксией, лактацидоза. Метформин накапливается преимущественно в тонком кишечнике и в слюнных железах, но не в мышцах, слабо связывается с мембранами митохондрий и в меньшей степени подавляет их электронно–транспортные системы. Метформин выводится почками, тогда как фенформин – преимущественно печенью, поэтому при сохраненной функции почек метформин не аккумулируется в организме. Фенформин и буформин в настоящее время не применяются, и единственным бигуанидом, нашедшим широкое применение, является метформин. В крупномасштабном исследовании диабета UKPDS cреди 342 больных, принимавших метформин (Глюкофаж) в суточной дозе 1700–2550 мг/сут., в течение в среднем 10,7 года ни одного случая развития лактацидоза зарегистрировано не было.

Механизм действия метформина
Влияние метформина, как и бигуанидов вообще, на уровень сахара в крови можно оценить скорее как антигипергликемическое, нежели как сахароснижающее, так как процесс снижения гликемии при использовании данного препарата непосредственно не связан с повышением содержания эндогенного инсулина в крови. В настоящее время доказано, что влияние метформина на метаболизм глюкозы обусловлено следующими механизмами.
1.Снижение периферической инсулинорезистентности и, соответственно, улучшение утилизации глюкозы в печени, мышцах и
вжировой ткани.
2.Подавление глюконеогенеза в печени.
3.Замедление кишечной абсорбции глюкозы.
Впоследние годы стало известно, что под действием метформина стимулируются рецепторные и пострецепторные пути передачи инсулинового сигнала, что приводит к увеличению поглощения глюкозы печеночными, мышечными и жировыми клетками. При СД II типа количество транспортеров глюкозы уменьшено, а их функциональная активность снижена. В исследованиях in vitro было доказано, что метформин усиливает мобилизацию GLUT-4 из интрацеллюлярного депо к плазматической мембране. Усиление транслокации GLUT-1 и GLUT-4 прямо коррелирует с поступлением глюкозы в клетку.
