
VOPROSY_K_EKZAMENU_PO_AKUShERSTVU
.pdf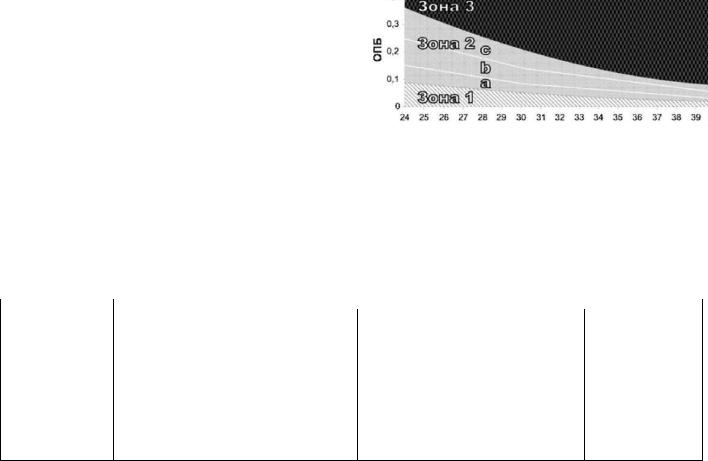
Перистальтика кишечника замедленная – метеоризм. Яички опущены в мошонку у ♂, а большие губы прикрывают малые у ♀. После рождения и небольшого возбуждения наступает сон, который может длится до 24 часов с перерывами. Состояние ЦНС можно оценить по 5 рефлексам:
1)Поисковый – поглаживание в области рта вызывает опускание губы и поворот головки в сторону раздражителя {че за ботва?!};
2)Сосательный;
3)Рефлекс Бабкина (ладонно-ротовой) – надавливаем на ладонь, и ребенок открывает рот {кнопка для открытия рта};
4)Хватательный – в ответ на штриховое раздражение ладони новорожденный сгибает пальцы и захватывает предмет {попался!};
5)Рефлекс опоры – приставленный к опоре новорожденный разгибает ноги и плотно упирается в поверхность стола всей стопой сейчас как встану!}.
Возможна олигурия в первые 3 дня. Детишки худеют на 3-8% за 3-4 дня, но после начинают набирать вес. tº непостоянна. На 2-3 день возможна ФЗЛ желтуха, которая исчезает к концу 1 недели (результат разрушения избытка эритроцитов). Иногда при попадании гормонов матери в кровоток ребенка возникают нагрубание молочных желез (с 3-4 до 7 дня), милиа (беловато-желтые узелки, возвышающиеся над кожей, на крыльях носа, переносице, в области лба и подбородка), десквамативный вульвовагинит (обильные выделения серовато-белого цвета), кровотечение из влагалища на 5-8 день (5-10 % ♀) и гидроцеле у ♂ (без лечения проходит на 2-3 день).
64.Гемолитическая болезнь плода
ИЗОСЕРОЛОГИЧЕСКАЯ НЕСОВМЕСТИМОСТЬ КРОВИ МАТЕРИ И ПЛОДА. ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ ПЛОДА И НОВОРОЖДЕННОГО
Происходит из-за различия АГ факторов эритроцитов по Rh (мать «-», плод «+»).
Гемолитическая болезнь = эритробластоз. Наличие у матери анти-Rh-АТ указывает на сенсибилизацию к Rh-фактору, вследствие чего развивается эритробластоз.
Rh – система аллогенных эритроцитарных АГ человека, дифференциация которого начинается в ранние сроки внутриутробного развития (6-8 неделя беременности). Существуют 6 основных АГ (Сс, Ее, Dd). АГ Rh0(D) – положительный фактор, в 85% случаев есть у людей.
Иммунизация развивается также при АВ0 системе (мать с I группой – плод с любой другой). 5% всех эритробластозов.
Иммунизация ♀ происходит в случае попадания Rh+ в кровь матери (Rh-) или при беременности такой женщины. Может наступать после искусственного или самопроизвольного аборта, а так же при внематочной беременности. Возможно возникновение сенсибилизации при трансплацентарной трансфузии во время родов, особенно при оперативных (кесарево сечение).
Резус-иммунизация способствует нарушению целостности ворсин, в результате чего в кровь матери попадает кровь плода.
Первичный ответ матери – выработка IgM-АТ («полные») с большой молекулярной массой (смысла в эритробластозе не имеют). После, при повторной сенсибилизации, образуются низкомолекулярные IgG в огромных количествах, которые проникают через плаценту и вызывают гемолитическую болезнь плода.
АТ вступают в реакцию с эритроцитами плода, что приводит к гемолизу эритроцитов с формированием непрямого билирубина (НБР). В результате появляются анемия плода с желтухой. На фоне этого стимулируется эритропоэз за счет увеличения концентрации эритропоэтина. Возникает несоответствие между созревающими и разрушенными эритроцитами, что станет в итоге причиной начала экстрамедуллярного кроветворения в печени, селезёнке, надпочечниках, почках, плаценте и в слизистой кишечника.
Все вышеперечисленное ведет к обструкции v.portae и v.umbilicales и развитию портальной гипертензии, нарушению белковой функции печени и гипопротеинемии. Снижается коллоидно-осмотическое давление крови, появляются асцит, генерализированные отеки плода, прогрессирующая тканевая гипоксия и ацидоз.
НБР поражает ядра клеток ГМ (растворяется в липидах) и приводит к ядерной желтухе и билирубиновой энцефалопатии.
Диагностика: Мать:
Анамнез (гемотрансфузия без учета Rh-принадлеждности, самопроизвольные прерывания беременности, антенатальня смерть в предыдущих беременностях, рождение ребенка с гемолитической болезнью у матери с Rh-),
Определение титра Rh-АТ в периферической крови с 6-12 недели гестации (1/месяц) (неблагоприятно нарастание в динамике и скачкообразные изменения).
Плод:
Данные УЗ фето- и плацентометрии с 18-20 недели (до этого – признаков эритробластоза нет). Проводят УЗИ на 24-26, 30-32, 34-36 и перед родоразрешением.
|
Признаки гемолитической болезни: |
|
c. |
Асцит; |
|
o |
|
Увеличение толщены плаценты на 0.5-1.0 см; |
|
d. |
Многоводие. |
o |
|
Увеличение размеров lien, hepar; |
2. |
Водянка плода: |
|
o |
|
Многоводие; |
|
a. |
Кардиомегалия; |
o |
|
Расширение вен пуповины, >10 мм. |
|
b. |
Перикардиальный выпот; |
Особенности некоторых форм эритробластоза: |
|
c. |
Гидроторакс; |
||
1. |
Отечная форма: |
|
d. |
↑ эхогенности кишечника (отек стенки); |
|
a. |
Плацентомегалии (6-8 см); |
|
e. |
Отек ПЖК головы, туловища, конечностей. |
|
b.Гепатоспленомегалия;
Исследование мах скорости кровотока в a.cerebri media плода
Исследование околоплодных вод – определение оптической плотности БР (↑ по мере ↑[БР], выделяемого почками). С помощью амниоцентеза, фотоэлектроколориметра и спектрофотометра. Тяжесть гемолитической болезни можно оценить по шкале Лили.
Зона 1 – здоров/Rh-, но амниоцентез нужно провести через месяц Зона 2а – амниоцентез через 4 недели;
Зона 2b – амниоцентез через 1-2 недели;
Зона 2с – диагностический кордоцентез (взятие крови из пуповины); Зона 3 – кордоцентез и внутриутробное переливание крови (до 34 недели), родоразрешение (после 34 недели).
Исследование плодовой крови – определение группы крови, Rh, уровень Hb, Ht, БР, непрямая проба Кумбса, фетальные эритроциты;
Кардиотокография (при эритробластозе часто имеется гипоксия).
Лечение гемолитической болезни плода - внутрисосудистая гемотрансфузия плода (внутриутробное переливание крови) - ↑Hb, ↓ риск появления отечной формы, пролонгирует беременность, ослабляет иммунный ответ. Проводят до 32-34 недели, неоднократно. После 34-й недели – вопрос возникает о родоразрешении.
Тактика ведения родов. Если нет клинических признаков тяжелой формы эритробластоза, срок беременности более 36 недель, шейка матки зрелая, то через естественные пути.
Гемолитическая болезнь новорожденных. Диагностика
Взять кровь новорожденного для определения Rh, Hb и БР (кровь из пуповины).
Гемолитическая анемия без желтухи и водянки – легкая форма, Hb<140 г/л. Желтуха на 2-3 сутки возможна, которая исчезает к 7-10 дню.
Гемолитическая анемия с желтухой – частая, кожа и слизистая желтушная после рождения или во время родов. Гепатоспленомегалия, ↓Hb, гипербилирубинемия. В ближайшие 2-3 дни при отсутствии терапии желтуха нарастает, появляются симптомы БР интоксикации (вялость, ↓врожденных безусловных рефлексов, приступы апноэ). Возможна ядерная желтуха, беспокойство, ↑ тонуса разгибательной мускулатуры, тонические судороги, симптом «заходящего солнца» (глаз смещается вниз и кнутри, видна хорошо склера).
Гемолитическая анемия с желтухой и водянкой – крайне тяжелая форма, может заканчиваться внутриутробной смертью плода или же смертью новорожденного. Выраженная анемия, тромбоцитопения, генерализованные отеки, скопление жидкости в серозных полостях, геморрагический синдром. Значительная гепатоспленомегалия, много очагов эритропоэза.
Клинические |
|
|
|
|
|
|
Степени тяжести гемолитической болезни |
|
||
признаки |
|
|
|
Легкая |
|
|
|
|
Средняя |
Тяжелая |
Анемия (Hb в |
пуповинной |
|
>150 г/л |
|
|
|
|
149-100 г/л |
<100 г/л |
|
крови) |
|
|
|
(>5 г%) |
|
|
|
|
(5.1-10 г%) |
(<10 г%) |
Желтуха (БР в пуповинной |
|
<85.5 мкмоль/л |
|
|
|
|
85.6-136.8 мкмоль/л |
>136.8 мкмоль/л |
||
крови) |
|
|
|
(<5 мг%) |
|
|
|
|
(5.1-8.0 мг%) |
(>8.0 мг%) |
Отечный синдром |
|
Пастозность ПЖК |
|
|
|
Пастозность и асцит |
Универсальный отек |
|||
Лечение |
|
|
Ежедневный контроль за Hb, Ht и БР; |
|
|
|
Фототерапия – против НБР в коже (лампы с 460-480 |
|
||
|
|
|
Эритроцитарная |
масса |
через |
катетер |
в |
|
нм); |
|
|
|
|
центральной/периферической вене со скоростью 10-12 мл/ч; |
|
Внутрижедудочное капельное введение жидкости (10- |
|
||||
|
|
Фототерапия – против НБР в коже (лампы с 460-480 нм); |
|
12 мл/ч) для предовтращения холестаза и абсорбции |
|
|||||
|
|
|
Инфузионная терапия: |
|
|
|
o |
БР: |
|
|
|
|
o |
10% Глюкоза, 5% Альбумина по 8-10 мл/кг; |
|
Общий объем=60-70 мл/кг; |
|
||||
|
|
o |
Плазма по 10-15 мл/кг; |
|
|
|
o |
Плазма по 10-15 мл/кг; |
|
|
|
|
o |
Общий объем = 100÷150% фзл потребности |
o |
25% MgSO4 5-8 мл/кг; |
|
||||
|
|
|
новорожденного |
|
|
|
o |
4% KCl 5-8 мл/кг; |
|
|
|
|
|
|
|
|
|
|
o |
5% Глюкоза до полного объема |
|
Гипербилирубинемию новорожденных лечат заменным переливанием крови (ЗПК).
Ранее ЗПК (выведение БР и сенсибилизированных эритроцитов, ↑Hb) – в первые 2 дня при [БР]пупочной крови> 100 мкмоль/л, прирост БР каждый час на 10 мкмоль/л (доношенный и зрелый) или >8 мкмоль/л каждый час (недоношенный) при ИТ и фототерапии.
Позднее ЗПК (предупреждение БР интоксикации) – после 3-го дня при [БР]пупочной крови> 308÷340мкмоль/л (доношенный) и [БР]пупочной крови> 272÷290 мкмоль/л (недоношенный с массой >2 кг).

При гемолитической болезни, вызванной Rh-конфликтом, для ЗПК используют Rhодногруппную кровь/смесь Rhэритроцитарной массы с одногруппной с ребенком плазмы. При несовместимости по группам переливают кровь I группы с соответсвующим ребенку Rh и одногруппную плазму.
С 5-6 дня, после снижения желтухи, прикладывают к груди.
Отечную форму лечат восполнением ОЦК и Hb (борьба с гипоксией и анемией). Первое ЗПК проводят малым объемом (60-70 мл/кг эритроцитарной массы). Против ДН – ИВЛ; асцита – лапароцентез под УЗИ; СН – гликозиды. Фототерапию ограничивают (в коже полно ПБР – осложнится «бронзовым» ребенком).
65.Иммунологический шок
См 64 вопрос
66.Плод как объект
Швы черепа плода: |
Череп =2 лобные+2теменные +2 височные+ затылочная+ решетчатая+ клиновидная кости |
Стреловидный (сагиттальный) – спереди переходит в большой родничок, а сзади – в малый. Между теменными костями,
Лобный – между лобными костями,
Венечный – между теменными и лобными костями, перпендикулярен стреловидному
Затылочный (лямбдовидный) – между затылочной и теменными костями
Большой родничок – место соединения лобного, стреловидного и двух венечных швов, ромбовидный.
Малый родничок – место соединения стреловидного и двух затылочных швов, треугольный, скрыт фиброзной пластинкой.
Пересечение плоскости входа с плоскостью горизонта – угол наклонения таза (45-50º).
|
|
|
|
|
|
Особенности плода |
|
|
|
|
|
|
|
Малый косой |
9,5 |
|
32 |
От подзатылочной ямки до переднего угла большого родничка |
|||||
Размеры |
|
Средний косой |
10.5 |
|
33 |
От подзатылочной ямки до волосистой части лба |
|||||
|
Большой косой |
13,5 |
|
40 |
От подбородка до max отдаленной точки затылка |
||||||
|
Вертикальный |
9,5 |
|
32 |
От верхушки темени до подъязычной кости |
||||||
|
|
Прямой |
12 |
|
34 |
От переносицы до затылочного бугра |
|||||
|
|
|
|
|
|
Мах расстояние между теменными буграми |
|||||
|
|
Большой поперечный |
9,5 |
|
|||||||
|
|
Малый поперечный |
8 |
|
Расстояние между max отдаленными точками венечного шва |
||||||
Сегмент |
|
|
Мах окружность, которая |
Затылочное предлежание – окружность в плоскости малого косого размера |
|||||||
|
|
Переднеголовное предлежание – прямой размер |
|||||||||
|
Большой |
проходит через плоскости |
|||||||||
|
Лобное предлежание – большой косой размер |
||||||||||
|
|
малого таза |
|
||||||||
|
|
|
Лицевое предлежание – вертикальный размер |
||||||||
|
|
|
|
|
|||||||
|
|
Малый |
Любой диаметр, который меньше |
большого сегмента |
|
|
|
|
|
||
|
Размеры туловища |
Поперечник плечиков |
12 |
|
|
|
|
35 |
|||
|
Поперечник ягодиц |
9-9,5 |
|
|
27-28 |
||||||
|
|
|
|
|
|||||||
|
|
|
Продольное |
|
Продольная ось плода и продольная ось матки (длинник) |
|
совпадают |
||||
Положение плода |
Поперечное |
|
Продольная ось плода перпендикулярна продольной оси матки |
||||||||
|
|
|
Косое |
|
Таз или головка находятся ниже гребня подвздошных костей. |
||||||
Предлежания плода |
|
|
Сгибательный |
|
|
|
Затылочное |
||||
|
|
|
|
|
Умеренное разгибание |
|
Переднеголовное |
||||
|
Тазовое |
Неполное |
|
Ягодичное |
|
|
|
|
|
||
|
|
Головное |
Разгибательный |
Выраженное разгибание |
|
Лобное |
|||||
|
|
|
|
|
|
Чрезмерное разгибание |
|
Лицевое |
|||
|
|
|
Полное |
|
Ягодично-ножное |
|
|
|
|
|
|
|
|
|
|
|
|
|
Ножное |
||||
|
|
|
|
|
|
|
|||||
Членорасположение плода – отношение его конечностей и головки к туловищу. Норма – туловище согнуто, головка наклонена к груди, ножки согнуты в тазобедренном и коленном суставах и прижаты к животику, ручки скрещены на груди – плод в виде овоида (25-26 см). Широкая часть (таз) – дно матки, а узкая часть (затылок) – обращена ко входу в малый таз.
Позиция плода – отношении спинки плода к правой или левой стороне матки (1 позиция – левая сторона, 2 позиция – правая сторона). Вид позиции – отношение спинки плода к передней или задней стенке матки (передний/задний вид)
