
Лечение ОКС и ИМ
.pdf
ЛЕЧЕНИЕ ОКС И ИНФАРКТА МИОКАРДА
Успешное лечение при ОКС в значительной степени зависит от своевременности установления диагноза, оказания достаточной лечебной помощи на этапе, предшествующем госпитализации больных в лечебное учреждение, и на этапе лечения в стационаре.
Основные принципы лечения ОКС
1)купирование болевого синдрома;
2)реперфузия инфаркт-связанной артерии и увеличение просвета коронарных артерий;
3)профилактика тромбообразования.
4)разгрузка миокарда и ограничение зоны ишемического повреждения;
5)профилактика и лечение возникающих осложнений.
МЕРОПРИЯТИЯ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
1.Обеспечить соблюдение пациентом постельного режима.
2.Нитраты. Нитроглицерин 0,5 мг или аэрозоль нитроглицерина сублингвально, при отсутствии эффекта повторить дважды м интервалом 5-7 минут.
3.Эффективное обезболивание.
3.1.Средством первого выбора для купирования болевого синдрома является морфин: 10 мг (1 мл 1% раствора) разводят в 10 мл физиологического раствора и вводят медленно – сначала 3-5 мл, далее при необходимости – дополнительно с интервалами не менее 5 минут до полного устранения болевого синдрома либо до появления побочных эффектов.
3.2.Нейролептаналгезия (НЛА). Используется сочетанное введение наркотического аналгетика фентанила (1-2 мл 0,005% раствора) и нейролептика дроперидола (1-4 мл 0,25% раствора). Смесь вводят внутривенно, медленно, после предварительного разведения в 10 мл физиологического раствора под контролем уровня АД и частоты дыхания. При систолическом АД до 100 мм рт.ст. доза дроперидола – 2,5 мг (1 мл 0,25% раствора), до 120 мм рт.ст. – 5 мг (2 мл), до 160 мм рт.ст. – 7,5 мг (3 мл), выше 160 мм рт.ст. – 10 мг (4 мл)..
3.3.В случае резистентного болевого синдрома или при непереносимости препаратов НЛА используются средства для наркоза (закись азота, оксибутират натрия и др.).
4.Ацетилсалициловая кислота (разжевать 250-500 мг; исключается использование кишечнорастворимой формы препарата);
5.В первые 24 часа обеспечить прием бета-блокаторов (бисопролол 2,5-5 мг/сут., метопролол 25-50 мг/сут.), ингибиторов АПФ (каптоприл 25–50 мг/сут.; лизиноприл 5–10 мг/сут.), статинов (аторвастатин 40-80 мг однократно).
6.Обеспечить экстренную госпитализацию в отделение реанимации или блок интенсивной терапии.
МЕРОПРИЯТИЯ НА ЭТАПЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ И В СТАЦИОНАРЕ
ПРИ НАЛИЧИИ ОКС С ПОДЪЕМОМ СЕГМЕНТА ST И ПРОДОЛЖИТЕЛЬНОСТЬЮ ПРИСТУПА НЕ БОЛЕЕ 12 ЧАСОВ НЕОБХОДИМА РЕПЕРФУЗИЯ ИНФАРКТ-СВЯЗАННОЙ АРТЕРИИ (ЧКВ ИЛИ ТЛТ).
1.Экстренно транспортировать пациента в больницу, где должно быть выполнено чрескожное коронарное вмешательство (ЧKB) – баллонная ангиопластика и стентирование пораженных коронарных артерий через 90 минут после первого контакта с медработником.
2.При невозможности выполнения ЧKB, тромболитическая терапия (ТЛТ) в течение 30 минут, если нет противопоказаний:
тенектеплаза: 30–50 мг (0,53 мг/кг) в течение 10 сек. — внутривенно болюсно; альтеплаза: болюсное введение 15 мг с последующей инфузией 50 мг в течение 30 минут и 35 мг в течение следующего часа;
стрептокиназа: 1 500 000 ME стрептокиназы разводят в 100 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы и вводят в/в капельно в течение 30 минут; для снижения вероятности аллергических реакций предварительно вводят 60–90 мг преднизолона.
Противопоказания к ТЛТ
Абсолютные
1.Геморрагический инсульт в анамнезе.
2.Ишемический инсульт в течение последних 6 месяцев.
3.Кровотечения, геморрагические диатезы.
4.Черепно-мозговая травма или нейрохирургическое вмешательство на головном или спинном мозге в течение последних 3 недель.
5.Недавнее (до 1 месяца) кровотечение из желудочно-кишечного тракта или мочеполовых путей.
6.Подозрение на расслаивающую аневризму аорты.
7.Злокачественные новообразования.
8.Аллергические реакции на ТЛТ в анамнезе (при введении стрептокиназы).
Относительные
1.Транзиторная ишемическая атака в течение последних 6 месяцев.
2.Артериальная гипертензия 180/110 мм рт.ст. и выше.
3.Язвенная болезнь желудка или двенадцатиперстной кишки в фазе обо-
4.стрения.
5.Хирургические вмешательства в течение последних 3 недель.
6.Травматичные или длительные (более 10 минут) реанимационные мероприятия.
7.Пункция непережимаемых сосудов.
8.Тромбоз глубоких вен нижних конечностей.
9.Острый перикардит.
10.Инфекционный эндокардит.
11.Тяжелые заболевания печени.
12.Беременность.
13.Стрептококковая инфекция в течение последних 3 месяцев.
14.Предшествующее лечение стрептокиназой давностью от 6 дней до 6 месяцев (другие препараты не противопоказаны);
15.Прием непрямых антикоагулянтов.
ОКС БЕЗ ПОДЪЕМА СЕГМЕНТА ST И ОКС С ПОДЪЕМОМ СЕГМЕНТА ST И ПРОДОЛЖИТЕЛЬНОСТЬЮ ПРИСТУПА БОЛЕЕ 12 ЧАСОВ: РЕПЕРФУЗИЯ КОРОНАРНЫХ АРТЕРИЙ В БОЛЬШИНСТВЕ СЛУЧАЕВ НЕ ПОКАЗАНА.
1.Антитромботическая терапия (антикоагулянты и антиагреганты)
1.1.Нефракционный гепарин. На этапе скорой помощи гепарин вводят болюсом из расчета 60 ЕД/кг, затем инфузионно 12 ЕД/кг в час, при этом у больного весом более 70 кг дозы не должны превышать 4000 ЕД для болюса и 1000 ЕД/час для инфузии. Скорость инфузии корректируется в зависимости от АЧТВ, которое должно быть увеличено в 1,5-2 раза. Ппосле 48 часов введения можно перейти на подкожные инъекции низкомолекулярных гепаринов.
1.2.Низкомолекулярные гепарины.
Эноксапарин 30 мг внутривенно болюсом, затем подкожно 1 мг/кг 2 раза в сутки; до 8 суток.
Надропарин 86 МЕ/кг внутривенно болюсом, затем подкожно 86 МЕ/кг 2 раза в сутки; до 8 суток.
Фондапаринукс по 2,5 мг внутривенно болюсно, затем по 2,5мг подкожно 1 раз в сутки до 8 дней. Продолжительность лечения НМГ индивидуальна, но, как правило, не менее двух суток.
1.3.Аспирин назначается немедленно после установления диагноза в дозе 160-325 мг, таблетку следует разжевать. В дальнейшем аспирин необходимо принимать постоянно по 75-160 мг в сутки вместе с клопидогрелем (нагрузочная доза – 300 мг, затем 75 мг/сут).
2.Разгрузка миокарда и ограничение зоны ишемического повреждения
2.1.Ингибиторы ангиотензинпревращающего фермента (иАПФ). Лечение следует начинать в первые сутки заболевания с минимальных доз, постепенно повышая их при адекватной переносимости препарата и отсутствии гипотензии. Продолжительность лечения должна быть не менее 6 месяцев.
2.2.β-адреноблокаторы. Рекомендовано внутривенное болюсное введение β-блокаторов с последующим переходом на поддерживающий прием per os. При использовании этих препаратов необходимо контролировать ЧСС, АД, ЭКГ (атриовентрикулярная проводимость) и состояние малого круга кровообращения (ЦГД, рентгенография, аускультация легких). Основные противопоказания к применению β-адреноблокаторов – синусовая брадикардия, артериальная гипотензия (систолическое АД менее 100 мм рт.ст), нарушения атриовентрикулярной проводимости, острая левожелудочковая недостаточность, бронхоспазм.
2.3.Нитраты. Нитроглицерин или изосорбида динитрат вводятся внутривенно, капельно, с начальной скоростью 10 мкг/мин с последующим повышением на 5 мкг/мин каждые 5-10 минут. Необходимо следить за тем, чтобы во время введения препарата ЧСС не превышала 100 в минуту, а систолическое АД не опускалось ниже 100 мм рт.ст. Предпочтительна непрерывная инфузия нитратов в течение 48-72 часов. При этом суточная доза составляет 80-120 мг. Переход на прием таблетированных нитратов оправдан в случаях, когда невозможно использование ингибиторов АПФ или β- адреноблокаторов. Нитраты противопоказаны при индивидуальной гиперчувствительности к ним в анамнезе, систолическом АД ниже 90-100 мм рт.ст., ЧСС менее 50 в минуту, остром ИМ правого желудочка!
3.Нормализация липидного обмена.
3.1.Статины до достижения целевого уровня показателей липидного состава плазмы крови: аторвастатин в дозе 20 мг/сут при гипертриглицеридемии (>4,5 ммоль/л) препарат выбора; симвастатин в дозе 40 мг/сут.
Профилактика повторного ИМ
1.После выписки из стационара необходимо продолжить антитромбоцитарную терапию, включающую аспирин (75 мг/сутки, неопределенно долго) и, при возможности – клопидогрель (75 мг/сутки) не менее 1 месяца.
2.Продолжать прием бета-адреноблокаторов, так как они улучшают прогноз.
3.Продолжить прием статинов, которые существенно снижают смертность и частоту осложнений.
4.Прием ИАПФ больными с сопутствующей артериальной гипертензией, сердечной недостаточностью и сахарным диабетом.
5.Модификация образа жизни и контроль факторов риска:
контроль 1 раз в 3-6 мес уровня липидов плазмы крови с поддержанием их нормальных значений с помощью рационального питания; контроль уровня ад и поддержание его в пределах 130-140/80 мм рт/ст, для больных сахарным диабетом 120/80 мм рт/ст.
6.Полное прекращение курения;
7.Борьба с избыточным весом.
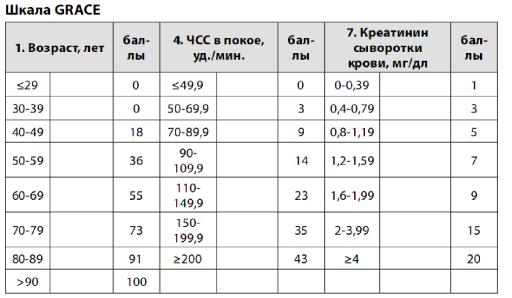
ОЦЕНКА РИСКА ПРИ ОКС
Для оценки степени риска в первые 8-12 часов наблюдения целесообразно использовать шкалу GRACE, а также критерии высокого риска, рекомендованные Американской Ассоциацией кардиологов (шкала TIMI). В зависимости от количества баллов, набранных по шкале GRACE, как в период госпитализации, так и в течение 6 месяцев после выписки из стационара, все пациенты с ОКС без подъема сегмента ST могут быть разделены на 3 категории риска смерти:
1)низкий;
2)промежуточный;
3)высокий риск.
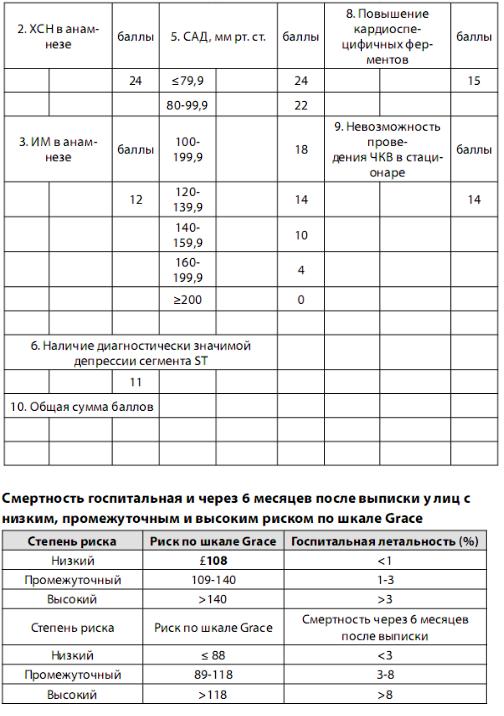
Убольных высокого и промежуточного риска смерти при ОКС без подъема сегмента ST преимущество имеет инвазивная тактика лечения— срочная (вмешательства выполняются в первые 2 ч госпитализации) и ранняя (вмешательства выполняются в первые 72 ч госпитализации).
Упациентов низкого риска смерти при ОКС без подъема сегмента ST предпочтительнее консервативная (медикаментозная) тактика лечения.
