
Yazvennaya_boleznl
.pdfПеривисцеритом обозначают спаечный процесс, который развивается при язвенной болезни между желудком или двенадцатиперстной кишкой и соседними органами (поджелудочной железой, печенью, желчным пузырем). Перивисцерит характеризуется более интенсивными болями, усиливающимися после обильной еды, при физических нагрузках и сотрясении тела, иногда повышением температуры и ускорением СОЭ. Рентгенологически и эндоскопически при этом обнаруживаются деформации и ограничение подвижности желудка и двенадцатиперстной кишки. Стеноз привратника формируется обычно после рубцевания язв, расположенных в пилорическом канале или начальной части двенадцатиперстной кишки. Нередко развитию данного осложнения способствует операция ушивания прободной язвы данной области. Наиболее характерными клиническими симптомами стеноза привратника являются рвота пищей, съеденной накануне, а также отрыжка с запахом "тухлых" яиц. При пальпации живота в подложечной области можно выявить "поздний шум плеска" (симптом Василенко), иногда становится видимой перистальтика желудка. При декомпенсированном стенозе привратника может прогрессировать истощение больных, присоединяются электролитные нарушения.
Малигнизация (озлокачествление) доброкачественной язвы является не таким частым осложнением язв желудка, как считалось ранее. За малигнизацию язвы нередко ошибочно принимаются случаи своевременно не распознанного инфильтративно-язвенного рака желудка. Диагностика малигнизации язвы не всегда оказывается простой. Клинически иногда удается отметить изменение течения язвенной болезни с утратой периодичности и сезонности обострений. В анализах крови выявляют анемию, повышенное СОЭ. Окончательное заключение ставится при гистологическом исследовании биоптатов, взятых из различных участков язвы.
Объективноеисследование
Можно выявить вынужденное положение больного во время резких болей, астеническое телосложение, бледность кожных покровов при желудочных кровотечениях. Со стороны сердечно-сосудистой системы выявляется приглушенность тонов сердца, брадикардия, гипотония.
Органы пищеварения: обложенность языка, наличие афт, вздутие живота, пигментация от тепла, при пальпации выявляется болезненность в подложечной области при язве желудка, при язве привратника и 12-перстной кишки правее и выше пупка или справо на уровне пупка. Симптом мышечной защиты как результат перипроцесса или пенетрации язвы в соседний орган. Положительный симптом Менделя – при поколачивании над областью проекции язвы отмечается болезненность. Спастически сокращенная сигмовидная кишка. Со стороны нервной системы обращает внимание признаки нервной возбудимости: блеск глаз, потливость, дермографизм.
Лабораторнаяи инструментальнаядиагностика
11
Обязательные лабораторные исследования
1.Общий анализ крови ( при отклонении от нормы повторять 1 раз в 10 дней)
2.Анализ кала на скрытую кровь
3.Общий анализ мочи
4.Железо сыворотки крови
5.Сахар крови
6.Гистологическое исследование биоптата
окрашенных по Вартину–Старри, толуидиновым синим, по Гимзе или по Гента. Морфологическое исследование позволяет оценить характер воспаления, активность гастрита, наличие и степень выраженности атрофии, метаплазии, наличие и степень обсемененности бактериями H.pylori. Частота ложноположительных результатов составляет всего 4–7%.
7.Цитологическое исследование биоптата на Н.р.
8.Уреазный тест
CLO-тест - Биоптат слизистой оболочки желудка помещают в среду, содержащую субстрат – мочевину, буфер и индикатор. Ионы аммония, образующиеся из мочевины в присутствии уреазы бактерий, повышают рН среды, что изменяет окраску индикатора. Метод дает низкую частоту ложноположительных результатов (5–12%).
дыхательный тест - Непосредственно перед исследованием больной принимает внутрь стандартный препарат мочевины, меченный нерадиоактивным изотопом 13С. Сразу после этого в специальные пробирки собирают пробы выдыхаемого воздуха, в состав которого входит меченый изотоп в составе двуокиси углерода, образующейся в желудке после гидролиза принятой мочевины в присутствии уреазы бактерий H.pylori. Наличие и количество изотопа регистрируют сцинтиллографически или масс-спектрометрически (количественный метод). Этот тест прост в выполнении, безопасен, неинвазивен. Ложноположительные результаты крайне редки (4–10%), которые можно получить у пациентов, принимавших непосредственно перед исследованием антисекреторные препараты – ингибиторы протонной помпы, препараты висмута, Н2-блокаторы, поскольку они ингибируют уреазу бактерий, в связи с чем диагностику эрадикации уреазными методами проводят не ранее чем через месяц после приема этих препаратов.
серологический тестМетоды серологической диагностики инфекции позволяют оценить состояние гуморального иммунного ответа пациента на антигены бактерии H.pilory. Наиболее чувствительным и специфичным является метод иммуноферментного анализа, позволяющий выявлять антитела класса М, G, A к антигенам бактерий.
иммуноферментный анализ H. pylori в кале.
бактериологический - Бактериологическое исследование является наиболее доказательным методом диагностики инфекции, но, как правило, не
12

всегда необходимо в широкой врачебной практике. Метод очень трудоемкий, занимает много времени и дорогостоящий.
Алгоритм диагностики язвенной болезни желудка и 12-перстной кишки
Боли в эпигастральной области, тошнота, рвота
Сбор анамнеза, факторов риска, характер питания, наследственность, прием лекарственных средств
Проведение ФГДС с бипсией
Хронический гастрит
Язвенная болезнь желудка с Н.р. или без
H.p.
Язвенная болезнь
Язвенная болезнь 12перстной кишки с Н.р. или без H.p.
Обязательные инструментальные исследования
УЗИ печени, желчных путей и поджелудочной железы – однократно. Эзофагогастродуоденоскопия с прицельной биопсией и щеточным
Цитологическим исследованием – двухкратно.
Дополнительные исследования проводятся при подозрении на злокачественную язву, при наличии осложнений и сопутствующих заболеваний.
Консультации специалистов по показаниям.
Лечение
Обследование и лечение больных язвенной болезнью может проводиться в амбулаторно-поликлинических условиях.
13
Дробное питание 4-6 раз в сутки с ограничением острой, жирной, жареной пищи, газированных напитков, алкоголя, курения.
Лекарственное лечение гастродуоденальных язв ассоциированных с НР
Цель лечения: эрадикация НР, заживление язв, профилактика обострений и осложнений язвенной болезни.
Используются следующие схемы эрадикации НР:
Схема первого ряда (7–10–14 дней):
Омепразол 20 мг 2 раза в день (утром и вечером)
+кларитромицин 500 мг 2 раза в день
+амоксициллин по 1 г 2 раза в день
Квадротерапия НР 7 дней в случае не эффективности вышеприведенной схемы.
Омепразол 20 мг 2 раза в день
+коллоидный субцитрат висмута 120 мг 3 раза за 30 мин до еды и 4 раз спустя 2 часа после еды перед сном
+метронидазол 250 мг 4 раза в день после еды
+тетрациклин по 500 мг 4 раза в день после еды.
В2007 году предложена последовательная терапии Н.р.: омепразол 20 мг 2 раза в день + амоксицилин 1.0 х 2 раза в течении 5 дней, затем омепразол 20 мг 2 раза + кларитромицин 0.5 х 2 раза + тинидазол 0.5 х 2 раза в течении 5 дней. Данная схема считается наиболее эффективной – эрадикация достигается в 90% случаев.
После окончания комбинированной эрадикационной терапии продолжить лечение еще в течении 5 недель при дуоденальной и 7 недель при желудочной локализации язв с использованием одного из следующих препаратов:
Омепразол 20 мг 1 раз или фамотидин 40 мг 1 раз.
Лекарственное лечение гастродуоденальных язв, не ассоциированных с НР
Отрицательные морфологический и уреазный тесты из прицельных биоптатов взятых в антральном отделе и теле желудка.
Цель лечения: купировать симптомы болезни и обеспечить рубцевание
язвы.
Лекарственные комбинации и схемы (используется одна из них):
Омепразол 20 мг 2 раза в сутки в течении 2-3 недель, затем по 20 мг 1 раз в течении 1 мес. и антацидный препарат (маалокс, ремагель и др.) в качестве симптоматического средства.
Фамотидин 20 мг 2 раза в сутки, затем поддерживающая доза 20 мг в течении 4 нед. и антацидный препарат (маалокс, ремагель и др.) в качестве симптоматического средства.
Сукральфат (вентер, сукрат гель) 4 г в сутки, чаще 1 г за 30 мин до еды и вечером спустя 2 ч после еды в течении 4 нед, далее 2 г в сутки в течении 8 нед.
14
Эффективность лечения при язве желудка и гастроеюнальной язве контролируется эндоскопически через 8 недель, а при дуоденальной язве через 4 нед.
Для профилактики обострений ЯБЖ и особенно ЯБДК, а следовательно и их осложнений, рекомендуется два вида терапии:
1. Непрерывная (в течении месяцев и даже лет ) поддерживающая терапия антисекреторным препаратом в половинной дозе, принимать ежедневно вечером по 150 мг ранидина или по 20 мг фамотидина.
Показанием к этому виду терапии является:
-неэффективность проведенной эрадикационной терапии;
-осложнения ЯБ (язвенное кровотечение или перфорация);
-наличие сопутствующих заболеваний, требующих применения нестероидных противоспалительных препаратов;
-сопутствующий ЯБ эрозивно-язвенный рефлюкс эзофагит;
-больные старше 60 лет с ежегодно рецидивирующим течением ЯБ, несмотря на адекватную курсовую терапию.
2. Профилактическая терапия «по требованию», предусматривающая при появлении симптомов, характерных для обострения ЯБ, прием одного из антисекреторных препаратов (ранитидин, фамотидин, омепразол) в полной суточной дозе в течении 2-3 дней, а затем в половинной дозе в течении 2 нед.
Если после такой терапии полностью исчезают симптомы обострения , то терапию следует прекратить, но если симптомы не исчезают или рецидивируют, то необходимо провести ЭФГДС и другие исследования, как это предусмотрено стандартами при обострении.
Требования к результатам лечения
Купирование клинических и эндоскопических проявлений болезни (полная ремиссия) с двумя отрицательными тестами на НР (гистологический и уреазный), которые проводятся не раньше 4-х недель после отмены лекарственного лечения, а оптимально – при рецидиве язвы.
При частичной ремиссии, для которой характерно наличие незарубцевавшейся язвы необходимо проанализировать дисциплинированность больного в отношении режима лечения и продолжить лекарственную терапию с внесением
внее соответствующих корректив. Если язва зарубцевалась, но при этом сохраняются активный гастродуоденит и инфицированность НР, то это также означает отсутствие полной ремиссии. Такие больные нуждаются в лечении, включая эрадикационную терапию.
Профилактическому лечению подлежат больные ЯБ, находящиеся под диспансерным наблюдением, с отсутствием полной ремиссии. Если у диспансерного больного ЯБ в течении 3-х лет нет обострений и он находится в состоянии полной ремиссии, то такой больной подлежит снятию с диспансерного учета и
влечении по поводу ЯБ, как правило не нуждается.
Гастропатии приприеме НПВП
НПВПгастропатии связаны с подавлением изофермента циклооксигеназы -1 (ЦОГ-1), который постоянно присутствует во многих тканях, синтезирующих
15
простагландины, регулирует нормальную активность тех или иных клеток, обеспечивая тем самым цитопротекцию слизистой желудочно-кишечного тракта (ЖКТ), сосудистый гемостаз и функционирование почек. Тогда как изофермент ЦОГ-2 экспрессируется только в очаге воспаления, определяя избыточное образование простагландинов провоспалительной активности. Эффективность и безопасность НПВП связаны с избирательным подавлением ЦОГ-2 . Следовательно, НПВП, сильнее подавляющие активность ЦОГ-1 (ацетилсалициловая кислота, например), чаще вызывают поражение ЖКТ, чем препараты, более подавляющие ЦОГ-2 или обладающие действием эквипотентным в отношении обоих ЦОГ (диклофенак натрия), либо время-зависимым эффектом в отношении ЦОГ-1 (ибупрофен). Один из первых клинических метаанализов относительного риска развития ЖКТ-осложнений при приеме НПВП проведен D.Henry и соавт. (1993), исследовавшими более 10 тыс. серьезных реакций, которые стали причиной госпитализации больных. Наименьшая степень риска развития ЖКТ-токсичности отмечалась при приеме ибупрофена, наиболее выраженная - при лечении индометацином, пироксикамом и кетопрофеном. Небезынтересно, что при этом анализе также обращалось внимание на дозозависимый эффект ЖКТ-токсичности, но и в этом случае клинически эффективная доза ибупрофена была связана с наименьшим риском. Особенно важно, что изучение механизмов действия НПВП послужило мощным толчком к созданию новых препаратов, в значительной мере лишенных побочных эффектов. Среди них пока наиболее изучены преимущественно селективные ингибиторы ЦОГ-2 (мелоксикам, нимесулид).
Лечение. Пациентам с факторами риска гастроэнтерологических побочных эффектов целесообразно сразу назначать ингибиторы ЦОГ–2. Расширение показаний для их применения в настоящее время ограничивается главным образом «фармакоэкономическими» соображениями, связанными с более высокой стоимостью этих препаратов по сравнению со «стандартными» НПВП. При развитии язвенного поражения ЖКТ в идеале следует прекратить прием НПВП, что повышает эффективность противоязвенной терапии и снижает риск рецидивирования язвенно–эрозивного процесса. У пациентов со слабыми болями можно попытаться перейти на прием парацетамола. Однако в эффективной дозе (около 4г/сут) парацетамол также небезопасен в отношении развития осложнений со стороны ЖКТ и других органов. У пациентов с умеренными, сильными болями, у которых парацетамол заведомо не эффективен, более обосновано применение комбинации диклофенака и мизопростола и особенно ингибиторов ЦОГ–2, которые, не уступают по эффективности «стандартным» НПВП. Широко изучается вопрос о выборе оптимальной тактики противоязвенной терапии. В настоящее время не вызывает сомнения, что препаратами выбора являются ингибиторы протонной помпы, которые почти полностью вытеснили блокаторы Н2–гистаминовых рецепторов (из–за низкой эффективности) и мизопростол (из–за неудовлетворительной переносимости). Кроме того, согласно современным рекомендациям у пациентов, впервые начавших принимать НПВП, эрадикация H.pylori способствует снижению риска язвенных кровотечений в процессе дальнейшего лечения. Остается нерешенным вопрос о тактике веде-
16
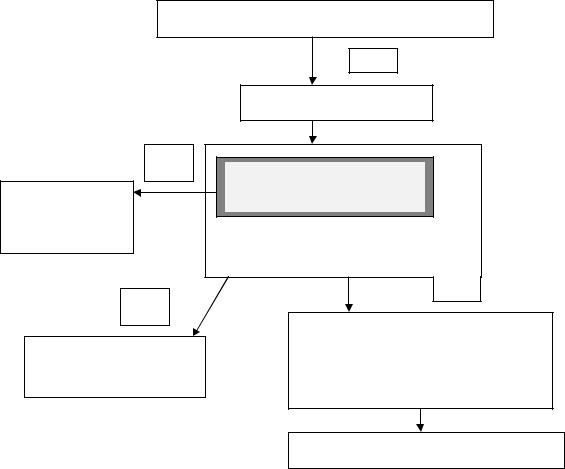
ния пациентов с очень высоким риском рецидивирования язвенных кровотечений.
Нуждающиеся в дезагрегантной терапии
Да
Оценка факторов риска
Да
Тест на Н.Р. и лечение есть инфекция
Да
Ингибитор протонной помпы
Анамнез язвенной болезни Язвенный анамнез без кровотечений
Желудочное кровотечение Двойная дезагрегантная терапия
Сопутствующаяя антикоагулянтная терапия
Нет
Более чем 1 фактор риска:
60лет
прием кортикостероидов
симптомы ГЭРБ, диспепсии
Ингибитор протонной помпы
Рисунок 3. Гастропатии при терапии дезагрегантами.
Совсем недавно было показано, что у этих пациентов лечение целекоксибом также эффективно предотвращает рецидивы желудочных кровотечений, как и лечение омепразолом на фоне продолжающегося приема диклофенака . Однако у этих пациентов сохранялся достаточно высокий риск рецидивов кровотечений (соответственно 4,9% и 6,4%) в течение 6 месяцев терапии. Это позволяет сделать два принципиально важных вывода. Во–первых, о более высокой безопасности ингибиторов ЦОГ–2 по сравнению со «стандартными» НПВП даже у пациентов, имеющих риск тяжелых гастроэнтерологических побочных эффектов. Во–вторых, о неспособности ингибиторов ЦОГ–2 полностью устранить риск тяжелых осложнений у определенной категории пациентов. Можно полагать, что наиболее оптимальной терапией у этих больных будет сочетанное применение ингибиторов ЦОГ–2 и ингибиторов протонной помпы.
Применение НПВП, включающее ЦОГ -2 в сочетании с аспирином в кардиологической дозе значительно увеличивает риск язвенных осложнений, а гастропротективная терапия должна быть назначена.
Использование аспирина в низких дозах для кардиопрофилактики связано 2-4 кратным увеличением риска осложнений из верхних отделов ЖКТ. Ис-
17
пользование аспирина покрытого оболочкой не уменьшает риск развития кровотечений. Риск осложнений увеличивается с увеличением дозы аспирина, более 81 мг.
Комбинация аспирина и антикоагулянтных препаратов (гепарин, низкомолекулярных гепаринов, варфарин) ассоциируется с клинически важным увеличением риска больших экстракраниальных кровотечений и преимущественно из верхних отделов ЖКТ. При использовании этой комбинации необходимо обязательное назначение ИПП.
Когда используется варфарин, аспирин плюс клопидогрел рекомендовано МНО 2-2,5.
Замена клопидогрела на аспирин не рекомендуются из-за риска язвенного кровотечения у пациентов высокого риска, а добавить комбинацию аспирина и ИПП.
Комбинация клопидогрела и варфарина ассоциируется с увеличением больших кровотечений, когда как монотерапия нет. Применение комбинации дезагрегантной и антикоагулянтной терапии должно быть использовано только в случае преобладания положительных моментов против отрицательных.
Ингибиторы протонной помпы показаны для лечения и профилактики желудочно-кишечных осложнений вызванных приемом НПВС и аспирина.
Литература
1.Григорьев П.Я., Яковенко Э.П. Клиническая гастроэнтерология. Учебник для студентов и врачей. М. 2001.
2.Диагностика и терапия кислотозависимых заболеваний, в том числе и ассо-
циированных с Helicobacter pylori (третье московское соглашение, 4 февраля 2005 г.).
3.Дегтярева И.И. Клиническая гастроэнтерология: Руководство для врачей. М. МИА; 2004.
4.Ивашкин В.Т., Шептулин А.А. Рекомендации по диагностике и лечению язвенной болезни. Москва. 2002.
5.Стандарты (протоколы) диагностики и лечения органов пищеварения. Приказ № 125 от 17.04.98 МЗ РФ.
6.Рекомендации по диагностике и лечению язвенной болезни. Российская гастроэнтерологическая ассоциация. 2002.
7.American College of Gastroenterology Guideline on the Management of Helicobacter pylori Infection. Am J Gastroenterol 2007;102:1808-25.
8.Guidelines for the Management of Helicobacter Pylori Infection. Summary of The Maastricht 3 Consensus Report. http://www.helicobacter.org/.
9.European Helicobacter pylori Study Group. The Year in Helicobacter pylori 2007.
10.ACCF/ACG/AHA 2008 Expert Consensus Document on Reducing the Gastrointestinal Risk of Antiplatenet Therapy and NSAID Use.
Ситуационная задача
Больной 22 лет обратился с жалобами на боли в эпигастральной области, возникающие на натощак, а также ночью, заставлявшие его проснуться и облегчаемые приемом молока. Примерно с 16 лет его беспокоила периодическая
18
изжога. Время от времени весной или осенью возникали боли в подложечной области. Около 2-недель назад боли возобновились.
Объективно: умеренная болезненность в эпигастральной области. Анализы крови и мочи без отклонений от нормы.
Вопросы:
1.Сформулируйте предварительный диагноз
2.Составьте план дополнительных исследований
Программированный контроль
1.Стрессовая язва желудка проявляется чаще:
1.перфорацией
2.кровотечением
3.пенетрацией
4.малигнизацией
5.ничем из названного
2.Какой метод наиболее надежен для исключения малигнизации язвы желудка:
1.рентгенологический
2.эндоскопический
3.кал на скрытую кровь
4.желудочный сок с гистамином
5.эндоскопия с биопсией
3.Какой из признаков не характерен для обострения язвенной болезни 12перстной кишки:
1.боли натощак
2.боли через 30 мин после еды
3.боли через 2,5 час после еды
4.боли справа в эпигастрии
5.изжога, кислая отрыжка
4.Для язвенной болезни 12-перстной кишки характерны все следующие осложнения, кроме:
1.стеноза привратника
2.перфорации
3.кровотечения
4.пенетрации
5.озлокачествления
5.Для лечения язвенной болезни используются все перечисленные препараты, кроме:
1.холинолитиков
2.симпатомиметиков
3.полусинтетических пенициллинов
19
4.Н2-гистаминовых рецепторов
5.висмутосодержащих препаратов (де-нол)
6.Каков характер болей при язвенной болезни 12-перстной кишки?
1.тупая давящая боль в эпигастрии, усиливающиеся при приеме пищи
2.схваткообразный ноющие боли в правом подреберье
3.тупая постоянная боль, не связанная с приемом пищи
4.боли в эпигастрии, возникающие натощак и через 2-3 часа после еды
5.боли через 30 мин, после еды
7.Клинические проявления пилоростеноза следующие, кроме :
1.рвоты, приносящей облегчение
2.истощения и обезвоживания
3.тетании
4.диареи
5.шума «плеска»
8.У больного, страдающего язвенной болезнью желудка, в период обострения появились жалобы на отрыжку «тухлым яйцом», рвоту принятой накануне пищей. Какое осложнение возникло у больного?
1.пенетрация
2.перфорация
3.кровотечение
4.стеноз привратника
5.малигнизация
9. У больного с многолетним течением язвенной болезни желудка появились почти постоянные боли с иррадиацией в спину. На наличие какой патологии предположительно указывает этот синдром?
1.стеноз привратника
2.пенетрация
3.малигнизация
4.перфорация
5.демпинг-синдром
10. К вам на прием обратился больной с жалобами на боли в эпигастрии, появляющихся через 1,5-2 часа после еды и натощак. На наличие какой патологии предположительно указывает этот синдром?
1.хронический гастрит
2.язвенная болезнь желудка
3.язвенная болезнь 12-перстной кишки
4.холецистит
5.панкреатит
11.Инфекция Helicobacter pylori способствует развитию:
20
