
травматология 2 / Shaposhnikov-Travmatologia_i_ortopedia_1_tom
.pdfопухоли проксимального отдела бедра или вертлужной впадины, наследственные заболевания (например, ахондроплазия).
Однако необходимо помнить, что тотальное эндопротезирование — это не единственная, реконструктивная операция, имеющаяся в руках хирурга. В тех случаях, когда операция показана пожилому больному, она не подойдет молодому пациенту, различен также подход к лечению двустороннего и одностороннего поражения. У оп ределенных больных артродез или межвертельная остеотомия могут быть операцией выбора, особенно у молодых, активных больных с односторонним поражением. Если при артрозе или асептическом некрозе головки бедренной кости остеотомия улучшит состояние больного, уменьшит боли на 10 лет или более, а затем потребуется эндопротезирование, то к этому времени больной станет старше, менее физически активным и будет нуждаться в эндопротезе уже на меньшее количество лет. За это время могут появиться более щадящие операции, при которых не потребуется удалять большое количество костной ткани.
До того как принять решение о выполнении тотального эндопротезирования, необходимо провести консервативное лечение, в частности противовоспалительное, санаторно-курортное, восстано вительное и физиотерапию, а также рекомендовать больному по худеть, уменьшить физическую активность, ходить с палочкой. Иногда эти меры настолько уменьшают выраженность симптомов заболевания, что операция становится ненужной или в крайнем случае ее откладывают на длительный период времени. Однако операция показана в тех случаях, когда, несмотря на консервативное лечение, больного продолжают беспокоить боли при ходьбе, а также ночью, в связи с чем ограничивается его активность и требуется возрастающее количество анальгетиков. Боли в суставе, а не огра ничение движений являются основным показанием к тотальному эндопротезированию.
Перед операцией необходимо провести тщательное обследование больного. Специфическим противопоказанием к операции является активная инфекция любой локализации. Необходимо оценить со стояние верхних конечностей, а следовательно, и способность боль ного пользоваться костылями в послеоперационном периоде. При каждой патологии тазобедренного сустава эндопротезирование имеет особенности, в связи с чем предъявляются разные требования к той или иной составной части эндопротеза или всей конструкции. Так, при болезни Бехтерева всегда существует опасность реанкилоза из-за быстрого формирования параартикулярных оссификатов, по этому требуются тотальное удаление капсулы и обширная резекция костной ткани, в связи с чем необходим эндопротез с удлиненной шейкой. При опухолях проксимального отдела бедренной кости после их абластичного удаления требуются специальные ножки, а при опухолях вертлужной впадины — специальные тазовые ком поненты. Перспективная тенденция эндопротезирования — индиви дуально изготовленный протез для данного пораженного сустава у конкретного больного с определенной патологией.
534

Рис. 23.6. Эндопротез тазобедренного сустава фирмы «ESKA-Medical Lubeck».
Эндопротез тазобедренного сустава фирмы «ESKA-Medical Lubeck» представляет собой шарнирную разборную конструкцию (рис. 23.6), состоящую из трех компонентов: ножки с шейкой и головкой из комохромового сплава, чашки из того же сплава и колпачка из сверхвысокомолекулярного полиэтилена, который проч но спрессовывают в чашке после ее установки. Наружная поверх ность чашки и ножки эндопротеза имеет пористую структуру в виде коралла. Имеются следующие варианты размеров эндопротеза: ди аметр чашки — 52, 56, 60, 64 мм; диаметр головки — 26, 28, 32 мм; шейка — короткая, нормальная, длинная; диаметр ножки — 12, 14, 16, 18 мм. При забивании чашки и ножки эндопротеза металлоспонгиозный слой врезается в костную ткань, осуществляя прочное первичное крепление конструкции. В дальнейшем идет врастание костной ткани в ячейки коралловидной конструкции. При гистологических исследованиях было установлено, что структура с открытыми ячейками способствует врастанию костных балок. После имплантации таких металлоспонгиозных эндопротезов образуется прочная костная интеграция деталей эндопротезов с беззазорным контактом между костью и имплантатом и явно выраженной васкуляризацией вновь формирующейся структуры костной ткани. Та ким образом, детали эндопротеза как бы сливаются с костной ос новой, не отделяясь от нее оболочкой, что предотвращает расша тывание и нестабильность конструкции.
Эндопротезы тазобедренного сустава системы «Biomet» разрабо таны специально для бесцементного крепления, основанного на том же принципе врастания кости в ячейки металлоспонгиозного по-
535
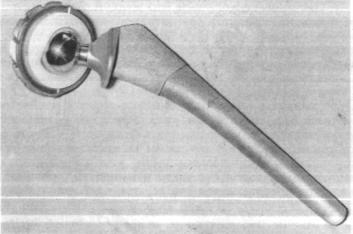
Рис. 23.7. Эндопротез тазобедренного сустава фирмы «Biomet».
крытия. Фирма разработала наряду с эндопротезами специальный инструментарий для производства операций, благодаря которому вмешательство проходит по четкому плану воссоздания биомеханики искусственного сустава. Каждый эндопротез состоит из ножки с шейкой из титанового сплава, съемной головки, чашки из того же сплава и вкладыша из сверхвысокомолекулярного полиэтилена (рис. 23.7). Набор эндопротезов включает пять ацетабулярных универ сальных компонентов (чашек) размером 52, 54, 56, 60, 64 мм; комбинацию головок и шеек эндопротеза шести размеров, ножек пяти размеров. Инструментарий включает сверло, развертки с мет ками, шаблон (направитель резекции), специальные рашпили, ус тройство для забивания рашпиля и ножки протеза, съемный держа тель рашпиля, рукоятку ножки эндопротеза, фрезу обработки меж вертельной области, примерочные головки с шейками разной длины, грибовидные фрезы для формирования вертлужной впадины, уст ройство для закручивания ацетабулярного компонента.
В настоящее время практически во всех случаях имплантации как цементных, так и бесцементных эндопротезов мы применяем доступ, описанный в 1982 г. Harding, с небольшими изменениями.
Мы не получили каких-либо данных о недостатках этого доступа, в том числе и при использовании эндопротезов Чанли. Отступление же от классической методики Чанли (фиксация большого вертела с помощью проволоки) было согласовано с представителями фирмы «Tackrey», поставившей в наш институт эти эндопротезы. Доступ по Хардингу, по нашим данным, характеризуется тем, что при его применении минимальна частота вывихов. Однако следует иметь в виду, что при недостаточно бережном обращении с элементами средней ягодичной мышцы может возникнуть определенная функ циональная недостаточность этой мышцы.
536
Доступ по Хардингу представляет собой переднелатеральный до ступ. Основная идея его заключается в том, что реализуется фун кциональная непрерывность между двумя мышечными образовани ями средней ягодичной мышцы и латеральной широкой мышцей бедра. Эти мышцы можно рассматривать как двубрюшную мышцу, фиксированную в области большого вертела, следовательно, нужно постараться сохранить эту непрерывность, обеспечивая доступ к тазобедренному суставу.
Положение больного на столе может быть различным: либо на спине, либо на боку, противоположном стороне поражения, и зависит от желания хирурга и установившейся схемы укладки больных на операционном столе.
Разрез должен быть центрирован по большому вертелу, книзу вдоль бедренной кости он распространяется на 8—10 см, прокси мально и несколько кпереди по направлению к передней верхней ости подвздошной кости — на 6—8 см от большого вертела. В этом небольшое отличие от методики Хардинга (отклонение проксималь ной части разреза кзади).
Илеотибиальный тракт рассекают вдоль, как обычно. Затем про дольно ближе кпереди с ориентировкой на середину большого вертела рассекают латеральную широкую мышцу бедра. Волокна средней ягодичной мышцы — приблизительно переднюю треть — тупо рас слаивают, предварительно введя под мышцу в параартикулярное пространство 20 мл 0,5% раствора новокаина. Место прикрепления обеих мышц к большому вертелу осторожно отслаивают с помощью диатермического ножа, строго следуя по поверхности кости.
Осуществляя постоянный гемостаз, постепенно освобождают и вскрывают капсулу остова. В ряде случаев, но далеко не всегда удается вывихнуть головку бедренной кости в рану, приводя и ротируя бедро кнаружи. Чрезмерные усилия при вывихивании го ловки применять ни в коем случае нельзя, поскольку перелом бедренной кости, как правило, в нижней трети при такой грубой манипуляции — не редкость.
При осуществлении доступа по Хардингу следует иметь в виду особенности топографии верхнего ягодичного нерва, иннервирующего среднюю и малую ягодичную мышцы. Нерв покидает таз несколько ниже ствола глубокой ветви верхней ягодичной артерии, достигая ягодичной мышцы на уровне верхнего края грушевидной мышцы. Он располагается приблизительно на 4,4—5 см выше и 2 см кзади от верхушки большого вертела. Это всегда следует иметь в виду и стараться расслаивать волокна средней ягодичной мышцы, отступя от переднего края на расстояние, равное 1/з его поперечника.
Тем не менее потенциальная опасность повреждения верхнего ягодичного нерва со всеми вытекающими последствиями сохраняется даже при самом тщательном отделении сухожильно-апоневротиче- ской части обеих мышц. Дело в том, что при необходимости рас сверливания костномозгового канала при любом способе эндопротезирования, особенно при разработке его с помощью рашпилей, при введении ножек бесцементных эндопротезов приходится прилагать
537
значительные усилия для экспозиции проксимального конца бед ренной кости в ране и натягивать в основном среднюю ягодичную мышцу. В связи с этим мы полагаем, что у крупных мужчин мускулистого типа целесообразнее применить либо задний доступ, либо доступ с отсечением большого вертела, но при условии тща тельного шва вертела, лучше всего по методике Чанли.
Как уже отмечалось, необходимо отделить от большого вертела прикрепление средней и малой ягодичной мышц и наружной головки четырехглавой мышцы в их переднем отделе. Это отделение необ ходимо произвести единым блоком на всем протяжении, тогда при зашивании раны не будет трудностей с их восстановлением. Обна жают, рассекают и частично иссекают переднюю капсулу (при болезни Бехтерева и ревматоидном артрите иссекают полностью) и головку бедренной кости вывихивают кпереди. Ноге придают поло жение максимального приведения и наружной ротации при согнутом коленном суставе. С помощью сверла через трохантерную ямку вскрывают костномозговой канал и с помощью разверток «Biomet» расширяют его. Развертка должна идти по оси бедренной кости. Для того чтобы не удалить избыточное количество костной ткани и не уменьшить прочность бедра, с достаточным усилием вводят только последние 2,5—3 см разверток. После окончания рассверли вания костномозгового канала развертку не удаляют, а надевают на нее шаблон (направитель угла резекции), который указывает правильный угол остеотомии шейки бедренной кости. Для подгонки проксимального участка костномозгового канала бедренной кости к бедренному компоненту протеза применяют специальный рашпиль. С помощью специального устройства (скользящий молоток) рашпиль должен быть полностью погружен в костномозговой канал; если рашпиль не погружается, то его необходимо извлечь и вновь при менить развертку, так как в противном случае можно расколоть бедренную кость. Рашпиль должен погрузиться в канал на 2—3 см ниже медиального края среза бедренной кости. Далее снимают устройство для забивания рашпиля, на выступающий стержень наде вают фрезу, с помощью которой подготавливают костное ложе для воротника эндопротеза. Далее с помощью грибовидных фрез фор мируют вертлужную впадину.
В подготовленную впадину с помощью специального устройства ввинчивают ацетабулярный компонент (чашка). Она должна быть установлена под углом 45° к биспинальной линии. На наружной поверхности чашки имеется четыре витка резьбы, которые должны врезаться в стенки впадины, при этом металлоспонгиоза войдет в плотный контакт со сформированным костным ложем. Устанавли вают полиэтиленовый вкладыш, шины которого при легком ударе по направителю входят в отверстия чашки. Затем на выступ раш пиля, находящегося в костномозговом канале, надевают прочную головку с шейкой, производя вправление, и проверяют амплитуду движения. Если при стандартной шейке вправление невозможно или осуществляется с большим натяжением, в результате чего бло кируются движения, то тогда можно использовать укороченный
538
(6 мм) вариант головки. При нестабильности головки и свободном вывихивании ее из впадины применяют удлиненную шейку (+6 мм).
После получения удовлетворительной амплитуды движений про изводят вывих бедра, снимают пробную головку с шейкой и удаляют рашпиль из костномозгового канала. Ножку эндопротеза с помощью специальной рукоятки вводят в сформированный костномозговой канал и легкими ударами забивают до среза кортикального слоя. Еще раз проверяют вправление с пробной головкой. Насаживают имплантируемую головку на конце шейки с помощью специального импактора. При вправлении бедра этот же импактор используют как толкатель, помогающий провести репозицию. Устанавливают трубку для активного дренажа. Наружную головку четырехглавой мышцы и ягодичные мышцы подшивают на прежнее место. Рану зашивают послойно наглухо. Конечность укладывают в плоскости кровати с небольшим отведением и фиксируют деротационной ши ной. Дренаж убирают через 2 сут. Профилактику инфекции с помощью антибиотиков осуществляют путем однократного введения препарата за 1 ч до операции и в течение 1—2 дней в послеопе рационном периоде.
23.2. ЭНДОПРОТЕЗИРОВАНИЕ КОЛЕННОГО СУСТАВА
Резекционная артропластика коленного суставав была впервые про изведена в 1861 г. Fergusson, в 1863 г. Verneuil выполнил первую интерпозиционную артропластику. В 1940 г. Boyd и Campbell, а в 1942 г. Smith-Petersen создали металлические колпачки для покры тия мыщелков бедренной кости, а позднее McKeever и Mac Yntosh — пластинки для суставной поверхности большеберцовой кости. Однако ни феморальные колпачки, ни берцовые пластинки не позволяли надолго избавить больных от боли. Петлевые эндопротезы с интрамедуллярным креплением для замещения обоих суставных поверх ностей, создания стабильности и восстановления соотношения сег ментов конечности были разработаны Walldius, Shiers и др. в начале 50-х годов. В нашей стране был разработан и применялся по огра ниченным показаниям эндопротез конструкции К. М. Сиваша. Од нако биомеханическое несоответствие этой простой петли геликоидным движениям коленного сустава и отрицательный эффект кон такта металл — металл очень часто приводили к неудачам при использовании этих имплантатов. В 1971 г. Gunston, применив принципы, использованные Charnley при эндопротезировании тазо бедренного сустава, создал металлополимерный протез коленного сустава, который должен был дублировать полицентрические дви жения нормального коленного сустава. За последние 20 лет много различных имплантирующих устройств было создано с учетом новых данных о биомеханике коленного сустава. Эндопротезы различаются по материалу изготовления, поверхностной геометрии имплантатов и методике крепления компонентов.
Показания к эндопротезированию. Тотальное эндопротезирование коленного сустава позволяет снять боли, восстановить движения
539
и исправить деформацию, поэтому операция показана при пораже нии суставов с деформацией или без таковой, ревматоидном артрите, остеоартрите, посттравматическом артрозе и некоторых других фор мах артрозов и артропатий несептического характера. Поскольку срок службы протезов невозможно заранее предопределить, то ло гичнее производить эндопротезирование у больных старшего возра ста, ведущих малоподвижный образ жизни, а у молодых при мно жественных поражениях суставов. Относительным противопоказа нием к замене сустава является резко выраженный остеопороз, а абсолютным — инфекция сустава и нейрогенная артропатия.
Классификация эндопротезов. Тотальные эндопротезы коленного сустава классифицируют по нескольким принципам, например в соответствии с замещаемыми частями сустава: одно-, двух-, трехсегментный; в зависимости от степени механического напряжения, обусловленного его конструкцией: ненапряженный, полунапряжен ный и полностью напряженный, и в соответствии с типом фиксации: с цементным и бесцементным креплением. Современные данные свидетельствуют о том, что фиксация имплантатов цементом под ходит больным в возрасте 65 лет и старше, а бесцементное эндо протезирование наиболее показано молодым больным.
Хирургическая техника. Подготовка кожных покровов до опе рации и в операционной должна быть такой же тщательной, как при эндопротезировании тазобедренного сустава. Для гемостаза ис пользуют пневматический жгут. Коленный сустав вскрывают из доступа типа Пайра, хотя некоторые авторы (R. Tooms) рекомендуют прямой продольный разрез над надколенником, так как при этом реже развиваются краевые некрозы и осложнения при заживлении. Обращение с мягкими тканями должно быть особенно деликатным, так как коленный сустав расположен поверхностно, а кожная рана заживает очень плохо из-за самого заболевания, терапии кортикостероидами, Рубцовых изменений.
Вначале вскрывают глубокую фасцию и слегка сепарируют края раны. Далее вскрывают сустав, рассекая вдоль сухожилие четырех главой мышцы, и продолжают разрез вокруг медиального края надколенника, оставляя узкую полоску капсулы на надколеннике, чтобы в последующем было легче закрывать рану. Отвертывают надколенник латерально и иссекают жировую подушку, чтобы пол ностью открыть передний отдел коленного сустава. Сгибают сустав до 90° и мобилизуют переднее прикрепление капсулы к болыпеберцовой кости, при этом широко открывается весь сустав. Иссекают доступную часть менисков, полностью они будут удалены после резекции кости с мыщелков бедренной кости. Удаляют все остеофиты с суставного края болыпеберцовой, бедренной кости и надколенника, так как они меняют степень натяжения мягких тканей и стабили зируют имеющуюся деформацию.
При варусной деформации мягкие ткани по медиальной стороне сустава мобилизуют путем отслаивания от эпиметафиза болыпебер цовой кости гусиной лапки, суставной капсулы, медиальной боковой связки и заднемедиальной части суставной капсулы. Поскольку
540
ткани отслоены от кости, а не пересечены, они остаются как интактная мягкотканная трубка и не нуждаются в последующей фик сации к кости. При вальгусной деформации мягкие ткани отслаивают от верхнелатерального отдела большеберцовой кости, подвздошноберцовый тракт пересекают изнутри сустава, если необходимо, на ружную боковую связку отслаивают от латерального мыщелка бед ренной кости. Значительно выраженная сгибательная контрактура должна быть корригирована еще до операции с помощью этапных гипсовых повязок или чрескостного аппарата. Все эти манипуляции позволяют добиться правильной соосности бедра и голени.
Эндопротез коленного сустава системы «ESKA-Medical LUbeck» (рис. 23.8, 23.9) состоит из четырех компонентов: проксимальная часть из комохромового сплава повторяет анатомическое строение суставных поверхностей мыщелков бедренной кости, болыпеберцовый компонент включает металлическую площадку со штифтом, который вводят в костномозговой канал большеберцовой кости и на эту площадку фиксируют вкладыш из сверхвысокомолекулярного полиэтилена. Бедренный и берцовый компоненты в момент операции соединяют с помощью пазов, что предотвращает последующую не стабильность оперированного сустава. Четвертым компонентом яв ляется суставная поверхность надколенника. Металлоспонгиозный слой покрывает все поверхности имплантатов, контактирующих с костной тканью. Крепление металл — кость осуществляется за счет пористой структуры комохромового сплава типа «коралл».
Эндопротез фирмы «Biomet» сконструирован по такому же типу. Необходимо отметить два существенных отличия: в этом эндопротезе нет соединения бедренного и берцового компонентов с помощью пазов, как у модели фирмы «ESKA-Medical Lubeck», и спонгиозность менее выражена, поэтому при применении этих эндопротезов не редко требуется костный цемент.
Каждый тип эндопротезов имеет универсальный набор инстру ментов для выполнения точной, минимально необходимой резекции костной ткани и установки всех компонентов имплантата. Резекцию кости производят по соответствующему шаблону, ориентированному на ось конечности. Если же имеется дефект костной ткани и один из мыщелков опущен, то необходимо произвести костную пластику для выравнивания поверхности и только после этого устанавливать эндопротез. Суставную поверхность надколенника также резецируют на глубину 1—2 мм от поверхности сухожильных сплетений и покрывают пателлярным компонентом. Жгут снимают и выполняют тщательный гемостаз, вводят трубку активного отсасывающего дре нажа через отдельную колотую рану. Зашивание раны производят при сгибании коленного сустава под углом 35—40°.
В течение 1—2 сут продолжают инъекции антибиотиков широкого спектра, которые проводили еще до операции. Если имеется соот ветствующая аппаратура, то хорошо со 2-х суток после удаления дренажа начать постоянные пассивные движения (ППД). ППД про изводят все время до тех пор, пока больной находится на спине. Вначале ППД выполняют от полного разгибания до 30° сгибания,
541

Рис. 23.8. Эндопротез коленного сустава фирмы «ESKA-Medical Liibeck» в разобранном виде.
Рис. 23.9. Эндопротез коленного сустава фирмы «ESKA-Medical Liibeck» в собранном виде.
которое постепенно увеличивают до тех пор, пока амплитуда не достигнет 90°. Больной начинает ходить с костылями, когда может поднимать выпрямленную ногу. После эндопротезирования с це ментом больной может ходить без костылей через 1,5 мес, при бесцементном — не раньше чем через 3 мес. Количество эндопротезов различных конструкций настолько велико, что практически невозможно описать специфическую хирургическую технику и ин струментарий для выполнения эндопротезирования при каждом виде патологии.
542
23.3. ЭНДОПРОТЕЗИРОВАНИЕ ГОЛЕНОСТОПНОГО СУСТАВА
Артропластика голеностопного сустава не получила широкого рас пространения, так как не избавляла от болей и заканчивалась повторным оперативным вмешательством — артродезом, тем более что артродез в правильном положении дает хороший функциональ ный результат, особенно у молодых, активных больных, у которых сохранились другие суставы стопы.
Хирурги, воодушевленные прекрасными результатами, получен ными при тотальном эндопротезировании тазобедренного и колен ного суставов, начали развивать эндопротезирование голеностопного сустава. В начале 70-х годов появились первые сообщения об ус пешном применении этих имплантатов, после чего начали активно расширять показания к их использованию, в том числе у молодых пациентов. Почти в каждом западном журнале можно было найти сообщение по разработке этой проблемы. Однако более длительные наблюдения показали резкое ухудшение результатов со временем, особенно у молодых больных.
В нашей стране не разработаны конструкции эндопротезов данной локализации, и в отечественной литературе нет сообщений о при менении эндопротезов, выпускаемых зарубежными фирмами. В на стоящее время за рубежом эндопротезирование голеностопного су става имеет весьма ограниченное применение. Некоторые хирурги, разочаровавшись, утверждают, что от этой операции следует отка заться. Другие не настолько пессимистичны, но производят ее только людям пожилого возраста при множественном поражении суставов стопы. Возможно, новые конструкционные решения и бесцементная биологическая фиксация помогут решению проблемы и хирурги получат альтернативу артродезу голеностопного сустава. Строго су зив показания к эндопротезированию голеностопного сустава, боль шинство специалистов считают, что эта операция нередко показана при ревматоидном артрите с множественным поражением суставов, включая подтаранный и сустав Шопара. Эти больные очень плохо ходят после артродеза голеностопного сустава из-за поражения дру гих суставов и их перегрузки. В то же время эти больные менее активны, поэтому на имплантаты приходится меньшая нагрузка и соответственно увеличивается срок их «службы».
Применяющиеся за рубежом эндопротезы по степени органичения движений и степени свободы делят на 3 градации. Чем больше заложенная свобода движения, тем больше будет нагрузка на связки и возможность смещений и подвывихов, в то же время более жесткая конструкция будет вызывать большую нагрузку на компоненты и расшатывание их. Все эндопротезы выполнены по принципу: ме таллический болыпеберцовый компонент и высокомолекулярный по лиэтиленовый вкладыш для купола таранной кости. Сохраненная лодыжка и боковые связки являются основным стабилизирующим фактором оперированного сустава. Обе части эндопротеза обычно крепят с помощью костного цемента, при этом толщина его слоя между костью и компонентом должна быть не более 3 мм. Рану
543
