
Классификация аритмий
.docxКлассификация аритмий.(Орлов В.Н., 1989г.)
А. Аритмии, обусловленные нарушением автоматизма (образование импульсов) синусового узла
Основные из них: синусовая тахикардия; синусовая брадикардия; просто синусовая аритмия; остановка синусового узла; асистолия предсердий; синдром слабости синусового узла.
Б. Эктопические комплексы или ритмы
Бывают пассивные и активные. Основные из них:
-
экстрасистолия(предсердная и желудочковая, есть еще предсердно – желудочковая, когда эктопический импульс выходит из атриовентрикулярного соединения); далее,
-
парасистолия, очень интересная с теоретической точки зрения аритмия, когда параллельно и независимо друг от друга работают два источника импульсов – один нормальный источник, т.е. синусовый узел, а второй эктопический водитель ритма, в виде ритмичных, регулярных экстрасистол;
-
пароксизмальная тахикардия(встречается еще непароксизмальная тахикардия), и тоже бывает разных форм, в зависимости от того, откуда исходит эктопический ритм (предсердная, желудочковая и атриовентрикулярная).
В. Мерцание и трепетание (хаотичное возбуждение и сокращение отдельных мышечных волокон)
Различают мерцание предсердий (мерцательная аритмия), трепетание предсердий, мерцание и трепетание желудочков.
Г. Нарушения функции проводимости(«разрыв проводов»)
Это, в основном, блокады: синоаурикулярная блокада(нарушение проводимости в самом синусовом узле и выходе из него);
внутрипредсердная блокада;
атриовентрикулярная блокада(«поперечная блокада»);
блокады ножек пучка Гиса;
синдромы преждевременного возбуждения желудочков (синдром Вольфа – Паркинсона - Уайта);
асистолия желудочков.
Есть еще одна, упрощенная классификация, мягко говоря, не совсем научная, но удобная для работников «скорой». Она выделяет всего 2 вида аритмий: тахиаритмии,(и если это тяжелые формы – пароксизмальная тахикардия, или мерцательная аритмия – соответствующая неотложная помощь); и второй вид – брадиаритмии(остановка синусового узла или полная поперечная блокада – соответствующая тактика оказания неотложной помощи). Прогностически наиболее опасными следует считать брадиаритмии.
Основные виды аритмий
Из первой группы аритмий (нарушения автоматизма синусового узла), можно выделить:
Синусовая тахикардия– учащение ЧСС до 90-160 (у детей – до 200) в 1 мин. Может быть в норме Также может быть после крепкого чая, кофе, алкоголя, при повышении температуры окружающей среды, при перевозбуждении и т. п. В специализированной медицинской помощи, как правило, не нуждается.
Синусовая брадикардия– все тоже самое, с точностью до наоборот – ЧСС менее 60 в 1 мин.
Синусовая аритмия– поочередное сочетание тахикардии и брадикардии.
А основная отличительная черта синусовых (или можно сказать «нормальных» аритмий – это нормальная ЭКГ. Но расслабляться можно только тогда, когда убедились в том, что все основные зубцы на месте, зубец Р и комплекс QRST следуют друг за другом, полярность и амплитуда зубцов сохранены, сегменты и интервалы тоже на месте, т.е. кроме незначительного учащения (или урежения) ритма.
Тем более, что не все нарушения автоматизма синусового узла такие безобидные. В эту же группу аритмий входят синдромы слабости синусового узла и остановки синусового узла.
Из названия видно, что это выпадение сокращений (систол). Зачастую это кратковременные выпадения, 1,2,3, систолы выпадает, но иногда это приводит к обморокам, а в некоторых случаях к развитию клинического синдрома Морганьи – Адамса – Стокса.
Из второй группа аритмий (Б - эктопические комплексы и ритмы), начнем с экстрасистолий, т.е. с преждевременного сокращения сердечной мышцы.
Суть экстрасистолы такова: нормальное (или почти нормальное) сокращение сердечной мышцы, но появляется оно на ленте там, где его быть не должно, чаще всего преждевременно, а после него следует компенсаторная пауза, т.е. интервал между сокращениями увеличен. Из классификации помним, что экстрасистолы бывают предсердные (наджелудочковые), собственно желудочковые, и еще есть ряд промежуточных, выскакивающих экстрасистол, в зависимости от того, где расположен эктопический очаг возбуждения.
Аритмия, при которой экстрасистола появляется после каждого нормального сокращения, называется бигеменией, после двух нормальных сокращений – тригеменией. Часто экстрасистолия может быть функциональной (т.е. в норме) или появляться при стрессах, эмоциональных отклонениях или при экстракардиальной (не сердечной) патологии (заболеваниях внутренних органов, ЖКТ, ЦНС, и т. п.). Но есть и «опасные» экстрасистолы, как правило, это групповые, или залповые (от 3 до 5 экстрасистол подряд) – такие экстрасистолы могут переходить в мерцание или фибрилляцию желудочков, а это уже тяжелый вид аритмии (часто встречается при ИБС).
Клиническая картина экстрасистолии: жалобы на чувство «толчка», а потом замирания в работе сердца, сопровождающиеся слабостью, головокружением; если это бигемения или тригемения – сердцебиение.
ЭКГ
признаки желудочковой экстрасистолы:
отсутствие зубца Р,
преждевременное появление и деформация
(обычно увеличение в размерах) комплекса
QRS, инверсия зубца Т, длинная компенсаторная
пауза после экстрасистолы.
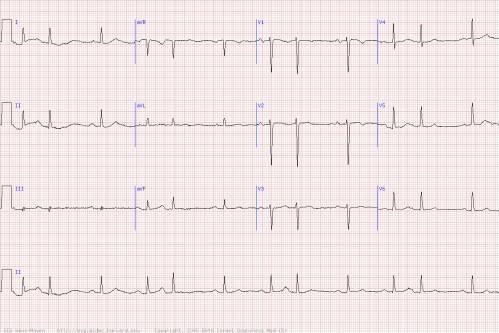
Супровентрикулярные- зубца Р может не быть или быть отрицательным.

Что касается оказания неотложной помощи, то большинство экстрасистолий не требуют вмешательства (можно порекомендовать в плановом порядке обратиться к участковому врачу или кардиологу). А если это «опасные», осложненные экстрасистолы, то лечить уже необходимо основное заболевание.
Пароксизмальная тахикардия(ПТ)– развивается, как правило, на фоне тяжелых, органических поражений сердечной мышцы (миокардиты, ИБС, кардиомиопатии, тяжелые клапанные пороки) – нарушение сердечного ритма в виде приступов сердцебиений с ЧСС 140 – 220 в 1мин. Бывает предсердной, (или наджелудочковой), желудочковой и предсердно – желудочковой (в зависимости от того, откуда исходит очаг возбуждения, или эктопический ритм).
Клиника приступа: внезапное начало (и окончание приступа тоже внезапное), больной ощущает толчок в области сердца, сердцебиение, сопровождающееся головокружением, шумом в голове, может быть потливость, метеоризм, тошнота, рвота. Пульс ритмичный, но учащенный, АД снижено. Более тяжело протекает приступ желудочковой ПТ.

Пароксизмальная предсердная тахикардия (ЧСС 150 в мин.)
ЭКГ признаки предсердной (наджелудочковой) ПТ: тахикардия, т.е. интервалыR-Rрезко укорочены, но ритм правильный, желудочковый комплексQRS«обычный», интервалPQможет быть укорочен, а эктопический (и поэтому деформированный или отрицательный) зубец Р сохранен , но приближается к предшествующему зубцу Т.
ЭКГ при желудочковой ПТ(импульсообразование в системе Гиса – Пуркинье): укорочениеRR, комплексQRSдеформирован и расширен (более 0, 12 с) и напоминает желудочковую экстрасистолу, зубец Р и желудочковый комплексQRSне связаны между собой, иногда зубец Р можно и не найти, т.к. он «теряется» в комплексеQRST, наслаиваясь на него.
Диагностические критерии:
-
Внезапное начало
-
Частый регулярный ритм (140 – 200 в 1 мин.)
-
Неэффективность вагусных проб
-
В анамнезе – органическое поражение сердца
Из третьей группы аритмий (мерцание и трепетание), можно выделить:
Мерцательная аритмия(МА) (мерцание предсердий)– (нарушение функции возбудимости и проводимости), нарушение ритма, при котором наблюдается частое (350-600 в 1 мин.) хаотичное возбуждение и «подергивание» отдельных мышечных волокон предсердий (нормальное координированное сокращение предсердий отсутствует). Желудочки (а это все-таки основной мышечный орган сердца) сокращаются не ритмично, но более или менее нормально и по частоте желудочковых сокращений МА может быть тахисистолической (90 и более в 1 мин.) и брадисистолической (менее 60 в 1 мин.). (Бывает еще и нормосистолическая форма).
Клиническая картинапри МА зависит именно от частоты желудочковых сокращений. И если при нормосистолической форме МА жалобы могут вообще отсутствовать, то при тахи или – брадисистолии больные отмечают головокружение, обморочные состояния или сердцебиение и боли в области сердца.
Это нарушение ритма появляется при таких заболеваниях, как митральные пороки сердца, септические эндокардиты, инфаркты миокарда и другие формы ИБС.
ЭКГ – признаки: неритмичные сердечные сокращения с разными по продолжительности интерваламиR-R, а вместо исчезнувшего зубца Р – частые, (до 700 в 1мин!), различной формы и амплитуды осцилляции – так называемые волныf.
Диагностические критерии:
-
Нерегулярный беспорядочный ритм
-
Меняющаяся интенсивность сердечных тонов
-
Неравномерность и дефицит пульса
Вообще дифференциальная диагностика МА с другими видами аритмий – это тщательный ЭКГ – анализ.
Трепетание предсердий– тоже частое (200 – 300 в 1 мин), но координированное, т.е. ритмичное сокращение предсердий и ритмичное учащенное (120 – 150 в 1 мин.) сокращение желудочков. Может наблюдаться такая взаимосвязь: на желудочки проводится каждый второй (соотношение 240 и 120 в 1 мин) или каждый третий импульс (300 и 100 в 1 мин.). Это правильная форма ТП (еще бывает неправильная форма, когда четкой закономерности не отмечается).
Клиническая картина протекает в виде внезапных приступов сердцебиений, головокружений, резкой слабости, иногда с потерей сознания.
Трепетание предсердий сопровождает такие серьезные заболевания, как клапанные пороки сердца, миокардиты, кардиомиопатии, ИБС, АГ.
Соответствующая лента ЭКГ: вместо зубцов Р волны мерцания, напоминающие зубья пилы - волныf, одинаковой высоты и ширины, видные лучше воII,III,AVF– отведениях; число желудочковых комплексов в 2 или 3 раза меньше предсердных.
Трепетание и фибрилляция (мерцание) желудочков– частое (200 – 500 в 1 мин) сокращение отдельных мышечных волокон желудочков.
Клинически трепетание и фибрилляцияжелудочков является терминальным состоянием и равносильны остановке кровообращения: резкая слабость, потеря сознания, через 40 – 50 сек. – судороги, непроизвольное мочеиспускание, Р и АД не определяются, «срывается» дыхание и следом останавливается, расширяются зрачки. Какие характерные симптомы я назвал? Правильно, клиническая смерть.
ЭКГ – признаки: зубцы, комплексы, интервалы – нельзя различить, вместо них или ритмичные волны с частотой 200 – 300 в 1 мн. – это трепетание; или нерегулярные волны разной амплитуды с частотой 250 – 500 в 1 мин. – это фибрилляция (т.е. еще хуже).
Последняя, четвертая группа аритмий (Г) – нарушения функции проводимости. Это, в основном, блокады.
Синоаурикулярная блокада– нарушение проведения импульсов от синусового узла к предсердиям. Бывает 3-х степеней, с периодами Венкебаха, но это разделение носит более теоретический характер, нежели клинический.
Клинические проявлениябывают во время длительных сердечных пауз: головокружение, общая слабость, шум в голове, чувство замирания в груди.
На ЭКГ:при относительно нормальном ритме возникают паузы, связанные с выпадением полного комплекса (PQRST), причем выпадает каждый 2-й, 3-й или 4-й комплекс, соответственно паузамRRравным 2, 3 и т.д. сердечным циклам.
Но суть периодов Венкебаха – это несколько слжнее: интервал RRпостепенно укорачивается от одного комплекса к другому, затем критический момент – и 1 комплекс полностью выпадает, причем первый после паузы интералRRпродолжительнее последнего, предшствующего паузе, почти в 2 раза.
На ЭКГ можно «засечь» СА блокаду IIстепени (IиIIIстапень на ЭКГ не диагностируются). Если вы все эти нюансы запомните, будет хорошо, если не запомните – еще лучше!
Внутрипредсердная блокада– нарушение прведения импульса по самому предсердию.
На ЭКГ – увеличение (уширение) зубца Р более 0,11 с.; расщепление зубца Р.
Атриовентрикулярная блокада– нарушение проведения импульса от предсердий к желудочкам. Тоже бывает трех степеней (замедление а/в проводимости, неполная блокада и полная поперечная блокада).
Полная поперечная блокада(или а/в блокадаIIIстепени) можно отнести к опасным брадиаритмиям. Импульс из предсердий не проводится в желудочки, полный развод по - итальянски: желудочки сокращаются в своем ритме, предсердия – в своем. Клинически проявляется в виде синдрома Морганьи – Адамса (Эдамса) – Стокса и протекает в виде внезапных приступов, иногда тяжелых (иначе, сами понимаете, сердце в таком режиме работать не может). Есть еще синдром Фредерика (если хотите «блеснуть») – это когда полная атриовентрикулярная блокада сочетается с мерцательной аритмией. А если еще помимо синдрома Вольфа – Паркинсона - Уайта – это синдром преждевременного возбуждения желудочков, вспомните, что есть еще синдром Клерка – Леви – Кристеско, да еще и отличие между этими синдромами - и вам на экзамене обеспечено 5 с плюсом!
Клинически может проявляться в виде синдрома Морганьи – Адамса – Стокса. Синдром МАС – это клинический синдром (а не кардиографический, как можно понять из вашего учебника) и он действительно чаще проявляется при полной поперечной блокаде (как у вас в учебнике). Но характерная клиника этого синдрома может проявляться и при остановке синусового узла и при других нарушениях ритма.
А клиника такова: неожиданно, на фоне полного благополучия развивается приступ сильного головокружения, обморочного состояния вплоть до полной потери сознания, затем появляются судороги конечностей и туловища, непроизвольное мочеиспускание или даже дефекация. Пульс не пальпируется, АД не определяется, зрачки расширяются, дыхание судорожное, лицо синюшное.
ЭКГ – признакиполной блокады: число желудочковых комплексов в 2 – 3 раза меньше, чем предсердных (т.е. брадикардия – 20 – 30 – 50 – в 1 мин.), интервалыR–Rодинаковы, но зубец Р по отношению к комплексуQRSTрасполагается различно, без закономерной с ним связи, иногда наслаиваясь и деформируя его, комплексыQRSуширены и деформированы, и редкие.
Синдром преждевременного возбуждения желудочков, или Вольфа – Паркинсона – Уайта (WPW) – обусловлен аномальным проведением импульса от предсердий к желудочкам, в связи с наличием дополнительного пути проведения между ними (пучок Кента).
Клинически характеризуется предрасположенностью к приступам ПТ или другим серьезным аритмиям.
На ЭКГ: интервал PQукорочен (менее 0,12 сек), в составе комплексаQRSпоявляется дополнительная волна возбуждения Δ, приставленная в виде лесенки к комплексуQRS, возможно смещение интервалаSTниже изолинии.
Неотложная помощь – как при приступах наджелудочковой ПТ.
Асистолия желудочков– относится по классификации к этой же группе Г.
Клинически – приступы синдрома МАС.
Образно говоря, мы сегодня попытались объять необъятное, ибо изучить аритмии в течение одной лекции и одного практического занятия просто невозможно. Поэтому будем считать, что мы познакомились с темой, а если необходимо некоторые вопросы проработать более детально, то я рекомендую остановиться на мерцательной аритмии (МА) и пароксизмальной тахикардии (ПТ).С этой патологией вы наверняка столкнетесь на практической работе, к тому же эти виды аритмий отражены в ваших экзаменационных билетах (что тоже немаловажно).
