
Стоматология Учебник Трезубова / Раздел 17 Дефекты лица, зубных рядов. Потеря зубов (частичная и полная), деформация зубных рядов / 03 Полная потеря зубов
.docПолная потеря зубов
Полное отсутствие (потеря) зубов - патологическое состояние, возникшее после кариеса и его осложнений, заболеваний пародонта, травм или операций, когда одна или обе челюсти лишаются всех зубов.
Данное состояние характеризуется как морфологическими, так и функциональными нарушениями.
Морфологические изменения жевательно-речевого аппарата можно подразделить на лицевые, ротовые, мышечные, суставные.
Лицевые признаки полной потери зубов достаточно специфичны и объясняются потерей фиксированной межальвеолярной высоты в результате утраты последней пары зубов-антагонистов.
Вторая причина лицевых признаков - потеря поддержки губ и щек со стороны зубов и альвеолярных частей. Эти отделы лицевого скелета создают облик лица, являясь каркасом для круговой мышцы рта, щечных и других мимических мышц.
В се
это грубо нарушает внешний вид больного.
Подбородок выдвигается вперед,
носогубные и подбородочные складки
углубляются, опускаются углы рта.
Вследствие потери опоры на передних
зубах круговая мыщца рта сокращается
и губы западают. Изменения в области
угла челюсти, грушевидного отверстия
и старческая прогения еще более
подчеркивает этот облик старческого
лица (рис. 17.36).
се
это грубо нарушает внешний вид больного.
Подбородок выдвигается вперед,
носогубные и подбородочные складки
углубляются, опускаются углы рта.
Вследствие потери опоры на передних
зубах круговая мыщца рта сокращается
и губы западают. Изменения в области
угла челюсти, грушевидного отверстия
и старческая прогения еще более
подчеркивает этот облик старческого
лица (рис. 17.36).
Рис. 17.36. Гримаса беззубого человека, Д. Ллуэллини /Уэльс/, ("Лайф", США)
Т ермином
старческая прогения обозначают
соотношение беззубых челюстей (рис.
17.37), напоминающее нижнюю макро-гнатию.
При этом самым заметным симптомом
является выступание подбородка.
ермином
старческая прогения обозначают
соотношение беззубых челюстей (рис.
17.37), напоминающее нижнюю макро-гнатию.
При этом самым заметным симптомом
является выступание подбородка.
Рис. 17.37. Череп беззубого человека (а, б)
Чтобы понять механизм образования старческой прогении, следует вспомнить некоторые особенности взаимного расположения зубов верхней и нижней челюстей при ортогнатическом прикусе. Как известно, при этом передние зубы верхней челюсти вместе с альвеолярным отростком наклонены вперед. Боковые зубы наклонены коронками наружу, а корнями внутрь. Если при этом провести линию через шейки зубов, то образованная альвеолярная дуга будет меньше зубной дуги, проведенной по режущим краям и жевательным поверхностям зубов.
Несколько иные взаимоотношения складываются между зубной и альвеолярной дугами на нижней челюсти. При ортогнатическом прикусе резцы стоят на альвеолярной части отвесно. Боковые зубы своими коронками наклонены в язычную сторону, а корнями - наружу. По этой причине нижняя зубная дуга уже альвеолярной. Таким образом, при ортогнатическом прикусе с наличием всех зубов верхняя челюсть суживается кверху, нижняя, наоборот, становится шире книзу. После полной потери зубов эта разница сразу же начинает сказываться, создавая соотношение беззубых челюстей, напоминающее нижнюю макрогнатию.
Утрату зубов не всегда следует относить к явлениям возрастного характера, так как выпадение их в связи с возрастной атрофией альвеолярной части наблюдается лишь у лиц преклонного возраста. С этой точки зрения термин "старческая прогения" следует понимать условно, поскольку прогения может возникнуть после потери зубов в любом возрасте. В присутствии больного этот термин можно употреблять с эпитетами: сенильная, возрастная, инволюционная.
Кроме выступания подбородка и западения губ и щек, часто можно наблюдать углубление подбородочной и носогубных борозд, появление складок, радиально расходящихся от ротовой щели. Пациенты выглядят гораздо старше своего паспортного возраста.
К ротовым признакам относятся изменения, развивающиеся в полости рта после удаления зубов, в том числе на слизистой оболочке, покрывающей альвеолярные части и твердое небо. Эти изменения могут быть выражены в виде атрофии, образования складок, изменения положения переходной складки по отношению к гребню альвеолярной части. Характер и степень изменений обусловлены не только потерей зубов, но и причинами, которые послужили основанием к их удалению. Общие и местные заболевания, возрастные факторы также влияют на характер и степень перестройки слизистой оболочки после удаления зубов. Знание особенностей тканей, покрывающих протезное ложе, имеет большое значение как для выбора способа протезирования и достижения хорошего результата, так и для предупреждения вредных влияний протеза на опорные ткани.
Суппле главное внимание обращал на состояние слизистой оболочки протезного ложа. Он выделял четыре класса.
Первый класс: как на верхней, так и на нижней челюсти имеются хорошо выраженные альвеолярные части, покрытые слегка податливой слизистой оболочкой. Небо также покрыто равномерным слоем слизистой оболочки, умеренно податливой в задней его трети. Естественные складки слизистой оболочки (уздечки губ, щек и языка) как на верхней, так и на нижней челюсти достаточно удалены от вершины альвеолярной части. Этот класс слизистой оболочки является удобной опорой для протеза.
Второй класс: слизистая оболочка атрофирована, покрывает альвеолярные гребни и небо тонким, как бы натянутым слоем. Места прикрепления естественных складок расположены несколько ближе к вершине альвеолярной части. Плотная и истонченная слизистая оболочка менее удобна для опоры съемного протеза.
Третий класс: альвеолярные части и задняя треть твердого неба покрыты разрыхленной слизистой оболочкой. Такое состояние слизистой оболочки часто сочетается с низким альвеолярным гребнем. Пациенты с подобной слизистой оболочкой иногда нуждаются в предварительном лечении. После протезирования им следует особо строго соблюдать режим пользования протезом и обязательно наблюдаться у врача.
Четвертый класс: подвижные тяжи слизистой оболочки распложены продольно и легко смещаются при незначительном давлении оттискной массы. Тяжи могут ущемляться, что затрудняет или делает невозможным пользование протезом. Такие складки наблюдаются главным образом на нижней челюсти, преимущественно при отсутствии альвеолярной части. К этому же типу относится альвеолярный край с болтающимся мягким гребнем. Протезирование в этом случае иногда становится возможным лишь после его удаления.
Податливость слизистой оболочки, как это видно из классификации Суппле, имеет большое клиническое значение.
Исходя из различной степени податливости слизистой оболочки, Люнд выделял на твердом небе четыре зоны: 1) область сагиттального шва; 2) альвеолярный отросток; 3) область поперечных складок; 4) заднюю треть.
Слизистая оболочка первой зоны тонкая, не имеет подслизистого слоя. Податливость ее ничтожна. Этот участок назван Люндом медианной (срединной) фиброзной зоной.
Вторая зона захватывает альвеолярный отросток. Она также покрыта слизистой оболочкой, почти лишенной подслизистого слоя. Этот участок назван Люндом периферической фиброзной зоной.
Третья зона покрыта слизистой оболочкой, которая обладает средней степенью податливости.
Четвертая зона - задняя треть твердого неба - имеет подслизистый слой, богатый слизистыми железами и содержащий немного жировой ткани. Этот слой мягкий, пружинит в вертикальном направлении, обладает наибольшей степенью податливости и называется железистой зоной.
Большинство исследователей связывают податливость слизистой оболочки твердого неба и альвеолярных частей со структурными особенностями подслизистого слоя, в частности с расположением в нем жировой клетчатки и слизистых желез.
Е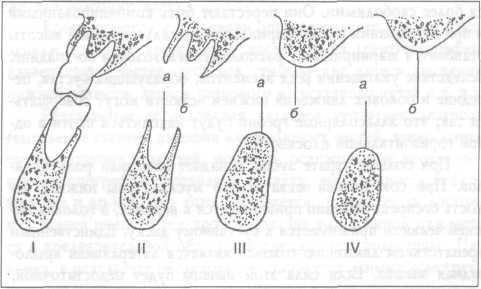 .
И. Гаврилов считал, что вертикальная
податливость слизистого покрова
челюстных костей зависит от густоты
сосудистой сети подслизистого слоя.
Именно сосуды с их способностью
быстро опорожняться и вновь заполняться
кровью могут создавать условия для
уменьшения объема ткани. Участки
слизистой оболочки твердого нёба с
обширными сосудистыми полями,
обладающие вследствие этого как бы
рессорными свойствами, названы им
буферными зонами (рис. 17.38).
.
И. Гаврилов считал, что вертикальная
податливость слизистого покрова
челюстных костей зависит от густоты
сосудистой сети подслизистого слоя.
Именно сосуды с их способностью
быстро опорожняться и вновь заполняться
кровью могут создавать условия для
уменьшения объема ткани. Участки
слизистой оболочки твердого нёба с
обширными сосудистыми полями,
обладающие вследствие этого как бы
рессорными свойствами, названы им
буферными зонами (рис. 17.38).
Рис. 17.38. Схема буферных зон (по Е. И. Гаврилову). Густота штриховки соответствует возрастанию буферных свойств слизистой оболочки твердого нёба
Альвеолярный гребень после удаления зуба подвергается перестройке, сопровождающейся образованием новой кости, заполняющей дно лунки, атрофией свободных ее краев. С заживлением костной раны перестройка не заканчивается, а продолжается, но уже с преобладанием явлений атрофии. Последняя связана с выпадением функции альвеолярной части, поэтому ее часто называют атрофией от бездеятельности. Характер и степень такой атрофии зависят также от причины удаления зубов. При пародонтозе, например, атрофия более выражена.
Есть основание считать, что после удаления зубов при этом заболевании убыль альвеолярной части является следствием не только утраты функции, но и самого пародонтоза в связи с тем, что причины, вызвавшие его, не прекратили своего действия. Здесь, следовательно, мы встречаемся со вторым видом атрофии - атрофией альвеолярной кости, вызванной общей патологией. Кроме атрофии от бездеятельности, резорбции при общих и местных заболеваниях (пародонтоз, пародонтит, диабет), может иметь место старческая (сенильная) атрофия альвеолярного гребня.
Атрофия альвеолярной части — процесс необратимый, и поэтому чем больше времени прошло после удаления зубов, тем более выражена убыль кости. Протезирование не приостанавливает явлений атрофии, а усиливает их. Объясняется это тем, что для кости адекватным раздражителем является растяжение прикрепленных к ней связок (сухожилия, периодонт), но кость не приспособлена к восприятию сил сжатия, которые исходят от базиса съемного протеза. Атрофия может быть также усилена неправильным протезированием с неравномерным распределением жевательного давления, направленным преимущественно на альвеолярную часть.
Таким образом, у разных лиц может быть неодинаковая степень выраженности атрофии альвеолярного гребня. Можно встретить пациентов, у которых альвеолярные части хорошо сохранились. Наряду с этим наблюдаются также случаи крайней степени атрофии. Твердое небо становится плоским, в переднем отделе его атрофия часто достигает носовой ости. Не все отделы верхней челюсти в одинаковой степени подвергаются атрофии. Менее всего выражена атрофия альвеолярного бугра и нёбного валика.
На нижней челюсти атрофия также может иметь различную степень выраженности: от незначительной до полного исчезновения альвеолярной части. Иногда вследствие атрофии подбородочное отверстие может оказаться непосредственно под слизистой оболочкой, и сосудисто-нервный пучок будет ущемляться между костью и протезом.
Альвеолярная часть при большой атрофии исчезает. Ложе для протеза суживается, а точки прикрепления челюстно-подъязычных мышц оказываются на одном уровне с краем челюсти. При сокращении их, а также при движениях языка подъязычная слюнная железа накладывается на протезное ложе.
В переднем отделе нижней челюсти убыль кости наиболее выражена с язычной стороны, результатом чего может явиться острый, как нож, или шишковидный альвеолярный край.
В области коренных зубов ячеистая часть после потери зубов уплощается. Это связано с тем, что атрофия альвеолярного края наиболее выражена на вершине его (горизонтальная атрофия). Вследствие этого отмечается истончение челюстно-подъязычных линий, осложняющих протезирование. В подбородочной области с язычной стороны, в месте прикрепления мышц (m. geniohyoideus и др.), обнаруживается плотный костный выступ (spina mentalis), покрытый истонченной слизистой оболочкой.
Вместе с атрофией альвеолярной части изменяется положение переходной складки. При далеко зашедшей атрофии она оказывается в одной плоскости с протезным ложем. То же происходит и с точками прикрепления уздечек языка и губ. По этой причине размер протезного ложа на нижней челюсти уменьшается, определение его границ и фиксация протеза усложняются.
На верхней челюсти атрофии больше подвергается ее щечная сторона, а на нижней - язычная. Благодаря этому верхняя альвеолярная дуга становится еще более узкой при одновременно расширяющейся нижней.

Рис. 17.39. Изменение соотношений альвеолярных частей после потери зубов: I - соотношение первых моляров при фронтальном разрезе; II - альвеолярные части после удаления моляров, линии а и б соответствуют середине альвеолярных частей; III и IV - по мере развития атрофии линия а отклоняется наружу (влево), отчего нижняя челюсть становится зрительно шире
При полной потере зубов происходят изменения соотношений челюстей и в трансверзальном направлении. Нижняя челюсть при этом становится зрительно шире (рис. 17.39). Все это затрудняет постановку зубов в протезе, отрицательно сказывается на его фиксации и, в конечном счете, отражается на его жевательной эффективности.
Клиническая картина становится еще более сложной, если у больного отмечается резкое несоответствие между размерами альвеолярной дуги верхней и нижней челюстей, так как имеются маленькая верхняя челюсть и большая нижняя. Чем больше несоответствие было между верхними и нижними зубными рядами, тем более выражена старческая прогения и тем труднее условия для протезирования.
Клиническое состояние верхней и нижней челюстей предопределяет условия фиксации протезов.

Рис. 17.40. Очертания вестибулярного ската альвеолярной части: а - пологий, б - отвесный, в - с нишей
Большое значение для фиксации полного съемного протеза на верхней челюсти (кроме наличия выраженных участков анатомической ретенции с небольшой подвижностью слизистой оболочки, за исключением дистального края протеза по линии А) имеет форма ската альвеолярного отростка. Различают три варианта ската альвеолярного отростка верхней челюсти (рис. 17.40):
- пологий - при наличии которого край протеза, опускаясь вниз, скользит по скату, сохраняя контакт со слизистой оболочкой по краю протезного ложа. Это самый оптимальный вариант анатомической формы ската альвеолярного отростка для полного съемного протеза;
- отвесный - при наличии которого край протеза, отвисая вниз, быстро приводит к нарушению замыкающего клапана из-за потери контакта со слизистой оболочкой, что и проявляется в потере устойчивости протеза;
- с навесами (поднутрениями или нишами) - при котором хорошие условия анатомической ретенции вступают в противоречие со способом наложения протеза.
Из практических соображений возникла необходимость классифицировать беззубые челюсти. Предложенные классификации до известной степени определяют план лечения, содействуют взаимоотношению врачей и облегчают записи в истории болезни, врач ясно представляет, с какими типичными трудностями он может встретиться. Конечно, ни одна из известных классификаций не претендует на исчерпывающую характеристику беззубых челюстей, поскольку между их крайними типами имеются переходные формы.
Мышечные изменения включают в себя изменение расстояния между местами прикрепления мышц, отсутствие былой импульсации из ЦНС, индуцируемой раздражением проприорецепторов периодонта, снижение активности жевательных и мимических мышц.
Суставные изменения связаны с атрофией элементов, образующих височно-нижнечелюстной сустав. Глубина суставной ямки при этом уменьшается, ямка становится более пологой. Одновременно отмечается атрофия суставного бугорка. Головка нижней челюсти также претерпевает изменения, приближаясь по форме к цилиндру. Движения нижней челюсти становятся более свободными. Они перестают быть комбинированными и при открывании рта до нормальной межальвеолярной высоты становятся шарнирными с расположением головки во впадине. Вследствие уплощения всех элементов, образующих сустав, передние и боковые движения нижней челюсти могут совершаться так, что альвеолярные гребни будут находиться почти в одной горизонтальной плоскости.
При полной утрате зубов выпадает защитная роль моляров. При сокращении жевательной мускулатуры нижняя челюсть беспрепятственно приближается к верхней, а головка нижней челюсти прижимается к суставному диску. Единственным препятствием движению головки является латеральная крыловидная мышца. Если сила этой мышцы будет недостаточной, чтобы противостоять мышцам, поднимающим нижнюю челюсть, то головка нижней челюсти перемещается в глубину суставной ямки.
По существу у беззубых больных как в морфологическом, так и функциональном отношении возникает новый сустав. Функциональная перегрузка суставных поверхностей легко может привести к развитию деформирующего артроза. Из этого не следует делать вывод, что во всех случаях полной потери зубов будут наблюдаться явления деформирующего артроза. Приспособительные механизмы нейтрализуют функциональную перегрузку, и поэтому многие больные, лишенные зубов, жалоб на суставы не предъявляют.
Функциональные изменения прежде всего связаны с измененным стереотипом жевательных движений нижней челюсти, что в первую очередь приводит к функциональной перегрузке жевательных мышц и височно-нижнечелюстных суставов.
Функция жевания при полной потере зубов почти отсутствует. Правда, многие больные растирают пищу с помощью десен, языка. Но это ни в какой степени не может восполнить утраченную функцию жевания. Большую пользу приносит прием кулинарно обработанной и размельченной пищи (пюре, рубленое мясо и др.). Поскольку жевание сведено к минимуму, люди, лишенные зубов, во время еды не испытывают наслаждения. Уменьшение степени раздробления пищи затрудняет смачивание ее слюной. Следовательно, у беззубых людей нарушено ротовое пищеварение.
Полная потеря зубов влечет за собой и нарушение речи. Речь становится шепелявой, невнятной. У лиц определенных профессий полная потеря зубов может сделать невозможной их профессиональную деятельность.
Эстетические нарушения (изменение внешнего вида, грубые расстройства речи), затрудненное пережевывание пищи, явные признаки инвалидизации негативно действуют на психику пациента. Сама по себе полная потеря зубов почти всегда оставляет след в психике больного.
У молодых людей полная утрата зубов, даже от случайных причин, например, травмы, создает чувство физической неполноценности. Оно обострено в большей степени у женщин, чем у мужчин.
У лиц старшего возраста полная утрата зубов расценивается как признак наступающей старости. Если учесть, что у многих это совпадает с нарастающими изменениями физического состояния, падением многих функций, то станут очевидными трудности чисто эмоционального характера, с которыми придется встретиться врачу. Следует оговориться, что психологические проблемы всегда имеют место при диагностике и ортопедическом лечении больных с патологией жевательно-речевого аппарата, но в данном случае они представлены в большей степени.
У лиц старшего возраста полная утрата зубов может наслаиваться на чувство тревоги, беспокойства, вызванного различными обстоятельствами семейного, социального характера, Лица старше 65 лет, кроме того, страдают атеросклерозом сосудов головного мозга с различной степенью выраженности невротических состояний. Не следует забывать, что для лиц определенных специальностей (артисты, дикторы, лекторы) потеря зубов означает расставание с профессией, любимым делом, а иногда и необходимость перейти на пенсию, что также может тяжело переживаться.
Многие больные приходят на прием к врачу с предубеждением против съемных протезов, с неверием в возможность ими пользоваться. Подобный пессимизм может быть усилен неосторожно оброненными выражениями медицинского персонала о трудностях фиксации протеза. Большой вред приносят в этом отношении консультации некомпетентных лиц, не имеющих специальных медицинских знаний.
Трудности не только социального, но и психологического характера, с которыми может встретиться врач при курировании больных с потерей зубов, должны быть учтены при диагностировании и составлении плана ортопедического лечения. Забвение их может стать причиной неудач даже при идеальном исполнении самого протезирования. Успешным будет лечение, если между врачом и пациентом возникает атмосфера доверия. С меньшими трудностями приходится встречаться при протезировании больных, ранее пользовавшихся протезами, хотя в подобных случаях имеются свои психофизиологические особенности, о которых будет сказано позже.
Полная потеря зубов представляет собой такое патологическое состояние, диагноз которого может быть поставлен легко. Главная трудность при этом заключается в выявлении типа беззубой челюсти, определения состояния слизистой оболочки протезного ложа, степени нарушения функции височно-нижнечелюстного сустава, жевательных мышц и др. Эта часть диагноза является самой трудной и ответственной и играет важную роль в осуществлении протезирования и достижения хорошего функционального результата.
Только тщательное обследование больного позволит врачу составить наиболее полное представление о сложности клинической картины. Учитывая ее, можно с наименьшей затратой сил решить задачу протезирования, избежав при этом грубых ошибок.
Обследование больного с полной потерей зубов начинают с опроса, во время которого выясняют:
1) жалобы на органы полости рта и желудочно-кишечного тракта;
2) данные об условиях труда, перенесенных заболеваниях, вредных привычках (курение, употребление острой пищи, пряностей, алкоголя и др.);
3) время и причины потери зубов;
4) пользовался ли пациент ранее съемными протезами.
На последнем вопросе врач должен остановиться более подробно, так как протезирование во многом облегчается, если больной ранее пользовался протезом. Часто при планировании нового протеза приходится учитывать конструктивные особенности прежних конструкций. Это особенно важно для пациентов, которые пользовались протезами продолжительное время. Если ранее больной не пользовался протезами, следует подробно выяснить причины этого.
Беседуя с пациентом, можно иногда составить приблизительное представление о характере его реакций (возбужденность, раздражительность, способность переносить малейшие неудобства от протеза и др.). Эти наблюдения дадут дополнительные ценные сведения.
После опроса переходят к осмотру лица и полости рта больного. Осмотр лица не следует производить специально, так как это смущает больного. Лучше сделать это во время беседы незаметно для него. Следует отметить симметрию лица, наличие или отсутствие рубцов кожных покровов лица, ограничивающих открывание рта, степень уменьшения высоты нижней части лица, характер смыкания губ, состояние красной каймы губ, степень выраженности носогубных и подбородочных складок и состояние слизистой оболочки и кожи в области углов рта.
При обследовании полости рта обращают внимание на степень открывания рта (свободное или с затруднением), характер соотношения челюстей, выраженность атрофии альвеолярной части на верхней и нижней челюстях. Альвеолярные гребни следует не только осмотреть, но и пальпировать для обнаружения острых выступов корней и кости, прикрытых слизистой оболочкой и невидимых при осмотре.
Метод пальпации обязателен и при исследовании области сагиттального небного шва. Здесь важно установить наличие небного валика. Обращают внимание на форму альвеолярной части, что для фиксации протеза также имеет большое значение. Затем изучают состояние слизистой оболочки, покрывающей твердое небо и альвеолярные части (степень податливости, поражения лейкоплакией или другими заболеваниями).
Необходимо изучить топографию переходной складки. Различают подвижную и неподвижную слизистую оболочку.
П одвижная
слизистая оболочка покрывает
щеки, губы, дно полости рта. Она имеет
рыхлый подслизистый слой соединительной
ткани и легко собирается в складку. При
сокращении окружающей мускулатуры
такая слизистая оболочка смещается.
Степень подвижности ее колеблется в
значительных пределах (от большой
до незначительной).
одвижная
слизистая оболочка покрывает
щеки, губы, дно полости рта. Она имеет
рыхлый подслизистый слой соединительной
ткани и легко собирается в складку. При
сокращении окружающей мускулатуры
такая слизистая оболочка смещается.
Степень подвижности ее колеблется в
значительных пределах (от большой
до незначительной).
Рис. 17.41. Общий вид полости рта с беззубыми челюстями: 1 - frenulum labii superioris; 2,4 - frenulum buccalis superioris; 3 - torus palatinus; 5 - tuber alveolare; 6 - линия A; 7 - fovea palatina; 8 - plica pterygomandibularis; 9 - trigonum retromolare; 10 - frenulum lingualis; 11 - frenulum buccalis inferioris; 12 - frenulum labii inferioris
Неподвижная слизистая оболочка лишена подслизистого слоя и лежит на надкостнице, отделенная от нее тонкой прослойкой фиброзной соединительной ткани. Типичными местами расположения ее являются альвеолярные части, область сагиттального шва и небного валика. Лишь под давлением протеза выявляется податливость неподвижной слизистой оболочки в направлении к кости. Эта податливость определяется наличием сосудов в толще подслизистого слоя.
Слизистая оболочка, покрывающая альвеолярный отросток, переходит на губу или щеку и образует складку, которая называется переходной (рис. 17.41).
На верхней челюсти переходная складка образуется при переходе слизистой оболочки с вестибулярной поверхности альвеолярного отростка на верхнюю губу и щеку, а в дистальном отделе - в слизистую оболочку крылочелюстной складки. На нижней челюсти с вестибулярной стороны она расположена на месте перехода слизистой оболочки альвеолярной части на нижнюю губу, щеку, а с язычной стороны - на месте перехода слизистого покрова альвеолярной части на дно полости рта.
Изучение топографии переходной складки следует начинать с обследования полости рта с полностью сохранившимися зубами, перейдя затем к беззубым челюстям с хорошо выраженными альвеолярными гребнями. При далеко зашедшей атрофии альвеолярной части, особенно на нижней челюсти, определение топографии переходной складки затруднительно даже для опытного врача.
Кроме осмотра и пальпации органов полости рта, по показаниям проводят другие виды исследования (рентгенографию альвеолярных частей, суставов, графические записи движений нижней челюсти, записи резцового и суставного путей и т. п.).
Результатом обследования является уточнение диагноза (выявление степени атрофии альвеолярных частей, взаимоотношение беззубых челюстей, моменты, осложняющие протезирование, топография переходной складки, выраженность буферных зон и др.). Кроме того, выясняется, допускает ли состояние тканей полости рта протезирование или больной нуждается в предварительной общей или специальной подготовке. Наконец, в результате обследования становятся ясными конструктивными особенности будущего протеза и способы осуществления протезирования.
