
Тимофеев 1-3 том / том 1 / 09. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ МЯГКИХ ТКАНЕЙ / 9.3. ВОСПАЛИТЕЛЬНЫЙ ИНФИЛЬТРАТ
.doc9.3. ВОСПАЛИТЕЛЬНЫЙ ИНФИЛЬТРАТ
К негнойным формам воспаления мягких тканей одонтогенной и неодонтогенной этиологии следует отнести воспалительный инфильтрат, который возникает в начальном периоде воспалительных изменений околочелюстных тканей. Г.А. Васильев(1961) предложил начальные формы воспалительных процессов мягких тканей именовать воспалительным инфильтратом. В. В. Рогинский и соавт. (1976) рекомендуют введение понятия "воспалительного инфильтрата" в клиническую практику. Некоторые исследователи отмечают значительный процент воспалительных инфильтратов в общем числе гнойно- воспалительных заболеваний лица и шеи (Биберман Я.М. и др.,1981; Рогинский В.В. и др.,1984; Тимофеев А.А.,1988).
Согласно рубрике 682 в "Статистической классификации болезней, травм и причин смерти", принятой на 29-й Всемирной ассамблее здравоохранения (1965), такой патологический процесс, как воспалительный инфильтрат (целлюлит) выделяется в самостоятельное заболевание.
М.М. Соловьев и И. Худояров (1979) называют данную форму воспалительных заболеваний мягких тканей целлюлитом. Но этот термин не получил широкого распространения, т.к. не полностью отражает характер и объем поражения мягких тканей. Ю.И. Вернадский и соавт.(1983) начальные формы воспалительных процессов именуют "серозными флегмонами". Этот термин неправильный, т.к. флегмона - это острое, четко не ограниченное гнойное воспаление клетчатки (Энциклопедический словарь медицинских терминов, 1984). Согласно определению, флегмона серозной не бывает. Воспалительный инфильтрат некоторые авторы рассматривают только как одну из стадий развития воспалительного процесса (Евдокимов А.И., Васильев ГА., 1964;Вернадский Ю.И., 1970,1984;Васильев Г.А., Робустова Т.Г., 1981).
На основании клинико-морфологических исследований В. В. Рогинский и соавт. (1984), А.А. Тимофеев (1988) утверждают, что воспалительные инфильтраты могут быть не только стадией развития гнойного процесса, при которой преобладает пролиферативная фаза воспаления, но и являться самостоятельным заболеванием. При инфильтрате имеет место поражение всех слоев мягких тканей - кожи, слизистой оболочки, подкожной клетчатки, мышц, фасций, а иногда с вовлечением и лимфатических узлов. Гистологические исследования пункционных биоптатов показали стереотипную морфологическую картину продуктивного воспаления. Однако клинико-морфологические исследования воспалительного инфильтрата касаются, главным образом, детей. У больных старшего возраста данный вопрос ранее не изучался.
Выявлено, что одонтогенные воспалительные инфильтраты у взрослых чаще встречались в возрасте от 16 до 34 лет - в 51,7%, реже от 35 до 59 лет в 41,4% и крайне редко у пожилых лиц (от 60 до 74 лет) в 6,9% (Тимофеев А.А.,1988).
За медицинской помощью в 79,3% случаев больные обращаются на 5-10 сутки от начала развития заболевания. Лишь 20,7% обследуемых госпитализированы на 2-4 сутки от начала возникновения воспалительного процесса в мягких тканях.
При госпитализации больных воспалительным инфильтратом в стационар, жалобы как правило, сводились к наличию болезненной припухлости мягких тканей. У 86,2% обследуемых боли иррадиировали в ухо, глазницу, височную область и усиливались при открывании рта. Все имели жалобы на слабость, недомогание, головные боли, нарушение аппетита и сна. Озноб отмечался у 38,0% лиц.
В анамнезе у обследуемых встречались следующие перенесенные и сопутствующие заболевания: частые острые респираторные заболевания (более 3-х раз в год) у 17,2% обследуемых; хронический тонзиллит и ринит у 10,4%, патология пародонта (пародонтит, гингивит) - у 10,4%; наличие кариозных зубов (более трех) - у 55,2%; обильные зубные отложения у 62,0%.
Аллергические заболевания и аллергические реакции у больных ни в прошлом, ни в настоящем не наблюдались. Развитию острого воспалительного процесса предшествовали парааллергические реакции (физическое перенапряжение, переохлаждение, перегревание, и т.п.) у 51,7% обследуемых.
Заболевания, которые явились причиной возникновения одонтогенного воспалительного инфильтрата распределились следующим образом: обострившийся хронический периодонтит - в 51,7%, острый одонтогенный периостит - в 37,9% (серозный - 17,2%, гнойный 20,7%), затрудненное прорезывание зуба мудрости - в 3,5%, альвеолит -6,9%.
Причинными зубами чаще были зубы нижней челюсти (72,4%),реже - зубы верхней челюсти (27,6,%). На нижней челюсти причинными зубами чаще являлись моляры (65,5,%), реже премоляры, а на верхней челюсти - чаще моляры (20,7%), реже премоляры.
В 79,3% случаев патологический процесс локализовался в одной анатомической области, воспалительные инфильтраты располагались в поднижнечелюстной (27,6%), щечной (27,6%) и височной (13,8%) областях, реже - в околоушно-жевательной и подподбородочной областях.
П ри
клиническом обследовании установлено,
что у всех больных имелась асимметрия
лица за счет припухлости мягких тканей
соответствующей анатомической области.
Кожа над припухлостью была гиперемирована
в 58,6% случаев; а в 41,4% - в цвете не изменена.
В складку обычно не собиралась. Пальпаторно
определялся болезненный или малоболезненный
инфильтрат округлой формы, плотно-
эластической консистенции, малоподвижный.
Контуры относительно четкие. Флюктуации
в начальной стадии заболевания не было.
Воспалительная контрактура челюстей
наблюдалась у 34,5% больных (расстояние
между режущими поверхностями
фронтальных зубов колебалось от 5 до 25
мм).
ри
клиническом обследовании установлено,
что у всех больных имелась асимметрия
лица за счет припухлости мягких тканей
соответствующей анатомической области.
Кожа над припухлостью была гиперемирована
в 58,6% случаев; а в 41,4% - в цвете не изменена.
В складку обычно не собиралась. Пальпаторно
определялся болезненный или малоболезненный
инфильтрат округлой формы, плотно-
эластической консистенции, малоподвижный.
Контуры относительно четкие. Флюктуации
в начальной стадии заболевания не было.
Воспалительная контрактура челюстей
наблюдалась у 34,5% больных (расстояние
между режущими поверхностями
фронтальных зубов колебалось от 5 до 25
мм).
Во время осмотра полости рта выявлено, что у 44,8% лиц причинные зубы были удалены еще до госпитализации. Имелась отечность слизистой оболочки альвеолярного отростка, а у 20,7% - сглаженность переходной складки.
Рис. 9.3.1. В дерме, вдоль и вокруг кровеносных сосудов, имеется круглоклеточный воспалитель-ный инфильтрат. Микрофото. Окраска гематок-силин- эозин. Ув. 10x10.
П ри
рентгенологическом исследовании
челюстей были выявлены: фиброзный
периодонтит (20,7%), гранулематозный
периодонтит (27,6%), гранулирующий
периодонтит (48,2%), полуретенированные
зубы (3,5%).
ри
рентгенологическом исследовании
челюстей были выявлены: фиброзный
периодонтит (20,7%), гранулематозный
периодонтит (27,6%), гранулирующий
периодонтит (48,2%), полуретенированные
зубы (3,5%).
Рис. 9.3.2. В рыхлой фиброзной ткани, вблизи кровеносных сосудов, имеются очаговые скопле-ния воспалительного инфильтрата, преимущест-венно состоящего из плазмоцитов, лимфоцитов и небольшого количества гистиоцитов и молодых фибробластов, формирующих начало грануляци-он-ной ткани. Микрофото. Окраска гематокси-лин- эозин. Ув. 40x10.
Показатели сенсибилизации организма на аллерген гемолитического стафилококка и гемолитического стрептококка были достоверно повышенными. Активность щелочной фосфатазы нейтрофильных лейкоцитов периферической крови достоверно повышалась (в три раза выше нормы) во время обращения больных в стационар. При изучении содержания катионных белков отмечено, что имеется достоверное увеличение их как в нейтрофильных лейкоцитах периферической крови, так и в нейтрофилах. которые эмигрировали в полость рта через слизистую оболочку щеки.
Определяя количество секреторного иммуноглобулина А в смешанной слюне больных одонтогенными воспалительными инфильтратами выявлено, что имеется повышение его. Уровень лизоцима значительно снижался, что указывало на угнетение местной неспецифической резистентности организма у этих больных.
П роцент
диагностических ошибок у больных данной
патологией составил 75,9% (по направлениям
врачей поликлиник) и 55,2% (в нашей клинике).
роцент
диагностических ошибок у больных данной
патологией составил 75,9% (по направлениям
врачей поликлиник) и 55,2% (в нашей клинике).
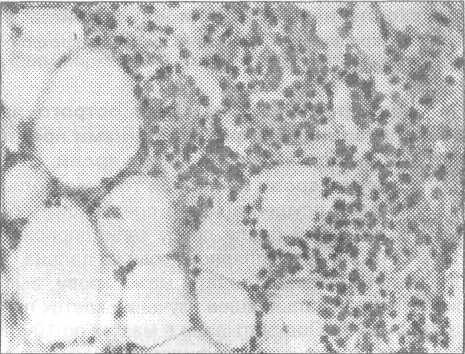 Рис.
9.3.3.
Среди фиброзной и жировой ткани
Рис.
9.3.4.
На большом увеличении этот
Рис.
9.3.3.
Среди фиброзной и жировой ткани
Рис.
9.3.4.
На большом увеличении этот
диффузно расположен круглоклеточный воспалительный инфильтрат представлен
воспалительный инфильтрат. Окраска преимущественно лимфоидными и
гематоксилин- эозин. Микрофото. плазматическими клетками. Окраска
Ув. 10x10. гематоксилин- эозин. Микрофото. Ув. 40x10.
М орфологические
исследования пункционных биоптатов
больных воспалительными инфильтратами
выявили следующую гистологическую
картину - в тканях наблюдались явления
пролиферативной фазы воспаления.
Субэпидермально определялись
микроскопической величины дефекты
дермы, замещенные скоплениями макрофагов,
фибробластов, эндотелиоцитов с
формированием капилляров (рис. 9.3.1).
Разрасталась молодая грануляционная
ткань, которая замещала дефекты
дермы. Формировались гранулемы, состоящие
из фибробластов и микрофагов (рис.
9.3.2). В пролифератах можно было обнаружить
лимфоциты, макрофаги, плазматические
клетки, гистиоциты, фибробласты (рис.
9.3.3 и 9.3.4). Мышечная ткань находилась
в состоянии некробиоза. Имеются васкулиты,
перифлебиты, невриты и периневриты
(рис. 9.3.5).
орфологические
исследования пункционных биоптатов
больных воспалительными инфильтратами
выявили следующую гистологическую
картину - в тканях наблюдались явления
пролиферативной фазы воспаления.
Субэпидермально определялись
микроскопической величины дефекты
дермы, замещенные скоплениями макрофагов,
фибробластов, эндотелиоцитов с
формированием капилляров (рис. 9.3.1).
Разрасталась молодая грануляционная
ткань, которая замещала дефекты
дермы. Формировались гранулемы, состоящие
из фибробластов и микрофагов (рис.
9.3.2). В пролифератах можно было обнаружить
лимфоциты, макрофаги, плазматические
клетки, гистиоциты, фибробласты (рис.
9.3.3 и 9.3.4). Мышечная ткань находилась
в состоянии некробиоза. Имеются васкулиты,
перифлебиты, невриты и периневриты
(рис. 9.3.5).
Рис. 9.3.5 Два нервных ствола среди, преимуще-ственно, фиброзной ткани, инфильтрированной небольшим количеством клеток лимфоидно- плазмоцитарного типа. В правой части рисунка видны венозные сосуды и в верхне- правом углу - значительное скопление воспалительного инфи-льтрата. Окраска гематоксилин- эозин. Микрофото. Ув. 20x10.
Изредка
встречались небольшие скопления
сегментоядерных нейтрофильных лейкоцитов
(рис. 9.3.6). В патоморфологических препаратах
нами не было обнаружено б ольших
скоплений лейкоцитов (признаков
"нагноения"). Наличие грибковых
тел наблюдали у детей.
ольших
скоплений лейкоцитов (признаков
"нагноения"). Наличие грибковых
тел наблюдали у детей.
Рис. 9.3.6. Среди мышечных волокон, находящи-хся в состоянии дистрофии и некробиоза, имеют-ся очаговые лейкоцитарные инфильтраты и в правой части рисунка - рост молодых соедините-льнотканных клеток (фибробластов). Окраска ге-матоксилин- эозин. Микрофото. Ув. 40x10.
Таким образом, морфологическое исследование биоптатов, взятых у обследуемых воспалительными инфильтратами, установило наличие в очаге поражения клеток, которые были типичны для пролиферативной фазы воспаления, при отсутствии или небольшом количестве сегментоядерных нейтрофилов. У части больных морфологически имелось обильное скопление нейтрофильных лейкоцитов, что указывало на возможность нагноения в дальнейшем воспалительного инфильтрата. Переход одонтогенного воспалительного инфильтрата в гнойную форму отмечен у 27,6% больных. У 72,4% заболевание ликвидировалось под воздействием консервативной терапии.
Для ранней диагностики острого неспецифического серозного лимфаденита и воспалительного инфильтрата нами предложен способ, который основан на определении морфологического состава крови, полученной из патологического очага в сравнении с пробой крови из пальца того же больного (авт. свид. 1420531 от 1988 года).
Способ осуществляется следующим образом: больному при помощи иглы для внутривенных инъекций брали пробу капиллярной крови из центра воспалительного очага. Параллельно - пробу капиллярной крови из пальца. На предварительно обезжиренных и высушенных предметных стеклах делали мазки крови, высушивали и окрашивали их по способу Романовского-Гимза. Дальнейшее изучение клеток проводили под иммерсионным увеличением микроскопа (10x90). Подсчитывали в мазках по 100 лейкоцитарных клеток и определяли количество в них лимфоцитов и нейтрофилов. Высчитывали соотношение числа лимфоцитов, обнаруженных в мазке крови, взятой' из воспалительного очага, к числу лимфоцитов, которые выявлены в пальцевой пробе. Затем определяли соотношение нейтрофилов в мазках из очага воспаления и в пробе из пальца. При увеличении числа лимфоцитов в патологическом очаге более чем в 1,25 раза по сравнению с пробой из невоспаленного участка ткани диагностировали острый неспецифический лимфаденит, а при таком же увеличении числа нейтрофилов - воспалительный инфильтративный процесс в мягких тканях. Изучили изменение морфологического состава капли крови из патологического очага у больных одонтогенным воспалительным инфильтратом. Параллельно с предлагаемым тестом проводилась пункционная биопсия. На основании исследований установлено достоверное увеличение в тканях воспалительного очага нейтрофильных лейкоцитов при воспалительных инфильтратах. Диагностическая ценность предложенного нами метода не уступает общеизвестной методике - пункционной биопсии. Однако наш метод имеет следующие преимущества: менее травматичен, не требует специального аппарата для его выполнения, нет необходимости в изготовлении патологоанатомических препаратов, выполним в обычной клинической лаборатории, быстрота получения ответа (через 1-2 часа).
В зависимости от проводимого нами лечения больных воспалительным инфильтратом разделили на 2 подгруппы. Всем больным удаляли причинные зубы (если они не были удалены ранее). В I подгруппу включены лица, которым применяли внутримышечное введение антибиотиков в общепринятых дозировках, неспецифическую гипосенсибилизирующую терапию, симптоматическое и физиотерапевтическое (УВЧ.СВЧ) лечение. Во II подгруппу - обследуемые, которых лечили ежедневными новокаиновыми блокадами симпатических ганглиев шеи на стороне поражения.
На основании проведенного обследования установлена малая эффективность традиционных методов терапии воспалительного инфильтрата. Для практического здравоохранения предлагается метод лечения (авт. свид. №1438791 от 1987), который заключается в проведении ежедневных новокаиновых блокад верхнего шейного и звездчатого симпатических узлов на стороне поражения. Техника блокад изложена ранее (раздел 9.2 данного руководства). Использование данного способа позволило нормализовать уровень лизоцима смешанной слюны еще до выписки обследуемых из стационара и сократить сроки лечения больных.
Нашими исследованиями установлено, что воспалительный инфильтрат может протекать в двух формах: первая - как самостоятельное заболевание, вторая - как ранняя фаза гнойно- воспалительного процесса.
Воспалительный инфильтрат может протекать в виде самостоятельного заболевания. В этих случаях он клинически характеризуется длительностью течения (не менее 5 дней), отсутствием или умеренной интоксикацией организма, субфебрильной температурой тела, отсутствием очагов гнойного расплавления, относительной четкостью контуров, малой болезненностью, постепенным снижением температуры по периферии инфильтрата, а морфологически - гистиоцитарно-плазмоклеточной инфильтрацией тканей.
Воспалительный инфильтрат может являться ранней стадией гнойно- воспалительного процесса. В этих случаях, в отличие от самостоятельной нозологической категории, ему характерен короткий срок течения (2-4 дня), выраженная интоксикация организма, умеренно повышенная и высокая температура тела, раннее абсцедирование, нечеткость контуров, резкая болезненность, гиперемия кожных покровов, а морфологически- инфильтрация тканей нейтрофильными лейкоцитами.
Воспалительный инфильтрат развивается у больных со сниженной местной неспецифической резистентностью организма, при наличии у них несанированных зубов (55,2%) и обильных зубных обложений (62,0%). Причиной заболевания чаще всего служит гранулирующий периодонтит (в 48,2% случаев), показатели местной неспецифической резистентности организма у этих лиц были значительно ниже, чем у больных лимфаденитами.
Деление воспалительного инфильтрата на две формы имеет принципиальное значение, т.к. это определяет тактику проводимого лечения.
