
Тимофеев 1-3 том / том 3 / 27. ОСТЕОГЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ ЧЕЛЮСТЕЙ / 27.3. ОСТЕОБЛАСТОМА
.doc27.3. ОСТЕОБЛАСТОМА
Остеобластома - это доброкачественная опухоль остеогенной природы имеет сходство с остеоид-остеомой и является ее разновидностью. Синонимы: остеобластокластома, гигантоклеточная опухоль, центральная гигантоклеточная гранулема, гигантоклеточная репаративная гранулема.
По данным нашей клиники, остеобластома встречается в 12 % случаях всех первичных доброкачественных опухолей и опухолеподобных образований челюстей. Опухоль развивается у лиц молодого, среднего и пожилого возраста, чаще у женщин.
Патоморфология. Макроскопически опухоль состоит из участков бурого цвета перемежающихся с зонами красно-серого или желтого цвета. Опухолевая ткань обильно кровоточит. Состоит из одиночной или множественных мелких полостей, которые содержат бурую жидкость. Опухоль может не содержать полости. По периферии патологического очага имеется зона оссификации. Бурый цвет опухолевой ткани обусловлен гемосидерином, который образуется в результате распада эритроцитов, циркулирующих вне сосудистого русла (сосудов в опухоли нет, а кровь циркулирует по межтканевым щелям).
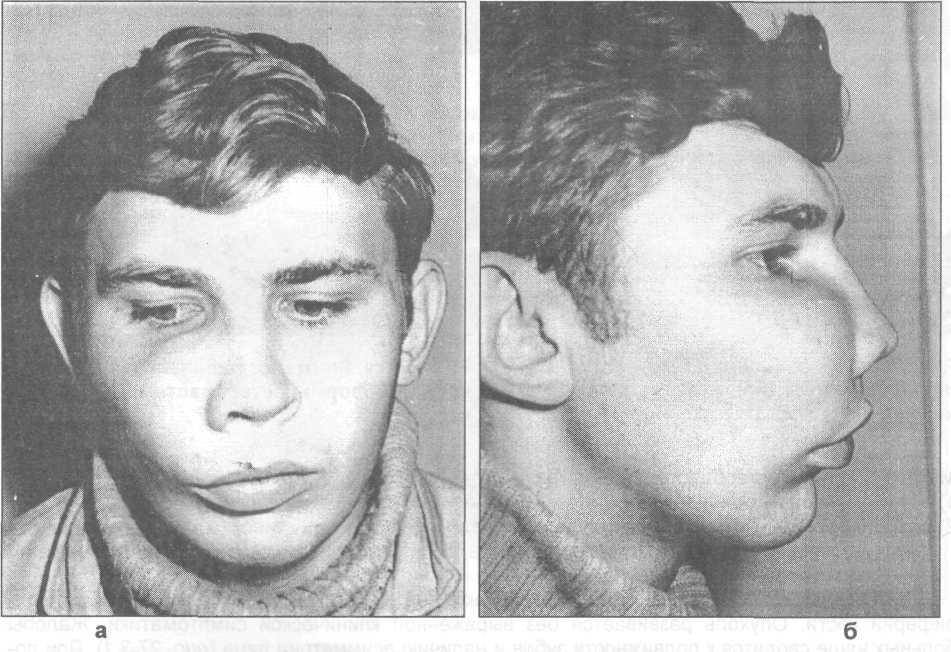
Рис. 27.3.1. Внешний вид больного с центральной формой остеобластомы верхней
челюсти. Вид спереди (а) и сбоку (б).
Микроскопически остеобластома представлена двумя основными типами опухолевых клеток:
1) остеобластов — одноядерных клеток, которые принимают участие в построении кости;
2) остеокластов — гигантских многоядерных клеток, принимающих участие в рассасывании костной ткани. В опухоли можно обнаружить фиброзную ткань и островки новообразованной остеоидной ткани.
Клиника. Остеобластома располагается как в центре костной ткани челюсти, так и по периферии кости. Опухоль развивается без выраженной клинической симптоматики. Жалобы больных чаще сводятся к подвижности зубов и наличию асимметрии лица {рис. 27.3.1). При локализации остеобластомы в теле челюсти {центральная форма} опухоль пальпируется в виде плотного, гладкого или бугристого, малоболезненного или безболезненного образования, зубы в пределах границ опухоли подвижные, смещаются. Слизистая оболочка альвеолярного отростка в области патологического очага гиперемированная, синюшная, имеются свищи с гнойным отделяемым (при обострении воспалительного процесса). Опухоль может достигать гигантских размеров с появлением изъязвлений на коже.

Рис. 27.3.2. Внешний вид больной с периферической формой остеобластомы
нижней челюсти (а). Макроскопический вид опухоли после ее удаления (б).

Рис. 27.3.3. Внешний вид больного с Рис. 27.3.4. Рентгенографическая картина
периферической формой остеобластомы ячеистой формы остеобластомы нижней
нижней челюсти. челюсти.
Периферическая форма остеобластомы характеризуется наличием ограниченного выпячивания, расположенного на альвеолярном отростке челюсти (рис. 27.3.2 - 27.3.3). Основание, на котором находится опухоль — широкое. Слизистая оболочка над опухолью синюшная, могут быть свищи. При травме кровоточит, а затем инфицируется с образованием язв, регионарных лимфаденитов и соответствующей клинической симптоматикой (боли, повышение температуры тела, слабость, недомогание и т.д.). Зубы в области патологического очага подвижные.
Различают четыре клинико-рентгенологические разновидности центральных и периферических остеобластом: кистозная, ячеистая, солидная и литическая. Рентгенологически кистозная форма остеобластомы представлена ограниченным разрежением костной ткани с более или менее четкими границами, что напоминает кисту.
Ячеистая форма имеет вид мелких полостей (ячеек), разделенных между собой костными перегородками (рис. 27.3.4). Данная форма напоминает поликистозную амелобластому.
Солидная форма остеобластомы рентгенологически имеет вид неравномерного интенсивного затемнения с неровными границами (рис. 27.3.5).

Рис. 27.3.5. Рентгенографическая картина солидной формы остеобластомы нижней челюсти (а), компьютерная томограмма больной (б) солидной формой остеобластомы верхней челюсти (стрелкой указан патологический очаг).

Рис. 27.3.6. Рентгенографическая картина литической формы остеобластомы нижней челюсти (а) и верхней челюсти (б).
Для литической формы характерна деструкция кости, сходная с остеосаркомой (рис. 27.3.6). Может быть рассасывание корней зубов в зоне опухоли. Встречается эта форма чаще у детей и у лиц молодого возраста, имеет агрессивное течение. Могут встречаться смешанные формы остеобластомы, где одна форма переходит в другую.
Возможно озлокачествление остеобластомы с развитием остеобластосаркомы (остеосаркомы) с последующим возникновением патологического перелома нижней челюсти (рис. 27.3.7).
Дифференциальную диагностику следует проводить с доброкачественными опухолями челюстей (остеоид-остеомой, остеохондромой, оссифицирующей фибромой, амелобластической фибромой, амелобластомой, цементобластомой и др.), фиброзной остеодисплазией, остеогенной саркомой. Остеобластома челюсти при нагноении напоминает острый или обострившийся хронический остеомиелит.
Лечение остеобластомы заключается в полном ее удалении, которое можно выполнить только путем проведения резекции участка челюсти с сохранением или без сохранения ее непрерывности (в зависимости от размеров опухоли). При радикальном удалении рецидивов остеобластомы не наблюдается, а при нерадикальной операции возможен не только рецидив, но и озлокачествление опухоли.

Рис. 27.3.7. Рентгенограмма больного с остеобластосаркомой (остеосаркомой) нижней челюсти (а). Рентгенограмма того же больного через 1,5 месяца (б), имеется патологический перелом.
