
Тимофеев 1-3 том / том 3 / 29. ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ МЯГКИХ ТКАНЕЙ / 29.6. НЕВРОГЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ
.doc29.6. НЕВРОГЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ
К неврогенным опухолям следует отнести опухоли периферических нервов, развивающиеся из их оболочек — невриномы (неврилеммомы) и нейрофибромы (нейрофиброматоз), из собственно нервной ткани или нервных ганглиев — ганглионевромы (встречаются крайне редко в челюстно-лицевой области) и параганглионарных структур — хемодектомы. К опухолеподобному образованию, которое образуется из нервной ткани, следует отнести посттравматическую неврому.


Рис. 29.6.1. Солидно-узловатая форма нейро-фиброматоза лица (а - вид спереди, б и в - вид сбоку).
♦ Невринома
Синонимы: неврилеммома, шваннома и др. Невринома - это доброкачественная опухоль, исходящая из клеток невролеммы (шванновской оболочки) нервных стволов. В челюстно-лицевой области невриномы чаще исходят из лицевого и подъязычного нервов, а на шее — из блуждающего нерва и симпатического шейного сплетения. Данные опухоли могут встречаться в любом возрасте, но чаще — в зрелом возрасте.
Клиническая картина зависит от локализации невриномы. Неврологическая симптоматика при невриномах наблюдается нечасто. Иногда возникают болевые ощущения — спонтанные боли или болезненность при пальпации опухоли. Неврологические симптомы обусловлены сдавлением тех нервов, из которых развивается опухоль. Взаимоотношение опухоли и нервных стволов при невриномах может быть различным (центральное расположение с раздвиганием и повреждением нервных стволов, а также краевое расположение — минимальное давление на нерв). Невринома растет медленно и может достигать различной величины (от одного до 6-8 см). Опухоль плотной консистенции с гладкой поверхностью, безболезненная или слабо болезненная, имеет шаровидную форму, малоподвижная. При расположении в толще языка может вызывать атрофию его мышц, затрудненное глотание и речь. При локализации на шее иногда возникает дисфония.

а б
Рис. 29.6.2. Солидно-узловатая форма нейрофиброматоза лица (а, б).
Патоморфология. Гистологически опухоль состоит из протоплазматического синцития с включением леммоцитов (шванновских клеток).
Дифференциальная диагностика проводится с фибромами, хроническим лимфаденитом, дермоидными кистами мягких тканей, хемодектомами и другими опухолями в зависимости от локализации невриномы. Окончательный диагноз устанавливают после пункционной или эксцизионной (удаления опухоли) биопсии.
Лечение — хирургическое.
Прогноз — благоприятный, но операция связана с повреждением соответствующего нервного ствола.
♦ Нейрофиброма (нейрофиброматоз)
Нейрофиброма — это доброкачественная опухоль периферического нерва, развивающаяся из элементов его соединительнотканных оболочек. Нейрофиброматоз — болезнь, характеризующаяся развитием множественных нейрофибром, неврином, гемангиом и лимфангиом в подкожной клетчатке, а также нередко неврином черепных и спиномозговых нервов. Располагаясь на лице опухолевые образования больших размеров вызывают его обезображивание и приводят к нарушению ряда функций (зрения, слуха, выявляются зубочелюстные аномалии). При нейрофиброматозе разрастания имеют врожденный характер и в литературе это заболевание называется нейрофиброматозом Реклингхаузена. Мужчины болеют значительно чаще, чем женщины.

Рис. 29.6.3. Солидно-узловатая форма нейрофиброматоза лица (а, б - вид спереди, в, г - вид сбоку).
Клинические проявления нейрофибром (нейрофиброматоза) лица и шеи очень многообразны. Солнцев A.M. и Колесов B.C. (1985) предлагают выделять две формы нейрофибром челюстно-лицевой области: солидно-узловатую и диффузную.
Солидно-узловатая нейрофиброма имеет округлую форму, бугристую поверхность, относительно четкие границы. Может располагаться на лице, в полости рта, на альвеолярном отростке и небе, на губах и на шее (рис.29.6.1 - 29.6.4). Кожные покровы под опухолевыми разрастаниями могут быть неравномерно пигментированы или в цвете не изменены. Опухолевые узлы безболезненные, подвижные, мягкой и эластичной консистенции.
Диффузные нейрофибромы (рис. 29.6.5 - 29.6.7) могут достигать огромных размеров. Захватывают лицо, шею и даже туловище. Имеется обезображивание лица. Форма и размер опухолевых разрастаний разнообразен. Окраска кожных покровов может быть не изменена или неравномерно пигментирована. Четкости границ нет, мягкой консистенции. В толще опухоли пальпируются плотные и болезненные узлы.
Патоморфология. Макроскопически опухоль представлена плотной тканью с волокнистым строением бледно-розового цвета, преобладает сосудистый компонент. Нейрофиброматозные узлы очень часто содержат кавернозные полости, которые заполнены кровью. При удалении этих опухолей возможны массивные кровопотери с развитием тяжелых осложнений. Микроскопически опухоль состоит из элементов нервных волокон в сочетании с фиброзной тканью и выраженным сосудистым компонентом.
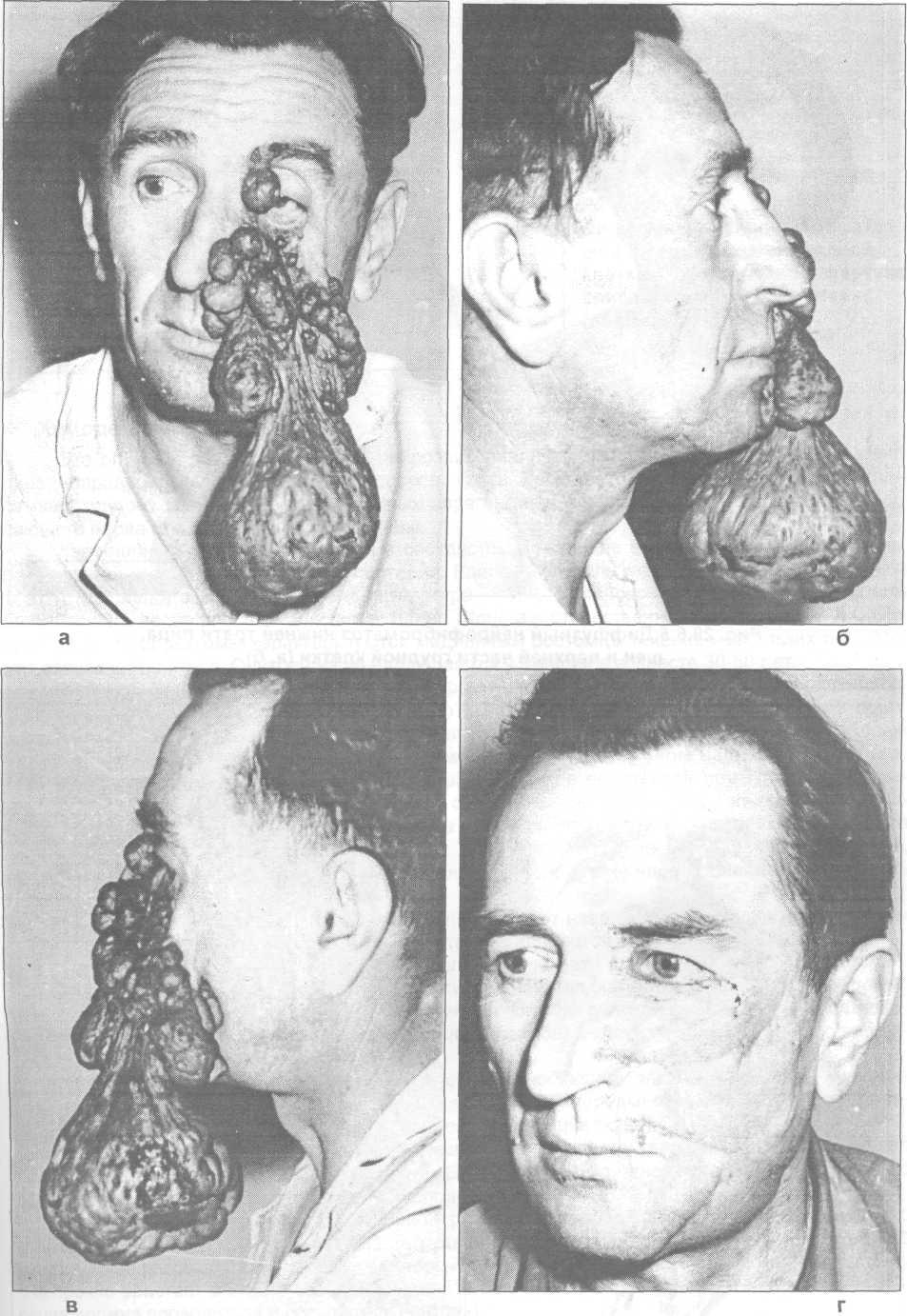
Рис. 29.6.4. Внешний вид больного с солидно-узловатой формой нейрофиброматоза лица до (а, б, в) и после (г) удаления опухоли с местной пластикой послеоперационного дефекта.
Лечение нейрофибром хирургическое. Солидно-узловатые формы опухоли удаляют радикально в один этап. Диффузные нейрофибромы удаляют поэтапно для уменьшения обезображивания лица.

Рис. 29.6.5.Диффузный нейрофиброматоз нижней трети лица, шеи и верхней части грудной клетки (а, б).
Прогноз. После частичного удаления опухоли она быстро разрастается до первоначальных размеров. Нейрофибромы лица могут озлокачествляться.
♦ Хемодектома
Это опухоль, развивающаяся из нейроэпителиальной ткани нехромаффинных параганглиев, непродуцирующая сосудосуживающих веществ. Хемодектома исходит из сонного гломуса (каротидного тельца), нехромаффинных параганглиев в области ganglium nodosum блуждающего нерва или луковицы яремной вены.
Каротидный гломус расположен в сосудистом влагалище бифуркации сонной артерии, позади или у края внутренней сонной артерии. Впервые опухоль каротидного тельца описана в 1891 г. Marchand, а в отечественной литературе — Л.К. Малиновским в 1899 г. Хемодектома блуждающего нерва впервые описана в 1935 г. Stout, а в отечественной литературе — А.С. Лурье (1959). Хемодектомы характеризуются медленным ростом (в течение нескольких лет). Может озлокачествляться. Опухоли чаще наблюдаются у женщин в возрасте 30-50 лет.
Клиника. Хемодектома имеет округлую форму, четкие контуры, плотную или плотноэластичную консистенцию, достигает размеров до 3-7 см, безболезненная. При пальпации почти всегда определяется пульсация, а при аускультации иногда можно прослушать над опухолью шум. Для хемодектомы характерна смещаемость в горизонтальном направлении и ограничение подвижности в вертикальном направлении (не смещается при глотании). В начальном периоде образования (роста) опухоли она раздвигает сосуды, а в дальнейшем — муфтообразно обхватывает их. Если хемодектома сдавливает внутреннюю сонную артерию, то возникает анемизация мозга (головокружение, бледность, падение артериального давления, быстрая утомляемость, обморок). При давлении на близлежащие нервы появляется осиплость голоса, кашель, затруднение глотания.

а б
Рис. 29.6.6.Внешний вид больного с диффузным нейрофиброматозом лица и шеи (а - вид спереди, б - вид сзади).
Хемодектомы блуждающего нерва не отличаются от неврином этого нерва и хемодектом каротидного тельца (М.П. Черенько, 1984). Часто располагаются в парафарингиальной зоне.
Патоморфология. Макроскопически опухоль имеет плотную консистенцию, буро-красного цвета, на разрезе — светло-серая или красноватая, капсула не выражена. Микроскопически хемодектома представлена двумя типами клеток: эпителиодными (полигональными или округлыми с большим ядром и зернистой цитоплазмой) и клетками темного цвета с эксцентрично расположенным и темным ядром.
Гистологически выделяют следующие виды хемодектом: альвеолярный тип, аденомоподобный, ангиомоподобный и компактный. Хемодектомы нередко озлокачествляются, что характеризуется морфологической инфильтрацией окружающих тканей.
Диагностика основывается на клинических данных, результатах ангиографии (сужение или смещение внутренней сонной артерии). Окончательный диагноз устанавливается только после проведения патогистологического исследования.
Лечение — хирургическое. В начальной фазе роста хемодектомы она сравнительно легко удаляется (отделяется от сосудов без затруднений). Если опухоль муфтообразно обхватила сосуды, то ее рассекают над сосудом и осторожно удаляют. При малигнизации же хемодектомы она прочно врастает в стенку сосуда и выделить ее без повреждения сосуда невозможно (операция должна проводиться в сосудистых центрах).
Для определения лечебной тактики и сроков проведения операции М.П. Черенько (1984) предлагает проводить предварительную тренировку коллатералей Виллизиевого круга — артериального круга головного мозга (сосудистое кольцо, образованное внутренними сонными, передними и задними мозговыми артериями, а также передними и задними соединительными артериями; обеспечивает кровоснабжение мозга). С этой целью в течение 3-4 недель сдавливают сонную артерию по несколько раз в день, сначала на 1-2 минуты, а потом постепенно увеличивают период сдавления до 10-15 минут. Если достичь развития коллатералей Виллизиева круга не удается, от операции отказываются и автор рекомендует назначать облучение.
Прогноз недостаточно благоприятен, т.к. возможно повреждение жизненно важных сосудов. Хемодектомы нередко озлокачествляются (возникают рецидивы опухоли, появляются метастазы в регионарные лимфоузлы, позвоночник, легкие).
♦ Посттравматическая неврома
Н еврома
—
это опухолевидное разрастание ткани
нерва, преимущественно регенераторного
характера. В большинстве случаев невромы
являются результатом травмы нерва
(краем съемного протеза у выхода
подбородочного нерва из костного
отверстия, при резекции сосудисто-нервного
пучка по поводу невралгий тройничного
нерва, при травме нерва во время проведения
оперативного вмешательства и т.д.).
еврома
—
это опухолевидное разрастание ткани
нерва, преимущественно регенераторного
характера. В большинстве случаев невромы
являются результатом травмы нерва
(краем съемного протеза у выхода
подбородочного нерва из костного
отверстия, при резекции сосудисто-нервного
пучка по поводу невралгий тройничного
нерва, при травме нерва во время проведения
оперативного вмешательства и т.д.).
Рис. 29.6.7. Диффузный нейрофиб-роматоз шеи и верхней трети груд-ной клетки. Опухоль в виде фартука свисает на грудную клетку (припод-нят руками).
Посттравматическая неврома характеризуется разрастанием плотной соединительной ткани между нервными волокнами.
Клинически неврома характеризуется болевым синдромом, который тем выраженнее, чем грубее соединительная ткань разрослась в области травмированного участка нерва. Может пальпироваться округлое, плотное, болезненное образование размером чаще не более нескольких миллиметров в диаметре. В области ментального отверстия нижней челюсти это образование можно прощупать под слизистой оболочкой ближе к переходной складке. В других случаях (после оперативных вмешательств) пропальпировать невриному невозможно, а ориентируются только на болевые ощущения в области послеоперационной раны.
Диагноз устанавливают на основании анамнеза и клинических данных
Лечение. Хирургическому лечению подлежат только те невромы, которые препятствуют стабилизации съемного зубного протеза с обязательной коррекцией края последнего. В других случаях проводится консервативная терапия, которая заключается в применении анальгетиков, спазмолитиков, седативных и гипосенсибилизирующих препаратов, витаминов (группа В и никотиновой кислоты). Возможно назначение блокад (с анестетиками) соответствующих ветвей нерва.
Профилактикой развития неврином является атравматическая перерезка нерва, предупреждение вовлечения культи нерва в рубец и ущемление ее, предупреждение развития воспалительных осложнений в послеоперационной ране, правильное изготовление съемных протезов (определение границ протезного поля).
