
Тимофеев 1-3 том / том 3 / 28. НЕОСТЕОГЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ ЧЕЛЮСТЕЙ / 28.1. ОДОНТОГЕННЫЕ ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЧЕЛЮСТЕЙ
.doc28.1. ОДОНТОГЕННЫЕ ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЧЕЛЮСТЕЙ
♦ Амелобластома (адамантинома)
П од
амелобластомой
объединяют
группу одонтогенных опухолей эпителиального
происхождения, которые располагаются
в толще челюсти. К этой группе опухолей
относят как истинную
амелобластому (синонимы:
адамантинома,
адамантинная эпителиома, адамантинобластома
и
др.), так и амелобластическую
фиброму (синоним:
мягкая
одонтома), аденоамелобластому
(синоним:
аденоматоидная
одонтогенная опухоль), амелобластическую
фиброодонтому, одонтоамелобластому.
Для
этих опухолей характерна способность
к инвазивному
(деструктивному, инфильтративному)
росту.
Прорастая челюстную кость опухоль
растет в мягкие ткани, а на верхней
челюсти — в верхнечелюстную пазуху.
од
амелобластомой
объединяют
группу одонтогенных опухолей эпителиального
происхождения, которые располагаются
в толще челюсти. К этой группе опухолей
относят как истинную
амелобластому (синонимы:
адамантинома,
адамантинная эпителиома, адамантинобластома
и
др.), так и амелобластическую
фиброму (синоним:
мягкая
одонтома), аденоамелобластому
(синоним:
аденоматоидная
одонтогенная опухоль), амелобластическую
фиброодонтому, одонтоамелобластому.
Для
этих опухолей характерна способность
к инвазивному
(деструктивному, инфильтративному)
росту.
Прорастая челюстную кость опухоль
растет в мягкие ткани, а на верхней
челюсти — в верхнечелюстную пазуху.
Рис. 28.1.1. Макроскопический вид амелоблас-томы нижней челюсти. Последняя разрезана вдоль.
Встречаются амелобластомы чаще у больных в возрасте 17-45 лет, хотя могут быть выявлены и в другом возрасте. Обнаруживается как у женщин, так и у мужчин. Локализуются чаще на нижней челюсти в области ее угла и ветви, но могут встречаться в области тела нижней челюсти, а также на верхней челюсти. По нашим данным, амелобластомы обнаруживаются в 18% случаев среди всех доброкачественных опухолей и опухолеподобных образований челюстей. Примерно в 94% случаях опухоль локализуется на нижней челюсти.

Рис. 28.1.2. Внешний вид больной (а - анфас, б - сбоку) с амелобластомой нижней челюсти
Патоморфология опухоли зависит от варианта выявленной формы амелобластомы.
Р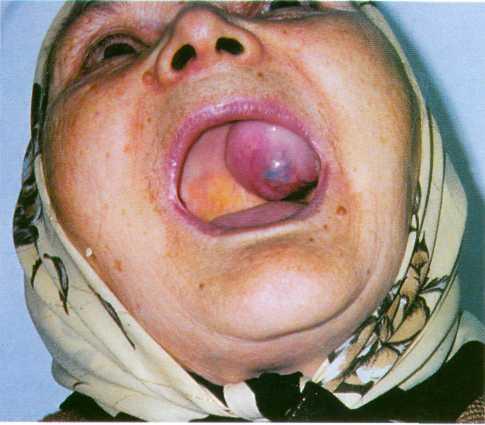 ис.
28.1.3. Внешний вид больной с амелоблас-томой
верхней челюсти. Патогистологический
диагноз – одонтоамелобластома
ис.
28.1.3. Внешний вид больной с амелоблас-томой
верхней челюсти. Патогистологический
диагноз – одонтоамелобластома



Рис. 28.1.4. Рентгенологическая картина истинных амелобластом нижней челюсти, локализованных в области ветви (а, б), тела (в), а также захватывающих все эти отделы (г, д, е). Рентгенограммы нижней челюсти больного с мягкой одонтомой –амелоблас-тической фибромой (ж - обзорная, з – боко-вая).

Рис. 28.1.4. (продолжение).

Р ис.
28.1.5.
Рентгеноло-гическая картина амело-бластом
нижней челюсти с нахождением в зоне
опухоли зубов: а, б , в - истинные
амелобласто-мы; г – одонтоамелоблас-томы;
д – аденоамело-бластомы; е -
электрорентгенограмма больной с
амелобластической фиброодонтомой
нижней челюсти.
ис.
28.1.5.
Рентгеноло-гическая картина амело-бластом
нижней челюсти с нахождением в зоне
опухоли зубов: а, б , в - истинные
амелобласто-мы; г – одонтоамелоблас-томы;
д – аденоамело-бластомы; е -
электрорентгенограмма больной с
амелобластической фиброодонтомой
нижней челюсти.
Макроскопически новообразование представлено серовато-розовой мелкозернистой тканью с множественными кистами, не содержит очагов обызвествления (рис. 28.1.1). Гистологически различают фолликулярный, плексиформный, акантоматозный, базально-клеточный, зернистоклеточный варианты строения истинной амелобластомы (Н.А. Краевский и соавт.,1993).
Наиболее типичен фолликулярный тип строения, представленный эпителиальными комплексами различной величины, которые напоминают развивающийся эмалевый орган зубного зачатка. Эпителиальные комплексы окружены высокими цилиндрическими клетками, в центре — эпителий с явлениями ретикулирования.
Плексиформный вариант характеризуется тяжами эпителия неправильных очертаний, переплетающихся в виде сети с частым ретикулированием в центральных отделах.
Акантоматозный тип строения в центральных отделах представлен полигональными клетками, которые напоминают клетки шиповатого слоя плоского эпителия. Имеется тенденция к формированию «роговых жемчужин».
Базально-клеточный вариант напоминает элементы базалиом кожи, а при зернисто-клеточном типе строения в центральных отделах имеются крупные клетки с зернистой (оксифильной) цитоплазмой (зерна смещают ядро к периферии клеток).
Амелобластическая фиброма (мягкая одонтома) микроскопически представлена островками и тяжами одонтогенного эпителия, располагающегося в клеточно-волокнистой ткани, напоминающей ткань зубного сосочка в зачатке. По периферии комплексов располагаются цилиндрические или кубические клетки.
Аденоамелобластома (аденоматоидная одонтогенная опухоль) микроскопически построена из железисто-подобных структур, образованных кубическим эпителием. Эпителий формирует тяжи кольцевидной структуры или лежит солидными островками. В просвете этих железистых структур обнаруживается гомогенное оксифильное вещество.
При амелобластической фиброодонтоме опухоль состоит из участков имеющих строение амелобластической фибромы, а также отложений дентина и эмали. Эпителий не образует типичных комплексов амелобластомы.
Одонтоамелобластома представлена структурами амелобластомы, сочетающимися с отложением дентина и эмали, которые напоминают зубной зачаток.
Все варианты (типы) амелобластом обладают местно-деструирующим ростом.
Клиника. Амелобластомы растут медленно, безболезненно. Поэтому больные обращаются к врачу лишь спустя продолжительное время после появления опухоли (рис. 28.1.2 - 28.1.3).
Жалобы больных сводятся к наличию асимметрии лица, ноющих болей в челюсти и зубах. Больные просят удалить интактные зубы, в которых локализуется боль. Лунки после удаления зубов длительно не заживают. В анамнезе имеются указания на периодическое припухание пораженного участка челюсти, т.е. росту опухоли сопутствовали воспалительные явления (периоститы, абсцессы, флегмоны), а также периодически открывались свищи на слизистой оболочке полости рта с гнойным или кровянистым отделяемым. Если опухоль достигает больших размеров, то может нарушаться акт жевания, речи.
При внешнем осмотре у больных имеется асимметрия лица за счет веретенообразного утолщения челюсти. Кожа над опухолью обычно в цвете не изменена, собирается в складку. Регионарные лимфоузлы могут быть увеличены. При пальпации опухоль безболезненная, плотная, может быть бугристой. Открывание рта, как правило, не затруднено. Со стороны преддверия полости рта определяется сглаженность или выбухание челюсти по переходной складке, а в некоторых случаях — утолщение переднего края ветви нижней челюсти. Может обнаруживаться вздутие тела челюсти с язычной (небной) стороны. Слизистая оболочка в области патологического очага в цвете не изменена. В некоторых участках опухоль может прорастать кортикальную пластинку челюсти и распространяться на мягкие ткани. Пальпаторно опухоль безболезненная, плотная. При дефекте кости возможен симптом пергаментного хруста или появляется флюктуация. Зубы, которые находятся в зоне патологического очага могут быть как неподвижными, так и подвижными.
Амелобластомы иногда нагнаиваются в результате травмирования опухоли зубами-антагонистами. Нагноившиеся амелобластомы клинически проявляют себя как обычный одонтогенный воспалительный процесс.
В клинической картине амелобластом нет однообразия, поэтому в установлении диагноза большое значение имеет рентгенографический метод исследования челюстей. Типичным для рентгенологической картины большинства из амелобластом является ряд округлых полостей различной величины, которые отделены друг от друга костными перегородками (рис. 28.1.4). Последние могут истончаться по мере роста опухоли и совсем исчезнуть. Полости соприкасаются, накладываются и даже сливаются друг с другом. Кисты могут иметь округлую форму, четкие, но неровные края. Амелобластома также может быть представлена одной кистозной полостью. Вокруг нее, в некоторых случаях, располагается ряд мелких полостей. В кистозной полости может находиться ретенированный или дистопированный зуб (рис. 28.1.5). Возможно, что в полость кисты оказываются обращенными корни зубов (рис. 28.1.6 - 28.1.7). А. Л. Козырева (1959) предлагает следующие варианты рентгенологической картины амелобластом (рис. 28.1.8). Сопоставлением послойных рентгенограмм и патоморфологических исследований Ю. А. Зорин (1965) и Н. Н. Мазалова (1974) доказали наличие в кости отрогов опухоли в виде тяжей, которые проникают на глубину 0,7 см. в здоровую кость, что в большинстве случаев невидимо на обычных рентгенограммах. Этот факт необходимо учитывать при проведении хирургического лечения для радикального удаления опухоли. Компьютерная томография уточняет локализацию опухоли (рис. 28.1.9).
Диагностика прежде всего проводится с кистами челюстей, остеобластомой, фиброзной остеодисплазией, злокачественными опухолями челюстных костей а также с хроническим остеомиелитом.
Для остеобластомы, в отличие от амелобластомы, более характерно: опухоль не сопровождается болевыми ощущениями; крайне редко наблюдается нагноение; регионарные лимфоузлы не увеличены; пунктат содержит гемолизированную кровь, а не прозрачную жидкость; чаще отмечается резорбция корней зубов, обращенных в опухоль; на рентгенограмме имеется чередование участков уплотнения и разрежения костной ткани. Однако все отличительные признаки относительные и окончательный диагноз устанавливается после патогистологического исследования.
Кисты челюстей характеризуются: наличием кариозного (радикулярные кисты) или не-прорезавшегося (фолликулярные кисты) зуба; при пункции можно получить прозрачную желтоватую жидкость с кристаллами холестерина; на рентгенограмме имеется четкая связь кистозной полости с верхушкой причинного зуба (радикулярные кисты) или коронковая часть непрорезавшегося зуба находится в полости кисты строго по его анатомической шейке. Окончательный диагноз уточняется после проведения патогистологического исследования.
Для злокачественных опухолей характерно: саркома челюсти чаще встречается в молодом, а рак — в пожилом возрасте; нарушается общее состояние организма больного; быстрый рост; выражены боли в челюсти; рано вовлекаются в процесс регионарные лимфоузлы; на рентгенограмме имеется дефект кости с изъеденными краями, размытость и нечеткость границ костного дефекта.
Хронический остеомиелит в анамнезе характеризуется острой стадией заболевания, изменением общего состояния организма и лабораторных анализов крови, увеличенными и болезненными регионарными лимфатическими узлами, наличием свищей с гнойным отделяемым на слизистой оболочке или коже, воспалительными изменениями в мягких тканях вокруг патологического очага, на рентгенограмме сочетаются участки деструкции и оссификации (наличие секвестров), присутствует периостальная реакция по периферии участка поражения кости.
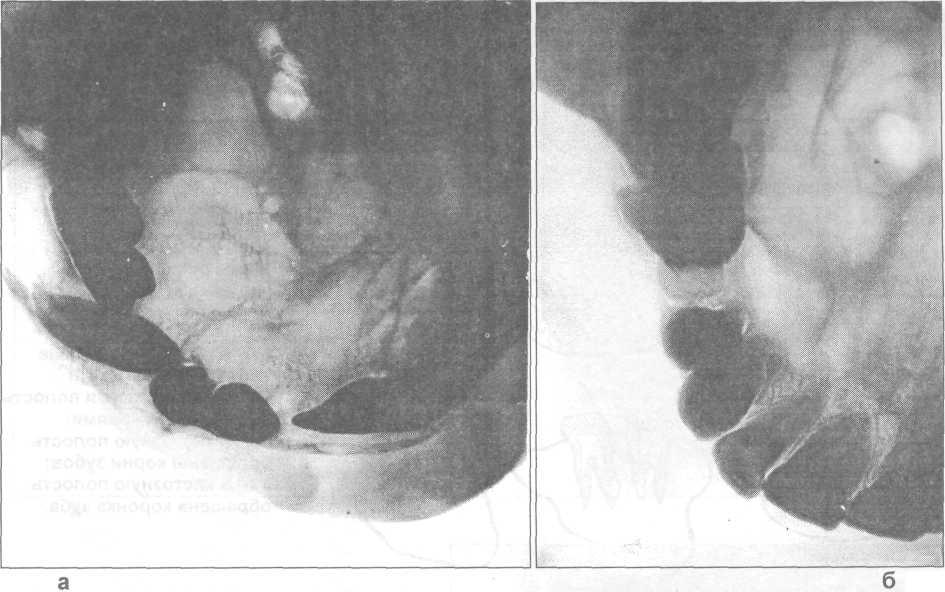
Рис. 28.1.6. Рентгенограммы верхней челюсти больных с амелобластомами (а, б).

Рис. 28.1.7. Рентгенограмма верхней челюс-ти больной с мягкой одонтомой (амелоблас-тической фибромой).

Рис. 28.1.8. Варианты рентгено-логических картин амелоблас-том (по А.Л. Козыревой, 1959)
1 — ряд округлых полостей;
2 — одна полость, окруженная более мелкими полостями;
3 — округлые полости, содержащие зуб;
4 — многоугольные полости;
5 — мелкие кисты, образующие петлистость кости;
6 — единичные крупные кистозные полости;
7 — одна кистозная полость с неровными краями;
8 — в кистозную полость обращены корни зубов;
9 — в кистозную полость обращена коронка зуба.


Рис. 28.1.9. Компьютерные томограммы больных с одонтоамелобластомой верхней челюсти (а) и мягкой одонтомой нижней челюсти (б — срез сделан на уровне зуба "мудрости", в — на уровне угла).

Р ис.
28.1.10. Рентгенограмма
больного с амелобластомой нижней челюсти
(а), которому после резекции половины
нижней челюсти была проведена аутопластика
образовавшегося дефекта ребром (обзорная
— б и боковая — в рентгенограммы).
ис.
28.1.10. Рентгенограмма
больного с амелобластомой нижней челюсти
(а), которому после резекции половины
нижней челюсти была проведена аутопластика
образовавшегося дефекта ребром (обзорная
— б и боковая — в рентгенограммы).
Р ис.
28.1.11.
Рентгенограмма нижней челюсти
Рис.
28.1.12.
Прорастание амелобластомы в
ис.
28.1.11.
Рентгенограмма нижней челюсти
Рис.
28.1.12.
Прорастание амелобластомы в
при осложнении амелобластомы патологическим аллотрансплантат. Рентгенограмма сделана
переломом. через год после костной пластики нижней
челюсти.
Лечение
амелобластом
заключается в радикальном удалении
опухоли в пределах здоровых тканей.
Выскабливание опухоли обязательно
ведет к возникновению рецидива, т.к.
амелобластомы обладают местнодеструирующим
(инфильтративным) ростом. У больных с
амелобластомой которая располагается
в пределах альвеолярного отростка или
внутреннего края ветви нижней челюсти,
допустима щадящая резекция челюсти с
сохранением непрерывности кости. При
проведении резекции нижней челюсти
необходимо отступить на 2см в сторону
здоровой кости от рентгенологически
видимых границ опухоли. Если амелобластома
располагается на верхней челюсти,
то ее удаляют путем частичной или полной
резекции челюсти оставляя, по возможности,
нижнеглазничный край (для сохранения
опоры глазному яблоку). Резекцию челюсти
проводят поднадкостнично если опухоль
не прорастает костной ткани. При
распространении амелобластомы в
мягкие ткани выполняют резекцию
окружающих ее тканей. После проведения
оперативного вмешательства на нижней
челюсти необходимо одновременно
осуществить костную пластику. В
качестве трансплантанта используется
ауто- или аллокость (рис.
28.1.10). При
несвоевременном удалении амелобластомы
возможно о сложнение
— патологический перелом нижней
челюсти (рис.
28.1.11).
сложнение
— патологический перелом нижней
челюсти (рис.
28.1.11).
Рис. 28.1.13. Внешний вид титанового протеза, разработанного в клинике челюстно-лицевой хирургии КМАПО им. П.Л. Шупика и используемого для замещения частичного или половинного дефекта нижней челюсти (выпускается институтом проблем материаловедения АН Украины).
Анализ ближайших и отдаленных результатов костно-пластических операций аллотрансплантатом позволяет выделить следующие возможные осложнения:
- нагноение операционной раны с последующим отторжением трансплантанта;
- образование свищей на коже в области костного шва (металлического или другого) через несколько месяцев после операции;
- частичная резорбция трансплантанта;
- рецидив опухоли — прорастание амелобластомы в аллотрансплантат при нерадикальном удалении опухоли (рис. 28.1.12).
Таким образом, осложнения после костной аллопластики нижней челюсти многообразны. Некоторые из них приводят к отторжению трансплантанта, другие удлиняют сроки лечения больного, но позволяют сохранить трансплантат.
В последние годы все более широкое применение в челюстно-лицевой хирургии находит использование в качестве трансплантанта титановых протезов нижней челюсти (рис. 28.1.13 -28.1.14). В нашей клинике разработаны титановые протезы нижней челюсти с заранее изготовленными участками в ней, которые используются для фиксации зубных имплантатов, а на последних укрепляются зубные протезы (А. А. Тимофеев, А. Н. Лихота, Е. В. Горобец, 1998). При нерадикальном удалении амелобластомы и ее рецидиве возможно озлокачествление опухоли (рис. 28.1.15) с развитием злокачественной амелобластомы (образуется из эпителиального компонента опухоли) или амелобластической фибросаркомы (малигнизируется мезодермальный компонент опухоли). Прогноз благоприятен если опухоль удалена радикально.
Одонтома является опухолевидным образованием, состоящим из эпителиального и мезенхимального компонентов зубообразующих тканей. Одонтомы являются пороком развития зубных тканей.
Одонтома (синоним: твердая одонтома) развивается из одного или нескольких зачатков зубов. К истинным опухолям это образование отнести нельзя.
А. И. Евдокимов (1959) делит одонтомы на простые (представлена тканями одного зуба, смешанными в различных сочетаниях) и сложные (построена из нескольких зачатков зубов или множества рудиментарных зубов). Простые одонтомы в свою очередь делятся на полные (имеют зубоподобную или округлую форму) и неполные (в зависимости от локализации называются коронковыми, корневыми или пародонтомами — «привески» к корням зубов). Сложные одонтомы могут быть смешанными (состоит из беспорядочно перемешанных зубных тканей нескольких зубов) и составными (состоит из множества правильно сформированных и спаянных между собой деформированных зубов). Деление сложных одонтом на смешанные и составные чисто условное, т.к. достоверные критерии дифференцирования двух видов сложных одонтом отсутствуют. Одонтомы окружены соединительнотканной капсулой.

Рис. 28.1.14. Рентгенограммы больных, которым для замещения послеоперационного дефекта нижней челюсти использованы титановые протезы (а, б, в). Рентгенограммы сделаны через полгода после пластики.
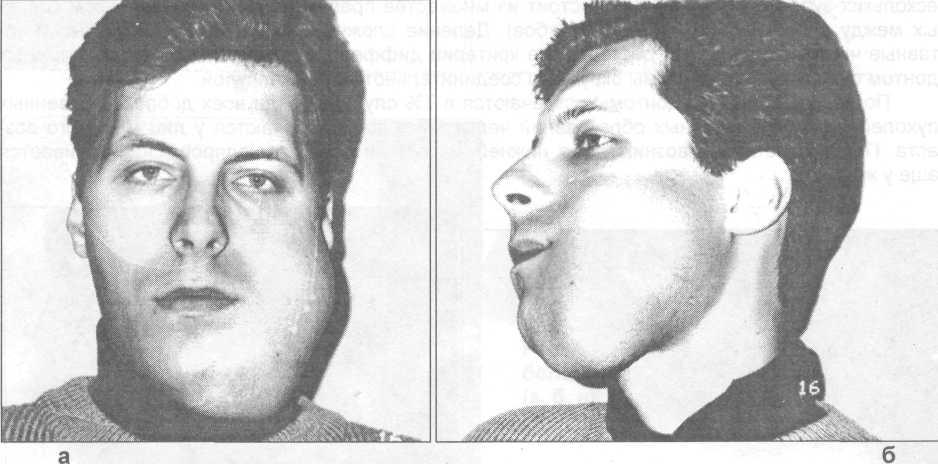

Рис. 28.1.15. Внешний вид больного со злокачественной амелобластомой. Рецидив и озлокачествление опухоли возникло при нерадикальном ее удалении (а —анфас, б — сбоку, в —
сзади).
По нашим данным, одонтомы встречаются в 7% случаях среди всех доброкачественных опухолей и опухолеподобных образований челюстей. Чаще встречаются у лиц молодого возраста. Преимущественно возникает на нижней челюсти в области моляров. Обнаруживается чаще у женщин.

Рис. 28.1.16. Рентгенограммы нижней челюсти больных с простыми полными одонтомами: округлой (а) и зубоподобной (б) формы.

Рис. 28.1.17. Рентгенограммы нижней челюсти больных с простыми неполными
одонтомами (а, б).

Рис. 28.1.18. Рентгенограммы нижней челюсти больных со сложными одонтомами (а, б, в).
Фотография с рентгенограммы (в).

Рис. 28.1.19. Рентгенограммы верхней челюсти больных с простыми полными
одонтомами (а, б).

Рис. 28.1.20. Рентгенограмма больного с простой неполной одонтомой, локализованной в передне-внутреннем отделе правой верхнечелюстной кости (а — обзорная, б — боковая рентгенограммы).
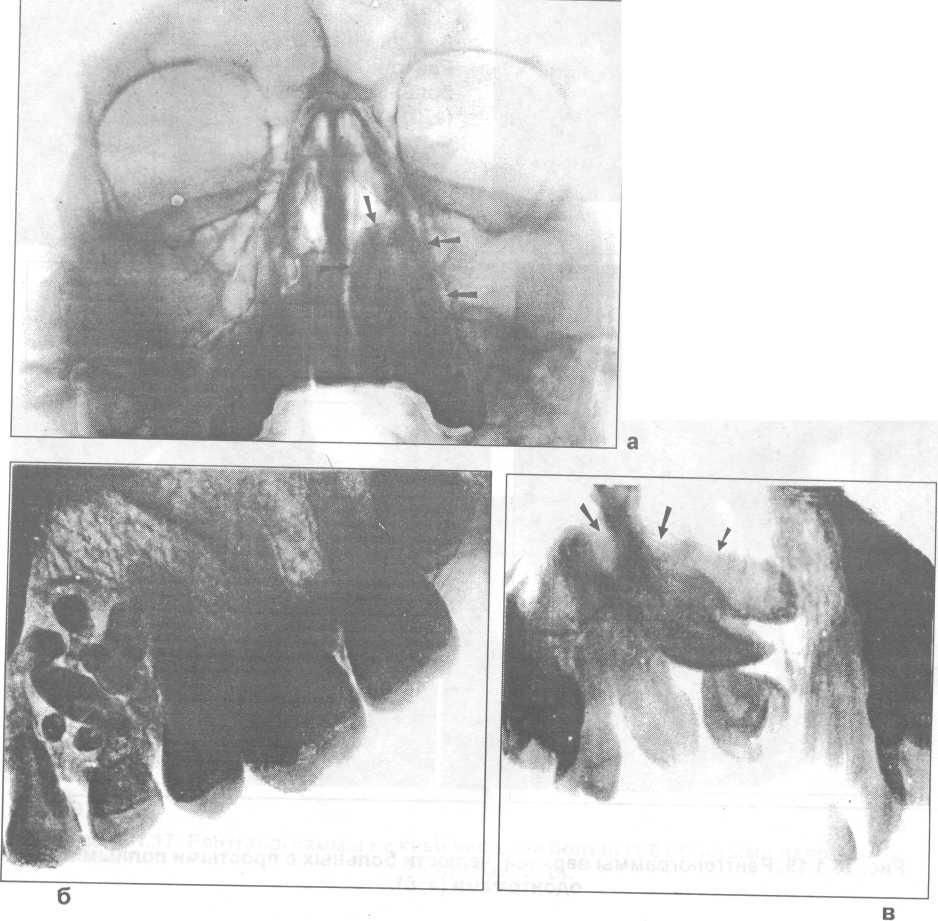
Рис. 28.1.21. Рентгенограммы верхней челюсти больных со сложными одонтомами (а, б, в).

Рис 28.1.22. Внешний вид сложных одонтом.

Рис. 28.1.23. Рентгенограммы нижней челюсти больных с калькулезным субмаксиллитом. Тень слюнного камня напоминает одонтому или ретенированный зуб (а, б).
Клиника. Одонтомы растут очень медленно, безболезненно. Сформировавшись в определенном возрасте их рост чаще всего останавливается и они в размерах не увеличиваются. В том месте, где находится эта опухоль, постоянный зуб может отсутствовать. Если одонтома располагается в месте прохождения нерва, то ее рост сопровождается болью, что иногда симулирует неврологическую симптоматику. Увеличиваясь в размерах, опухоль может прорастать кость. При травмировании одонтомы зубами — антагонистами возникает ее инфицирование и нагноение с появлением соответствующей клинической симптоматикой.
Основным методом в диагностике одонтом является рентгенография. Рентгенограмма характерна (рис. 28.1.16. - 28.1.21). Выявляется гомогенная ткань определенной формы (по плотности соответствует зубу) с четкими и неровными краями (рис. 28.1.22). По границе опухоли определяется узкая полоска просветления шириной около 1 мм, что соответствует капсуле одонтомы. Кость на границе с опухолью может быть склерозированной. Рентгенографически слюнные камни в поднижнечелюстной железе могут симулировать одонтому нижней челюсти (рис. 28.1.23). Для уточнения диагноза необходимо провести рентгенографию мягких тканей дна полости рта и при калькулезном субмаксиллите определяем более точную локализацию слюнного камня. Остеома по рентгенплотности может приближаться к одонтоме, но в отличие от последней остеома менее плотная, более гомогенная и в ней всегда отсутствует полоска просветления по периферии опухоли (нет капсулы).
Лечение заключается в удалении одонтомы вместе с капсулой. Оставшаяся капсула может служить источником для дальнейшего роста опухоли. Во время удаления одонтом больших размеров может произойти перелом нижней челюсти. Для заполнения обширного послеоперационного дефекта челюсти можно использовать биоинертную или биоактивную керамику, что значительно стимулирует регенераторные процессы в костной ткани.
Прогноз благоприятен.
