
- •17.4. Лечение больных с переломами нижней челюсти
- •1. Прямой (чрезочаговый) остеосинтез
- •1.1. Внутрикостный прямой остеосинтез:
- •1.2. Накостный прямой остеосинтез:
- •1.3. Внутрикостно - накостный прямой остеосинтез:
- •2. Непрямой (внеочаговый) остеосинтез
- •2.1. Внутрикостный непрямой остеосинтез:
- •2.2. Накостный непрямой остеосинтез:
- •2.3. Внутрикостно-внекостно-назубный непрямой остеосинтез:
17.4. Лечение больных с переломами нижней челюсти
Целью лечения больных с переломами нижней челюсти является создание условий для сращения отломков в правильном положении в возможно самые короткие сроки. При этом проведенное лечение должно обеспечить полное восстановление функции нижней челюсти. Для выполнения ранее сказанного врачу необходимо: во-первых - проведение репозиции и фиксации отломков челюстей на период консолидации отломков (включает удаление зуба из линии перелома и первичную хирургическую обработку раны); во-вторых - создание наиболее благоприятных условий для течения репаративной регенерации в костной ткани; в-третьих - профилактика развития гнойно-воспалительных осложнений в костной ткани и окружающих мягких тканях.
Прежде чем рассмотреть методы иммобилизации отломков при переломах нижней челюсти, хочу высказать свое мнение по отношению к зубу, который находится в щели перелома. Могут быть самые разнообразные варианты расположения зубов по отношению к щели перелома (рис. 17.4.1).
Подлежат удалению:
• переломанные корни и зубы или полностью вывихнутые из лунки зубы;
• периодонтитные зубы с периапикальными хроническими воспалительными очагами;
• зубы с явлениями пародонтита или пародонтоза средней и тяжелой степени течения;
• если обнаженный корень находится в щели перелома или ретенированный зуб, мешающий плотному (правильному) сопоставлению фрагментов челюсти (зуб, вклинившийся в щель перелома);
• зубы, неподдающиеся консервативному лечению и поддерживающие воспалительные явления.
В дальнейшем проводится первичная хирургическая обработка раны т.е. отграничивают костную рану от полости рта. Таким образом превращают открытый перелом в закрытый.
На слизистую оболочку накладывают швы из хромированного кетгута. Лунку стараются ушить наглухо, чтобы меньше была вероятность инфицирования кровяного сгустка и развития гнойно-воспалительных осложнений.
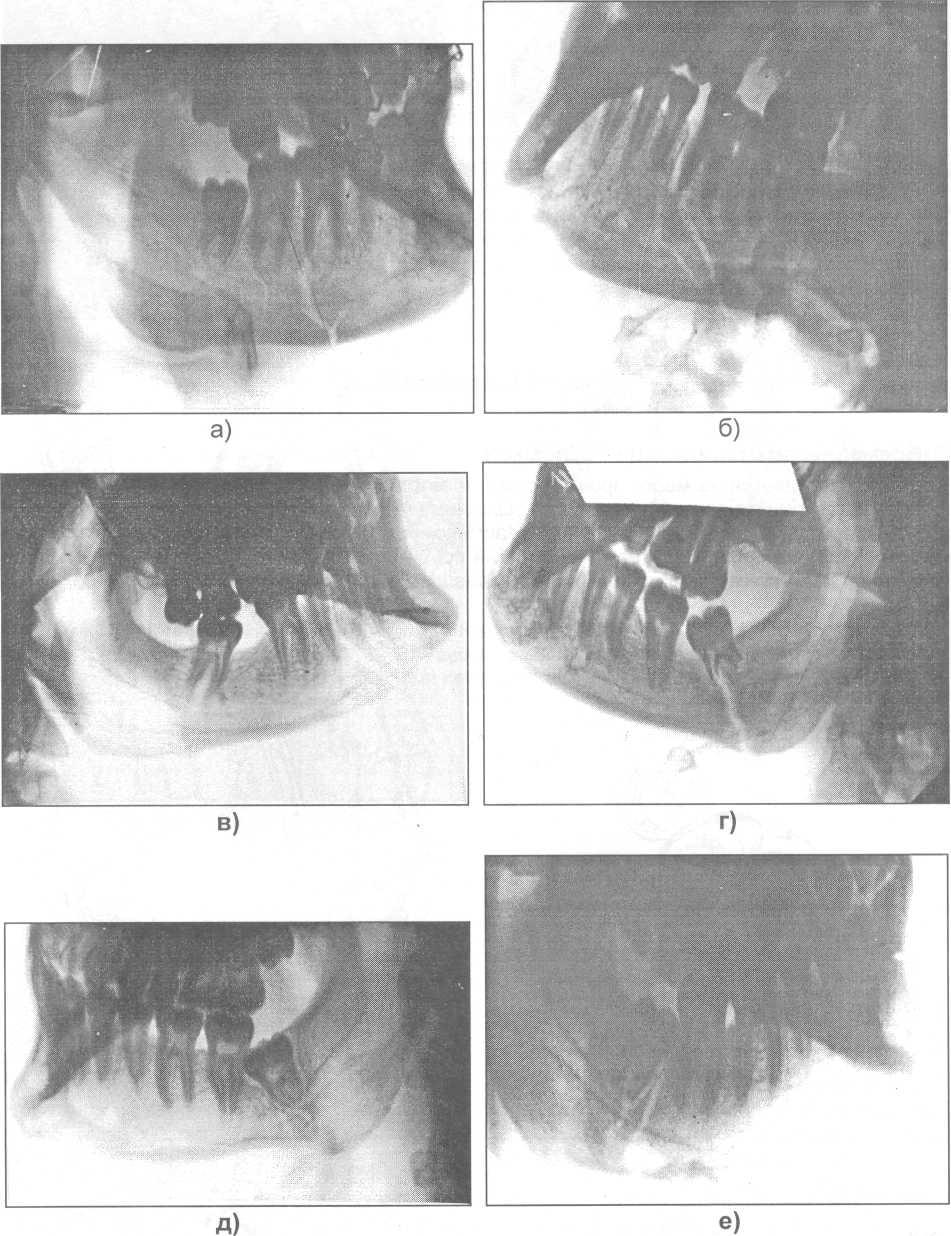
Рис. 17.4.1. Возможные варианты расположения зубов по отношению к щели перелома
нижней челюсти (поданным рентгенограмм): а, б) в области тела челюсти; в) в ментальном отделе; г, д, е, ж, з) в области угла челюсти.
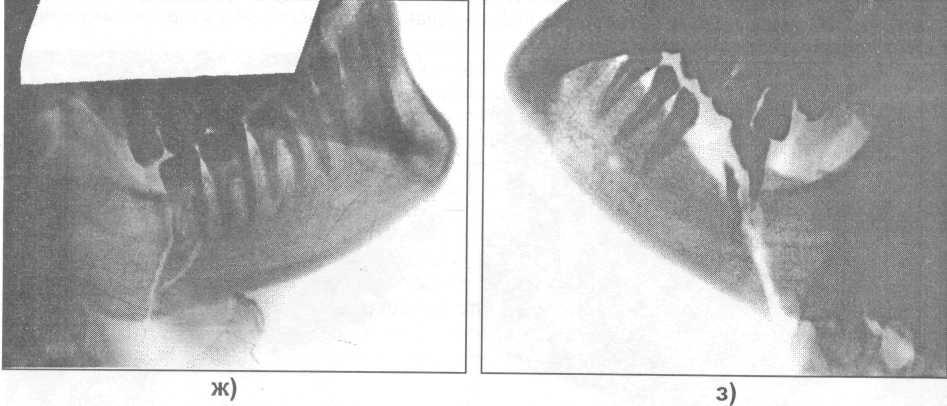
Рис. 17.4.1. (продолжение).
♦ Временная иммобилизация отломков
Осуществляется на месте происшествия, в автомобиле скорой помощи, в любом неспециализированном медицинском учреждении средними медицинскими работниками или врачами, а также может быть выполнена в порядке взаимопомощи. Проводится временная иммобилизация отломков нижней челюсти на минимальный срок (желательно не более, чем на несколько часов, иногда до суток) до поступления пострадавшего в специализированное лечебное учреждение.
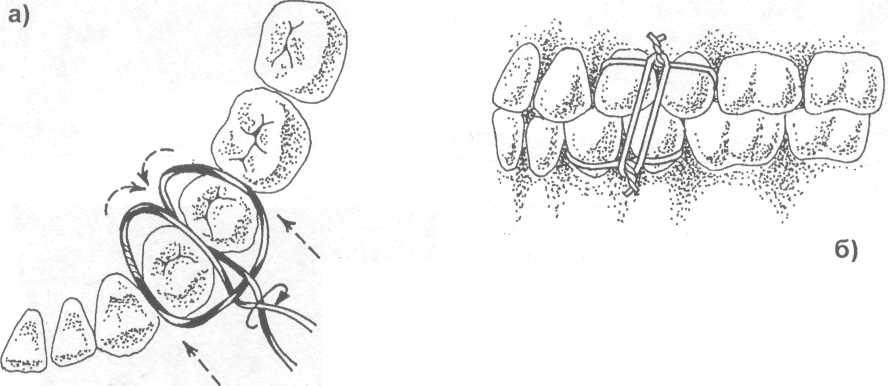
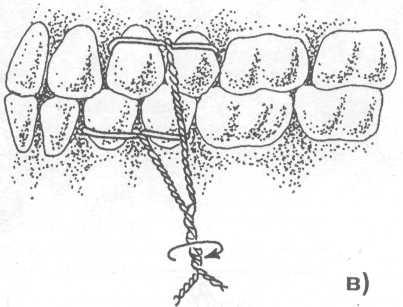
Рис. 17.4.2. Межчелюстное лигатурное связывание зу-бов проволокой: а) наложение лигатуры; б, в) межче-люстное связывание.
Основная цель временной иммобилизации - прижатие нижней челюсти к верхней с помощью различных повязок или приспособлений. К временной (транспортной)
• круговая бинтовая теменно-подбородочная повязка;
• стандартная транспортная повязка (состоит из жесткой шины - пращи Энтина);
• мягкая подбородочная праща Померанцевой - Урбанской;
• межчелюстное лигатурное связывание зубов проволокой (рис. 17.4.2).
♦ Постоянная иммобилизация отломков
Для иммобилизации отломков нижней челюсти используются консервативные (ортопедические) и хирургические (оперативные) методы.
Чаще всего для постоянной фиксации отломков нижней челюсти при ее переломе применяются назубные проволочные шины (консервативный метод иммобилизации).
Во время первой мировой войны для лечения раненых с челюстно - лицевыми повреждениями С.С. Тигерштедтом (зубным врачом русской армии) в 1915 г были предложены назубные алюминиевые шины, которые используются по настоящее время в виде гладкой шины -скобы, шины с распоркой (распорочным изгибом) и двучелюстных шин с зацепными петлями и межчелюстной тягой (рис. 17.4.3).
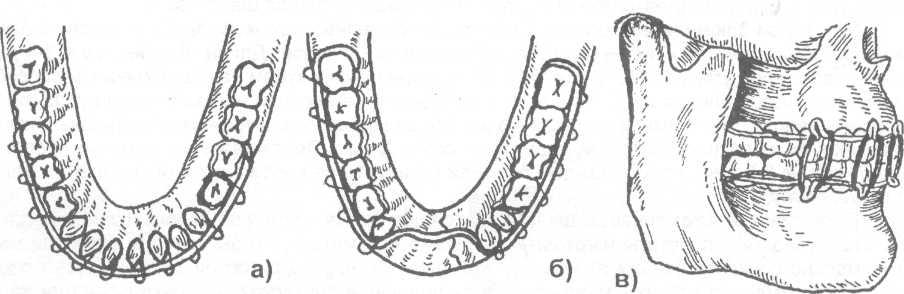
Рис. 17.4.3. Варианты назубных алюминиевых шин, предложенных С.С. Тигерштедтом (1915):
а) гладкая шина - скоба; б) шина с распоркой (распорочным изгибом);
в) двучелюстные шины с зацепными петлями и межчелюстной резиновой тягой.
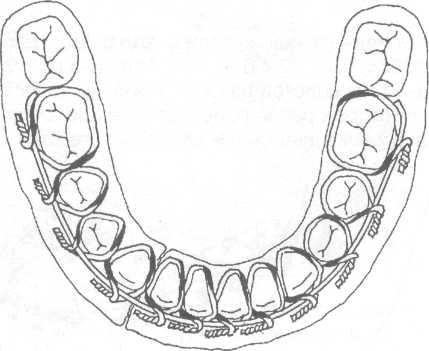
Рис. 17.4.4. Внешний вид гладкой шины, наложен-ной на нижнюю челюсть при переломе между боко-вым резцом и клыком.
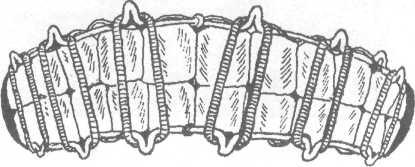
Рис. 17.4.5. Внешний вид в полости рта двучелюст-ной алюминиевой шины с зацепными петлями и межчелюстной резиновой тягой.
Гладкая шина - скоба используется при линейных переломах нижней челюсти, расположенных в пределах зубного ряда (от центральных резцов до премоляров), при переломах альвеолярного отростка верхней и нижней челюстей (на неповрежденном участке челюсти должно быть не менее 3-х устойчивых зубов с каждой стороны), при переломах и вывихах зубов.
Техника изготовления шины следующая: из отожжённой алюминиевой проволоки толщиной 1,8-2 мм, при помощи крампонных щипцов, по зубной дуге изгибают шину (рис. 17.4.4) проводят лигатуры (из бронзо-алюминиевой проволоки) в межзубные промежутки, охватывая каждый зуб с язычной или небной стороны и отгибают медиальный конец проволоки вверх, а дистальный вниз (чтобы дифференцировать медиальные концы лигатур, расположенных между центральными резцами, которые обе загнуты кверху, нужно один конец проволоки с левой или правой стороны всегда загибать вниз); после того, как шина уложена на зубной ряд, концы проволочных лигатур скручивают между собой (медиальный конец с дистальным), обрезают скрученные лигатуры, оставляя свободный конец длиной до 5 мм и подгибают их в межзубной промежуток в медиальную сторону (по направлению к средней линии).
Шина с распоркой (рис. 17.4.3-6) изготавливают в тех же случаях, что и гладкую шину. Показанием для ее изготовления является отсутствие одного или нескольких зубов в месте перелома или при имеющемся дефекте костной ткани. Распорочный изгиб располагается всегда только в участке перелома челюсти. Края распорочного изгиба упираются в соседние зубы (во избежание смещения отломков), а глубина его должна соответствовать ширине боковой поверхности зуба, расположенного по краю дефекта.
Шина с зацепными петлями (рис. 17.4.5) накладывается на обе челюсти. Показанием для ее изготовления являются переломы нижней челюсти в пределах зубного ряда или за его пределами как без смещения отломков, так и с их смещением, а также при переломах верхней челюсти (в последнем случае обязательно дополнительно накладывается теменно-подбородочная повязка или стандартная подбородочная праща и головная шапочка).
На каждой алюминиевой шине делают по 5-6 зацепных крючков (петель), которые располагают в области четных зубов (второго, четвертого и шестого). Длина петель около 3-4 мм и они находятся под углом 35-40° к оси зуба. Шины укрепляют к зубам ранее описанным способом (см. технику изготовления шин). На шине, укрепленной на верхней челюсти, петли (крючки) направлены кверху, а на нижней челюсти - вниз. На зацепные петли надевают резиновые кольца (нарезают их из резиновой трубки диаметром около 8 мм). Подтягивать лигатурные проволоки нужно каждые 2-3 дня, а также каждые 5-6 дней (или по мере необходимости) требуется менять резиновую тягу.
Проволочные алюминиевые шины в настоящее время наиболее широко используются из-за их доступности и простоты изготовления. Нужно стремиться, чтобы контуры назубной шины максимально соответствовали изгибам зубной дуги. Но наряду с достоинствами гнутых проволочных шин имеются ряд их недостатков: травмирование слизистой оболочки губ и щек зацепными крючками (петлями); вследствие окисления шин и засорения их остатками пищи возникают сложности с гигиеническим содержанием полости рта; необходимость индивидуального изготовления; при глубоком прикусе мешают правильному смыканию зубных рядов; наличие дополнительных ретенционных пунктов; прорезывание мягких тканей лигатурами; появление гальванических токов и др.
С тандартные
назубные ленточные шины из
нержавеющей стали с готовыми зацепными
петлями были предложены B.C.
Васильевым в 1967 г. (рис. 17.4.6-17.4.7). Толщина
шин 0,38-0,5 мм. Фиксация шин к зубам
проводится лигатурной проволокой ранее
описанным способом. Стандартные назубные
ленточные шины лишены некоторых ранее
перечисленных недостатков и находят
широкое применение. Показания к
использованию ленточных шин такие же
как к проволочным.
тандартные
назубные ленточные шины из
нержавеющей стали с готовыми зацепными
петлями были предложены B.C.
Васильевым в 1967 г. (рис. 17.4.6-17.4.7). Толщина
шин 0,38-0,5 мм. Фиксация шин к зубам
проводится лигатурной проволокой ранее
описанным способом. Стандартные назубные
ленточные шины лишены некоторых ранее
перечисленных недостатков и находят
широкое применение. Показания к
использованию ленточных шин такие же
как к проволочным.
Рис. 17.4.6. Внешний вид шин Васильева.
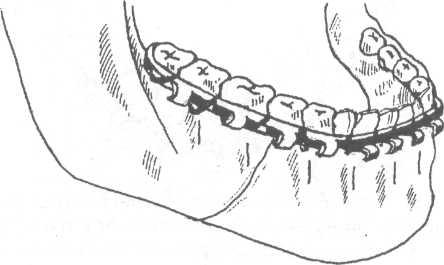
Рис. 17.4.7. Фиксация шины Васильева к зубам при переломе нижней челюсти.
Горобец Е.В. и Коваленко В.В. (1997) доказали, что назубные алюминиевые шины вызывают возникновение в полости рта больных гальванических токов, выраженность которых в 8-10 раз превышает таковую у пострадавших, которым накладывались назубные ленточные шины из нержавеющей стали (шины Васильева). Это указывает на преимущества последних перед шинами Тигерштедта.
Менее часто используются назубные шины из быстротвердеющей пластмассы. В.К. Пелипась в 1969 г. предложил такую шину. Техника наложения следующая: капроновой нитью к отдельным зубам привязывают стальные крючки, а затем быстротвердеющую пластмассу укладывают на зубной ряд с вестибулярной стороны, прикрывая основание прикрепленных к зубам крючков. К настоящему времени предложены и другие шины из быстротвердеющей пластмассы (М.Б. Швырков и др.).
Находит применение компрессионно-сближающее назубное шинирование с применением сдвоенной полиамидной нити и стальной проволоки по В.Г. Центило и соавт. (1997) и шинирование с помощью быстротвердеющей пластмассы по М.Б. Швыркову.
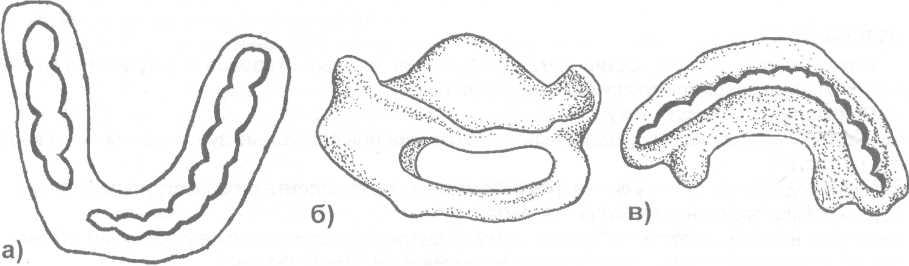
Рис. 17.4.8. Зубодесневые и надесневые шины: а) шина Вебера; б) шина Порта; в) шина Ванкевич.
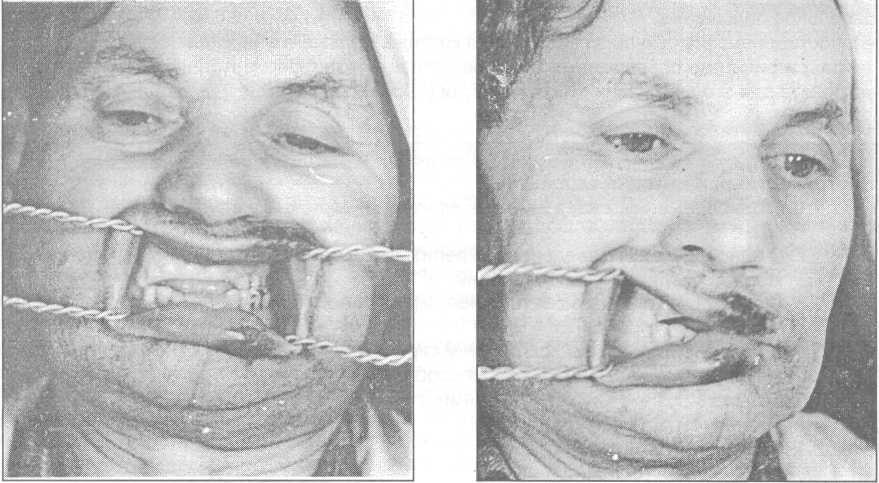
Рис. 17.4.9. Использование съемных протезов больного в качестве шины. Оба протеза соединены в моноблок: а) лигатурной проволокой; б) быстротвердеющей пластмассой.
При недостаточном количестве зубов на нижней челюсти или их отсутствии изготавливают (в лабораторных условиях) зубодесневые и надесневые шины. Наиболее часто применяется шина Вебера. Пластмассовая шина охватывает зубы, плотно прилежит к десневому краю альвеолярного отростка и опирается на последний. Жевательные поверхности и режущие края зубов шиной не перекрываются. Показанием для ее использования являются переломы, проходящие в пределах зубного ряда и на каждом фрагменте челюсти имеется по несколько устойчивых зубов (рис 17.4.8-а).
Шина Порта (надесневая шина) применяется при переломе нижней челюсти у больных с беззубыми челюстями. Состоит из базисных пластинок на альвеолярный отросток верхней и нижней челюстей, которые скрепляются в единый блок, а в переднем отделе этой шины имеется отверстие для приема пищи (рис. 17.4.8-6). Используя шину Порта для прочной фиксации отломков нижней челюсти необходимо наложить теменно- подбородочную повязку или стандартную подбородочную пращу и головную шапочку.
Шину Ванкевич необходимо применять у больных с переломом нижней челюсти с дефектом костной ткани и отсутствии зубов на отломках. Шина фиксируется на зубах верхней челюсти, а боковые крылья - пилоты (отростки) опущены вниз и упираются во внутренние поверхности поломанных фрагментов, что удерживает их в правильном положении (рис.17.4.8-в). Основой для шины Ванкевич является пластмассовый нёбный базис, а для шины Ванкевич - Степанова - стальная дуга.
В качестве шины можно использовать съемные протезы больного (рис. 17.4.9). Протезы верхней и нижней челюстей соединяют между собой при помощи лигатурной проволоки или быстротвердеющей пластмассы.
♦Остеосинтез
Остеосинтез - хирургический метод соединения костных отломков и устранения их подвижности с помощью фиксирующих приспособлений.
Показания к остеосинтезу:
• недостаточное количество зубов для наложения шин или отсутствие зубов на нижней и верхней челюстях;
• наличие подвижных зубов у больных с заболеваниями пародонта, препятствую-щих использованию консервативного метода лечения;
• переломы нижней челюсти в области шейки мыщелкового отростка с невправи-мым отломком, при вывихе или подвывихе (неполном вывихе) головки челюсти;
• интерпозиция - внедрение тканей (мышцы, сухожилия, костных осколков) между фрагментами поломанной челюсти, препятствующая репозиции и консолидации отломков;
• оскольчатые переломы нижней челюсти, если костный осколок не удается сопо-ставить в правильное положение;
• несопоставляемые в результате смещения костные фрагменты нижней челюсти.
Классификацию современных методов остеосинтеза фрагментов нижней челюсти с учетом устройств для его реализации Ю.Д. Гершуни (1986) представил в следующем виде
