
- •Дз «луганський державний медичний університет»
- •Загальна характеристика методів дослідження в пульмонології
- •3.Аналіз мокротиння клінічний.
- •4.Методи дослідження функції зовнішнього дихання
- •4.1. Загальне спірографічне дослідження
- •4.3 Пульсоксиметрія.
- •Альтернативні методи медичної інтроскопії, застосовувані в діагностиці захворювань легень
- •1. Ультразвукове дослідження (узд)
- •2. Магнітно-резонансна томографія (мтр)
- •3. Томографія на основі ефекту ядерно-магнітного резонансу (ямр)
- •Ендоскопічні методи дослідження в пульмонології.
Дз «луганський державний медичний університет»
КАФЕДРА ВНУТРІШНЬОЇ МЕДИЦИНИ З ОСНОВАМИ ПУЛЬМОНОЛОГІЇ
ТЕМА №1: «ІНСТРУМЕНТАЛЬНІ МЕТОДИ ДОСЛІДЖЕННЯ В ПУЛЬМОНОЛОГІЇ»
Кількість навчальних годин: 2
Зміст лекційного матеріалу «ІНСТРУМЕНТАЛЬНІ МЕТОДИ ДОСЛІДЖЕННЯ В ПУЛЬМОНОЛОГІЇ»
1. Актуальність теми.
Пульмонологія - одна із значущих областей сучасної світової медицини, яка бурхливо розвивається в усіх напрямках її спеціальностей. Це обумовлено тим, що за останні два десятиліття значно збільшилася кількість неспецифічних захворювань легень (НЗЛ), питома вага яких в структурі причин обертаності за медичною допомогою складає близько 60%. Особливу тривогу викликає триваюче зростання числа хворих хронічними обструктивними захворюваннями легень (ХОЗЛ) та бронхіальну астму (БА). Поширеність НЗЛ прагне досягти рівня ішемічної хвороби серця і гіпертонічної хвороби. Захворювання органів дихання як причина смертності займають 3-4 місця в структурі смертності в світі.
Згідно з доповіддю ВООЗ (2011), в країнах з низьким рівнем доходу основними причинами смерті є: пневмонія, кишкові інфекції, СНІД, ІХС та інсульт.
У країнах з високим рівнем доходу і в країнах Східної Європи: основні причини смертності - ІХС та інсульт, рак легенів і бронхів, пневмонія, ХОЗЛ або БА.
Однією з актуальних завдань сучасної пульмонології є створення єдиних стандартів діагностики і лікування різних захворювань легенів. Діагноз необхідно будувати на підставі даних анамнезу і повного обсягу досліджень.
Загальна характеристика методів дослідження в пульмонології
Методи діагностики в пульмонології:
1. Клінічні, спрямовані на виявлення клінічних симптомів і синдромів.
2. Лабораторні (біохімічні, мікробіологічні, імунологічні).
3. Функціональні методи діагностики:
- Спірометрія та спірографія, пікфлуометра;
- Пневмотахометрія і пневмотахографа;
- Дослідження змісту (парціального тиску) кисню і вуглекислого газу в крові.
4. Променеві методи дослідження дихальної системи:
- Рентгеноскопія та рентгенографія органів грудної клітки, флюорографія;
- Бронхографія;
- Комп'ютерна томографія і СКТ легенів;
- МРТ легень;
- ЯМР томографія;
- УЗД.
5. Ендоскопічні діагностичні та лікувальні методи:
- Діагностична фібробронхоскопія з проведенням змивів бронхів, браш-біопсії;
- Трансбронхіальная біопсія;
- Торакоскопія і торакоскопічної біопсія;
- Лікувальна фібробронхоскопія.
3.Аналіз мокротиння клінічний.
У нормі за добу у здорової людини що не смалить в бронхах утворюється 100-150 мл слизу. Цей слиз переміщається клітинами миготливого епітелію вгору (в трахею та гортань), звідки вона потрапляє в глотку і проковтується.
Мокротиння - це патологічний відокремлюване легких і дихальних шляхів (бронхів, трахеї, гортані).
Оцінюють аналіз мокротиння на підставі аналізу фізичних, хімічних властивостей, бактеріологічного та цитологічного дослідження.
Для дослідження достатньо 3-5 мл мокротиння.
Аналіз мокротиння необхідно проводити не пізніше, ніж через 2 години після збору.
Мокротиння для клінічного дослідження рекомендується збирати з ранку і натщесерце, під час нападу кашлю, в стерильний пластиковий контейнер, який видають в лабораторії і який до моменту відправлення в лабораторію необхідно закритим зберігати в холодильнику.
Перед откашливанием рекомендуємо пацієнтові почистити зуби, прополоскати рот і горло кип'яченою водою. У цьому випадку клітини епітелію і залишки їжі з ротової порожнини не потраплять в мокротиння.
При погано відокремлюваної мокротинні, напередодні призначити відхаркувальні засоби і тепле пиття.
Клінічний аналіз мокротиння включає опис її характеру, загальних властивостей і мікроскопічне дослідження.
Код форми по ОКУД _____
Код закладу за ЗКПО _
Медична документація
Форма № 216 / о
____________________________ Затверджена наказом МОЗ
найменування установи
Лабораторія __________________
Аналіз мокротиння № _____
"..." ____________ 20. . м. _______ годину. ___ Хв.
дата взяття біоматеріалу
Прізвище, І., О. __________________________________________________
Вік ______ Установа _________________ Відділення ____________
палата _____ Ділянка _________________ медична карта № _______
Кількість _________________ Запах _______________________________
Колір _________________________ Характер __________________________
Домішки __________________________________________________________
Консистенція _____________________________________________________
Для друкарні!
при виготовленні документа
формат А6
зворотний бік ф. № 216 / у
Мікроскопічне дослідження:
Епітелій ________________________ Волокна: _______________________
Альвеолярні макрофагі___________ еластичні _____________________
_________________________________ Коралоподібні __________________
Лейкоцити _______________________ звапніння ________________
Еритроцити ______________________ Мікобактерії туберкульозу _______
Еозинофіли ______________________ Гриби __________________________
Інша флора _____________________________________________________
Спіралі Куршмана _________________________________________________
Кристали Шарко-Лейдена __________________________________________
__________________________________________________________________
Клітини з ознаками атипії ______________________________________
__________________________________________________________________
"..." ___________________ 20 ... р.
дата видачі аналізу
Підпис _________________
Загальні властивості:
Кількість мокротиння може змінюватися в широких межах.
Добова кількість і величина окремих порцій мокротиння залежить від:
1) характеру і ступеня активності патологічного процесу в легенях,
2) можливості безперешкодного відкашлювання утворилася мокротиння.
Невелика кількість мокротиння (не більше 50-100 мл на добу) виділяється при запаленні дихальних шляхів (ларингіті, трахеїті, гострому бронхіті в початковій стадії, пневмонії, застійних явищах у легенях, на початку нападу бронхіальної астми (в кінці нападу її кількість зростає).
Рясна кількість мокротиння (більше 150-200 мл і до 2 літрів) виділяється зазвичай з порожнин легеневої тканини, бронхів (бронхоектатична хвороба, абсцес легені, прорив емпієми) при кровонаповненні легких і пропотеваніе в бронхи великої кількості плазми крові (набряк легенів).
Уменьшеніе кількості відокремлюваного мокротиння при нагноїтельних процесах в легенях може бути:
- Або як наслідок стихання запального процесу,
- Або як результат порушення дренування гнійної порожнини, що часто супроводжується погіршенням стану хворого.
У важких хворих і пацієнтів старечого віку нерідко спостерігається пригнічення кашльового рефлексу, в зв'язку з чим мокрота виділяється в невеликій кількості або відсутня зовсім.
Збільшення кількості мокроти може розцінюватися як ознака погіршення стану хворого, якщо воно залежить від гнійного процесу; в інших випадках, коли збільшення кількості мокроти пов'язане з поліпшенням дренування порожнини, воно розцінюється як позитивний симптом.
Запах. Свежевиделенних мокротиння зазвичай не має запаху. Появі запаху зазвичай сприяє порушення відтоку мокроти.
Запах мокротиння є результатом діяльності анаеробів, що викликають гнильний розпад білків до індолу, скатол і сірководню.
Гнильний запах мокротиння набуває при абсцесі, гангрені легені, при бронхіті в результаті приєднання гнильної інфекції, бронхоектатичної хвороби, раку легені, ускладнить некрозом.
Для вскрившіхся кісти характерний своєрідний фруктовий запах мокроти.
Вязкость, консистенція мокротиння залежить від змісту слизу і від кількості формених елементів (лейкоцитів, епітелію). Кількісний вимір в'язкості проводиться за допомогою спеціального капілярного віскозиметра.
В'язка мокротиння виявляється при муковісцидозі, бронхіальній астмі.
При ХОЗЛ виявлено залежність між величиною в'язкості мокротиння і вмістом в ній мукополісахаридів, ДНК, нейтрофілів та інших продуктів запальної реакції. Так, в'язкість слизисто-гнійної і гнійної мокроти істотно вище, ніж слизової. Величина в'язкості відображає ступінь обсіменіння мокротиння патогенними бактеріями.
Встановлено, що підвищення в мокроті рівня патогенних мікробів, протеолітичні ферменти яких активно розщеплюють мукополісахариди, веде до зниження в'язкості.
Запомятайте: Величина в'язкості розцінюється як один з показників активності легеневого запального процесу: при посиленні бактеріального запалення спостерігається розрідження мокротиння, в процесі успішної антибактеріальної терапії в'язкість мокротиння підвищується, а її добовий обсяг зменшується.
В
залежності від консистенції, кольору,
прозорості, запаху та інших фізичних
ознак, що виявляються при макроскопічному
дослідженні, розрізняють чотири основні
види мокротиння:
Колір і прозорість мокротиння залежать від характеру мокротиння, так як перевага одного з субстратів (слизу, гною) надає мокроті відповідний відтінок і від вдихуваних частинок.
Основние причини зміни кольору мокротиння при деяких захворюваннях легенів:
Колір і характер мокротиння Характер патологічного процесу
Слизова харкотиння - склоподібна, прозора, безбарвна - складається з продукту слизових залоз дихальних шляхів. Виділяється при гострому запаленні верхніх дихальних шляхів (бронхітах, трахеїтах), в початковій стадії або при стиханні його активності та при хронічному запаленні в стадії ремісії, також - після нападу бронхіальної астми і в початкових стадіях туберкульозу легенів.
Слизисто-гнійна - склоподібна з жовтим відтінком, в'язка. Запалення дихальних шляхів, гостре і хронічне в стадії розгорнутої клінічної картини, при абсцесі і гангрені легені, стафілококової пневмонії.
Гнійно-слизиста - жовто-зеленувата Застій гнійного мокротиння, що супроводжується розпадом нейтрофільних лейкоцитів і виділенням ферменту вердопероксідази, перетворенням железопорфіріновой групи, що й обумовлює зеленуватий відтінок. Характерна для пневмоній, зокрема, стафілококової пневмонії, можлива при бронхоектазів, абсцесі, актиномікоз легень, гангрени легені.
Гнійна - жовто-зелена
Жовтий, канарковий колір мокротиння. Присутність в мокроті великої кількості еозинофілів (наприклад, при еозинофільної пневмонії).
Серозне відокремлюване - являє собою пропотейте ¬ вані в порожнину бронхів плазму крові, рідке, прозоро-жовте, з опалесценцією, пінисте і клейка через присутність білків плазми Характерно для альвеолярного набряку легень, коли в результаті підвищення тиску в системі малого кола кровообігу (лівошлуночкова недостатність, мітральний стеноз, отруєння) або збільшенні проникності судинної стінки при запаленні збільшується транссудация в просвіт дихальних шляхів плазми крові, багатої білком. Внаслідок активних дихальних рухів (задуха, задишка) плазма спінюється і виділяється у вигляді пінистої рідини, іноді дифузно пофарбованої в рожевий колір, що свідчить про значне збільшення проникності судинної стінки і кровотечі по типу per diapedesum.
Слоістость мокротиння.
Гнійна мокрота при стоянні зазвичай розділяється на 2 шари (характерно при абсцесі легені), гнильна - на 3 шари (верхній пінистий, середній серозний, нижній гнійний) (характерна ознака гангрени легені, бронхоектатичної хвороби, туберкульозу легенів (при наявності каверн).

Прімесь крові в мокроті має дуже важливе діагностичне значення, нерідко вказуючи на розвиток серйозних ускладнень.
У залежності від ступеня і характеру ушкодження легеневої тканини і дихальних шляхів домішка крові в мокроті (кровохаркання - haematoptoe) може бути різною: прожилки, згустки крові, «іржава» мокротиння, дифузно забарвлена рожева мокрота і т. п. Якщо при відкашлювання виділяється чиста червона кров без домішки слизу або гною, говорять про виникнення легеневої кровотечі (haematomesis).
Колір і характер мокротиння Характер патологічного процесу
Поява в мокроті домішок крові незалежно від характеру основного патологічного процесу (катаральне, гнійне або фібринозне запалення, пухлина і т. п.) суттєво змінює колір мокротиння:
Рожевий колір Проникнення еритроцитів у просвіт альвеол і звільнення з розпадаються еритроцитів гематина (пневмонії, в тому числі вогнищеві та грипозна, застій в малому колі кровообігу, туберкульозі легенів з сирнистий розпадом).
Слизисто-кров'яниста - склоподібна з рожевим або іржавим відтінком Виділяється при інфаркті легень, новоутвореннях, травмі легкого, актиномікоз, сифіліс.
Слизисто-гнійно-кров'яниста - склоподібна з жовтими грудочками, прожилками червоного кольору або іржавим відтінком Кровохаркання при туберкульозі, раку легені, абсцес легені.
Рідка, червоного кольору, піниста При легеневому кровотечі (туберкульоз, рак легені, бронхоектази, травматичні ушкодження і т. д.).
Реакція.
Мокротиння зазвичай має лужну чи нейтральну реакцію.
Розкласти мокрота набуває, кислу реакцію.
Мікроскопічне дослідження -
дозволяє виявити слиз, клітинні елементи, волокнисті і кристалічні утворення, гриби, бактерії і паразити.
Клітинні елементи мокротиння
Плоский епітелій - це злущені епітелій слизової оболонки ротової порожнини, носоглотки, надгортанника і голосових зв'язок.
Одиночні клітини плоского епітелію в мокроті зустрічаються завжди, у великій кількості - свідчення низької якості зразка мокротиння, з домішкою слини або запальних явищах в ротовій порожнині.
Циліндричний епітелій - епітелій слизової оболонки бронхів і трахеї.
Зустрічається у великих кількостях при гострому приступі бронхіальної астми, гострому бронхіті, гострих катаральних поразках верхніх дихальних шляхів.
Альвеолярние макрофаги - велика їх кількість виявляють при хронічних процесах і на стадії вирішення гострих процесів в бронхолегеневій системі.
Ксантомні клітини (жирові макрофаги), виявляються при абсцесі, актиномікоз легень, ехінококозі легенів.
Макрофаги, що містять кристали гемосидерина, що утворюється в легенях в результаті розпаду гемоглобіну еритроцитів, отримали назву сидерофаги (стара назва «клітини серцевих вад»). Можуть виявлятися при будь-якому застої крові вмалому колі кровообігу (наприклад, при декомпенсованих вадах серця або хронічної серцевої недостатності іншого генезу), а також при інфаркті легені, тромбоемболії легеневої артерії, синдромі Гудпасчера, ідіопатичному легеневому гемосидерозу і інших крововиливах.
Пилові макрофаги (коніофаги) розпізнаються за змістом вцитоплазмі частинок вугілля або пилу іншого походження. Ці клітини розташовуються у вигляді тяжів і скупчень у слизовій частини мокротиння. Їх виявлення має значення в діагностиці пневмоконіозів і пилового бронхіту.
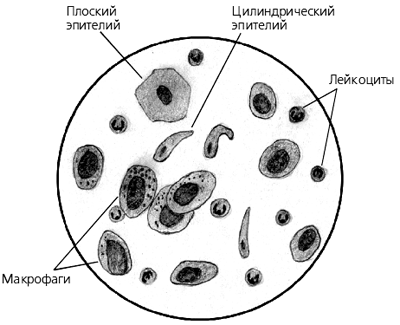
Лейкоцити - зустрічаються майже в кожному різновиді мокротиння і можуть бути присутніми в будь-якій кількості: в слизовій - одиничні, в слизисто - гнійної і гнійної нейтрофільні лейкоцити займають усе поле зору.
Запам'ятайте: Збільшення числа дегенеративних форм лейкоцитів є найважливішою ознакою активності запального процесу і несприятливого перебігу захворювання.
Виявлення еозинофілів розглядається як один з важливих діагностичних ознак бронхіальної астми, хронічного бронхіту, ХОЗЛ. Однак еозинофілія мокроти властива також лікарським і еозинофільних пневмоній, синдрому Леффлера, глистових поразок легких, інфаркту легкого.
Лімфоціти у великій кількості виявляються при коклюші і при хронічних лімфопроліферативних захворюваннях, рідше, при туберкульозі, а також у пацієнтів із загостренням хронічного бронхіту, що протікає зі значними змінами епітелію.
Еритроцити. Виявлення одиничних еритроцитів діагностичного значення не має. При наявності свіжої крові, в мокроті виявляються незмінені еритроцити.
Пухлинні клітини в мокроті частіше представлені у вигляді клітин плоскоклітинного (з зроговінням або без нього) залозистого раку або аденокарциноми. Частота їх виявлення при раку легені невелика.
Більш інформативне дослідження бронхіальних змивів, лаважной рідини легких і плеврального ексудату.
Волокнисті освіти в мокроті
Еластичні волокна з'являються при розпаді тканини легені, яке супроводжується руйнуванням епітеліального шару і звільненням еластичних волокон. Виявляються при туберкульозі, абсцесі легені, ехінококозі, новоутвореннях в легенях на пізній стадії деструктивного процесу і тільки в тому випадку, якщо утворилася порожнина дренується бронхом.
Іноді при цих захворюваннях в мокроті зустрічаються коралоподібні волокна (волокна Колпь-Джонса).
Звапнілі еластичні волокна - грубі, просочені солями кальцію. Виявлення їх в мокроті характерно для туберкульозу.
Надавати діагностичного значення можна лише тим волокнам, які зустрічаються групами (пучками) і виявляють альвеолярне розташування (повторюють архітектоніку нижніх дихальних шляхів). Одинично розташовані волокна - з їжі (тому так важливо ретельне очищення ротової порожнини пацієнтом перед здачею мокротиння).
Фібринозні волокна Зустрічаються при фибринозном бронхіті, туберкульозі, актиномікоз, пневмонії.
Спіралі Куршмана - ущільнені, закручені в спіраль освіти з слизу. Зовнішня пухка частина називається мантією, внутрішня, щільно закручена частина - центральної осьової ниткою. Зрідка виявляються окремо тільки тонкі центральні нитки без мантії і спірально звиті волоконця без центральної нитки. Спіралі Куршмана розглядаються під малим збільшенням мікроскопа. При дослідженні під великим збільшенням по периферії спіралей можна бачити лейкоцити і кристали Шарко-Лейдена.
Запомніте: Спіралі Куршмана вмокроті спостерігаються при легеневій патології, що супроводжується спазмом бронхів і наявністю в них слизу (бронхіальній астмі, бронхітах, пухлинах бронхів).
Кристалічні утворення в мокроті
Кристали Шарко-Лейдена - це продукти розпаду еозинофілів з кристалізацією білків. Характерні для бронхіальної астми, алергічних станів, еозинофільних інфільтратів в легенях. Часто свежевиделенних мокрота не містить кристалів Шарко-Лейдена, вони утворюються в ній в закритому посуді через 24-28 години. При бронхіальній астмі характерна присутність цих кристалів в мокроті і на висоті нападу і в період між нападами. Крім цього, вони зустрічаються при ураженнях легень легеневої двуусткой (парагонімоз), рідше - при пневмонії і бронхітах.
Кристали гематоидина є продуктом розпаду гемоглобіну, утворюються в глибині гематом і великих крововиливів, в некротизованої тканини при абсцесах і гангрені легені.
Кристали холестерину утворюються при розпаді жиру в замкнутих порожнинах, де тривало затримується мокрота (абсцес, туберкульоз, розпадаються пухлини і т. д.).
Запомятайте: Еозинофіли, спіралі Куршмана і кристали Шарко-Лейдена - це типова тріада ознак, що виявляються при аналізі мокротиння у хворих на бронхіальну астму.
При розпаді звапніння первинного туберкульозного вогнища в мокроті з'являється тетрада Ерліха, яка складається з чотирьох елементів: звапніння детриту, звапніння еластичних волокон, кристалів холестерину та мікобактерій туберкульозу.
Крісталли жирних кислот у вигляді довгих тонких голок і крапельок жиру містяться часто в гнійній мокроті - пробка Дітріха - грудочки жовтувато-сірого кольору, що мають неприємний запах. Утворюються при застої мокротиння в порожнинах при абсцесі, бронхоектатичної хвороби.
Запомятайте:
1. Ознаками активного запального процесу є:
а) характер мокротиння (слизова, слизово-гнійна або гнійна);
б) збільшення кількості лейкоцитів у мокроті (більше 10 в полі зору);
в) збільшення кількості альвеолярних макрофагів (від одиничних скупчень з декількох клітин в полі зору і більше);
г) збільшення загальної кількості мокротиння (не завжди);
2. Ступінь вираженості алергічного компоненту оцінюється за кількістю еозинофілів і кристалів Шарко-Лейдена (від невеликих скупчень по всьому препарату і більше).
3. Непрямими ознаками обструктивного компоненту є спіралі Куршмана, які виявляються у мокротинні.
Окончательние висновки про наявність і ступеня активності цих та інших синдромів, природно, можуть бути зроблені тільки при їх зіставленні із клінічною картиною захворювання і результатами інших лабораторних та інструментальних методів дослідження.
При різних захворюваннях легенів інфекційного походження, що вимагають підбору адекватної антибактеріальної терапії, паралельно з мікроскопією препаратів мокротиння проводять мікробіологічне дослідження, що дозволяє більш точно виділити збудника захворювання і вивчити деякі його властивості, в тому числі чутливість до різних медикаментозним препаратам, що володіють бактерицидною і бактеріостатичною дією.
З цією метою використовують метод посіву мокротиння на різні поживні середовища.
Визначення чутливості до антибіотиків засноване на оцінці росту мікроорганізмів, культивованих на щільних чи рідких поживних середовищах в присутності антибіотиків.
