- •Показания
- •1. Состоявшаяся или угрожающая непроходимость верхних дыхательных путей
- •4. Пробы на индивидуальную совместимость крови донора и реципиента
- •4.1. Двухэтапная проба в пробирках с антиглобулином
- •4.2. Проба на совместимость на плоскости при комнатной температуре
- •4.3. Непрямая проба Кумбса
- •4.4. Проба на совместимость с применением 10% желатина
- •4.5. Проба на совместимость с применением 33% полиглюкина
- •Острый тромбоз артерий
- •15.4. Лечение вывиха костей предплечья
- •15.5. Лечение вывиха кисти
- •15.5.1. Лечение вывиха в лучезапястном суставе
- •15.5.2. Лечение вывихов пястных костей
- •15.5.3. Лечение вывиха фаланг пальцев кисти
- •15.7. Лечение вывиха голени
- •15.8. Лечение вывиха надколенника
- •15.9. Лечение вывиха в голеностопном суставе
- •15.10. Лечение вывиха пальцев стопы
- •15.11. Лечение вывиха фаланг пальцев стопы
4.2. Проба на совместимость на плоскости при комнатной температуре
На пластинку наносят 2 - 3 капли сыворотки реципиента и добавляют небольшое количество эритроцитов с таким расчетом, чтобы соотношение эритроцитов и сыворотки было 1:10 (для удобства рекомендуется сначала выпустить через иглу несколько капель эритроцитов из контейнера на край пластинки, затем оттуда стеклянной палочкой перенести маленькую каплю эритроцитов в сыворотку). Далее эритроциты перемешивают с сывороткой, пластинку слегка покачивают в течение 5 мин, наблюдая за ходом реакции. По истечении указанного времени в реагирующую смесь можно добавить 1 - 2 капли физиологического раствора для снятия возможной неспецифической агрегации эритроцитов.
Учет результатов. Наличие агглютинации эритроцитов означает, что кровь донора несовместима с кровью реципиента и не должна быть ему перелита. Если по истечении 5 мин агглютинация эритроцитов отсутствует, то это означает, что кровь донора совместима с кровью реципиента по групповым агглютиногенам.
4.3. Непрямая проба Кумбса
В пробирку вносят одну каплю (0,02 мл) осадка трижды отмытых эритроцитов донора, для чего выдавливают из пипетки небольшую каплю эритроцитов и касаются ею дна пробирки, и добавляют 4 капли (0,2 мл) сыворотки реципиента. Содержимое пробирок перемешивают встряхиванием, после чего их помещают на 45 мин в термостат при температуре +37°С. По истечении указанного времени эритроциты вновь трижды отмывают и готовят 5% взвесь в физиологическом растворе. Далее 1 каплю (0,05 мл) взвеси эритроцитов на фарфоровую пластинку, добавляют 1 каплю (0,05 мл) антиглобулиновой сыворотки и перемешивают стеклянной палочкой. Пластинку периодически покачивают в течение 5 мин.
Учет результатов проводят невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента.
4.4. Проба на совместимость с применением 10% желатина
В пробирку вносят 1 небольшую каплю (0,02 - 0,03) мл эритроцитов донора, для чего выдавливают из пипетки небольшую каплю эритроцитов и касаются ею дна пробирки, добавляют 2 капли (0,1 мл) желатина и 2 капли (0,1 мл) сыворотки реципиента. Содержимое пробирок перемешивают встряхиванием, после чего их помещают в водяную баню на 15 мин или термостат на 30 мин при температуре +46 - 48°С. По истечении указанного времени в пробирки добавляют 5 - 8 мл физиологического раствора и перемешивают содержимое путем 1 - 2-кратного переворачивания пробирок.
Результат учитывают, просматривая пробирки на свет невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента.
4.5. Проба на совместимость с применением 33% полиглюкина
В пробирку вносят 2 капли (0,1 мл) сыворотки реципиента 1 каплю (0,05) мл эритроцитов донора и добавляют 1 каплю (0,1 мл) 33% полиглюкина. Пробирку наклоняют до горизонтального положения, слегка потряхивая, затем медленно вращают таким образом, чтобы содержимое ее растеклось по стенкам тонким слоем. Такое растекание содержимого пробирки по стенкам делает реакцию более выраженной. Контакт эритроцитов с сывороткой больного при вращении пробирки следует продолжать не менее 3 мин. Через 3 - 5 мин в пробирку добавляют 2 - 3 мл физиологического раствора и перемешивают содержимое путем 2 - 3-х кратного перевертывания пробирки, не взбалтывая.
Результат учитывают, просматривая пробирки на свет невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента.
Техника выполнения биологической пробы на резус-совместимость
• Закончив заполнение системы, определить группу крови и пробу на совместимость. • Осуществить пункцию вены и присоединить систему для трансфузии крови. • Перелить 15-20 мл крови струйно. • Прекратить переливание крови. Оценить состояние пациента. • При отсутствии жалоб продолжить переливание крови - 15-20 мл. • Прекратить переливание крови. Определить общее состояние пациента. • При нормальном самочувствии больного струйно перелить следующую порцию крови (на 20 мл). • При нормальном самочувствии пациента, при отсутствии жалоб, учащения пульса, болей в области поясницы, чувство стеснения в груди, чувство беспокойства и прочее перелить оставшуюся часть крови. При переливании крови необходимо соблюдать следующие правила: 1. Контрольное определение группы крови и сверка с записями в истории болезни. 2. Определение годности крови во флаконе согласно требованиям. 3. Определение резус-фактора. 4. Определение индивидуальной совместимости донора и реципиента по резус-фактору. 5. В начале переливания крови провести биологическую пробу. 6. Для контрольного исследования необходимо оставить во флаконе небольшое количество крови. 7. Тщательный контроль над состоянием реципиента в посттрансфузионном периоде. 8. Заполнить форму №9.
БИЛЕТ 28
№1
Обработка рук хирурга и операционного поля
Подготовка рук хирурга к операции преследует не стерилизацию кожи рук, а:
- максимально уменьшить число микробов на руках;
- предупредить поступление микробов из глубины рук во время операции.
Основные этапы всех методов:
1. механическая очистка;
2. обезжиривание;
3. обеззараживание или дезинфекция;
4. дубление.
Смывы с рук для посева необходимо проводить раз в 15 дней.
Классические методы обработки рук хирурга:
а) способ Фюрбрингера:
1) мыть руки в теплой воде щеткой с мылом 10 мин
2) ополоснуть 80% спиртом в течение 1 мин
3) погрузить руки в раствор сулемы 1:1000 на 1-2 мин
б) способ Альфельда:
1) мыть руки с мылом двумя стерильными щетками под струей теплой воды (1 щетка – на 5 мин)
2) вытереть руки стерильной салфеткой
3) обработать марлевым шариком с 96% спиртом в течение 5 мин
4) смазать кончики пальцев слабо спиртовой йодной настойкой
в) способ Спасокукоцкого-Кочергина:
1) мыть руки в двух эмалированных тазах с 0,5% теплым раствором NH4OH по 3 мин в каждом
2) насухо вытереть руки стерильной салфеткой
3) обработать руки марлевым тампоном с 96% спиртом в течение 5 мин
Современный метод обработки рук хирурга (EN-1500):
1) руки мыть теплой водой с мылом в течение 2 мин, затем высушить руки стерильной салфеткой
2) ногтевые ложа и околоногтевые области обработать одноразовыми стерильными деревянными палочками, смоченными антисептиком
3) нанести антисептик на кожу кистей и предплечья порциями, тщательно втирая:
а) тереть ладонью о ладонь
б) тереть левой ладонью по тыльной стороне правой и наоборот
в) тереть ладони со скрещенными растопыренными пальцами не менее одной мин
г) тереть тыльной стороной согнутых пальцев по ладони другой руки
д) поочередно круговыми движениями тереть большие пальцы рук
е) поочередно разнонаправленными круговыми движениями тереть ладони кончиками пальцев противоположной руки
На одну обработку 10 мл антисептика.
После полного испарения антисептика надеваем стерильные перчатки.
Для обработки рук применяют следующие растворы антисептиков:
а) первомур С-4 (2,4% или 4,8%)
б) церигель
в) хлоргексидина биглюконат (гибитан)
г) септоцид.
Подготовка операционного поля (5% раствор йода запрещен):
- 1% раствор йодоната;
- 1% йод-пирон;
- 0,5 % спиртовой раствор хлоргексидина
- роккал 2 минуты;
- первомур 1 минута.
Способ Гроссиха-Ф.:
- широко трижды обрабатывается операционное поле;
- обкладываемся операционным бельем;
- обрабатываем непосредственно перед разрезом;
- в процессе операции при смене белья;
- перед наложением швов на кожу;
- после наложения швов.
При обеззараживании воздуха в операционной используется вентиляция, кондеционирование, УФ - облучение, распыление антисептиков (перекись водорода), фильтрация.
500 микробных тел в одном кубическом метре допускается на момент операции, к концу не должно превышать 3000 на кубометр.
Генеральная обработка операционной - 6% раствор перекиси водорода предварительная и 3% текущая.
Стерилизацию хирургических инструментовосуществляют в несколько этапов - сначала производят предстерилизационую подготовку: механическую очистку, погружение на 1 час в 3% хлорамин, промывание водой, высушивание.Метод стерилизации зависит от вида инструментов:
Нережущие инструменты (пинцеты, зажимы)стерилизуют в автоклаве или сухожаровом шкафу. Одноразовые инструменты стерилизуются лучевым способом. В крайнем случае возможно кипячение в 2% растворе соды в течение 30 минут. Инструменты, загрязненные гноем, кипятят 45 минут.
Режущие и колющие инструменты (иглы, скальпели)стерилизуют путем замачивания в растворе антисептиков. Лучшими методами в данном случае являются газовая и лучевая стерилизация. Термические способы (кипячение, стерилизация сухим жаром) приводят к затуплению инструментов и могут применяться лишь в крайних случаях при невозможности применения других способов.
Резиновые и пластмассовые инструменты (катетеры, зонды)стерилизуют автоклавированием или (в крайнем случае) кипятят в течение 15 минут. Одноразовые изделия подвергаются на заводах лучевой стерилизации.
Стерилизацию перчатокосуществляют в автоклаве при температуре 130 оС и давлении 1 атмосфера в течение 30 минут. Перед стерилизацией каждую перчатку пересыпают тальком и заворачивают в отдельную марлевую салфетку. В последнее время все чаще используют одноразовые перчатки, стерилизованные лучевым методом в заводских условиях.
Оптическое оборудованиестерилизуют в парах формалина в течение 48 часов. Эндоскопы можно стерилизовать также погружением в спирт, хлоргексидин или сайдекс.
Операционное белье (халаты, простыни) и перевязочный материал (марлевые шарики, тампоны, салфетки, турунды)стерилизуют в автоклаве при температуре 130оС и давлении в 1 атмосферу в течение 1 часа (или при давлении в 2 атмосферы в течение 30 минут). Белье после стирки стерилизуют, предварительно уложив его в биксы Шиммельбуша. Бикс считается стерильным в течение 3 суток после стерилизации.
Виды укладки биксов:
1). Универсальная укладка бикс разделяется на секторы, каждый из которых заполняется определенным видом материала.
2). Целенаправленная укладка в бикс укладывают все инструменты, перевязочный материал и белье, необходимое для осуществления конкретной операции.
3). Видовая укладка используется при большом количестве операций: в каждый бикс укладывается определенный вид материала.
В последнее время появился перевязочный материал и операционное белье одноразового использования, стерилизованный лучевым способом в заводских условиях.
Способы контроля стерильности
Делятся на прямые и непрямые.
Прямым методом является бактериологическое исследование: берут посев с рук хирурга, операционного поля, белья и отправляют в бактериологическую лабораторию. Метод самый точный, единственным недостатком является только то, что результат становится известен только через 3-5 суток. Поэтому посев проводится в плановом порядке раз в 7-10 дней и является показателем эффективности асептических мероприятий.
Непрямые методы позволяют определить температуру, при которой проходила стерилизация. При автоклавировании в биксы укладывают ампулы с веществами, имеющими температуру плавления около 110-120 оС (бензойная кислота, резорцин, антипирин). Если вещество расплавилось, то материал считают стерильным. При стерилизации в сухожаровом шкафу используются вещества с температурой плавления более 180 оС (аскорбиновая кислота, янтарная кислота, тиомочевина). Вместо ампул можно использовать термоиндикатор или максимальный термометр.
Контроль за качеством предстерилизационной обработки производят для обнаружения на инструментах после их очистки следов крови (используется бензидиновая проба) и остатков моющих средств (используется фенол-фталеиновая проба).
БИЛЕТ 29
№1
Бюлау дренаж (устар.; G. Bulau, 1835-1900, нем. врач) — способ удаления жидкости и воздуха из плевральной полости с помощью трубчатого дренажа, вводимого путем прокола грудной стенки троакаром и действующего по принципу сообщающихся сосудов. На наружном конце дренажа имеется клапан из перчаточной резины для предупреждения обратной аспирации воздуха.
Обезболивание. Местная анестезия.
Техника манипуляции. Перед операцией делают диагностический прокол плевры. В намеченном для дренажа месте вдоль межреберья производят разрез кожи длиной 1-2 см. Через этот разрез вращательными движениями сквозь мягкие ткани межреберья проводят троакар диаметром 0,6-0,8 см. Стилет троакара извлекают и вместо него в просвет трубки троакара вводят полиэтиленовый дре-
наж соответствующего диаметра на глубину 2-3 см. Наружный конец дренажа закрывают зажимом Кохера. Дренаж фиксируют левой рукой, а правой извлекают трубку троакара из полости плевры. Затем накладывают второй зажим Кохера на полиэтиленовый дренаж у поверхности кожи. Снимают первый зажим Кохера и удаляют трубку троакара. Дренажную трубку фиксируют к коже лейкопластырем (а лучше прошивной лигатурой) и привязывают тесьмой вокруг туловища. Свободный конец дренажа соединяют стеклянной канюлей с полиэтиленовой трубкой длиной около 1 м.
Чтобы создать отток гноя из полости плевры, конец полиэтиленовой трубки погружают в сосуд с дезинфицирующим раствором, установленный ниже уровня грудной клетки больного. Кроме того, чтобы предотвратить присасывание воздуха или жидкости из сосуда в плевральную полость больного при вдохе, на конец трубки надевают палец от резиновой перчатки, рассеченный на конце.
С целью создания отрицательного давления в полости плевры, расправления легкого и более надежного оттока гноя может быть использован аппарат Пертеса- Гартерта, состоящий из системы 3 бутылей (рис. 10-3).
Предварительно всю систему трубок заполняют каким-либо антисептическим раствором. Свободный конец трубки опускают в сосуд с дезинфицирующим раствором. В настоящее время для активной аспирации из плевральной полости используют промышленные установки, создающие вакуумное разряжение в 20 мм рт.ст. К сожалению, их применение экономически целесообразно только в крупных многопрофильных больницах.
|
|
 Рис.
10-3. Дренирование
и аспирация содержимого плевральной
полости
Рис.
10-3. Дренирование
и аспирация содержимого плевральной
полости
http://vmede.org/sait/?page=11&id=Anatomija_topograficheskaja_sukov_xir_bol_2008&menu=Anatomija_topograficheskaja_sukov_xir_bol_2008
Операции при клапанном пневмотораксе
Первая помощь при клапанном пневмотораксе заключается в проколе грудной стенки толстой иглой, что снижает резко повышенное внутриплевральное давление. Основная операция, устраняющая клапанный пневмоторакс, — это торакотомия (вскрытие грудной полости) с ушиванием раны легкого или бронха, через которую поступает воздух в полость плевры. Более доступным способом лечения клапанного пневмоторакса является постоянное дренирование плевральной полости — дренаж по Петрову, межреберный дренаж по Бюлау или активная аспирация при помощи водоструйного насоса. Дренаж по Петрову. Разрез длиной 1 —4 см производят в восьмом или девятом межреберье. Рассекают мягкие ткани, включая плевру.
Через этот разрез вводят в полость плевры толстую дренажную трубку, на наружный конец которой предварительно надет и закреплен палец от резиновой перчатки с линейным разрезом на конце. Рану грудной стенки суживают двумя швами по бокам дренажа, сверху накладывают повязку. Воздух при выдохе выходит через дренаж ил полости плевры, а при вдохе обратно не поступает вследствие спадения стенок резинового клапана. Дренажную трубку удаляют по устранении явлений клапанного пневмоторакса. Это проверяется путем временного сдавления трубки. Если состояние больного при этом не ухудшается, дренаж можно извлечь. Ушивание ран легкого.
Показания. Угрожающие кровотечения при закрытых и открытых повреждениях легкого. Обезболивание.

Местная инфильтрационная анестезия. Вагосимпатическая блокада по А. В. Вишневскому, интратрахеальный наркоз. Техника операции. При ранениях грудной стенки с открытым пневмотораксом ушивание раны легкого производят в момент первичной хирургической обработки. В случаях закрытых повреждений легкого производят торакотомию с поднадкостничной резекцией двух ребер либо с пересечением их, чтобы можно было достаточно расширить доступ в полость плевры.
Край легкого захватывают окончатым зажимом и выводят в рану. Накладывают одну или две мягкие клеммы на ткань легкого у краев раны и резецируют между ними поврежденные участки легкого. Кетгутовыми швами глубоко ушивают края раны с таким расчетом, чтобы не оставалось полости после затягивания швов. Поверх этих швов накладывают тонкие швы на висцеральную плевру. Рану легкого, расположенную по краю, можно зашивать об-вивным швом (рис. 382). Осматривают полость плевры и удаляют сгустки крови. В полость вводят резиновую трубку (дренаж) и приступают к наложению швов на рану грудной стенки. При невозможности ушить рану легкого его подшивают к краям раны грудной стенки (пневмопексия) и тампонируют ее.
БИЛЕТ 30
№1
Инфильтрационная анестезия по А.В. Вишневскому
Премедикация, состоящая из 2 мл 2% раствора промедола, 2 мл 1% раствора димедрола и 0,5 мл 0,1% раствора атропина, назначается за 30-40 мин до операции.
Для правильного выполнения местной анестезии необходимо соблюдать определенные условия.
Больного укладывают на операционный стол в наиболее удобном для хирурга и больного положении. Для анестезии необходимо 2 шприца: на 5-10 мл с иглой для подкожных инъекций и на 10-20 мл с более длинной и толстой иглой. В качестве местного анестетика используется 0,25 или 0,5% раствор новокаина (лучше подогретый) или раствор тримекаина. В таком разведении новокаин обладает минимальной токсичностью, и, следовательно, его можно использовать в значительно больших количествах.
Эффективность местной анестезии зависит от качества обезболивания кожи. Раствор новокаина или тримекаина вводят внутрикожно шприцем на 5 мл по всему ходу предполагаемого разреза, образуя при этом кожный желвак, который у хирургов получил название «лимонной корочки». Начальный этап внутрикожного введения новокаина (первый укол) болезнен, и об этом следует предупреждать пациента. Хорошая инфильтрация кожи обеспечивает надежный и длительный обезболивающий эффект. При образовании «лимонной корочки» уколов следует делать как можно меньше, проводя тонкую иглу внутрикожно по возможности на всю ее длину и предпосылая ей раствор новокаина. Каждый последующий вкол делают уже собственно в край «лимонной корочки», чтобы пациент не испытывал дополнительной боли от уколов.
После окончания обезболивания кожи необходимо сменить шприц и продолжить нагнетание новокаина или тримекаина более длинной иглой в подкожную клетчатку. В подкожном жировом слое содержится не очень много болевых рецепторов, и поэтому сюда не следует вводить очень большие количества местного анестетика, который затем после разреза будет изливаться в рану, мешая работе хирурга.
После окончания инфильтрации подкожной жировой клетчатки следует, сменив иглу на более длинную, осторожно ввести местный анестетик непосредственно под апоневроз также на всю длину предполагаемого разреза. Этим достигается тугая инфильтрация клеточного пространства, что, во-первых, приводит к эффективной анестезии и, во-вторых, отсепаровывает апоневроз от подлежащих тканей. Необходимость введения местного анестетика под апоневроз именно на этом этапе операции обусловлена тем, что для развития обезболивающего эффекта нужно некоторое время (5-10 мин).
БИЛЕТ 31
№1
Распознавание
подкожного панариция, особенно дистальной
фаланги, трудностей не представляет.
Клиническая картина его достаточно
характерна. Больной обращается к врачу,
встревоженный распирающей, острой болью
в пальце, мешающей на работе и дома,
иногда уже проведя бессонную ночь и
испытав домашние средства лечения.
Осмотр кисти обнаруживает припухлость
дистальной и средней фаланги, иногда
заметную лишь при сравнении больного
пальца со здоровым. При подкожном
панариции проксимальной фаланги
припухлость распространяется на тыл
кисти и ладонь.
Гиперемия
при подкожном панариции бывает нерезкой
и появляется поздно, если абсцесс не
принимает формы «песочных часов». При
панариции средней и проксимальной
фаланги краснота появляется раньше на
тыльной и боковых поверхностях пальца,
а отечные ткани ладонной стороны
приобретают иногда синюшный оттенок.
Больной оберегает палец, держит его в
полусогнутом положении.
Пути
распространения инфекции при подкожном
панариции разнообразны: 1) под кожей; 2)
по ходу соединительнотканных волокон
на кость; 3) в сухожильное влагалище; 4)
в сустав; 5) по лимфатической системе;
6) гематогенным путем. Большое значение
в распознавании и уточнении локализации
очага нагноения имеет ощупывание пальца
пуговчатым зондом. При этом выявляется
участок максимальной болезненности,
обычно соответствующий очагу
воспаления.
Сопоставляя
границы болезненности с закономерностями
распространения инфекции, проводится
дифференциальная диагностика подкожного
панариция от других форм (рис.
19).
Подкожный
панариций прежде всего нужно отличать
от костного. При костном панариции
развитие процесса более продолжительное,
менее острые боли, колбообразная
припухлость фаланги, иная локализация
боли, а в некоторых случаях и наличие
свища. Характерным для тендовагинита
являются полусогнутое положение пальца,
болезненность соответственно расположению
сухожильного влагалища, припухлость
всего пальца, отек тыла кисти, жестокая
боль при разгибании пальца и ограничение
функции соседних пальцев. При суставном
панариции иная локализация боли и резкое
ограничение функции сустава.
Лечение
подкожного панариция
Со
времен Hiiter (1869) стало общепризнанным,
что основной метод лечения подкожного
панариция — это ранний разрез. Однако
это положение претерпело существенные
уточнения. В настоящее время операция
рекомендуется только при полной
уверенности хирурга в наличии гнойного
очага и при точном знании его
локализации.
Принципы
лечения подкожного панариция в настоящее
время складываются из следующих
положений: 'при подкожном панариции в
фазе серозной экссудации хирургическое
вмешательство не показано. Рекомендуется
применение абортивных противовоспалительных
средств (холод, УФО, УВЧ, рентгенотерапия,
иммобилизация, антибиотико- , энзимотерапия
и др.). При подкожном панариции в фазе
гнойной экссудации — операция. Уточнению
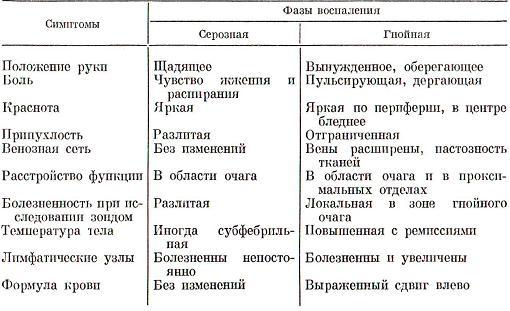
фазы воспалительного процесса способствует
табл. 4.
Опыт
показывает, что при правильном
распознавании и настойчивом, педантичном
выполнении хирургом и больным всего
комплекса активной противовоспалительной
терапии подкожный панариций удается
оборвать в фазе серозной пролиферации
у 65—70% больных, обратившихся своевременно.
После стихания воспалительных явлений
больного следует оставить под наблюдением
1—2 дня, чтобы избежать осложнения.
Особого
обсуждения заслуживает вопрос о
применении антибиотиков при лечении
подкожного панариция. С 50-х годов
пенициллин широко применяется при
гнойной инфекции кисти в виде местного
обкалывания и внутримышечного введения;
результаты были настолько благоприятными,
что многие авторы рекомендовали глухой
шов раны после эвакуации гноя. В 60-е годы
по мерз выявления отрицательных сторон
(появление устойчивой бактериальной
флоры, стертых и затяжных форм, рецидивов
и других осложнений), вопрос
пенициллинотерапии при лечении панариция
пересматривается. При этом хирурги
убедились в том, что правильная операция
подкожного панариция в фазе гнойного
расплавления тканей с иссечением некроза
и целенаправленное ведение раны после
операции обеспечивают выздоровление
без антибиотиков (Л. Г. Фишман, 1963; Е. В.
Усольцева, 1971; Geldmacher, 1973, и др.).
Таблица
4
Симптомы
воспаления в зависимости от фазы
процесса
 Наряду
с этим высказываются в печати рекомендации
подавления воспалительного процесса
антибиотиками широкого спектра действия,
вводимыми внутривенно, внутриартериально,
внутрикостно. При этом иногда достигается
абортивное течение панариция и флегмон
без операции. Накопив значительный
материал лечения осложненных форм
панариция без антибиотиков и изучив
осложнения антибиотикотерапии, мы
придерживаемся в отношении их изложенных
выше взглядов.
Изменились
взгляды и на операцию подкожного
панариция. Сейчас общепризнано, что
операция панариция должна проводиться
в столь же строгих условиях асептики,
атравматичности и безболезненности,
как и полостные вмешательства. Большинство
хирургов придерживаются заповеди:
«никогда не делать разреза без уверенности
в наличии гнойного очага, без точного
знания места его нахождения».
Наряду
с этим высказываются в печати рекомендации
подавления воспалительного процесса
антибиотиками широкого спектра действия,
вводимыми внутривенно, внутриартериально,
внутрикостно. При этом иногда достигается
абортивное течение панариция и флегмон
без операции. Накопив значительный
материал лечения осложненных форм
панариция без антибиотиков и изучив
осложнения антибиотикотерапии, мы
придерживаемся в отношении их изложенных
выше взглядов.
Изменились
взгляды и на операцию подкожного
панариция. Сейчас общепризнано, что
операция панариция должна проводиться
в столь же строгих условиях асептики,
атравматичности и безболезненности,
как и полостные вмешательства. Большинство
хирургов придерживаются заповеди:
«никогда не делать разреза без уверенности
в наличии гнойного очага, без точного
знания места его нахождения».
 Рис.
20. Схема щелевидных разрезов при подкожном
панариции.
а,
б — разрезы на дистальной фаланге; в —
разрезы на средней и проксимальной
фалангах.
Правильной
топической диагностике способствуют
детальный опрос, осмотр болезненной
зоны с лупой, чтобы отыскать след
микротравмы, и ощупывание зондом. Это
помогает хирургу правильно диагностировать
расположение гнойника, выбрать к нему
соответствующий доступ и обеспечить
зияние раны. При самом частом варианте
— укол у края ногтя, ход колотой ранки
идет в борозде слияния ногтя с эпидермисом
ладонной поверхности.
При
этом ход быстро замыкается, подкожный
панариций развивается исподволь, почти
не поддается абортивной терапии. Лечение
заключается в полном раскрытии хода
колотой ранки, иссечении гнойного очага.
Это успешно достигается разрезом над
гнойником и клиновидной резекцией части
ногтя, прикрывающей ход раневого канала
(рис. 20). Эта операция проста, но бывает
эффективной только тогда, когда раскрыт
и иссечен весь очаг, обычно содержащий
несколько капель гноя, тусклые
соединительнотканные волокна. Никаких
выпускников и дренажей после иссечения
не требуется, рана остается открытой,
заполняется кровяным сгустком.
Накладывается асептическая повязка,
кисть укладывается на косынку. На
следующий день целесообразно удалить
засохшую, пропитанную кровью повязку,
предварительно обильно смочив ее
перекисью водорода, наложить затвердевающую
повязку-«наперсток». В большинстве
случаев после правильно проведенной
операции рана заживает через 6—8 дней
без дополнительных мероприятий.
Второй
вариант — очаг инфекции в центре
осязательного мякиша ладонной поверхности
дистальной фаланги. Гнойный очаг можно
вскрыть и иссечь некроз ^поперечным,
крестоооразным или овальным разрезом
непосредственно над очагом. Крестообразный
и поперечный разрез на дистальной
фаланге вполне оправдан, если соответствует
центру скопления гноя. Зияющая
кратерообразная рана после иссечения
некротических масс заживает быстрей
(и без осложнений), чем боковые разрезы,
требующие дренирования.)
Эта
операция сложнее, так как ориентации
хирурга мешают наплывающие в рану
жировые дольки и границы некротизированных
тканей неотчетливы. Ассистент, постепенно
раздвигая края раны крючками или
векоподъемниками, помогает хирургу
иссечь все нежизнеспособное. После этой
операции нужно избежать образования
втянутого рубца, поэтому не рекомендуются
частые перевязки и другие процедуры,
способствующие разрастанию грануляций.
Хороший результат наблюдается, когда
рана очищается и энителизируется под
гипсовой повязкой. Больного не следует
выписывать до сформирования рубца.
Третья локализация очага при подкожном
панариции — сбоку от ногтя, чаще с
ладонно-лучевой поверхности, реже — с
локтевой. При этом гнойник вскрывается
овальным или косым разрезом (см. рис.
20, б), иссекаются пораженные ткани и
оставляется зияющая открытая рана.
При
этой операции хирург может соприкасаться
с сосудами и нервами пальца. Поэтому
операция ведется медленно, послойно,
под контролем глаза. Сосуды и нервы
имеют достаточный калибр, и если о них
помнить, то всегда можно избежать их
повреждения.
Последняя,
самая редкая локализация подкожного
панариция — с ладони, под дистальным
межфаланговым суставом у основания
фаланги. Это — наиболее опасное
расположение, так как непосредственно
при микротравме инфекция может проникнуть
в сухожильное влагалище или в сустав.
В этом случае, если у пациента нет явного
гнойного очага, необходимо настойчиво
проводить противовоспалительные
мероприятия, уделив особое внимание
полной иммобилизации кисти. Если имеется
гнойный очаг, то его необходимо вскрыть
поперечным или овальным разрезом над
ним, иссечь некротизированные ткани и
разобраться, внимательно осмотрев рану:
имеется ли поражение сухожильного
влагалища или межфалангового сустава,
или процесс еще остается ограниченным
клетчаткой.
Убедившись,
что разрез обеспечивает достаточный
отток, накладывают отсасывающую повязку,
иммобилизацию и разъясняют больному
серьезность заболевания. На следующий
день и в последующие 2—3 дня при отсутствии
признаков прогрессирующей инфекции
нет оснований открывать операционную
рану. Достаточно увлажнить и снять
засохшие, пропитанные кровью слои,
оставив прилегающие к ране, проверить
иммобилизацию. В этих случаях особенно
важно производить перевязки в условиях
строгой асептики. Если после операции
не стихла боль в руке и есть 66 признаки
прогрессирующей инфекции, больного
следует госпитализировать и провести
ему курс регионарной антибиотикотерапии
препаратами широкого спектра
действия.
При
глубоких множественных микротравмах,
ожогах, укусах инфекция в подкожной
клетчатке пальцев захватывает иногда
весь ладонный мякиш — тогда необходимы
два боковых или подковообразный разрез,
иссечение некротизированных тканей,
энзимотерапия и дренаж раны. Дальнейшее
ведение — в зависимости от течения раны
и общего состояния здоровья пациента.
Принцип разреза непосредственно над
гнойным очагом сохраняется и при вскрытии
подкожного панариция на средней и
проксимальной фаланге. Недопустимы
сквозные двусторонние разрезы с
дренажем.
Подкожный
панариций на тыле пальцев встречается
в десять раз реже, чем на ладонной
поверхности, и локализуется чаще в
области проксимальной фаланги, нередко
в виде фурункула или карбункула.
Из
числа заболевших подкожным панарицием
оперировано 75,4% больных; лечились без
операции — 24,6%.
Анализируя
в 1971 году материал Центра хирургии кисти
о подкожном панариции, мы отметили
зависимость осложнений от оперативного
доступа (табл. 5).
Таблица
5
Оперативные
доступы и частота осложнений при
подкожном панариции
Рис.
20. Схема щелевидных разрезов при подкожном
панариции.
а,
б — разрезы на дистальной фаланге; в —
разрезы на средней и проксимальной
фалангах.
Правильной
топической диагностике способствуют
детальный опрос, осмотр болезненной
зоны с лупой, чтобы отыскать след
микротравмы, и ощупывание зондом. Это
помогает хирургу правильно диагностировать
расположение гнойника, выбрать к нему
соответствующий доступ и обеспечить
зияние раны. При самом частом варианте
— укол у края ногтя, ход колотой ранки
идет в борозде слияния ногтя с эпидермисом
ладонной поверхности.
При
этом ход быстро замыкается, подкожный
панариций развивается исподволь, почти
не поддается абортивной терапии. Лечение
заключается в полном раскрытии хода
колотой ранки, иссечении гнойного очага.
Это успешно достигается разрезом над
гнойником и клиновидной резекцией части
ногтя, прикрывающей ход раневого канала
(рис. 20). Эта операция проста, но бывает
эффективной только тогда, когда раскрыт
и иссечен весь очаг, обычно содержащий
несколько капель гноя, тусклые
соединительнотканные волокна. Никаких
выпускников и дренажей после иссечения
не требуется, рана остается открытой,
заполняется кровяным сгустком.
Накладывается асептическая повязка,
кисть укладывается на косынку. На
следующий день целесообразно удалить
засохшую, пропитанную кровью повязку,
предварительно обильно смочив ее
перекисью водорода, наложить затвердевающую
повязку-«наперсток». В большинстве
случаев после правильно проведенной
операции рана заживает через 6—8 дней
без дополнительных мероприятий.
Второй
вариант — очаг инфекции в центре
осязательного мякиша ладонной поверхности
дистальной фаланги. Гнойный очаг можно
вскрыть и иссечь некроз ^поперечным,
крестоооразным или овальным разрезом
непосредственно над очагом. Крестообразный
и поперечный разрез на дистальной
фаланге вполне оправдан, если соответствует
центру скопления гноя. Зияющая
кратерообразная рана после иссечения
некротических масс заживает быстрей
(и без осложнений), чем боковые разрезы,
требующие дренирования.)
Эта
операция сложнее, так как ориентации
хирурга мешают наплывающие в рану
жировые дольки и границы некротизированных
тканей неотчетливы. Ассистент, постепенно
раздвигая края раны крючками или
векоподъемниками, помогает хирургу
иссечь все нежизнеспособное. После этой
операции нужно избежать образования
втянутого рубца, поэтому не рекомендуются
частые перевязки и другие процедуры,
способствующие разрастанию грануляций.
Хороший результат наблюдается, когда
рана очищается и энителизируется под
гипсовой повязкой. Больного не следует
выписывать до сформирования рубца.
Третья локализация очага при подкожном
панариции — сбоку от ногтя, чаще с
ладонно-лучевой поверхности, реже — с
локтевой. При этом гнойник вскрывается
овальным или косым разрезом (см. рис.
20, б), иссекаются пораженные ткани и
оставляется зияющая открытая рана.
При
этой операции хирург может соприкасаться
с сосудами и нервами пальца. Поэтому
операция ведется медленно, послойно,
под контролем глаза. Сосуды и нервы
имеют достаточный калибр, и если о них
помнить, то всегда можно избежать их
повреждения.
Последняя,
самая редкая локализация подкожного
панариция — с ладони, под дистальным
межфаланговым суставом у основания
фаланги. Это — наиболее опасное
расположение, так как непосредственно
при микротравме инфекция может проникнуть
в сухожильное влагалище или в сустав.
В этом случае, если у пациента нет явного
гнойного очага, необходимо настойчиво
проводить противовоспалительные
мероприятия, уделив особое внимание
полной иммобилизации кисти. Если имеется
гнойный очаг, то его необходимо вскрыть
поперечным или овальным разрезом над
ним, иссечь некротизированные ткани и
разобраться, внимательно осмотрев рану:
имеется ли поражение сухожильного
влагалища или межфалангового сустава,
или процесс еще остается ограниченным
клетчаткой.
Убедившись,
что разрез обеспечивает достаточный
отток, накладывают отсасывающую повязку,
иммобилизацию и разъясняют больному
серьезность заболевания. На следующий
день и в последующие 2—3 дня при отсутствии
признаков прогрессирующей инфекции
нет оснований открывать операционную
рану. Достаточно увлажнить и снять
засохшие, пропитанные кровью слои,
оставив прилегающие к ране, проверить
иммобилизацию. В этих случаях особенно
важно производить перевязки в условиях
строгой асептики. Если после операции
не стихла боль в руке и есть 66 признаки
прогрессирующей инфекции, больного
следует госпитализировать и провести
ему курс регионарной антибиотикотерапии
препаратами широкого спектра
действия.
При
глубоких множественных микротравмах,
ожогах, укусах инфекция в подкожной
клетчатке пальцев захватывает иногда
весь ладонный мякиш — тогда необходимы
два боковых или подковообразный разрез,
иссечение некротизированных тканей,
энзимотерапия и дренаж раны. Дальнейшее
ведение — в зависимости от течения раны
и общего состояния здоровья пациента.
Принцип разреза непосредственно над
гнойным очагом сохраняется и при вскрытии
подкожного панариция на средней и
проксимальной фаланге. Недопустимы
сквозные двусторонние разрезы с
дренажем.
Подкожный
панариций на тыле пальцев встречается
в десять раз реже, чем на ладонной
поверхности, и локализуется чаще в
области проксимальной фаланги, нередко
в виде фурункула или карбункула.
Из
числа заболевших подкожным панарицием
оперировано 75,4% больных; лечились без
операции — 24,6%.
Анализируя
в 1971 году материал Центра хирургии кисти
о подкожном панариции, мы отметили
зависимость осложнений от оперативного
доступа (табл. 5).
Таблица
5
Оперативные
доступы и частота осложнений при
подкожном панариции
 Из
таблицы следует, что при подкожном
панариции необоснованно часто применяется
дугообразный разрез, дающий наибольшее
число осложнений.
Наблюдавшиеся
осложнения при подкожном панариции
распределялись следующим образом (в
%):
Задержка
отделяемого - 34,6
Переход
в осложненные формы - 12,2
Болезненный,
обезображивающий рубец - 14,3
Тугоподвижность
сочленений - 17,5
Трофоневротические
расстройства - 11,4
Сочетанные
виды - 10,0
Из
таблицы следует, что при подкожном
панариции необоснованно часто применяется
дугообразный разрез, дающий наибольшее
число осложнений.
Наблюдавшиеся
осложнения при подкожном панариции
распределялись следующим образом (в
%):
Задержка
отделяемого - 34,6
Переход
в осложненные формы - 12,2
Болезненный,
обезображивающий рубец - 14,3
Тугоподвижность
сочленений - 17,5
Трофоневротические
расстройства - 11,4
Сочетанные
виды - 10,0
 Рис.
21. Кровоснабжение эпифиза дистальной
фаланги.
1
— ветвь артерии к эпифизу дистальной
фаланги.
Отсюда
видно, что 1 /3 осложнений — это задержка
отделяемого из раны, зависящая от
недостаточного или не соответствующего
очагу гноя разреза или недостаточного
иссечения некротизированных тканей,
или неправильного послеоперационного
ведения: закупорка раны резиновыми
выпускниками, тампонами, засохшей
повязкой. Недостаточное внимание
уделяется энзимотерапии и закрытому
способу лечения раны. Редко применяются
гипсовая, унновская, клеоловая повязки,
а также сближение краев раны липким
пластырем и вторичными швами.
Исходы
лечения больных подкожным панарицием
таковы: выздоровели, сохранив профессию,
—88,6%; сохранили трудоспособность —
9,4%; выздоровели с ограничением функции
— 0,3%; сведения не точны — в 1,7%.
Обезображивающие рубцы после
подковообразных разрезов наблюдаются
нередко, в таких случаях необходимо
оперативное вмешательство (см. гл. 15).
Рис.
21. Кровоснабжение эпифиза дистальной
фаланги.
1
— ветвь артерии к эпифизу дистальной
фаланги.
Отсюда
видно, что 1 /3 осложнений — это задержка
отделяемого из раны, зависящая от
недостаточного или не соответствующего
очагу гноя разреза или недостаточного
иссечения некротизированных тканей,
или неправильного послеоперационного
ведения: закупорка раны резиновыми
выпускниками, тампонами, засохшей
повязкой. Недостаточное внимание
уделяется энзимотерапии и закрытому
способу лечения раны. Редко применяются
гипсовая, унновская, клеоловая повязки,
а также сближение краев раны липким
пластырем и вторичными швами.
Исходы
лечения больных подкожным панарицием
таковы: выздоровели, сохранив профессию,
—88,6%; сохранили трудоспособность —
9,4%; выздоровели с ограничением функции
— 0,3%; сведения не точны — в 1,7%.
Обезображивающие рубцы после
подковообразных разрезов наблюдаются
нередко, в таких случаях необходимо
оперативное вмешательство (см. гл. 15).
БИЛЕТ 32
№1
КАТЕТЕРИЗАЦИЯ МОЧЕВОГО ПУЗЫРЯ
Катетеризацию мочевого пузыря перед операцией производят с целью контроля за функциональным состоянием мочевыделительной системы. Для катетеризации необходимо иметь стерильный резиновый катетер, два стерильных пинцета, стерильное вазелиновое масло, ватные шарики, раствор фурацилина 1:5000 или 2% раствор борной кислоты. Все это укладывают на стерильный лоток. Руки моют проточной водой с мылом и обрабатывают в течение 3 мин спиртом.
Катетеризация мочевого пузыря у женщин
• Обработать руки.
• Надеть маску.
• Со стерильного стола пинцетом в стерильный лоток положить 4 шарика, пинцет, салфетки.
• Закрыть стол.
• Взять стерильным рабочим пинцетом из бикса стерильный катетер. Положить его в стерильный лоток на рабочий стол.
• Стерильным пинцетом смочить стерильные шарики стерильным фурацилином, поливая на шарики из флакона.
• Обработать катетер вазелином.
• Надеть перчатки.
• Уложить больную на спину, колени согнуть, ноги развести.
• Положить под больную судно и клеенку.
• Развести I и II пальцами левой руки большие и малые половые губы, обнажив отверстие мочеиспускательного канала.
• Взять пинцетом шарик со стерильного стола, промокательным движением обработать наружное отверстие мочеиспускательного канала фурацилином. Отработанные шарики сбросить в судно.
• Взять пинцетом катетер со стерильного лотка и ввести в мочеиспускательный канал на 3-5 см, опустить наружный конец в судно.
• Извлечь катетер из мочеиспускательного канала при уменьшении количества выделенной мочи, так чтобы остатки мочи промывали мочеиспускательный канал.
Катетеризация мочевого пузыря у мужчин
Больного укладывают на спину с согнутыми в тазобедренных и коленных суставах ногами. Между ногами больного устанавливают судно или лоток для сбора мочи. Головку полового члена и область наружного отверстия уретры тщательно протирают шариком с раствором антисептика. Пинцетом берут катетер в 2-3 см от его клюва и смазывают вазелиновым маслом. Левой рукой между III и IV пальцами берут половой член в области шейки, а I и II пальцами раздвигают наружное отверстие мочеиспускательного канала. Пинцетом вставляют в наружное отверстие мочеиспускательного канала катетер и, перемещая пинцет, постепенно продвигают катетер. Небольшое ощущение сопротивления при продвижении катетера возможно при прохождении его в истмической части мочеиспускательного канала. Появление из катетера мочи говорит о нахождении его в мочевом пузыре. При выделении мочи отмечают ее цвет, прозрачность, количество.
При неудавшейся попытке вывести мочу мягким катетером прибегают к катетеризации пузыря металлическим катетером, что требует определенных навыков из-за опасности повреждениям мочеиспускательного канала.
Выделяют разные виды катетеров:
Катетеры Нелатона
Предназначены для кратковременной катетеризации мочевого пузыря. Изготовленные из термопластичного поливинилхлорида, они смягчаются при температуре тела, что делает более безболезненным сам процесс ношения катетера. Изделия стерильны, имеют атравматичные закрытые концы и универсальные коннекторы, подходящие к любым мочеприемникам.
Катетеры урологические женские
Так же используются для разового забора мочи. Урологические женские катетеры, как и катетеры Нелатона, изготавливаются из термопластичного материала, имеют закругленные атравматичные дистальные концы и универсальные коннекторы. Отличаются женские катетеры меньшей длиной - всего 18 см.
Катетеры Фолея
Подходят как для кратковременного, так и для длительного (до 7 суток) использования. На дистальном конце трубки располагается полый баллон, который наполняется стерильной водой и удерживает катетер в полости мочевого пузыря. Катетеры Фолея изготавливают из высококачественного латекса либо из силикона. Последние могут устанавливаться на срок до 30 суток.
Катетеры Пеццера
Так же, как и катетеры Фолея, относятся к группе крупноголовчатых катетеров. Они предназначены для длительного стомирования мочевого пузыря и обеспечивают выведение мочи через наружный свищ на передней брюшной стенке. Катетеры Пеццера используют при невозможности мочевыведения через естественные пути.
В розничном магазине на ул. Ленина, д. 189. Вы сможете найти все вышеперечисленные катетеры разных размеров, а также мочеприемники к ним.
Выделяют три основных типа мочеприемников: носимые, прикроватные (ночные) и детские.
Первые имеют небольшой размер, благодаря чему практически незаметны в использовании. Крепятся такие мочеприемники на бедре или в области голени (в зависимости от длины трубки) непосредственно к катетеру либо куропрезервативу (мужскому наружному урологическому катетеру). Уропрезервативы показаны пациентам-мужчинам со средней и тяжелой степенью недержания, ведущим активный образ жизни, но могут также применяться и для лежачих больных как альтернатива подгузникам или суднам.
Прикроватные мочеприемники могут использоваться совместно с носимыми либо крепиться непосредственно к катетерам. Чаще всего такие мочеприемники используют в стационарных условиях, когда больной находится в лежачем состоянии. Также их применяют лица, пользующиеся носимыми мочеприемниками, для сбора мочи в ночное время.
Специально для забора мочи у младенцев были разработаны десткие мочеприемники. Они имеют небольшой размер и малую емкость (100/200 мл). Детские мочеприемники представляют собой прозрачные полиэтиленовые мешочки прямоугольной формы с овальным отверстием и встроенной клеевой основой. Различают мочеприемники для мальчиков, девочек и универсальные.
БИЛЕТ 33
№1
Сшивающие аппараты — полуавтоматические устройства, предназначенные для соединения механическим швом некоторых органов (или их частей), а также ушивания наглухо остающейся части органа при хирургических операциях. В качестве шовного материала обычно используют тантал или кобальто-хромо-никелевый сплав — материалы, не вызывающие в тканях организма воспалительных реакций.
На сегодняшний день в хирургии (в том числе эндохирургии) широко распространены следующие виды и модификации устройств для наложения швов:
линейные сшивающие аппараты. Выпускаются устройства как для одноразового, так и для многоразового использования. Предназначены для анастомоза тканей и органов и применяются в гинекологии, торакальной хирургии, при проведении операций на органах желудочно-кишечного тракта. Сшивающий аппарат, в зависимости от его модификации, используется для наложения двух- и трехрядных швов в шахматном порядке;
линейные степлеры с ножом. Оборудование данного типа накладывает двухрядный шов в шахматном порядке, с одновременным рассечением тканей между ним. Используется в эндохирургии, для формирования анастомоза, при резекциях внутренних органов;
аппараты циркулярного анастомоза, представляющие собой устройства, позволяющие накладывать двухрядный скрепочный шов с одновременным удалением излишков ткани.
Для всех аппаратов при наложении циркулярного или линейного шва принцип сшивания заключается в том, что П-образные скобки, находящиеся в магазине аппарата, выталкиваются толкателем, прокалывают сшиваемые ткани и, упираясь в углубления матрицы, загибаются, принимая В-образную форму . Скобки для сшивания мягких тканей изготовляются из проволоки диаметром от 0,1 до 0,4 мм, для сшивания плотных тканей — из проволоки диаметром до 1,5 мм. Создано несколько моделей односкобочных аппаратов. В отличие от других аппаратов, накладывающих одномоментно или последовательно группу скобок с заданной формой шва и определенными расстояниями между стежками, эти аппараты позволяют накладывать стежки механического шва с желаемыми интервалами и протяженностью шва. В магазин универсального односкобочного аппарата закладывают заранее до 15 скобок, которые подаются автоматически по одной. Такие аппараты выпускают трех размеров со скобками из проволоки диаметром 0,4; 0,25; 0,15 мм; они позволяют накладывать швы на самые различные ткани организма. Созданы также специализированные одно- и двухскобочные аппараты, например для сшивания роговицы глаза, ребер, перевязки кровеносных сосудов в глубоких полостях. Преимущества сшивающих аппаратов — быстрота наложения шва (одним сжатием ручек или рычага аппарата накладывается весь шов), минимальная травматизация прилежащих тканей, герметичность и большая механическая прочность шва. Реакция тканей на шовный материал незначительна. Основным противопоказанием к применению сшивающего аппарата является патологическое изменение сшиваемых тканей, обусловленное опухолевым или воспалительным процессами.
БИЛЕТ 34
№1
ПРОМЫВАНИЕ ЖЕЛУДКА
Катетеризация желудка тонким зондом
Постановка желудочного зонда необходима для промывания желудка и предотвращения аспирации желудочным содержимым во время операции и в послеоперационном периоде. Манипуляцию производят следующим образом. Конец тонкого зонда смазывают вазелиновым маслом, вводят через носовой ход в глотку, заставляя больного глотать, и слегка продвигают зонд по пищеводу. При достижении первой метки на зонде (50 см) конец зонда находится в кардиальном отделе желудка. При переполненном желудке из зонда сразу начинает выделяться его содержимое, которое свободно стекает в таз. Зонд продвигают дальше в желудок до второй метки (конец зонда находится в антральном отделе) и фиксируют полоской пластыря к спинке и боковой поверхности носа.
|
|
Промывание желудка толстым зондом
Оснащение: толстый желудочный зонд, резиновая трубка, воронка вместимостью 1 л, ведро для промывных вод, ведро с чистой водой комнатной температуры 10-12 л, языкодержатель, металлический напаличник, резиновые перчатки, клеенчатый фартук.
• Собрать систему для промывания желудка.
• Надеть на себя и на больного фартуки, усадить больного на стул, завести его руки за спинку стула и зафиксировать их полотенцем или простыней.
• Встать сзади или сбоку от больного.
• Второй палец левой руки с надетым металлическим наконечником или роторасширитель ввести между коренными зубами больного, слегка отвести его голову назад.
• Правой рукой положить на корень языка смоченный водой слепой конец зонда, предложить больному сделать глотательные движения и глубоко дышать через нос.
• Как только больной сделает глотательные движения, провести зонд в пищевод (это нужно делать медленно, так как поспешное введение может привести к закручиванию зонда).
Необходимо запомнить: если при введении зонда больной начинает кашлять, задыхаться, а лицо его становится синюшным, следует немедленно извлечь зонд, потому что он попал в трахею или гортань, а не в пищевод.
• Довести зонд до нужной метки, прекратить дальнейшее его введение, подсоединить воронку и опустить ее до уровня колен больного. Из нее начинает выделяться желудочное содержимое, что свидетельствует о правильном положении зонда.
• Держать воронку слегка наклонно на уровне колен и налить в нее воды.
• Медленно поднять воронку вверх, и как только уровень воды достигнет устья воронки, опустить ее ниже исходного положения, при этом количество введенной воды должно быть равной выведенной.
• Вылить содержимое воронки в таз.
|
|
• Повторить процедуру 8-10 раз до чистых промывных вод.
Необходимо запомнить: промывание желудка больному, находящемуся в бессознательном состоянии, при отсутствии кашля и ларингиального рефлекса проводят только после предварительной интубации трахеи.
БИЛЕТ 35
№1
|
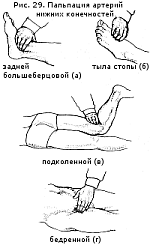
Пальпация периферических артерий позволяет выявить нарушения их проходимости. Одновременно пальпируют обе одноименные артерии. Для этого кончики указательного, среднего и безымянного пальцев располагают параллельно ходу артерии в месте ее типичной локализации. Прежде всего сравнивают наполнение пульса с обеих сторон, затем определяют состояние сосудистой стенки, наличие болезненности и воспалительных изменений кожи над сосудом. Вначале ощупывают височные артерии и периферические артерии дистальных отделов конечностей. В случае снижения наполнения или отсутствия пульса на какой-либо из артерий последовательно пальпируют на протяжении соответствующие артерии более крупного калибра с целью обнаружения уровня нарушения артериальной проходимости:
|
|
|
|
|
|
|
|
|
|
|
Возможные причины ослабления или исчезновения пульсации на артериях верхних конечностей были указаны при описании пульса.
Нарушение проходимости артерий нижних конечностей чаще всего вызвано атеросклеретическим поражением либо облитерирующим эндартериитом.
У больных, предъявляющих жалобы на внезапно развившееся нарушение зрения и сильные головные боли, необходимо пропальпировать височные артерии — их уплотнение, неравномерное утолщение и болезненность являются типичными признаками темпорального артериита (болезнь Хортона).
Выслушивание периферических артерий проводят в отношении сонной, подключичной, плечевой и бедренной артерии. При этом над малыми по калибру артериями никаких звуков не слышится. Перед выслушиванием артерий их предварительно определяют пальпацией по характерной для них пульсации, после чего в соответствующее место приставляют стетоскоп, стараясь не надавливать на стенку артерии.
Местами выслушивания артерий являются: для сонной артерии — внутренний край грудино-ключично-сосковой мышцы на уровне щитовидного хряща, для подключичной артерии — подключичная ямка непосредственно под самой ключицей или же над ключицей в углу между ее краем и грудино-ключично-сосковой мышцей, для бедренной артерии — в паху под пупартовой связкой (проводят в горизонтальном положении больного при несколько повернутом кнаружи бедре), для плечевой артерии — плечевой сгиб при распрямленной верхней конечности.
При нормальных условиях, без надавливания стетоскопом тоны выслушиваются только над сонными, подключичными артериями и один тон — над бедренной артерией. В частности, над сонной и подключичной артериями выслушиваются два топа, из них первый тихий, связанный с внезапным напряжением артериальной стенки во время поступления кровяной волны, а второй — диастолический, являющийся проведенным сюда током крови диастолическим тоном сердца, обусловленным захлопыванием полулупных клапанов аорты. Над бедренной артерией слышен лишь один сосудистый тон, хотя в ряде случаев он отсутствует. Над плечевой артерией в норме никаких звуков не прослушивается. При надавливании на артерию стетоскопом появляется шум стенотического происхождения, слышимый не только над сонной, подключичной и бедренной артериями, но и аускультируемый над плечевой артерией. Без надавливания шумы в норме можно выслушивать у беременных над маткой в конце беременности (маточный шум), у грудных детой над большим родничком (родничковый шум).
При патологических состояниях тоны начинают выслушиваться и над менее крупными артериальными сосудами. В частности, при недостаточности аортальных клапанов, как на это постоянно обращал внимание В. П. Образцов, аускультируется сосудистый тон и над артерией в локтевом сгибе. Для лучшего выявления сосудистых тонов при недостаточности аортальных клананов М. Г. Курлов рекомендует выслушивать сосуды при поднятых конечностях.
При той же недостаточности аортальных клапанов над бедренной артерией вместо слышимого в норме одного тона определяются два топа (феномен Траубо).
При выслушивании же этой артерии при надавливании на нее стетоскопом вместо одного шума, слышимого в норме, при недостаточности аортальных клапанов часто отчетливо аускультируются два шума - феномен Дюрозье, или двойной шум Дюрозьо. Происхождение этих феноменов до сих пор по совсем ясно. Некоторые авторы считают, что при недостаточности аортальных клапанов как синхронное с сокращением левого желудочка расширение бедренной артерии, так и ее спадание настолько резки и велики по амплитуде, что и то, и другое вызывает значительные колебания артериальных стенок, что и обусловливает возникновение двух тонов. Однако это па первый взгляд логичное объяснение не нашло подтверждения при проверке в эксперименте. Следует иметь в виду, что топы над периферическими сосудами и шум Дюрозье могут также наблюдаться и при инфекционных заболеваниях, базедовой болезни, и резком малокровии (Б. И. Трусович, Г. Сали), по-видимому, вследствие понижения тонуса стенок артерий.
БИЛЕТ 36
№1
Хирургическое лечение
Операцией выбора является эмболэктомия. Наилучшие результаты получаются в ранние сроки (6-8 часов) после развития эмболии. Это объясняется сроками толерантности тканей к ишемии, которая для конечностей находится в этих пределах. При более поздних сроках возможно развитие необратимых тканевых изменений. Однако сами по себе сроки не определяют показания к операции. Надежным ориентиром служит тяжесть ишемии конечности, которая зависит от нескольких факторов: 1. уровня окклюзии, 2. размеров продолженного тромба, 3. состояния предсформированных коллатералей, 4. центральной гемодинамики. Таким образом, эмболэктомия может быть успешно выполнена даже через несколько несколько суток, если конечность остается еще жизнеспособной. В тактическом отношении требуется неотложная операция (в течение 12 часов с момента поступления больного) при ишемии 2-3 степени. При эмболии протекающей с ишемией 1 степени операция может быть отсрочена на 1 или несколько суток. В большинстве случаев операция может быть произведена подместным обезболиванием, однако с обязательным присутствием врачаанестезиолога. В процессе операции он поддерживает центральную гемодинамику, кислотнощелочное состояние, дыхательную функцию и др.
Методика операций
Она значительно упростилась после введения в практику балонных катетеров Фогарти (1962 г).
Эмболэктомия из аорты и подвздошных артерий
При эмболии аорты обнажаются обе бедренные артерии в скарповском треугольнике. Выделяют глубокие и поверхностные бедренные артерии в их начальном отделе и берут на резиновые держалки. Производится гепаринизация больного (5-10 тыс. ед. гепарина). Артерии пережимают и вскрывают поперечным разрезом по передней стенке бедренной артерии над бифуркацией. Временно ослабляя зажимы, проверяют ретроградный кровоток из бедренных артерий, если он удовлетворительный, артерии вновь пережимают. Через просвет подвздошной артерии в аорты вводится катетер Фогарти, раздувается балон и низводится эмбол с продолженным тромбом. Иногда требуется эту манипуляцию повторить то получения хорошего центрального кровотока. Бедренную артерию пережимают и аналогичную процедуру выполняют с противоположной стороны. Затем промывают артериальное русло гепаринизированным раствором Рингера и артериотомии поочередно ушивают узловыми швами.
Эмболэктомия из бедренной артерии
Доступ к артерии тот же. Эмбол локализуется, как правило на бифуркации бедренной артерии, но продолженные тромбы могут распространяться на значительное расстояние книзу и кверху. После артериотомии эмбол удаляется путем выдавливания. Затем,производится тромбэктомия из проксимального и дистального артериального русла. Трудности восстановления кровотока возникают в случаях тромбоза берцовых артерий, в которые не всегда удается завести катетер. В таких случаях используют такие приемы, как циркулярное сдавление мышц голени, отсасывание тромботических масс через введенный в просвет берцовой артерии полиэтиленовый катетер. Иногда приходится прибегать к ретроградному вымыванию тромба из берцовых (передней или задней) артерий. Для этого на стопе, позади медиальной лодыжки обнажается задняя берцовая артерия. Последняя берется на держалки, производится поперечная артериотомия на половину окружности, в просвет сосуда вводится подходящего диаметра полиэтиленовый катетер, через который под давлением нагнетается гепаринизированный раствор, который вместе с тромботическими массами выводится через артериотоию в бедренной или подколенной артерии. После того, как русло будет свободно от тромбов, артериотомию ушивают узловыми швами.
Эмболэктомия из подколенной артерии
Хирургический доступ к подколенной артерии производится из тибиомедиального разреза. Для этого рассекают кожу с подкожным жиром и фасцию вдоль tibia, отступя от нее на 2 см. книзу. Длина разреза 8-10 см. Пересекают сухожилия полусухожильной и полуперепончатой мышц. Отделяют икроножную мышцу тупым путем, а камбалавидную частично рассекают, вскрывая тибиоперонеальный канал, после чего обнажают сосудистонервный пучок. Впереди лежит б/берцовый нерв, который отводится на держалке. Отделяют артерию от сопровождающих вен и берут на держалку. При этом должны быть видны начальные отделы берцовых артерий (трифуркация), где чаще всего локализуется эмбол. Производится поперечная артериотомия выше уровня отхождения передней берцовой артерии и путем выдавливания удаляется эмбол. Затем берцовые артерии освобождаются от продолженного тромба с помощью катетеров Фогарти соответствующего диаметра. Дистальное русло промывается гепаринизированным раствором и артериотомия ушивается. При тяжелой ишемии, сопровождающейся субфасциальным отеком, эмболэктомия дополняется фасциотомией. Ее производят по внутренней и наружной поверхности голени. Для этого в верхнем отделе голени делается небольшой (2-3 см.) разрез кожи, вскрывается собственная фасция голени, после чего под фасцию вводится бранша длинных тупоконечных ножниц и под кожно производится ее рассечение на всю длину ножниц. На кожу накладываются 1-2 шва.
Эмболэктомия из артерий верхней конечности
Для этого целесообразно обнажить плечевую артерию в локтевой явке и выделить бифуркацию, чтобы контролировать артерии предплечья. Поперечная артериотомия плечевой артерии производится над бифуркацией. В центральном направлении в нее вводится катетер Фогарти и удаляется эмбол с тромботическими массами. В послеоперационном периоде продолжается консервативная терапия, направленная на улучшение гемостаза и реологии крови. Для этого продолжают введение гепарина до 30-40 тыс. единиц в сутки (по 5 тыс. ед. через каждые 4 часа), под контролем тромбопластинового времени. По прошествие 78 суток, дополнительно назначают антикоагулянты непрямого действия, а гепарин постепенно отменяют. Для улучшения микроциркуляции вводится реополиглюкин, реомакродекс или реоглюман по 400-800 мл. капельно внутривенно. К нему добавляют трентал по 5.0 х 2 раза. Для улучшения тромбоцитарного звена гемостаза назначают малые дозы аспирина по 100 мг. ч/з 2 дня на 3-и сутки.