
- •Глава 35 новообразования центральной нервной системы (c70-72, c75, c79, d32, d33, d35, d42-44)
- •314. Классификация.
- •315. Градация астроцитом
- •317. Прогностические факторы.
- •318. Диагностические мероприятия.
- •319. Хирургическое лечение
- •320. Специальное лечение в послеоперационном периоде.
- •321. Низкозлокачественные (Grade 1-2) астроцитомы, олиго-дендроглиомы, смешанные глиомы, нейрональные и смешанные нейронально-глиальные опухоли.
- •322. Высокозлокачественные (Grade 3-4) астроцитомы, олигодендроглиомы, смешанные глиомы, нейрональные и смешанные нейронально-глиальные опухоли.
- •323. Эмбриональные опухоли.
- •324. Эпендимомы.
- •325. Менингиомы.
- •326. Опухоли паренхимы шишковидной железы.
- •327. Краниофрингиомы.
- •328. Лимфомы.
- •329. Герминоклеточные опухоли цнс.
- •330. Особенности облучения отдельных нозологических форм и локализаций.
- •332. Наблюдение, сроки и объем обследования.
324. Эпендимомы.
Внутричерепные эпендимомы относительно редки, составляя менее 2% всех опухолей головного мозга. Чаще всего они наблюдаются в задней черепной ямке или в спинном мозгу, хотя могут также возникать в отделе, расположенном над мозжечковым наметом. Гистологически эпендимомы обычно являются высокодифференцированными опухолями, но большая частота их рецидива указывает на их злокачественную природу.
Для определения тактики послеоперационной лучевой терапии необходимо уточнить распространение опухоли по спинномозговому каналу. Проводится МРТ исследование спинного мозга и спинномозговой жидкости методом "Цитоспин".
При поражении спинного мозга (Spine +) проводится краниоспинальное облучение. При отсутствии поражения (Spine -) проводится только локальное облучение. При тотальном удалении супратенториально расположенной опухоли, подтвержденном при МРТ-исследовании, а также отсутствии поражения спинного мозга и опухолевых клеток в спинномозговой жидкости возможно ограничиться динамическим наблюдением за пациентом.
Тактика лечения спинальных эпендимом соответствует тактике лечения внутричерепных эпендимом.
325. Менингиомы.
Менингиомы хорошо излечиваются с помощью полной хирургической резекции. Однако часто невозможно полностью резецировать опухоли основания черепа и опухоли, поражающие синусы твердой мозговой оболочки. Для некоторых больных с такими опухолями показан курс послеоперационной лучевой терапии. Обычно облучается рентгенографически (по данным МРТ, КТ) определяемая область опухоли с применением трехмерного (далее – 3D) планирования облучения.
Показания к послеоперационной лучевой терапии:
биопсия и частичное удаление доброкачественных менингиом при Grade 1-2 (при тотальном (Simpson 1 – 2) удалении – динамическое наблюдение);
анапластические менингиомы (Grade 3) – вне зависимости от объема оперативного вмешательства.
326. Опухоли паренхимы шишковидной железы.
К этой группе относятся пинеоцитома Grade II, пинеобластома Grade IV, опухоль паренхимы шишковидной железы с умеренной дифференцировкой.
Больные с тотальным удалением пинеоцитомы Grade II могут подлежать динамическому наблюдению, пациентам с частичным удалением опухоли проводится локальная лучевая терапия.
При пинеобластомах после выполнения хирургического лечения в максимально возможных объемах показано краниоспинальное облучение.
327. Краниофрингиомы.
При тотальном удалении краниофарингиомы проводится динамическое наблюдение за больным. Локальная лучевая терапия проводится после частичного удаления опухоли либо биопсии или опорожнения опухолевой кисты.
328. Лимфомы.
Тактика лечения первичных неходжкинских лимфом ЦНС определяется исходным статусом по шкале Карновского (более или менее 40%), клиренсом креатинина (более или менее 50). У больных в возрасте более 60 лет химиотерапия при первичной лимфоме ЦНС является предпочтительным методом лечения, поскольку лучевая терапия (или химиолучевая терапия) усиливает непосредственные и отдаленные нейротоксические эффекты.
При исходно низком статусе по шкале Карновского (менее 40%) и клиренсом креатинина менее 50 мл/мин) больным показана краниальная лучевая терапия (СОД 40 Гр) с возможным локальным облучением остаточной опухоли до 45-46 Гр. При выявлении клеток лимфомы в спинномозговой жидкости проводятся еженедельное интратекальное введение метотрексата в дозе 15 мг (не менее 6 введений). При выявлении патологических очагов по данным МРТ (с контрастным усилением) рассматривается вопрос о возможности локального спинального облучения.
При статусе по шкале Карновского более 40% и клиренсе креатинина более 50 мл/мин больным проводится химиотерапия. При клинической эффективности режимов химиотерапии последующая лучевая терапия больным не проводится.
328.1. Протокол Bonn (режим интратекального введения адаптирован). 6 курсов химиотерапии (A-B-C-A-B-C), интервал между курсами 2 недели (лечение начинают на 21 день от начала предыдущего курса).
328.1.1. Цикл А:
дексаметазон10 мг/м2 внутрь 2-5 дни;
винкристин 2 мг внутривенно струйно 1-й день;
метотрексат 5000 мг/м2 внутривенная 24-х часовая инфузия 1-й день (доза метотрексата может быть редуцирована до 3000 мг/м2 у пациентов старше 64 лет);
кальция фолинат 30 мг/м2 внутривенно струйно на 34, 42, 48, 54, 60 ч от начала инфузии МТХ (с учетом режима выведения);
ифосфамид 800 мг/м2 внутривенно в течение 60 мин 2-5 дни;
месна 200 мг/м2 внутривенно струйно (до введения ифосфамида, на 4 и 8 ч от начала введения ифосфамида);
метотрексат (7,5 мг), преднизолон (5 мг), цитарабин (20 мг) интратекально 1,5 дни.
328.1.2. Цикл В:
дексаметазон10 мг/м2 внутрь 2-5 дни;
винкристин 2 мг внутривенно струйно 1-й день;
метотрексат 5000 мг/м2 внутривенная 24-х часовая инфузия 1-й день (доза метотрексата может быть редуцирована до 3000 мг/м2 у пациентов старше 64 лет);
кальция фолинат 30 мг/м2 внутривенно струйно на 34, 42, 48, 54, 60 ч от начала инфузии МТХ (с учетом режима выведения);
циклофосфамид 200 мг/м2 внутривенно в течение 60 мин 2-5 дни;
метотрексат (7,5 мг), преднизолон (5 мг), цитарабин (20 мг) интратекально 1,5 дни.
326.1.3. Цикл С:
дексаметазон 20 мг/м2 внутрь 3-7 дни;
винкристин 2 мг внутривенно струйно 1-й день;
цитарабин 3000 мг/м2 внутривенно в течение 3-х часов 1-2 дни (всего 2 дозы);
метотрексат (7,5 мг), преднизолон (5 мг), цитарабин (20 мг) интратекально 3,7 дни.
Химиотерапия проводится на фоне гидратации (не менее 1,5 л/м2). При введении метотрексата помимо гипергидратации (инфузионная терапия 2 л/м2 в/в, прегидратация 6-8 ч) проводится ощелачивание мочи под контролем рН, который должен быть на уровне 7,4 в течение всего периода введения и выведения препарата. Скорость инфузии метотрексата: в течение первых 30 мин скорость 0,5 г/м2, затем 4,5 г/м2 вводятся в течение 23,5 ч. Через 34 ч от начала введения метотрексата начинается введение антидота – кальция фолината в дозе 30 мг/м2 (на 10-й, 18-й, 24-й, 30-й и 42-й ч от завершения введения метотрексата). Доза кальция фолината корригируется в зависимости от скорости выведения метотрексата (уровень метотрексата в сыворотке крови, см. схему назначения антидота). При выраженной нейропатии возможна отмена винкристина. За 30 минут до начала каждого введения цитарабина в дозе 3 г/м2 (блок С) внутривенно струйно ввести пиридоксина гидрохлорид 150 мг/м2, в дни введения циторабина, в указанной выше дозе, обязательно назначаются глазные капли с кортикостероидами (6 раз в день) и физиологическим раствором в виде глазных капель (6 раз в день), которые чередуются с каплями с кортикостероидами.
328.2. При невозможности проведения протокола Bonn в связи с клиническим состоянием больного рекомендуется схема BMPD.
Схема BMPD:
кармустин 80 мг/м2 внутривенно в течение 1-2 ч в 1-й день;
метотрексат 1500 мг/м2 внутривенная 24-часовая инфузия во 2-й день;
кальция фолинат 30 мг/м2 внутривенно струйно на 42, 48, 54, 60, 66, 72 ч от начала инфузии МТХ (с учетом режима выведения);
прокарбазин 100 мг/м2 внутрь 1-8 дни;
дексаметазон 24 мг внутрь за 3 приема 1-14 дни;
метотрексат 15 мг интратекально 1-й день.
Интервал между курсами 21 день. Проводится 6 курсов. При отсутствии частичного эффекта от проведения 3-х курсов химиотерапии BMPD рекомендовано проведение химиолучевой терапии по индивидуальной программе.
Химиотерапия проводится на фоне гидратации (не менее 1,5 л/м2). При введении метотрексата помимо гипергидратации (инфузионная терапия 2 л/м2 в/в, прегидратация 6-8 ч) проводится ощелачивание мочи под контролем рН, который должен быть на уровне 7,4 в течение всего периода введения и выведения препарата. Скорость инфузии метотрексата: в течение первых 30 мин скорость 0,15 г/м2, затем 1,35 г/м2 вводится в течение 23,5 ч. Через 42 ч от начала введения метотрексата начинается введение антидота – кальция фолината в дозе 15 мг/м2 каждые 6 ч. Доза кальция фолината корригируется в зависимости от скорости выведения метотрексата (уровень метотрексата в сыворотке крови) (рисунок 19).
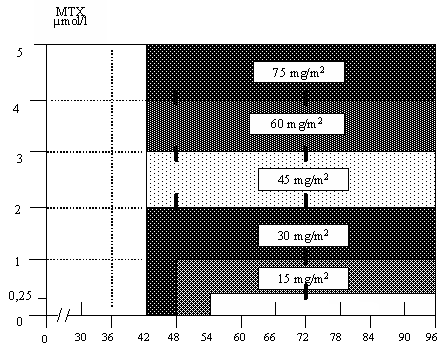
Время (ч) от начала
инфузии МТХ
Рисунок 19. Схема назначения антидота – кальция фолината в зависимости от уровня МТХ в сыворотке крови
