
- •Перечень
- •Виды антисептики.
- •5. Основные антисептические средства, их применение. Роль антисептиков в развитии хирургии.
- •6. Понятие об асептике. Методы достижения. Контроль стерильности.
- •Контроль качества стерилизации.
- •Контролируемые режимы стерилизации
- •7. Шовный, перевязочный и операционный материал. Его стерилизация, проверка на стерильность. 8. Приготовление и стерилизация шовного материала. Шовный материал и его стерилизация.
- •9. Стерилизация шприцев, катетеров, инструментов, оптических приборов, перчаток. Хранение. Стерилизация шприцев.
- •Стерилизация перчаток.
- •Этапы и режимы предстерилизационной очистки инструментария, совмещенной с дезинфекцией ннкрасентом 10а.
- •Современная обработка инструментов после чистых и гнойных операций.
- •10. Процесс операции с точки зрения асептики.
- •11. Подготовка больных к операции. Подготовка и обработка операционного поля. Подготовка операционного поля.
- •12. Подготовка рук хирурга к операции / история и методы/. Обработка рук хирурга перед операцией.
- •Современные способы подготовки рук хирурга к операции.
- •Техника обработки рук кожными антисептиками
- •13. Госпитальная инфекция. Профилактика, борьба с ней. Профилактика инфекции. Организация хирургических отделений и их планировка.
- •Устройство операционного блока.
- •Профилактика воздушной и капельной инфекции.
- •Профилактика контактной инфекции.
- •14. История переливания крови. Учение о группах крови.
- •Учение о группах крови человека
- •16. Методы определения групповой принадлежности крови. Определение группы крови «простой реакцией»
- •Определение группы крови стандартными сыворотками капельным способом
- •Определение группы крови стандартными сыворотками пробирочным способом
- •Дополнительное определение группы крови стандартными эритроцитами
- •17. Показания и противопоказания к переливанию крови. 18. Цели и показания к переливанию крови. Основные принципы и закономерности трансфузионной (трансплантационной) терапии
- •19. Методы и способы переливания крови в зависимости от целей и задач. Техника переливания крови и ее компонентов
- •Прямое переливание крови.
- •Непрямое переливание крови и ее компонентов.
- •Обменное переливание крови.
- •20. Утильная кровь. Понятие о "реинфузии" и "аутоинфузии". Аутогемотрансфузия.
- •Реинфузии крови.
- •21. Осложнения и реакции при переливании крови. Посттрансфузионные осложнения при переливании крови и ее компонентов
- •Гемотрансфузионные реакции.
- •22. Компоненты крови, препараты из крови, кровезаменители. Показания к переливанию.
- •1. Кровезаменители гемодинамического, противошокового действия.
- •2.Кровезаменители детоксикационного действия.
- •3. Препараты для парентерального питания.
- •4. Регуляторы водно-солевого обмена и кислотно-щелочного состояния (электролитные растворы).
- •5. Кровезаменители с функцией переноса кислорода:
- •23. Классификация кровотечений по анатомическим, этиологическим, клиническим признакам. Классификация кровотечений
- •24. Опасность кровотечения в зависимости от степени скорости, возраста, пола и др. Моментов.
- •Наложение жгута
- •2. Пальцевое прижатие артерий
- •Основные точки пальцевого прижатия артерий
- •3. Максимальное сгибание конечности
- •5. Давящая повязка
- •Тампонада раны
- •7. Наложение зажима на кровоточащий сосуд
- •8. Временное шунтирование
- •Способы окончательной остановки кровотечения
- •1. Механические методы
- •2. Физические методы
- •Преимущества технологии LigaSure:
- •Сравнение различных методов остановки (предотвращения) кровотечения
- •Химические методы
- •3. Биологические методы
- •27. Методика обследования хирургического больного. Обследование больного
- •28. Особенности подготовки к операции и послеоперационного ухода за больными пожилого и старческого возраста.
- •29. Хирургические операции. Виды хирургических операций.
- •32. Питание больных в послеоперационном периоде.
- •Виды заживления ран.
- •37. Биология ран.
- •38. Основные принципы лечения ран.
- •39. Первичная хирургическая обработка ран. Показания и противопоказания. Техника выполнения.
- •41. Вторичные швы. Виды. Показания.
- •Классификация переломов
- •8. Смещение костных отломков.
- •Клиника переломов, их диагноз
- •49. Первая помощь и транспортировка больных с переломами трубчатых костей, позвоночника и сотрясение головного мозга. Первая врачебная помощь при переломах заключается в следующем:
- •Схемы ориентировочной основы действия
- •3. Техника иммобилизации шиной Крамера при переломах лодыжек, костей стопы и пальцев:
- •4. Техника иммобилизации шиной Крамера при переломах костей голени и стопы:
- •5. Техника иммобилизации шинами Крамера при переломах бедра:
- •6. Техника иммобилизации шиной Дитерихса при переломе бедра:
- •7. Техника иммобилизации шинами Крамера при повреждениях головы и шейного отдела позвоночника:
- •50. Принципы и способы лечения переломов костей.
- •Техника приготовления гипсовых бинтов:
- •12. Техника иммобилизации предплечья гипсовой лонгетой при переломе костей предплечья без смещения костных отломков:
- •52. Вывихи. Общие принципы лечения. Вывихи
- •Первая помощь и лечение вывихов
- •Схемы ориентировочной основы действия. Вправление вывиха правого плеча по Кохеру.
- •Вправление вывиха левого плеча по Джанелидзе
- •Вправление вывиха бедра по Джанелидзе
- •53. Закрытые повреждения внутренних органов живота.
- •I. Ожоговый шок.
- •58. Отморожения / клиника и лечение /. Электротравма. Общая и местная реакция. Первая помощь.
- •59. Омертвения. Классификация по этиологии и патогенезу. (Некрозы, гангрены, язвы, пролежни, свищи).
- •60. Сухая и влажная гангрена. Патанатомия, клиника, диагностика, лечение.
- •61. Общее учение о хирургической инфекции.
- •63. Воспаление. Общая и местная реакция организма.
- •64. Инфекция кожи и подкожной клетчатки.
- •65. Рожа и эризипелоид. /Клиника, лечение, профилактика/.
- •66. Флегмона, абсцесс. Клиника. Лечение. Абсцесс
- •Лечение
- •Флегмона
- •Лечение
- •Аденофлегмона
- •Лечение
- •68. Остеомиелиты. Классификация. Гематогенный остеомиелит. Клиника, лечение.
- •69. Острая гнойная инфекция пальцев и кисти.
- •Лечение
- •Гнойный паротит
- •Лечение
- •71. Сепсис. Этиология, патогенез, классификация.
- •72. Клиника сепсиса. Лечение.
- •74. Острая анаэробная инфекция. Возбудители, профилактика. Клинические формы анаэробной инфекции
- •Лечение
- •Хирургическое лечение
- •75. Столбняк. Клиника. Профилактика. Лечение. Столбняк
- •Клиническая форма
- •Профилактика столбняка
- •Лечение
- •76. Общие принципы лечения и профилактика хирургического туберкулеза. Туберкулез костей и суставов
- •Формы туберкулеза суставов:
- •77. Сибирская язва. Клиника, лечение, профилактика.Сибирская язва
- •Лечение
- •Лечение
- •79. Эпидемиология рака. Онкогенез
- •Этиология
- •80. Клиническая классификация опухолей. Дифференциальная диагностика. Классификация опухолей
- •Эпителиальные опухоли
- •Одонтогенные опухоли
- •Опухоли различного генеза
- •Опухолеподобные изменения и заболевания
- •81. Отличительные признаки роста рака и саркомы. Вопросы деонтологии.
Профилактика воздушной и капельной инфекции.
Исследования многих ученых показали, что одной из причин (в 10% случаев) нагноения операционных ран "является воздушная инфекция. Основные пути заноса ее в рану - турбулентные потоки воздуха, возникающие в операционной вокруг нагретых тел (аппаратура, светильники, тела хирургов и больного и др.).
В последние годы предложены специально сконструированные операционные кабины с ламинарным потоком стерильного кондиционированного воздуха.
Чтобы уменьшить обсемененность воздуха операционной и снизить передачу инфекции воздушно-капельным путем применяются маски.
С целью снижения микрофлоры в операционной производится уборка влажным способом (1% раствор хлорамина, 1% раствор инкрасепта Б, 3% раствор пероксида водорода с 0,5% раствором моющих средств).
Для более полной санации воздуха применяются бактерицидные лампы (рис.2).
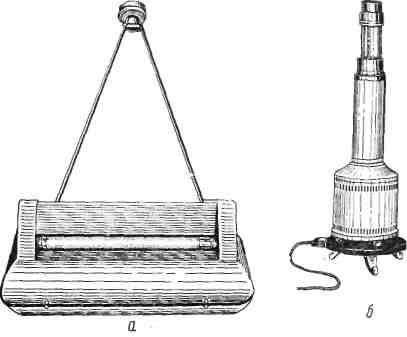
Рис.2 . Бактерицидная ультрафиолетовая лампа
а – потолочная
б - передвижная
Профилактика контактной инфекции.
Профилактика контактной инфекции состоит в проведении ряда мер, которые регламентированы приказом МЗ СССР № 720 «Об улучшении медицинской помощи больным с гнойными хирургическими заболеваниями и усилении мероприятий по борьбе с внутрибольничной инфекцией», а также в осуществлении главного принципа асептики, заключающегося в стерилизации и обеспложивании всего, что соприкасается с раной:
• хирургические инструменты;
• операционный блок и перевязочный материал;
• обработка рук хирургов;
• подготовка операционного поля.
Стерилизация (лат. sterilis - бесплодный) - полное освобождение предметов от микробов путем воздействия на них физическими или химическими факторами.
Дезинфекция (des - приставка, означающая удаление, избавление от чего-либо, + infectum - заражать; син. обеззараживание) - это уничтожение потенциально патогенных для человека микробов на объектах внешней среды с целью разрыва путей передачи возбудителей инфекционных заболеваний и осложнений.
Стерилизация является основой асептики, самым эффективным и надежным методом профилактики контактной контаминации. Средства, применяемые для стерилизации, должны оцениваться возможностью обеспложивать спороносные бактерии, быть безопасными для больных и медперсонала и не ухудшать рабочие свойства инструментов, а также предметов, подвергающихся стерилизации.
В современной асептике применяются физические и химические методы стерилизации.
К физическим методам стерилизации относятся термические и лучевые способы
14. История переливания крови. Учение о группах крови.
Учение о группах крови человека
Термином группы крови человека обозначают иммунобиологические свойства крови, на основании которых всех людей независимо от пола, возраста, расы и географической зоны можно разделить на строго определенные группы.
Принадлежность к той или иной группе определяется наличием или отсутствием в клеточных и плазменных элементах крови человека соответствующих групповых антигенов. К настоящему времени у человека известно более 300 различных групповых антигенов крови, которые объединены в несколько групповых антигенных систем. Групповые антигены передаются по наследству и в течение жизни не меняются. Сочетание их индивидуально у каждого человека (у однояйцевых близнецов антигены крови идентичны).
Среди существующих групп крови различают групповые антигенные системы эритроцитов, лейкоцитов, тромбоцитов и плазменных белков. Однако понятие о группах крови, которым пользуются в клинической практике, включает только эритроцитарные антигены системы АВО и резус-фактор, так как они наиболее активны.
Дифференцировка крови на группы по системе АВО основана на четырех различных комбинациях двух агглютиногенов (антигенов) А и В в эритроцитах и двух агглютининов (антител) а и в сыворотке крови. За последние годы доказано, что имеются несколько подгрупп агглютиногенов. Из подгрупп агглютиногена А наиболее важны A1и А2(так же как и a1В и А2В). А1- сильный антиген, его находят примерно у 88% людей с А(П) группой крови. Если в эритроцитах имеется А1антиген, реакция агглютинации протекает быстро и резко выражена. А2- слабый антиген, его удельный вес примерно 12%; реакция агглютинации протекает слабо и труднозаметна. Антигены других подгрупп (А3, А4, Ао, Ахи др.) тоже слабые, их находят очень редко, практически из значение ничтожно. Агтлютиноген В также имеет несколько подгрупп (В1, В2, В3), их отличие только количественное и в практике они не принимаются во внимание.
Антигены А1 и А2 отличаются и по своей антигенной структуре, поэтому в плазме наряду с естественными агглютининами встречаются и антитела (экстроагглютинины) a1, которые реагируют только с эритроцитами группы А1 и а2, которые реагируют не только с эритроцитами группы А2 ,но и с эритроцитами группы О.
У лиц первой группы (38-39%) эритроциты не содержат агглютиногенов А и В, поэтому группу крови обозначают символом 0(I), в сыворотке крови имеются агглютинины а и . Формула -0(I)а,.
Вторая группа крови (42-44%) характеризуется наличием в эритроцитах агглютиногена А, а в сыворотке агглютинина . ФормулаA(II).
В эритроцитах третьей группы крови (12-14%) имеется агглютиноген В, в сыворотке агглютинин а. Формула В(Ш)а.
Четвертая группа крови (4-6%) является противоположностью первой - в эритроцитах имеются оба агглютиногена А и В, а соответствующие агглютинины в сыворотке отсутствуют. Формула AB(IV)0.
Агглютинины а вызывают агглютинацию эритроцитов, содержащих агглютиноген А, а агглютинины агглютинируют эритроциты, имеющие агглютиноген В. Одноименные агглютинины и агглютиногены в крови человека одновременно присутствовать не могут.
Долгие годы придерживались так называемого закона Отенберга, согласно которому агглютинируются только эритроциты перелитой донорской крови (а не эритроциты реципиента), учитывая, что агглютинины донорской крови разводятся в крови реципиента, и не способны агглютинировать его эритроциты. При очень большой кровопотере, когда требуется перелить крови больше, чем осталось в организме больного, агглютинины плазмы вливаемой крови могут агглютинировать эритроциты больного (исключение из правила Отенберга). Согласно этого закона на практике использовалась следующая схема: реципиенту 0(I) группы допустимо переливание донорской крови только 0(I) группы, реципиентам А(II) группы - донорскoй крови А(II) и 0(I) групп, реципиентам В (III) группы - донорской крови В (III), 0(I) групп, реципиентам АВ (IV) группы - донорской крови всех четырех групп. Доноровc0(I) группой крови нередко называют "универсальными донорами", а реципиентов с АВ (IV) группой -"универсальными реципиентами".
Может случиться так, что одногрупная кровь донора и реципиента оказывается все-таки несовместимой. Например, если у реципиента группа крови А1(II)а2, а у донора A2(II)a1при переливании крови наступает агглютинация, так как экстраагглютинины а2реципиента реагируют с донорским агтлютиногеном А2. Кроме того, в течение жизни индивидума в результате сенсбилизации могут появиться иммунные агглютинины а и(анти-А и анти-В антитела). Они могут быть причиной увеличения общего титра агглютининов до 1:152 и больше. В таких случаях агглютинины перелитой крови недостаточно разводятся в крови реципиента.
Цельная кровь и ее компоненты должны переливаться только той группы и той резус-принадлежности, которая имеется у реципиента. В исключительных случаях отсутствия одногрупной крови по системе АВО или ее компонентов и наличии экстренных показаний к переливанию допускается трансфузия крови группы 0(I), резус-отрицательной ("универсальный донор" реципиенту с любой группой крови в количестве до 500 мл, за исключением детей).
15. Резус фактор и его значение при переливании крови.Резус-фактор - иммунологическое свойство крови людей, обусловленное наличием агтлютиногенов, присутствующих в эритроцитах человека независимо от четырех групп крови. Резус-фактор передается по наследству. При отсутствии у родителей резус-фактора его не может быть у детей. Наличие резус-агглютиногена выявляется у 3-4 месячного эмбриона и остается постоянным в течение всей жизни.
В последние годы доказано, что распределение людей на резус-положительных (примерно 85%) и резус-отрицательных (примерно 15%)весьма условно. Представление о резус-факторе не может быть ограничено одним только агтлютиногеном Rh. Последний тесно связан с другим агглютиногеном, обозначаемым как Нг и составляет с ним общую систему Rh-Hr включающую три разновидности Rh агглютиногена – Rho, rh’, rh” и три разновидности Нг- агглютиногена – hr0, hr', hr" (номенклатура Винера). Применяется также номенклатура Фишера-Рейса, в которой агглютиногены Rh обозначаются прописными буквами О, С, Е, а агглютиногены Нг - соответствующими строчными d , с, е (табл.3). Таблица 3
Номенклатура Винера Номенклатура Фишера-Рейса Rho- hro D - d rh’- hr' С - с rh” – hr” E - e
Все агглютиногены системы Rh-Hr- являются антигенами: попадая в организм человека, они способны иммунизировать его, вызывая образование Rh-антител и Нг-антител различной активности, и реагировать с этими антителами.
Наибольшее практическое значение при переливании крови имеют агглютиногены Rh0, rh’, rh” и hr’. Наиболее антигенен и является наиболее частой причиной изосерологических конфликтов антиген D (Rh0), наиболее слаб - Е (гh”). С этой точки зрения резус-принадлежность у реципиентов определяют по наличию антигена D (Rho), а другие антигены системы Rh- Нг не учитываются.
Однако оказывается, что в 2-3% случаев резус-отрицательная донорская кровь содержит в эритроцитах антигены С (rh’) и Е (rh”). В связи с этим к группе доноров с резус-отрицательной кровью должны относиться только лица, в эритроцитах которых нет антигена D (Rh0),C (rh') и Е (rh”).
Вcе лица с резус-отрицательной кровью одновременно являются RH-положитель-ными, если имеют антиген hr’(c). Наличие антигена Нг заставляет предостеречь от трансфузий резус-отрицательной крови реципиентам с резус-положительной кровью или вообще без определения резус принадлежности больного.
У человека могут быть антигены обеих систем (Rh-Hr) или только одной системы, но нет таких людей, у которых не было бы одной из этих двух антигенных систем.
Несовместимость по резус-фактору при переливании крови даже в малых дозах может вызвать продукцию антител у реципиента. При повторных трансфузиях без учета резус-фактора у реципиента развивается внутрисосудистый гемолиз эритроцитов донора.
Механизм изоиммунизации, возникающий вследствие переливания резус-отрицательному реципиенту резус-положительной крови, таков: после переливания резус-несовместимой крови в сыворотке крови у него появляются антитела. При беременности резус-отрицательной женщины резус-положительным плодом его эритроциты проникают через плацентарный барьер, что приводит к выработке антител антирезус в ретикулярной системе матери и попаданию этих антител в сыворотку ее крови. Между матерью и плодом возникает "резус-конфликт". Затем антитела попадают от матери к плоду и разрушают его эритроциты.
Однако не все резус-отрицательные люди способны к изоиммунизации с последующей выработкой антител. Описаны резус-отрица-тельные индивидумы, которым были произведены многократные переливания крови без последующей сенсибилизации. Этим объясняется и тот факт, что гемолитическая болезнь новорожденных может возникнуть у одной из 20 резус-отрицательных женщин, беременных резус-положительным плодом. Титр антител сохраняется 2-5 лет, иногда всю жизнь.
Особенностью резус-реакций является их медленное развитие и позднее проявление (через 1-2 часа после переливания). Как реакции, так и более тяжелые грозные осложнения выражаются той же клинической картиной, что и при трансфузии крови, несовместимой по группе и требуют тех же лечебных мероприятий
