
Конспект - патофизиология ЖКТ
.pdf
Патофизиология ЖКТ
1. Недостаточность пищеварения. Ее причины.
Недостаточность пищеварения - состояние желудочно-кишечного тракта, при котором не обеспечивается достаточного усвоения поступающей в организм пищи. В результате в организме развиваются отрицательный азотистый баланс, гипопротеинемия, гиповитаминозы, явления неполного голодания, истощение организма, нарушение реактивности. Недостаточность пищеварения может развиваться при нарушении работы всего пищеварительного тракта или его отделов.
К нарушениям пищеварения могут привести:
1)врожденные аномалии пищеварительного тракта;
2)погрешности в питании (недоброкачественная, грубая пища, сухоядение, несбалансированное питание с дефицитом белка, витаминов, микроэлементов, прием чрезмерно горячей или холодной пищи и т.д.);
3)возбудители некоторых инфекций (брюшной тиф, дизентерия, пищевая токсикоинфекция и др.);
4)попадание в желудочно-кишечный тракт ядов (солей тяжелых металлов, ядов растительного происхождения и др.);
5)действие ионизирующей радиации;
6)опухоли;
7)послеоперационные состояния;
8)психотравмы, отрицательные эмоции, физическое перенапряжение;
9)наркомания, алкоголизм, курение.
Действие этиологических факторов может быть прямым и опосредованным. Примером прямого повреждающего действия этиологического фактора может явиться развитие эзофагита и некротических изменений пищевода с формированием в последующем стриктуры (рубцового сужения) этого органа после приема уксусной эссенции.
Опосредованное повреждающее действие этиологических факторов реализуется через нарушения нервно-гуморальной регуляции органов пищеварения. Вначале повреждение может формироваться или в нервной системе, или в
каком-либо другом органе желудочно-кишечного тракта. Если вначале возникают нарушения в нервной системе под влиянием ядов, химикатов, стрессоров и т.д., это может привести к патологической импульсации из ЦНС на периферию, что способствует нарушению функции органов пищеварения, например, развитию язвы желудка после черепномозговой травмы или контузий.
Если вначале возникает повреждение какого-либо органа желудочно-кишечного тракта, это приводит к обильной афферентной импульсации от больного органа в ЦНС. В ЦНС формируется стойкая патологическая доминанта, возникает патологическая ответная импульсация из ЦНС на периферию, что приводит к нарушению функции других органов пищеварения. Расстройство функции одного отдела желудочно-кишечного тракта вызывает нарушения в других отделах по механизму «висцеро-висцерального» рефлекса. Например, при язве желудка развивается реактивный панкреатит или реактивный гепатит.
Основные патогенетические факторы недостаточности пищеварения:
1.Нарушение аппетита.
2.Нарушение обработки пищи в полости рта и ее прохождении по пищеводу.
3.Нарушение пищеварения в желудке.
4.Нарушение пищеварения в кишечнике.

2.Нарушения аппетита. Расстройства вкусовых ощущений. Нарушение пищеварения в ротовой полости. Расстройства акта жевания.
Ощущения голода и сытости обусловлены активностью пищевого центра, который представляет функциональное объединение нескольких нервных образований на различных уровнях ЦНС. Это сложный гапоталамо-лимбикоретикулокортикальный комплекс. Важную роль в этом комплексе отводят гипоталамусу.
В норме процесс принятия пищи регулируется двумя гипоталамическими центрами: вентролатеральным - «центр голода» и вентромедиальным - «центр насыщения», которые находятся в реципрокных отношениях. Ведущий отдел - центр голода, от него идет возбуждение всего пищевого центра.
Теории возникновения голода:
oГлюкостатическая – голод формируется в результате снижения уровня глюкозы в крови
oМетаболическая – при действии метаболитов цикла Кребса
oАминоацидостатическая – при уменьшении количества аминокислот в крови
oЛипостатическая - при уменьшении уровня жирных кислот и триацилглицеридов
oТермостатическая – при уменьшении температуры тела
oЛокальная – в результате импульсации от механорецепторов желудка при его «голодных» сокращениях
Регуляция потребления пищи, возникновения чувства голода и чувства насыщения осуществляется с помощью выделения пептидных гормонов.
Усиление пищевой мотивации и активацию пищевого поведения вызывают избыток инсулина, пентагастрин, окситоцин, активация парасимпатической нервной системы. При активации центра насыщения, напротив, возникает сдерживающая импульсация на центр голода, и активность последнего падает. Возбуждение нейронов центра насыщения вызывают глюкоза, лептин, холецистокинин,
панкреатический глюкагон, соматостатин, активация симпатической нервной системы, а также серотонин. Уровень мозгового серотонина особенно увеличивается после употребления пищи, богатой углеводами и белками, когда повышается прохождение через гематоэнцефалический барьер предшественника серотонина - аминокислоты триптофана. Известно, что в основе многих депрессий лежит снижение уровня мозгового серотонина, и тогда при депрессии развивается гиперфагия.
Расстройства аппетита:
oГиперрексия – патологическое усиление аппетита, часто сочетается с полифагией. В эксперименте гиперрексию вызывают разрушением вентромедиальных ядер гипоталамуса или химическим повреждением их ауротиоглюкозой (C6H11AuSO5), вводимой парентерально. Патологическое усиление аппетита можно наблюдать при ряде заболеваний центральной нервной системы (слабоумие, неврозы, опухоли задней черепной ямки) и эндокринных желез (сахарный диабет, опухоли поджелудочной железы, продуцирующие инсулин, - инсуломы, тиреотоксикоз).
oАнорексия – патологическое снижение аппетита; экспериментально вызвают разрушением вентролатеральных ядер гипоталамуса.
o Динамическая анорексия - одним из симптомов при заболеваниях органов желудочно-кишечного тракта и гепатобилиарной системы. Она может быть связана с нарушением функций рецепторов пищеварительного тракта, а также носить условнорефлекторный
характер, т.е. вызывать боль, чувство дискомфорта (может быть симптомом ряда заболеваний желудка (например, рака желудка) и кишечника). В последнем случае ее нужно четко дифференцировать от ситофобии, или болезни Эмкомффта, когда аппетит сохранен, но употребление пищи может быть сниженным. Ситофобия развивается, например, при болезни Крона или у больных с язвенной болезнью желудка после частичной или тотальной гастрэктомии. Анорексия может предшествовать также синдрому желтухи при гепатитах.
oИнтоксикационная анорексия - при ряде интоксикаций, отравлений и вследствие тяжелых длительных заболеваний (опухоли, инфекции). В ее основе лежит снижение возбудимости пищевого центра. Она является важным симптомом у больных, страдающих хронической почечной недостаточностью, и отмечается при интоксикациях лекарственными препаратами, в частности сердечными гликозидами, снотворными, наркотическими средствами.
oНевротическая анорексия - отрицательные эмоции, стрессовые ситуации, сильное возбуждение головного мозга.
oНервно-психическая – при психогенных нарушениях, в частности при органических поражениях ЦНС. часто сопровождает синдром депрессии и может быть проявлением сознательного резкого ограничения приема пищи при навязчивом представлении об излишней полноте.
oНейродинамическая - вследствие реципрокного торможения пищевого центра при рвоте, болевых синдромах (печеночная, почечная, кишечная колики, инфаркт миокарда и др.).
oОтвращение к пище Нарушения жевания
Наиболее частой причиной нарушения жевания являются болезни зубов - кариес и пародонтоз.
Кариес – индуцированное бактериями, прогрессирующее разрушение минеральных
иорганических компонентов наружной эмали и расположенного под ней дентина и основная причина потери зубов. Прогрессирующее течение кариеса осложняется воспалением пульпы и периодонта.
Пародонтоз - тяжелое заболевание полости рта, при котором возникают дистрофические изменения пародонта, что влечет за собой расшатывание и выпадение зубов. Патогенез кариеса и пародонтоза не вполне ясен. Играют роль нарушения в обмене веществ, особенно белковом, гиповитаминозы, несбалансированность питания, нарушения пищеварения, всасывания и другие факторы.
Другие причины нарушения жевания:
oУменьшение количества зубов -> функциональная перегрузка -> деформация зубных рядов -> изменение прикуса -> усугубление расстройства жевания (порочный круг);
oПатология жевательной мускулатуры – при инфекциях (тризм при менингите и столбняке), нарушениях иннервации (неврит тройничного нерва), травмах, огнестрельных ранениях
oНарушения в височно-нижнечелюстных суставах – возможны при ревматоидном артрите
oВоспалительные процессы в полости рта - пульпиты, стоматиты, гингивиты нарушают процесс жевания, являются очагом инфекции.
Нарушения жевания приводят к изменениям в деятельности желудка: нарушается его моторика (плохо разжеванная пища хуже переваривается и дольше

задерживается в желудке -> изменения слизистой). Грубая, плохо измельченная пища травмирует слизистую пищеварительного тракта, особенно пищевода и желудка, вызывая повреждения поверхностного эпителия.
3.Нарушение слюноотделения. Гиперсаливация, гипосаливация. Влияние патологических изменений в ротовой полости на функции организма.
Увеличение слюноотделения (гиперсаливация) возникает в результате непосредственной или рефлекторной стимуляции центра слюноотделения в продолговатом мозгу или секреторных нервов слюнных желез. Наиболее сильными стимуляторами слюноотделения являются вкусовые ощущения. При гиперсаливации у взрослого человека за сутки может выделиться до 8-14 л слюны, что влечет за собой обезвоживание и потерю бикарбонатов и калия, которые в большом количестве содержатся в слюне. Гиперсаливация возможна при поражении центральной нервной системы, воспалительных процессах в полости рта, заболеваниях пищевода (рефлюксэзофагит), гельминтозах, токсикозе беременных, действии некоторых лекарств (пилокарпин, физостигмин).
Уменьшение слюноотделения (гипосаливация) может происходить при патологических процессах в тканях слюнных желез (силаденит, опухоли). Воспаление слюнных желез (силаденит) обычно связано с наличием в протоке одной из них слюнного камня (сиалолитиаз). Слюнные камни оказывают механическое препятствие току слюны и повышают давление в слюнных протоках. При этом нарушается ток слюны, возникают боли и припухание железы во время приема пищи; паренхима железы может атрофироваться. Гипосаливация отмечается при центральном торможении секреции слюнных желез, возникающем при стрессе, болевом синдроме; при воздействии ряда медикаментов антихолинергического действия (атропин, метацин, скополамин), некоторых антидепрессантов; при лихорадке, ряде эндокринных заболеваний (тиреотоксикоз, сахарный диабет), поражениях нервной системы (повреждения основания мозга, сухотка спинного мозга и др.), при воздействии ионизирующей радиации (вследствие лучевой терапии опухолей головы и шеи), обезвоживании. При уменьшении или прекращении секреции слюны развивается ксеростомия - сухость в полости рта. Возникает нарушение разжевывания пищи и ее проглатывания. Ксеростомия обусловлена дисфункцией слюнных желез и может быть временной или постоянной. Факторами, вызывающими временную ксеростомию, являются эмоциональный стресс, некоторые лекарственные препараты, такие, как атропин, антигистаминные средства, трициклические антидепрессанты и фенотиазины. Развитие стойкой ксеростомии происходит при облучении полости рта, что связано с атрофией слюнных желез.
Осложнения гипосаливации: усиление роста микрофлоры полости рта, развитие воспаления -> ухудшение пищеварения, возможность развития септических осложнений.
Гипосаливация и ксеростомия – симптомы болезни Шегрена - системного аутоиммунного заболевания, при котором резко снижается секреция желез пищеварительного тракта, слюнных желез, отмечается сухость синовиальных оболочек.
4.Расстройства пищеварения в желудке. Нарушения секреторной функции желудка.
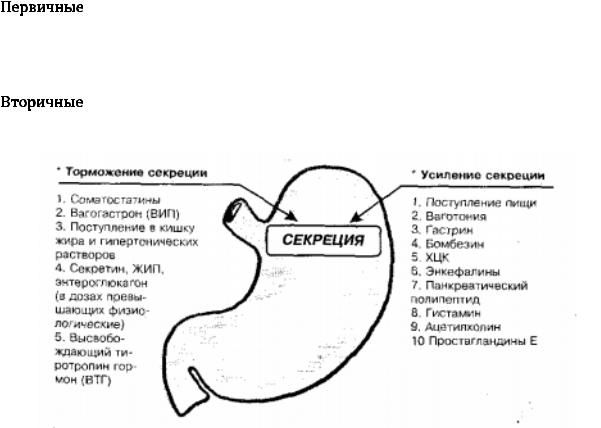
Нарушения функции желудка могут носить первичный или вторичный характер. Первичные нарушения связаны с нарушениями питания (прием горячей или холодной пищи, еда всухомятку, нарушение ритма и объема принимаемой пищи, особенно чередование голодных периодов с приемом чрезмерного количества пищи, нарушения механической обработки из-за недостатка зубов или нарушения секреции слюны).
Вторичные нарушения связаны с хроническими расстройствами других органов и систем (нервной, эндокринной, сердечно-сосудистой, органов брюшной полости, холецистите, колите, аппендиците).
Желудок выделяет до 2 л жидкости в сутки. Количественные изменения секреции

желудочного сока выражаются в увеличении (гиперсекреции) и уменьшении (гипосекреции). Это может сочетаться с изменениями выработки соляной кислоты париетальными клетками и пепсиногена - главными клетками, расположенными в трубчатых железах преимущественно дна и тела желудка. Выработка соляной кислоты может повышаться (гиперхлоргидрия) или понижаться (гипохлоргидрия). Возможны сочетания гиперсекреции с гиперхлоргидрией и гипосекреции с гипо- и ахлоргидрией.
Пищеварение при гиперсекреции и гиперхлоргидрии. При гиперсекреции и гиперхлоргидрии отмечается натощак наличие кислого желудочного сока более 50 мл с концентрацией соляной кислоты до 40 ммоль. Стимуляция секреторной функции желудка осуществляется при участии блуждающего нерва посредством гастрина, гистамина, глюкокортикоидов, инсулина, тироксина и др. Кроме того, некоторые лекарства, острая и горячая пища, специфические компоненты пищи, такие, как пептиды, аминокислоты, кофеин, алкоголь, кальций, которые стимулируют выработку гастрина, могут стимулировать желудочную секрецию.
В рефлекторную фазу секреция желудочного сока усиливается от вида, запаха и вкуса пищи, что происходит через влияние п. vagus. В желудочную фазу секреции отмечается механическое растяжение желудка пищей, воспринимаемое рецепторами растяжения в стенке желудка, что реализуется через рефлекторные дуги, включающие блуждающий нерв.
При гиперсекреции соляной кислоты возникают условия для стойкого спазма привратника, так как для нейтрализации чрезмерно кислого содержимого желудка в ДПК требуется много времени. При спазме привратника пища длительное время находится в желудке, желудок переполнен, возможно возникновение изжоги, отрыжки кислым, иногда рвоты, возникает болевой синдром, снижается эвакуаторная функция желудка. В кишечник поступает более гомогенная пища, снижается перистальтика кишечника, появляется склонность к запорам, аутоинтоксикация.
Пищеварение при гипосекреции и гипохлоргидрии. Снижение секреции желудочного сока развивается при увеличении тонуса симпатической нервной системы, действии глюкагона, секретина, холецистокинина, энтерогастрона. Секретин, холецистокинин, энтерогастрон относят к дуоденальному тормозному механизму желудочной секреции.
Соматостатин в норме ингибирует освобождение гастрина и секрецию соляной кислоты в желудке. Снижение секреции желудочного сока развивается также при значительных структурных изменениях, касающихся железистого слоя желудка, уменьшении количества клеток, продуцирующих желудочный сок.
При снижении кислотообразования пепсин не активен, и белки не перевариваются. Больные могут жаловаться на отрыжку «тухлым», так как уменьшается бактерицидное действие соляной кислоты, усиливаются процессы гниения и брожения. Снижение выработки соляной кислоты приводит к избыточной колонизации желудочно-кишечного тракта бактериями. Эвакуация пищевого химуса из желудка обычно ускоряется, так как нейтрализация его в ДПК происходит быстро. Создаются условия для зияния привратника. Быстро поступающие в ДПК большие порции желудочного содержимого хуже пропитываются дуоденальным соком. Дуоденальное пищеварение страдает из-за снижения желудочной секреции и секреции панкреатического сока, выделение которого стимулируется соляной кислотой. Усиливается перистальтика, вызывающая диарею, нарастают синдромы малдигестии (нарушение в основном полостного пищеварения) и мальабсорбции (нарушение всасывания). Ранним признаком последнего является стеаторея (после приема жирных продуктов питания).

Снижается масса тела, возникают гиповитаминозы, нарушения электролитного обмена, обезвоживание, значительные обменные расстройства.
Ахлоргидрия может сочетаться с ахилией (отсутствием в желудочном соке пепсина). Ахилия может быть функциональной (желудочная активность и деятельность главных клеток сохранены, но функция их заторможена. Это обратимое состояние, возникновение которого возможно при стрессовых ситуациях, авитаминозах (цинга, пеллагра); нестойкий характер ахилии, меняющийся в зависимости от раздражителя секреции и условий проведения исследования) и органической (при выраженном атрофическом гастрите; функциональная неполноценность, а затем и структурные изменения в деятельности главных клеток развиваются позднее, чем в обкладочных клетках; всегда сопряжена с тяжелым синдромом малдигестии и нередко сочетается
спернициозной (В12-дефицитной) анемией)
5.Экспериментальная язва желудка.
Для воспроизведения язвы желудка в эксперименте наиболее часто используются следующие методы:
1.Повреждение слизистой желудка физическими и химическими раздражителями (горячая вода, ляпис, кислоты, кротоновое масло и др.). В стенке желудка развивается острое воспаление и происходит образование язвенных дефектов, которые обычно быстро заживают.
2.Нарушение кровообращения в стенке желудка или ДПК (перевязка, эмболия, склерозирование сосудов). Кровоток обычно восстанавливается за счет анастомозов, и образующиеся язвы быстро заживают.
3.Длительное введение лекарств, усиливающих желудочную секрецию (атофан, гистамин, пентагастрин, пилокарпин и др.), с последующим образованием язвенного дефекта.
4.Хроническое раздражение n. vagus с усилением желудочной секреции и нарушением микроциркуляции в стенке желудка.
5.Экспериментальные неврозы с дополнительным введением желудочного сока. У собак язвы желудка возникали при сочетании срыва высшей нервной деятельности с ежедневным двухчасовым орошением слизистой желудка желудочным соком.
6.Наложение лигатуры на привратник с сохранением его проходимости (метод Шейя). При этом в желудке крыс через 1-2 суток появлялись эрозии и иногда язвы вследствие сдавления сосудов и раздражающего воздействия лигатуры на n. vagus, что вызывало значительное нарушение кровообращения.
7.Введение гастроцитотоксической сыворотки, полученной путем иммунизации животных-доноров гомогенатом ткани желудка. Например, кролика иммунизируют тканью желудка собаки и полученную сыворотку, содержащую противожелудочные антитела, вводят внутривенно интактной собаке-реципиенту. Антитела взаимодействуют с тканью желудка животного-реципиента и вызывают повреждение этой ткани в результате реакции антиген-антитело.
6.Нарушение пищеварения и всасывания в кишечнике.
Пищеварение и всасывание (совокупность процессов ферментативного расщепления пищи до мономеров и всасывания последних) происходят преимущественно в тонком кишечнике.
По современным представлениям выделяют три основных типа пищеварения: 1. Полостное - в полости рта, желудка, кишечника и обеспечивается ферментами
амилазой и мальтозой в полости рта, пепсином, гастриксином, липазой и амилазой в

полости желудка; трипсином, липазой и амилазой, энтерокиназой, моно- и дипептидазами, карбопептидазами, щелочной фосфатазой поджелудочной железы, кишечника. Белки, жиры, углеводы -> низкомолекулярные соединения -> к энтероцитам -> пристеночное и внутриклеточное пищеварение. Нарушения внутриполостного пищеварения имеют место при воспалительных, опухолевых, атрофических изменениях в желудке, кишечнике, печени, желчного пузыря, поджелудочной железе, энзимопатиях кишечника, нарушениях нервной, эндокринной, сердечно-сосудистой систем, анемиях.
2.Пристеночное (мембранное) - протекает на поверхности кишечного эпителия, где под влиянием адсорбированных из полости ферментов и образуемых энтероцитами олиго- и димеры расщепляются до монометров и последние всасываются. Приичны нарушения мембранного пищеварения:
1.Дефицит ферментов поджелудочной железы, желудка, недостаток желчи.
2.Нарушение структуры ворсинок (в особенности атрофия ворсинок, например при холере, энтероколите).
3.Общее снижение ферментативной активности щеточной каймы (при воспалении).
4.Селективные энзимопатии (например, дефицит лактазы).
5.Уменьшение продолжительности контакта субстрата с поверхностью слизистой тонкой кишки из-за усиления или уменьшения перистальтики, ибо моторная функция обеспечивает наибольший контакт ферментов и продуктов гидролиза в области мембран щеточной каймы энтероцитов -> уменьшение и увеличение перистальтики -> нарушение интенсивности пристеночного пищеварения.
3.Внутриклеточное
Всасывание происходит с участием транспортных систем, осуществляется активно против концентрационного градиента с помощью транспортеров, формирующих комплекс с всасываемым веществом. всасывание углеводов и аминокислот является натрий-зависимым процессом, ибо стимулируется высокими концентрациями натрия в тонкой кишке значительно большими, чем его внутриклеточное содержимое. Кроме этого, возможно и натрий-независимое всасывание жирных кислот, которое происходит в присутствии белковых переносчиков.
Нарушения всасывания проявляются в его замедлении или патологическом усилении.
Замедление всасывания лежит в основе синдрома мальабсорбции, обусловленного нарушением всасывания в тонкой кишке одного или нескольких пищевых веществ. Он сочетает симптомы диареи, стеатореи, белковой недостаточности, гиповитаминоза. Синдром мальабсорбции может быть:
oпервичным (врожденным или наследственно обусловленным): чаще всего это патология детского возраста, обусловленная, например, врожденными нарушениями транспорта (недостаточность ферментов-переносчиков) аминокислот в тонкой кишке. С этим связаны:
o синдром нарушения всасывания нейтральных аминокислот (болезнь Хартнапа – пеллагрические изменения кожи, мозжечковая атаксия);
o синдром нарушения всасывания цистеина и основных аминокислот, o синдром снижения всасывания многих аминокислот (синдром Лоу -
врожденная катаракта, глаукома, гипертония, остеопороз, умственная отсталость),
o снижение всасывания лизина (врожденная лизинурия -непереносимость белков, диарея, рвота, отставание в развитии)
oвторичным (приобретенным); причины:
oнедостаточное расщепление пищи в желудке (из-за ахлоргидрии, субтотальной резекции желудка, стволовой ваготомии) или двенадцатиперстной кишке
oэкзокринная панкреатическая недостаточность (хронический панкреатит, рак, кистозный фиброз, резекция поджелудочной железы);
oзаболевания печени (хронические гепатиты, циррозы) и обструкция желчных путей (камни желчного пузыря или рак головки поджелудочной железы), что связано с недостаточностью желчных кислот, поступающих в ДПК
oишемическая энтеропатия с возможным инфарктом кишечника (например, при отравлении свинцом, мезентериальном атеросклерозе);
oвоспаление тонкой кишки различной этиологии (острые и особенно хронические энтериты с развитием изменений в слизистой тонкой кишки вплоть до атрофии, что уменьшает ее всасывательную поверхность), болезнь Крона (с поражением ДПК или подвздошной кишки)
oкишечная непроходимость в верхних отделах кишки, когда пищевые массы не поступают в дистальные ее отделы;
oдвигательные расстройства кишечника, в частности при ускоренной перистальтике, когда уменьшается время контакта химуса с всасывательной поверхностью тонкой кишки;
oзакупорка лимфатических путей (лимфангиоэктазия кишечника, болезнь Уиппла, лимфома);
oсердечно-сосудистые болезни (перикардиты, застойная сердечная недостаточность IIБ-III стадии, васкулиты);
oиммунодефицит, эндокринные нарушения (сахарный диабет, гипо- и гиперпаратиреоз, синдром Золлингера-Эллисона)
Вследствие нарушения всасывания развивается синдром мальабсорбции, который характеризуется, помимо изменений со стороны желудочно-кишечного тракта, патологическими изменениями со стороны других органов и систем
Патогенез Проявления недостаточности всасывания
Снижение массы тела
Периферические отеки
Оссалгии (боли в костях), миопатия
Периферические невриты
Парестезии, тетания
Анемии
Геморрагии, ночная слепота (гемералопия, ксерофтальмия)
