
- •Тема 9: Болезни эндокринных желез. Сахарный диабет. Заболевания щитовидной железы (тиреоидиты, зоб, опухоли). Опухоли эндокринных желез.
- •Классификация:
- •Изменения поджелудочной железы:
- •Тиреоидиты.
- •Хронические тиреоидиты.
- •Опухоли эндокринных желез.
- •Щитовидная железа:
- •Поджелудочная железа.
- •Надпочечники.
- •Опухоли с поражением мозгового вещества:
РостГМУ 2025г конспект по Струкову и руководству по патанатомии (Минакова.В.И).
Тема 9: Болезни эндокринных желез. Сахарный диабет. Заболевания щитовидной железы (тиреоидиты, зоб, опухоли). Опухоли эндокринных желез.
Поджелудочная железа.
Нарушения островкового аппарат поджелудочной железы приводят к повышению или снижению ее функции. При снижении деятельности бета-клеток – сахарный диабет, при аденоме бета клеток – гипогликемический синдром. При аденоме G-клеток – синдром Эллисона-Золлингера.
Сахарный диабет.
СД – это заболевание, обусловленной относительной иди абсолютной недостаточностью инсулина.
Классификация:
1.спонтанный -> делится на инсулинзависимый и инсулиннезависимый (1,2 типы) – самостоятельный.
2. вторичный -> делится по этиологии: панкреопривный, эндокринный (акромегалия и др), генетический (миотоническая дистрофия и др), лекарственный.
3. диабет беременных – нарушение во время беременности толерантности к глюкозе.
4. Латентный – нарушение толерантности у внешне здоровых.
 Этиология,
факторы риска: уменьшение количества
бета клеток и нарушение их функций;
синтез аномального инсулина; вирусы;
аутоиммунные реакции; питание =ожирение;
повышение активности адренергической
нервной системы.
Этиология,
факторы риска: уменьшение количества
бета клеток и нарушение их функций;
синтез аномального инсулина; вирусы;
аутоиммунные реакции; питание =ожирение;
повышение активности адренергической
нервной системы.
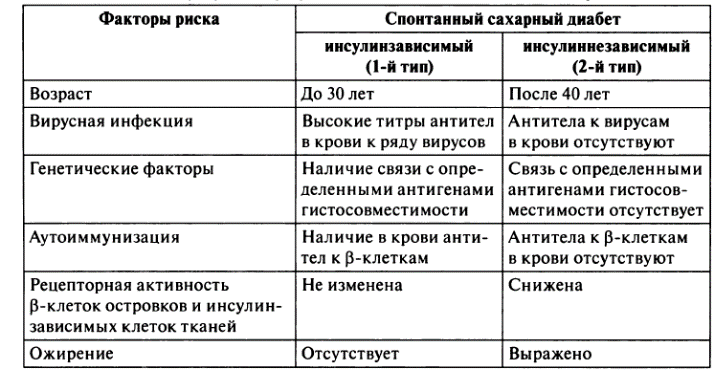
Факторы риска СД 1 типа: молодые люди, вирусная инфекция (Коксаки, краснуха, паротит), генетическая предрасположенность (антитела к бета клеткам).
Факторы риска СД 2 типа: пожилые, выраженное ожирение.
Шо происходит? А это – недостаточность выработки инсулина -> науршение синтеза гликогена -> гипергликемия, глюкозурия -> гиперлипидемия, ацетонемия, кетонемия -> ацидоз -> формирование общих осложнений при СД (поражения сосудов, диабетическая макро-микроангиопатия и.т.п).
Морфология: складывается из изменений не только самой поджелудочной железы, но и других органов в результате обменных нарушений. Из этих изменений наибольшее значение имеет диабетическая ангиопатия.
Изменения поджелудочной железы:
Макроскопия: поджелудочная железа уменьшена, плотная, на разрезе представлена тяжами белесоватой соединительной ткани и разрастаниями жировой клетчатки —липоматозом + склероз (характерен для диабета 2-го типа).
Микроскопия: 1) для диабета 1-го типа характерны малочисленные мелкие островки со склерозом и лимфоцитарной инфильтрацией (инсулит); количество р-клеток уменьшено, отмечается их дегрануляция; 2) для диабета 2-го типа характерны склероз (гиалиноз) и амилоидоз островков (отложение амилина - островкового амилоидного полипептида), Р-клетки мелкие, дегранулированы; сохранившиеся островки могут быть гипертрофированы.
Изменения в сосудах: выражены диабетической ангиопатией – макро-микроангиопатией.
Диабетическая макроангиопатия: имеет морфологию атеросклероза, возникающего в сосудах эластического и мышечно-эластического типов. Сахарный диабет — фактор риска развития атеросклероза. Атеросклеротические осложнения при сахарном диабете возникают в значительно более молодом возрасте.
Диабетическая микроангиопатия: возникает в артериолах и капиллярах вследствие плазматического пропитывания и представлена (липо-)гиалинозом и склерозом, часто с пролиферацией эндотелия и перителия, иногда васкулит. Имеет генерализованный характер: ее обнаруживают в почках, сетчатке глаз, коже, скелетных мышцах, поджелудочной железе, головном мозге, периферической нервной системе и пр.
В почках развивается диабетический гломерулосклероз (-нефрит), который клинически проявляется синдромом Киммелстиля — Уилсона, протекающего с высокой протеинурией, отеками, артериальной гипертензией, в финале развивается уремия – в основе лежит пролиферация мезангиальных клеток в ответ на их засорение продуктами обмена -> итог сей басни: мезангия и гибель клубочков. Виды гломерулосклероза: диффузный, узловатый, смешанный, экссудативный (образование фибриновых шапочек на капиллярах клубочков).
В легких: липогранулемы в артериях мышечного типа.
В коже, селезенке, печени, лимф.уз – инфильтрация клеток липидами. В желчном – камни.
Осложнения: диабетическая кома, гангрена, ИМ, слепота, почечная недостаточность (острая – папиллонекроз, хроническая – гломерусклероз), частые гнойные инфекции (фурункулез, сепсис), туберкулез. Ну и итох от осложнений -> СМЭРТЬ.
Щитовидная железа:
Среди заболеваний щитовидной железы различают зоб (гиперплазию), тиреоидиты и опухоли, сопровождаются – микседемой, тиреотоксикозом.
Зоб.
Зоб (струма) – гиперплазия щитовидной железы.
В зависимости от причины зоб может быть: врожденным, т.е.связанным с генетическими дефектами (ферментопатиями) метаболизма тиреоидных гормонов (синтеза, секреции, транспорта, рецепции); связанным с дефицитом йода в пище; связанным с аутоиммунными механизмами; физиологическим (в пубертатном периоде и во время беременности); неизвестной этиологии.
Функция щитовидной железы при зобе может: не меняться (эутиреоидный, нетоксический, простой зоб), повышаться (гипертиреоидный, токсический зоб), понижаться (гипотиреоидный зоб): у взрослых сопровождается развитием микседемы, у детей — кретинизмом.
Микседема сопровождается сонливостью, зябкостью, медлительностью, увеличением массы тела,отечностью лица, век, рук, сухостью кожи, выпадением волос.
Морфологическая классификация:
По макроскопическому виду: узловой (нодулярная гиперплазия), диффузный (диффузная гиперплазия), смешанный.
По микроскопическому виду:
коллоидный зоб – состоит из фолликулов с коллоидом, кистоподобные, крупные, с уплощенным эпителием – макрофолликулярный вид; мелкие – микрофолликулярный; мелкие и крупный – макро-микрофолликулярный; с сосочковым разрастанеим – пролиферирующий. Характерно для вида: нарушение кровообращения -> некроз, обызвествление, фиброз.
Паренхиматозный зоб – фолликулы при этом виде пролиферируют, разрастаются в виде солидных структур, образуются фолликулоподобные полости без коллоида; диффузный, серо-розового цвета.
Смешанный.
Эндемический зоб (узловой нетоксический): развивается у жителей Урала, Сибири, Средней Азии и др.
Связан с недостатком йода в пище и воде, имеет строение коллоидной или паренхиматозного зоба. В раннем возрасте провоцирует физическое и умственное недоразвитие. Дефицит йода обусловливает снижение синтеза гормонов щитовидной железы, увеличение синтеза тиреотропного гормона гипофиза и развитие гиперплазии. Значительные количества коллоида накапливаются внутри растянутых фолликулов, что приводит к атрофии эпителия. Недостаточная функция фолликулярного эпителия компенсируется увеличением массы железы. Функция обычно эутиреоидная, может отмечаться гипотиреоз.
Макроскопия. Узловой зоб: железа увеличена, масса ее может достигать 250 г,консистенция плотная, поверхность узловатая; на разрезе определяются полости различной величины, заполненныебуро-желтым коллоидным содержимым.
Микроскопия. Состоит из фолликулов округлой формы, многие кистозно растянуты заполнены оксифильным густым коллоидом, который при ШИК-реакции окрашивается в малиновый цвет. Эпителий в фолликулах и кистах уплощен.
Врожденный зоб: характеризуется нодулярной или диффузной (реже) гиперплазией. Микроскопически имеет солидно-трабекулярное (паренхиматозный зоб) или микрофолликулярное строение. Сопровождается гипотиреозом.
Спорадический зоб: причина неизвестна; появляется в юношеском и зрелом возрасте. Значительного влияния не оказывает, но при сильном разрастании сдавливает соседние органы, нарушая их функции – ретроэзофагальный, ретротрахеальный зоб. Может наступить пролиферация фолликулов и скопление инфильтратов, что провоцирует диффузный токсический зоб.
Макроскопия – узловой зоб; микроскопия – макро или микрофолликулярное строение.
Диффузный токсический зоб (базедова болезнь или болезнь Грейвса) – частая причина гипертиреоза.
• Аутоиммунное заболевание, связанное с появлением тиреоидстимулирующего иммуноглобулина и иммуноглобулина роста щитовидной железы — IgG-аутоантител, реагирующих с различными доменами рецепторов фолликулярного эпителия к тиреотропному гормону, что приводит, с одной стороны, к усилению синтеза тиреоидных гормонов, а с другой — к пролиферации эпителия и увеличению железы.
• Чаще болеют молодые женщины, у которых проявляется нервозность, тахикардия, потливость, потеря массы тела.
•Клинические проявления: зоб, экзофтальм, тахикардия, нервозность, уменьшение массы тела, потливость.
Макроскопия (в 2 —4 раза) диффузное увеличение железы (диффузная гиперплазия), ткань сочная, однородного вида, серо-красная.
Микроскопия: обнаруживают фолликулы различной величины неправильной «звездчатой» формы. Эпителий фолликулов высокий, пролиферирует из призматического в цилиндрический, образуя сосочки. Коллоид в фолликулах жидкий, вакуолизированный (плохое восприятие красителя), обеднен йодом. В строме видны скопления лимфоидных элементов.
В связи с тиреотоксикозом развивается тиреотоксическое сердце, для которого характерны: гипертрофия за счет серозного отека и отека мышечных волокон + лимфоидный инфильтрат межуточной ткани -> склероз. В исходе процесса развивается диффузный межуточный склероз.
В печени возникает серозный отек, изредка с исходом в фиброз (тиреотоксический фиброз печени).
В промежуточном и продолговатом мозге – дистрофия нервных клеток, периваскулярный клеточный инфильтрат.
Смерть при диффузном токсическом зобе может наступить от сердечной недостаточности, истощения, острой надпочечниковой недостаточности (во время операции удаления зоба).
