
Конспект - сердечная аритмия
.pdf1. Сердечные аритмии. Определение, виды, этиология.
Аритмии – явления нарушения автоматизма, возбудимости, проводимости и сократимости сердца. Представляют собой изменение частоты и/или периодичности возбуждения и сокращения миокарда. Клинически аритмии сердца могут проявляться ощущением сердцебиений и перебоев в работе сердца, болью в области сердца (стенокардия), потерей сознания, снижением артериального давления, одышкой, вплоть до удушья, и развитием отека легких.
Классификация аритмий (в зависимости от этиологических факторов):
1.Ишемические - возникают при коронарной недостаточности.
2.Гемодинамические - формируются при расстройствах внутрисердечного и системного кровообращения (врожденные, приобретенные пороки, артериальные гипертензии, сердечно-сосудистая недостаточность и др.).
3.Инфекционно-токсические и инфекционно-аллергические - развиваются вследствие поражения сердца при миокардитах, ревматическом процессе, инфекционных заболеваниях и т.п.
4.Токсические - вследствие интоксикации наперстянкой, адреналином, кофеином, алкоголем и другими лекарственными и токсическими соединениями.
5.Дисгормональные - возникают при нарушениях баланса катехоламинов, кортикостероидов, тиреоидных, половых гормонов.
6.Электролитные - являются следствием сдвигов содержания и соотношения калия, натрия, кальция и магния.
7.Механические - могут «сопровождать травмы сердца и оперативные вмешательства на органах грудной клетки, катетеризация сердца.
8.Врожденные - формируются при пороках развития (врожденная атриовентрикулярная блокада, синдром Вольфа-Паркинсона-Уайта, при котором возникает преждевременное возбуждение и сокращение желудочков вследствие наличия дополнительных пучков проводящей системы, по которым синусовый импульс по более короткому пути, минуя атриовентрикулярный узел, достигает желудочков).
2.Аритмии вследствие расстройств автоматизма сердца, виды, причины и механизмы развития, ЭКГ – проявления.
Могут быть обусловлены нарушением генерации импульса в синусовом узле с возможным возникновением импульса вне синусового узла. В зависимости от локализации источника импульсации аритмии данного типа можно подразделить на две основные группы:
♦Номотопные: синусовая тахикардия и брадикардия (центральные, периферические, рефлекторные и обменные), синусовая аритмия;
♦Гетеротопные: предсердный медленный ритм, атриовентрикулярный узловой ритм, идиовентрикулярный (желудочковый) ритм, диссоциация с интерференцией и миграция водителя ритма.
ЭЛЕКТРОФИЗИОЛОГИЧЕСКИЕ МЕХАНИЗМЫ СИНУСОВЫХ ТАХИ- И БРАДИКАРДИЙ:
♦Изменение скорости спонтанной диастолической деполяризации (тахикардия - ↑, брадикардия - ↓);
♦Изменение величины потенциала покоя (тахикардии - ↓отрицательных значений, брадикардия - ↑отрицательных значений);
♦Изменение величины порогового потенциала (тахикардия - ↓, брадикардия
- ↑)
СИНУСОВАЯ ТАХИКАРДИЯ - повышение частоты сердечных сокращений более 100 уд./мин при сохранении нормального ритма. Этиологические факторы: нормальная реакция на различные стрессорные факторы (волнение, беспокойство, страх, физическая нагрузка); патологические состояния, в частности - лихорадка, гипотония, тиреотоксикоз, анемия, гиповолемия, эмболия легочной артерии, ишемия миокарда, сердечная недостаточность, шок, митральный стеноз; прием некоторых лекарств (атропин, катехоламины, тиреоидные препараты) или некоторых биологически активных веществ (алкоголь, никотин, кофеин).
1.Центрального происхождения: при эмоциональном стрессе, действии на ЦНС возбуждающих факторов.
2.Рефлекторная:
a.Вследствие снижения САД: ↓раздражения барорецепторов аортальных и синокаротидных зон → активация прессорных зон вазомоторного центра продолговатого мозга, активация симпатоадреналовой системы
b.Вследствие гипоксии: активация симпатоадреналовой системы
c.Вследствие болевых воздействий: активация симпатоадреналовой системы.
3.Периферическая: при раздражении рубцом или опухолью симпатических ганглиев и нервов/в эксперименте путем введения адреналина.
4.Обменная: усиление обмена веществ в области СА узла (лихорадка, гипертермия, тиреотоксикоз).
СИНУСОВАЯ БРАДИКАРДИЯ - уменьшение частоты сердечных сокращений до 50 уд./мин и менее при сохранении нормального ритма. Этиологическими факторами синусовой брадикардии являются: повышение тонуса блуждающего нерва, которое может наблюдаться у здоровых людей, чаще - у спортсменов (не требует лечения); первичное поражение синусового узла; повышение внутричерепного давления; гипотиреоз; гипотермия; инфаркт миокарда нижней локализации; передозировка β-адреноблокаторов или антагонистов кальция.
1.Центральная: в физиологических (во время сна, у атлетов), патологических (воспаление, опухоли мозга) условиях; может наблюдаться при назначении наркотических средств.
2.Рефлекторная: при резком и быстром ↑АД (раздражение барорецепторов → подавление активности прессорных зон вазомоторного центра → активация блуждающего нерва → преобладание парасимпатических влияний на сердце), рефлекс Данини-Ашнера (надавливание на глазные яблоки), рефлекс Геринга (на каротидные синусы), рефлекс Гольца (удар по передней брюшной стенке); растяжении желчных путей и желчного пузыря.
3.Периферическая: при раздражении ветвей блуждающих нервов опухолью или рубцом, при введении ацетилхолина.
4.Обменная: снижение обмена веществ при гипотиреозе, переохлаждении.
ЭКГ-изменения: удлинение интервала PQ и общей диастолы.
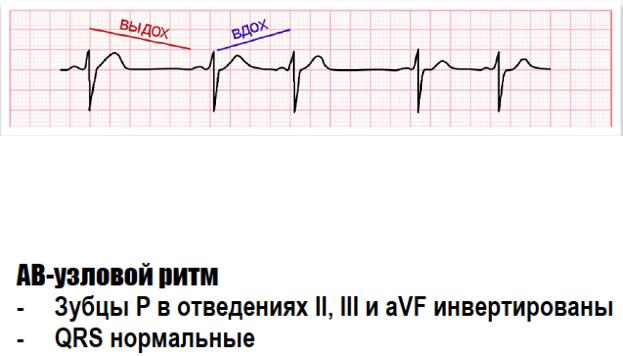
СИНУСОВАЯ АРИТМИЯ - периодически сменяющие друг друга эпизоды синусовой тахикардии или брадикардии при сохранении синусовой импульсации. Может наблюдаться в физиологических условиях, особенно у детей, в зависимости от дыхания. Во время вдоха ↑ приток крови к устью полых вен → рефлекс Бейнбриджа → активация симпатической НС → ↑ЧСС. Одновременно с этим может сработать рефлекс Геринга (активация блуждающих нервов в ответ на растяжение легких) → ↓ЧСС.
В условиях патологии: может быть связана с гипоксией, воспалением, нарушением вегетативного равновесия; чередование периодов нормального ритма с бради- и тахиаритмией.
ЭКГ-изменения: на плёнке все хорошо, имеются все зубцы, импульс идет по проводящей системе сердца, но изменяется ЧСС (тахикардия, брадикардия) или появляется нерегулярный ритм. Нерегулярный ритм создается путём изменения ЧСС при дыхании. Вдох увеличивает ЧСС, выдох уменьшает. При тахикардии может наблюдаться укорочение интервала PQ и общей диастолы.
ГЕТЕРОТОПНЫЕ АРИТМИИ Узловой ритм - это нарушение, при котором роль водителя ритма берет на себя
атриовентрикулярный узел. При этой патологии частота сердечных сокращений снижается до 40-60 уд./мин. Причинами подобного нарушения автоматизма наиболее часто являются интоксикация, которая приводит к слабости синусового узла, или блокада внутрипредсердного проведения импульса.
Атриовентрикулярные - реципрокные пароксизмальные тахикардии –
нарушения ритма, связанные с повышенной возбудимостью атриовентрикулярного узла. Эта группа нарушений ритма составляет 85% всех наджелудочковых аритмий. Электрофизиологический механизм данных аритмий представляет собой сочетание нарушения автоматизма и патологии проведения импульса (re-entry). Этиология реципрокных атриовентрикулярных пароксизмальных тахикардий остается до сих пор неизвестной, но почти у 1/3 всех пациентов, страдающих этим типом нарушений ритма, приступы сердцебиения связаны с психоэмоциональной нагрузкой.
АВУРТ (АВ узловая реципрокная тахикардия) является самой частой наджелудочковой тахикардией и, как правило, не связана со структурной патологией сердца. Для клиники характерно внезапное начало и внезапное прекращение тахикардии. ЧСС обычно варьируется в пределах 150 - 250 ударов в минуту. Симптомы: сердцебиение, общая слабость, одышка, возможен обморок. Спровоцировать АВУРТ может приём алкоголя или
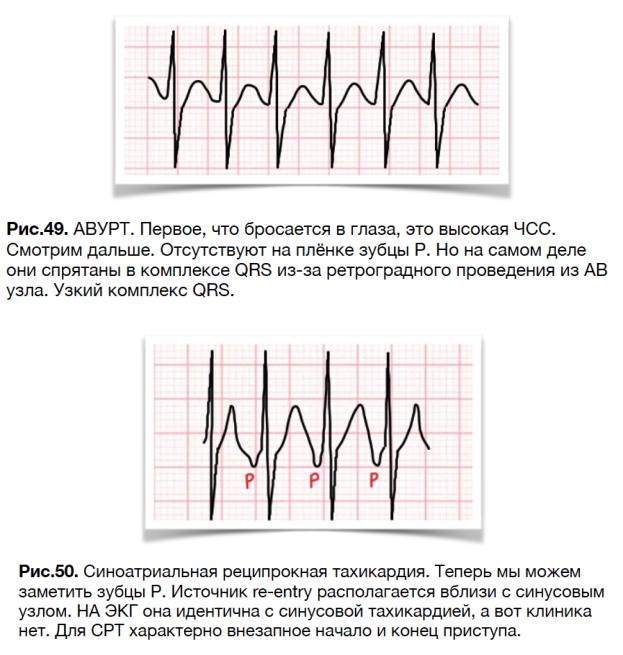
эмоциональное перевозбуждение.
АВУРТ - аритмия по механизму re-entry, располагающийся в пределах АВ узла. Иными словами, импульсы исходят не из синусового узла, а из АВ узла.
Первая помощь + диагностика АВУРТ
АВУРТ можно купировать путем массажа каротидного синуса. Механизм: барорецепторы, находящиеся в каротидном синусе, стимулируют блуждающий нерв, который способен снизить проводимость в АВ узле. Даже, если АВУРТ не купируется, то значительно снизится ЧСС, и тогда мы сможем увидеть ретроградные зубцы Р и поставить точный диагноз. Если массаж каротидного синуса не помог, тогда можно купировать аритмию путем в/в болюсного введения аденозина, который блокирует проведение по АВ узлу.
Идиовентрикулярный ритм - нарушение, при котором роль водителя ритма берут на себя ножки пучка Гиса или волокна Пуркинье. Ритм при этом урежается до 10-30 уд. /мин. Такое нарушение автоматизма развивается при повреждении

синусового и атриовентрикулярного узлов и ведет к нарушению центральной гемодинамики, что может закончиться гибелью пациента.
3.Нарушения проводимости сердца. Этиология, виды, механизмы развития.
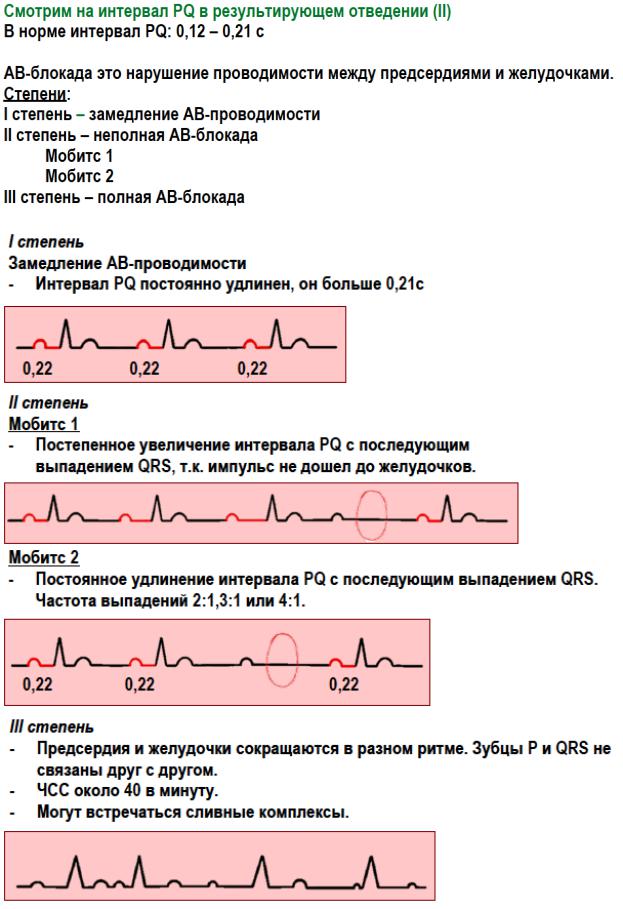
Облокаде свидетельствует увеличение времени прохождения импульса от синусного узла до желудочков >0,21 с.
Основные причины нарушения проводимости:
♦Инфаркт миокарда
♦Гипоксия
♦Кардиосклероз
♦Механические повреждения
♦Интоксикация дигиталисом
♦Увеличение концентрации ионов калия
♦Инфекционно-токсическое влияние при дифтерии, скарлатине, брюшном тифе
♦Повышение активности парасимпатической системы
Виды блокад в зависимости от уровня повреждения: 1.Синоатриальная; 2.Внутрипредсердная; 3.Атриоветрикулярная; 4.Внутрижелудочковая.
По происхождению нарушения проводимости различают: функциональные и морфологические.
Синоатриальная блокада на ЭКГ: изменением регулярности или отсутствием комплексов ЭКГ, а, следовательно, и выпадением некоторых сокращений. Внутрипредсердная блокада на ЭКГ: Нарушение внутрипредсердной проводимости проявляется удлинением или изменением конфигурации зубца Р на ЭКГ.
Атриовентрикулярная блокада:
При переходе от неполной АВ блокады к полной может развиться синдром Морганьи-Адамса-Стокса – потеря сознания в течении 5-20 сек, редко 1-2 мин., с

последующим его восстановлением. Связано с преавтоматической паузой (водители ритма 2 и 3 порядка не сразу начинают функционировать при полном блоке) → желудочки не сокращаются → ↓АД → острая ишемия мозга. Может осложнить блокаду проведения импульса на любом уровне проводящей системы. Блокада ножек пучка Гиса: может быть постоянной и транзитной (функциональной), полной и частичной.
При нарушении проводимости на уровне волокон Пуркинье возможно появление на ЭКГ, так называемой электрической альтернации, которая характеризуется периодическим уменьшением амплитуды комплекса QRS (при прохождении импульса по всем волокнам Пуркинье ЭКГ-комплекс имеет нормальную амплитуду, возникает деполяризация всех кардиомиоцитов желудочков. Следующий импульс застает часть волокон в состоянии рефрактерности и не проходит -> деполяризация только части кардиомиоцитов желудочков).
При синдроме Вольфа-Паркинсона-Уайта ускорение проведения импульса связано с наличием дополнительных проводящих путей предсердия, по которым импульс проводится, минуя атриовентрикулярный узел. В этих случаях кадиомиоциты желудочков могут возбуждаться преждевременно, иногда в неблагоприятный период (в конце формирования зубца Т). Проявляется в 40-80 % случаев тахикардией, а в 20-25 % - трепетанием предсердий, желудочков. Замедление/кратковременная блокада СА проведения - ↓МОК, ↓АД, ишемия органов и тканей. Если блокада длится несколько минут и не сопровождается развитием гетеротопного ритма → асистолия.
Неполная АВ блокада I степени – без нарушений гемодинамики. II, III степени блокады- ↓минутного выброса сердца, ↓АД, нарушения циркуляции крови в органах и тканях.
4.Аритмии вследствие сочетанных расстройств возбудимости и проводимости. Виды, этиология, общий патогенез. Электрофизиологические механизмы, лежащие в основе аритмий.

Экстрасистолия, пароксизмальная тахикардия, трепетание предсердий, фибрилляция предсердий и желудочков.
Ведущий механизм метаболических нарушений в основе этих аритмий – гипоксия -> дефицит АТФ, активация гликолиза, накопление лактата, увеличение проницаемости мембраны; дополняется поступлением натрия в клетку -> деполяризация и возникновение эктопического очага повышенной возбудимости. наибольшее значение для аритмогенеза имеют увеличение внеклеточной концентрации ионов калия, повышенное образование лактата и, в связи с этим, снижение рН в миокарде, накопление в кардиомиоцитах цАМФ (аритмогенное действие реализуется благодаря стимуляции медленного кальциевого тока; доказывается применением препаратов-антагонистов кальция) и неэстерифицированных свободных жирных кислот (в основе лежит сокращение длительности ПД, обусловленное дефицитом энергии в миокарде под влиянием разобщения окисления и фосфорилирования, ингибирования гликолитического синтеза АТФ, избытка ЖК;антилиполитическая терапия снижает частоту аритмий). Увеличение внеклеточного содержания ионов калия (например, при коронарной ишемии миокарда) сопровождается снижением амплитуды и укорочением потенциала действия.
Механизм кругового ритма (re-entry) формируется на базе следующих основных условий:
1.На участках с параллельным ходом волокон проводящей системы необходимо наличие продольной диссоциации проведения импульса, при которой в одном из волокон (или группе волокон) имеется блокада проведения импульса в антеградном направлении, с сохранением возможности ретроградного проведения.
2.На уровне концевых разветвлений волокон Пуркинье, где имеется "развилка" при контакте с миокардиоцитом, - необходимо наличие аналогичного блока проведения в антеградном направлении в одной из ветвей "развилки" (механизм микрориэнтри).
Другие факторы, способствующие развитию механизма кругового ритма:
1.замедление проводимости (гипоксия, инфаркт, гиперкалиемия, стимуляция блуждающего нерва);
2.удлинение пути прохождения импульса (дилятация предсердий и желудочков, гипоксия, инфаркт);
3.укорочение рефрактерности (активация симпатоадреналовой системы, действие электрического тока).
Если эктопический ритм - нарушение формирования импульса, то re-entry - это нарушение движения импульса. Давайте представим 2 импульса, которые движутся и распространяют волну деполяризации на близлежащие участки миокарда, как это представлено на рис.44. У них идентичная скорость распространения, ничего им не мешает двигаться вперед. Это норма.
А теперь представим, что волна деполяризации по пути В стала распространяться медленнее, чем по пути А. Такой расклад может быть из-за любого повреждения миокарда (например: инфаркт миокарда, рестриктивная кардиомиопатия). Таким образом, волна деполяризации задерживается на пути В, когда путь А в норме и
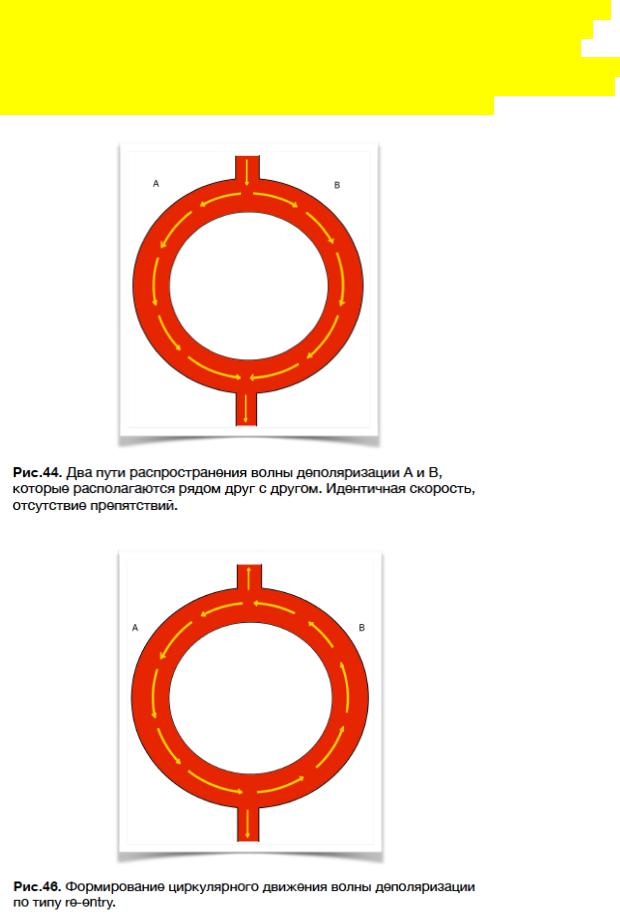
может забегать в путь В. Вот тогда и создается проблема под названием обратное или циркулярное проведение по типу re-entry (повторный вход). Грубо говоря, волна деполяризации замыкается (рис.46), что приводит к распространению новых волн из этого круга в любых направлениях. Этих волн настолько много, что их активность и скорость превышает активность синусового узла. Таким образом, работа синусового узла замещается работой механизмом re-entry.
В основе электрофизиологических механизмов развития данных аритмий могут лежать явления осцилляции и местной разницы потенциалов (электроток повреждения).
Осцилляция трансмембранного потенциала - колебания величины потенциала покоя вследствие нестабильности клеточной мембраны, возникающей в результате гипоксии, интоксикации и других патогенных воздействий. Если величина одной из осцилляции достигает уровня порогового потенциала, развивается деполяризация, формируется потенциал действия и генерируется эктопический импульс возбуждения.
Электроток повреждения возникает на границе поврежденных и относительно интактных клеток миокарда. В поврежденных и интактных клетках трансмембранные потенциалы формируются неодновременно, вследствие чего на границе повреждения "соседствуют" клетки, имеющие различные характеристики электрического заряда. Таким образом, между соседними клетками создается местная разность потенциалов, появляется "ток повреждения", и генерируется эктопический импульс возбуждения.
5.Экстрасистолия. Определение. Классификация. Изменения ЭКГ.
Экстрасистолия – нарушение ритма, заключающееся в преждевременном возбуждении и сокращении сердца; отличительная черта - обязательное формирование компенсаторной паузы. Появлению экстрасистолии способствуют воспалительные и дистрофические изменения миокарда (миокардиты, кардиосклероз, тиреотоксикоз, инфаркт миокарда, недостаточность сердца), а также повышение тонуса как симпатического (↑активности номотопного центра автоматизма и гетеротопных очагов), так и парасимпатического отдела нервной системы (↑ тонуса блуждающего нерва → ↓синусового автоматизма → спорадическое появление гетеротопных очагов). Реализация неврогенных влияний осуществляется через венечное кровообращение, изменение концентрации КА, К и Na в сердце и крови.
Классификация:
1.В зависимости от локализации эктопического очага:
a.Предсердные (встречаются редко, очаг локализуется в синусовом узле; проявляется преждевременным появлением нормального ЭКГ-цикла; зубец Р зависит от локализации очага: положительный – при нахождении очага ближе к синусовому узлу, двухфазный – при нахождении очага в средней части предсердий; отрицательный зубец
–если очаг в нижней части предсердий.)
b.Атриовентрикулярные (если очаг в предсердной части АВ узла – отрицательный зубец Р, предшествующий желудочковому комплексу; в средней части АВ узла – только желудочковый комплекс, зубец Р поглощен комплексом QRS; в желудочковой части
–комплекс QRS раньше зубца Р)
