
- •1.Изменение общего объема крови: гипо –и гиперволемии, их виды, причины, механизмы развития.
- •2. Острая кровопотеря и постгеморрагический синдром.
- •3. Главное звено патогенеза острой кровопотери.
- •4. Патогенез постгеморрагического синдрома.
- •5. Фазы компенсации при острой кровопотере и их краткая характеристика.
- •6. Принципы патогенетической терапии острой кровопотери.
- •7. Понятие о системе эритрона.
- •8. Органы и системы регулирующие эритропоэз. Качественные и количественные нарушения эритроцитов
- •9. Механизмы регуляции эритропоэза.
- •10. Эритроцитозы и эритремия. Этиология эритроцитозов, механизмы формирования.
- •11. Анемии. Определение, принципы классификации. Патогенетическая классификация анемий.
- •12. Острая и хроническая постгеморрагическая анемия. Этиология, патогенез, особенности картины крови.
- •13. Железодефицитные анемии. Этиология, патогенез, картина крови.
- •14. Анемии при недостаточности витамина в12 и фолиевой кислоты. Механизмы развития, картина крови. Клинические проявления, их патогенез.
- •15. Гипо – и апластические анемии. Этиология, патогенез, картина крови.
- •16.Гемолитические анемии. Виды, причины, механизмы развития, картина крови.
- •17.Гемолитическая болезнь новорожденных. Этиология, патогенез, клинико – лабораторные проявления.
- •18.Нарушение физиологических функций и компенсаторно-приспособительные реакции при анемиях.
- •19.Лейкоцитарная формула и ее нарушения в условиях патологии.
- •20. Профиль Мошковского, его диагностическое значение.
- •25. Лейкоз. Определение, классификация и этиология лейкозов.
- •26. Общий патогенез лейкозов.
- •27. Общие патофизиологические проявления лейкозов.
- •28. Особенности кроветворения и клеточного состава периферической крови при разных видах лейкозов.
- •29. Определение понятия «гемостаз». Механизмы гемостаза. Их краткая характеристика. Агреганты и антикоагулянты. Их характеристика.
- •30. Основные феномены нарушений гемостаза.
- •31. Геморрагические диатезы: ангиопатии, тромбоцитопатии , коагулопатии. Роль нарушения сосудистого, тромбоцитарного и фибринового механизмов гемостаза в их возникновении.
- •32. Тромбофилические диатезы. Этиология, патогенез. Роль нарушений механизмов гемостаза в их возникновении.
- •33. Тромбогеморрагический синдром. Этиология, патогенез, стадии, общие принципы лечения.
- •34.Сердечные аритмии. Определение, виды, этиология.
- •35. Аритмии вследствие расстройств автоматизма сердца, виды, причины и механизмы развития, экг – проявления.
- •36. Нарушения проводимости сердца. Этиология, виды, механизмы развития.
- •37. Аритмии вследствие сочетанных расстройств возбудимости и проводимости. Виды, этиология, общий патогенез. Электрофизиологические механизмы, лежащие в основе аритмий.
- •38. Экстрасистолия. Определение. Классификация. Изменения экг.
- •39. Пароксизмальная тахикардия. Виды, механизмы развития. Возможные изменения экг и системного артериального давления.
- •40. Трепетание. Этиология, патогенез, нарушение экг. Фибрилляция. Механизмы, экг – проявления. Нарушения проводимости. Блокады. Виды, механизмы развития, изменения экг.
- •41. Фибрилляция предсердий и желудочков. Изменения экг и системного ад
- •42. Аритмии вследствие расстройств сократимости сердца. Их виды, механизмы развития. Трансформация ритма, альтернирующий пульс.
- •43. Общие принципы лечения аритмий.
- •45. Артериальные гипертензии и гипотензии. Принципы классификации (в зависимости от изменения рабочих механизмов, патогенеза и клинического течения).
- •46. Классификация артериальных гипертензий в зависимости от изменений гемодинамических рабочих механизмов (мок и опсс).
- •47. Роль нарушений эндокринной регуляции в механизмах развития артериальных гипертензий. Этиология и патогенез гипертензий при альдостеронизме, гиперкортизолизме, феохромацитоме, гипертиреозе.
- •48.Роль нарушений нервной регуляции в патогенезе артериальной гипертензии, рефлекторные и центрогенные артериальные гипертензии.
- •49. Роль почечных прессорных и депрессорных механизмов в патогенезе артериальных гипертензий.
- •50. Роль изменения состояния сосудистой стенки и сердца в механизме развития артериальных гипертензий.
- •51. Патогенез эссенциальной гипертензии.
- •52.Экспериментальное моделирование артериальных гипертензий.
- •53. Артериальная гипотензия (острая, хроническая). Патогенетическая классификация, этиология, патогенез и последствия.
- •54. Общие принципы лечения гипертензий.
- •55. Причины и механизмы атеросклероза. Его формирование. Основные теории. Обоснование этих теорий. Перечисление сосудов наиболее поражаемых атеросклерозом.
- •61. Долговременный механизм компенсации (гипертрофия миокарда).
- •62. Недостаточность сердца, как несбалансированная форма роста. Основные проявления.
- •63. Недостаточность сердца при патологии перикарда. Механизмы развития, проявления (право – и левосердечной недостаточности).
- •Основные проявления лево- и правосердечной недостаточности
- •64. Патогенетические принципы терапии сердечно – сосудистой недостаточности.
54. Общие принципы лечения гипертензий.
При лечении гипертензии в первую очередь рекомендуется нормализация образа жизни больного, включающего низкосолевую диету, снижение веса, отказ от курения и злоупотребления алкоголем.
Лечение гипертензии включает также этиотропную и патогенетическую терапию, направленную на нормализацию системного артериального давления.
4 основных класса ангиогипертензивных препаратов: 1. Бета-адреноблокаторы. 2. Ингибиторы ангиотензин превращающего фермента. (канторил, эналакрил и др.) тормозят превращение циркулирующего в крови ангиотензина - I в самый сильный ва-зоконстриктор - ангиотензин - II, 3. Блокаторы кальциевых каналов. 4. Диуретики. нормализация объема жидкости в организме.
55. Причины и механизмы атеросклероза. Его формирование. Основные теории. Обоснование этих теорий. Перечисление сосудов наиболее поражаемых атеросклерозом.
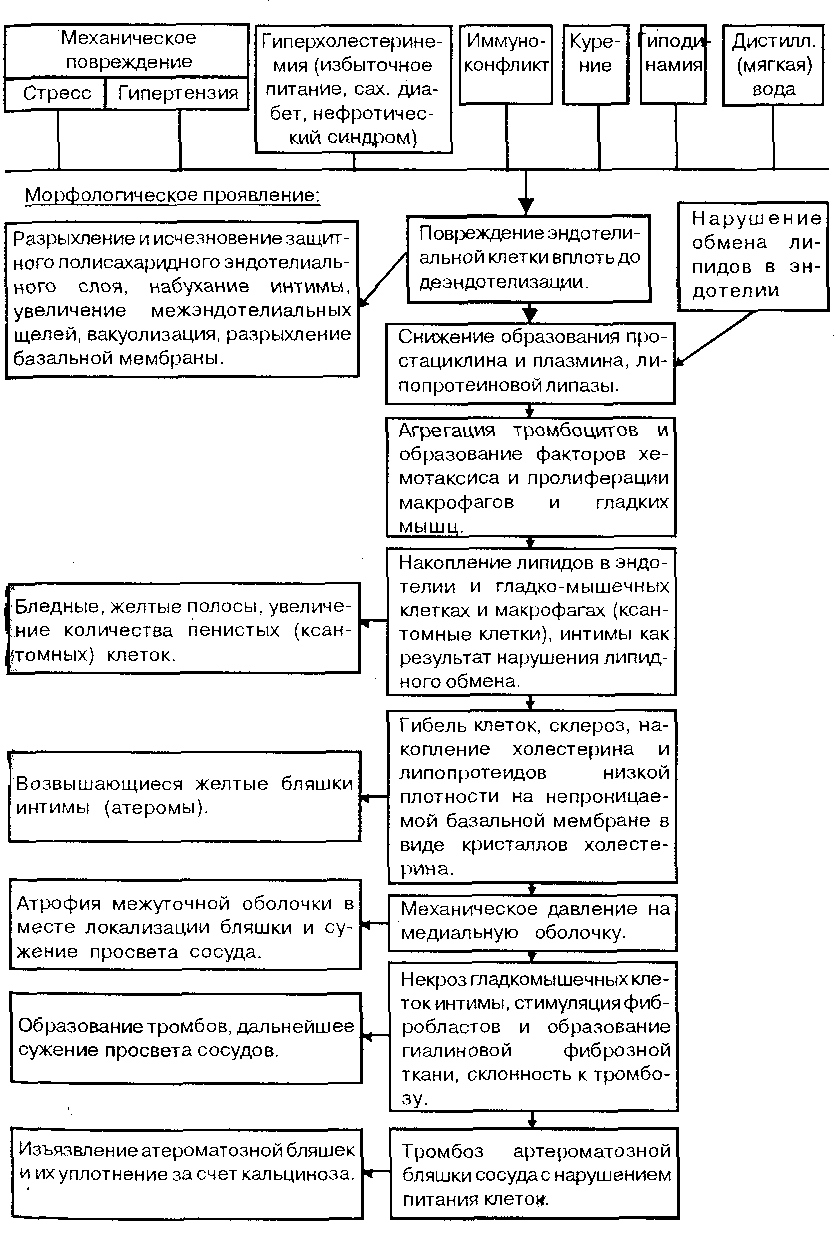
АТЕРОСКЛЕРОЗ - Представляет собой системное заболевание, в основе которого лежит дегенеративное изменение интимы сосудов, отличительной особенностью которого является образование в интиме артерий мышечно-эластического типа (аорта, крупные и средние артерии) атероматозных бляшек, вследствие нарушения липидного и белкового обмена, с последующим их изъязвлением, кальцинозом и склонностью к тромбообразованию. Общим правилом является локализация атероматозных изменений в тех участках, где наиболее сильно механическое давление крови, вихревой и турбулентный характер кровотока.
ЭТИОЛОГИЯ. Факторы, влияющие на развитие: эмоциональный стресс, сахарный диабет, гипертензия, избыточное питание углеводами и жирами, гиподинамия, гипотиреоз, курение, ожирение. По некоторым данным, систематическое употребление "мягкой воды" также способствует развитию атеросклероза.
Формирование атеросклероза:
Повреждение эндотелия сосуда, нарушение обмена липопротеидов, снижение их способности образовывать простациклины и активаторы плазмина. Агрегация тромбоцитов на эндотелии, кот. образуют хемотаксические и пролиферативные факторы. Накопление макрофагов и гладкомышечных клеток интимы с большим кол-вом липидов. Часть кристаллов холестерина накапливается на базальной мембране, и морфологически это соответствует образованию атероматозных бляшек интимы, выступающих в просвет сосуда. В связи с механическим давлением на медиальную оболочку, она в этом месте атрофируется, а просвет сосуда еще больше уменьшается. В связи с тромбозом сосудов атероматозной бляшки и некрозом клеток интимы формируется гиалиновый фиброз ткани, а на атероматозных бляшках формируются тромбы. Одновременно с этим возможно их изъязвление и кальцификация.
Для объяснения атеросклероза предложено несколько теорий.
В соответствии с плазменной концепцией атеросклероза ведущая роль принадлежит повышению в крови уровня атерогенных и понижению концентрации антиатерогенных липопротеидов.
Сосудистая концепция в качестве инициального фактора рассматривает первичное повреждение сосудистой стенки, что создает необходимые условия для ее инфильтрации липопротеидами.
Важнейшее значение в инициации атеросклероза принадлежит повреждению эндотелия, что имеет место при стрессе, гипертензии, гипер-холестеринемии, иммунологическом конфликте, курении, систематическом использовании "мягкой" воды.
56. ИБС. Этиология, патогенез, виды, клинико – лабораторные проявления.
Ишемическая болезнь сердца (ИБС) представляет заболевание, связанное с нарушением миокарда вследствие локального уменьшения или полного прекращения кровообращения, вызванных поражением коронарных сосудов.
ЭТИОЛОГИЯ. Известны несколько основных групп причин, вызывающих развитие ишемической болезни сердца: - атеросклероз венечных артерий, - тромбоз венечных артерий, - спазм венечных артерий и неспособность коронарных артерий (вследствие утолщения коронарных артерий, атеросклероза) обеспечивать сердечную мышцу кровью в соответствии с метаболическими потребностями.
______________________ ситуации, при которых формируется ИБС:
1. Очень большая физическая и (или) эмоциональная нагрузка при относительно нормальном состоянии коронарных сосудов. При этом кровоснабжение сердца неадекватно его метаболическим потребностям.
В реализации патогенного эффекта в данной ситуации ведущая роль при-надлежит катехоламинам, которые резко увеличивают частоту, силу со-кращений сердца и потребление им кислорода.
2. Вторая ситуация противоположна первой: имеет место нормаль-ная нагрузка на миокард, но неадекватность кровоснабжения связана с поражением коронарных сосудов.
3. Третья, самая частая ситуация, представляет собой комбинацию двух вышеуказанных. _______________________
ПАТОГЕНЕЗ ИБС.
В развитии ИБС можно выделить два периода с различными веду-щими механизмами.
Первый период - ангиоспастический. Характеризуется преоблада-нием нарушений вегетативной регуляции сосудов, пораженных атеро-склерозом. Последний еще не носит стенозирующего характера, но вы-званный катехоламинами спазм таких сосудов приводит к значительному сужению и даже закрытию просвета. Этому также способствует вызванное катехоламинами усиление агрегации тромбоцитов и тромбообразования. Помимо этого катехоламины, повышая нагрузку на миокард, в то же вре-мя нарушают энергообеспечение сердца за счет активации анаэробного окисления и разобщения дыхания и фосфорилирования вследствие увели-чения концентрации НЭЖК. коронаросуживающий эффект провоцирует-ся тромбоксаном А2, простагландинами типа G2, Н2, избытком кальция, дефицитом простациклинов и простагландинов Е2.
Второй период - период неадекватного кровоснабжения, когда формируется истинное несоответствие между потребностями миокарда в кислороде и возможностями коронарных сосудов удовлетворить их. Нарастающая гипоксия ведет к прогрессирующему исчерпанию сосудо-расширительного резерва вследствие утраты базального тонуса и развития атонии сосудов.
В этих условиях в полной мере реализуется сжимающий эффект си-столы на коронарные сосуды. Результатом этого является гетерогенность кровоснабжения миокарда, глубокие ишемические деструктивные изме-нения кардиомиоцитов, расстройства в этих условиях электрофизиологи-ческих механизмов служат основой развития аритмий различного харак-тера вплоть до фибрилляции.
Появляются признаки миокардиальной первично-метаболической сердечной недостаточности, что вызывает повышение нагрузки на сердеч-ную мышцу и самое главное увеличение потребности в кислороде.
ФУНКЦИОНАЛЬНЫЕ ИЗМЕНЕНИЯ. На электрокардиограмме отмечается сдвиг интервала S-T от изоэлектрической линии, уплощение или инверсия зубца Т. Так как у части больных в состоянии покоя ЭКГ не изменяется, используется регистрация ЭКГ после физической нагрузки. Кроме того, используется коронарная радиография для обнаружения ме-ханического препятствия в коронарных артериях.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ. Клинические проявления, как правило, минимальные. Обнаруживаются бледность кожных покровов, загрудинная боль, нередко иррадиирующая в левое плечо, лопатку, руку. Может наблюдаться потливость и предчувствие смерти.
ОСЛОЖНЕНИЯ ИБС. Развивается прединфарктное состояние, ин-фаркта миокарда или скоропостижная смерть. При хронической ИБС раз-вивается мелкоочаговый кардиосклероз.
57.Понятие недостаточности кровообращения. Основные формы. Экстракардиальные механизмы компенсации.

Экстракардиальные механизмы компенсации:

58. Сосудистая недостаточность. Этиология, патогенез, проявления.


Этиология:
1.черепно-мозговая травма
2.кровопотери
3.обширные ожоги
4.кровопотери
5. тяжелое протекание инфекционных заболеваний
6.различные болезни сердца
Патогенез:


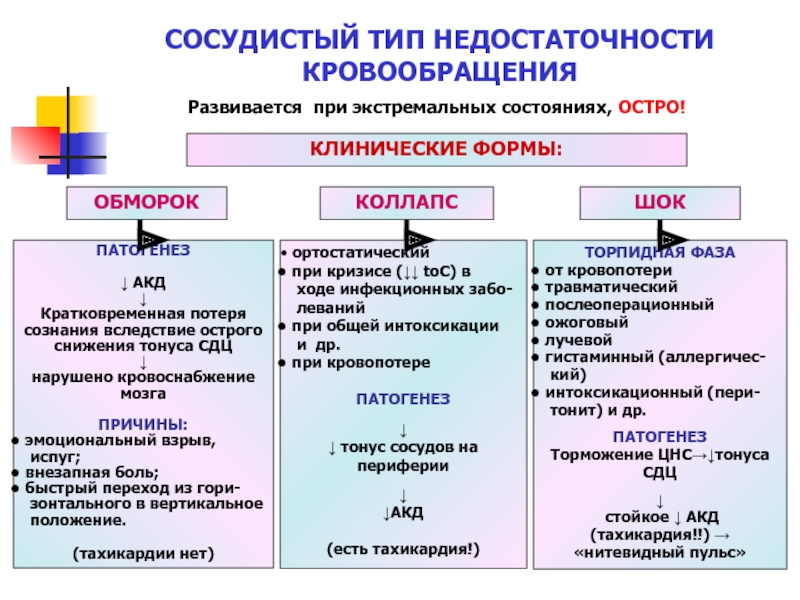
Симптомы:



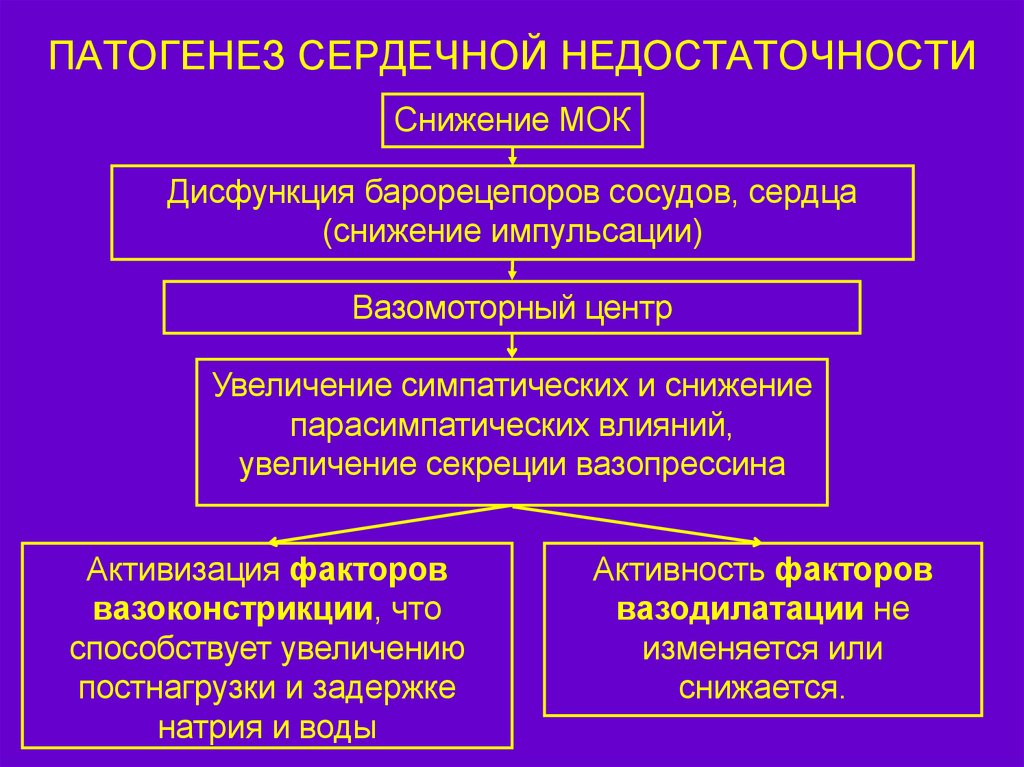
59. Сердечная недостаточность: первичная и вторичная форма. Этиология, патогенез.
При первом типе сердечной недостаточности уменьшение сердечного выброса обусловленно снижением сократительной способности сердца, а при втором оно носит вторичный характер и связано с уменьшением притока крови к сердцу или накоплением жидкости, крови в перикарде, образованием спаек, как следствие перикардита.
Этиология:

Патогенез:

60.Сердечные механизмы компенсации: срочные (гетеро-и гомеометрический механизмы; тахикардия).
Гетерометрические:
Гетерометрический механизм компенсации (Франка-Старлинга) включается при нагрузке увеличенным объемом крови. максимальная сила сокращения миокарда наблюдается при диастолическом давлении 10 -12 мм рт. ст., при котором растяжение миокарда увеличивается на 46 % по сравнению с нормой. При этом длина миофибрилл увеличивается, расстояние между ними уменьшается, что позволяет головкам миозина соединиться с большим количеством активных центров актина. Сила сокращения возрастает. Таким образом, увеличение сократимости происходит без дополнительной активации кальциевого механизма.
Гомеометрические:
наблюдается при повышенной нагрузке сопротивлением. так как скорость сокращения сердца замедляется, большее количество головок миозина способно соединиться с активными центрами актина. Сила сокращения возрастает при неизменной длине миофибрилл. важное свойство сердечной мышцы как обратное соотношение между скоростью мышечного сокращения и нагрузкой. Т.е. чем больше нагрузка, тем медленнее сокращение и больше его сила. Поэтому этот механизм и назван гомеометрическим. Показано, что данный механизм требует увеличенного снабжения АТФ.
Тахикардия:
Наблюдается при активации симпато-адреналовой системы, под влиянием которой увеличивается не только частота генерации импульса в синоатриальном узле и, как следствие этого, МОК, но и высота "плато" потенциала действия, при котором, как известно, активируются медленные Na+ -Ca++ каналы. Следствием этого будет повышение концентрации Са++ в саркоплазме и числа открытых центров актина. Поэтому сила сокращения при неизменной исходной длине миофибрилл и нагрузке на сердце возрастает. В связи с эффектами катехоламинов на сердце увеличивается также потребление кислорода и концентрация НЭЖК в крови, а последние разобщают сопряжение дыхания и фосфорилирования и тормозят гликолиз. Поэтому в сердце очень быстро развивается дефицит АТФ. Эффективна непродолжительное время.
