
- •Спинной мозг:
- •План обследования пирамидной системы
- •Обследование больного с поражением пирамидной системы
- •Критерии балльной оценки силы мышц
- •10) Патологические рефлексы:
- •Отсутствие или слабая выраженность атрофий
- •Акинетико-ригидный синдром
- •Синдром мозжечковой атаксии.
- •У мозжечка есть афферентные и эфферентные пути.
- •Афферентных путей мозжечка 2:
- •Эфферентные пути:
- •2 Наиболее крупных тракта:
- •Виды рецепторов:
- •Виды чувствительности
- •Болевая и температурная чувствительность
- •Глубокая и тактильная чувствительность
- •Обследование
- •I. Исследование простых видов чувствительности
- •II. Исследование сложных видов чувствительности
- •Виды чувствительности
- •Виды чувствительных расстройств (симптомы)
- •Симптомы раздражения
- •Симптомы выпадения
- •Симптомы измененной чувствительности (извращения)
- •По характеру:
- •По локализации:
- •По времени:
- •Типы чувствительных расстройств (синдромы)
- •Периферические (поражение пнс)
- •Спинальные (поражение см)
- •Церебральные (поражение гм)
- •Симптомокомплексы чувствительных расстройств, возникающих при поражении различных отделов чувствительных путей
- •Полный поперечный перерыв спинного мозга
- •Поражение половины поперечника спинного мозга (синдром Броун – Секара) (травмы, рассеянный склероз, поперечный миелит, опухоли)
- •Поражение заднего рога и передней спайки спинного мозга (сегментарный тип)
- •I пара чмн: обонятельный нерв (n. Olfactorius)
- •II пара чмн: зрительный нерв (n. Opticus)
- •III пара – глазодвигательный нерв (n. Oculomotorius)
- •IV пара – блоковый нерв (n. Trochlearis)
- •VI пара – отводящий нерв (n. Abducens)
- •Содружественное движение глазных яблок
- •Ширина глазной щели, наличие/отсутствие западения глазных яблок
- •V пара – тройничный нерв (n. Trigeminus)
- •Зоны Зельдера
- •1. Двигательная порция лицевого нерва.
- •2. Чувствительная порция лицевого нерва
- •2. Вегетативная часть
- •2. Вегетативная порция
- •3. Чувствительная порция
- •Улитковая часть (pars cochlearis)
- •Преддверная часть (pars vestibularis)
- •XI пара – добавочный нерв (n. Accessorius)
- •XII пара – подъязычный нерв (n. Hypoglossus)- двигательный.
- •Иннервация прямой кишки
- •Введение
- •2) Экспрессивная письменная (письмо)
- •3) Импрессивная устная (понимание)
- •4) Импрессивная письменная (чтение)
- •Праксис
- •Зрительная агнозия
- •Слуховая агнозия
- •Агнозия кожной и глубокой чувствительности (соматосенсорная)
- •Введение
- •Синдром «трех геми... »
- •Синдром Гаспарини
- •Синдром Джексона
- •Кортико-спинальный тракт
- •Пути поверхностной и глубокой чувствительности
- •Этиология плечевых плекситов
- •Поражение верхнего ствола плечевого сплетения – паралич Дюшена-Эрба
- •Поражение нижнего первичного пучка плечевого сплетения – паралич Дежерин-Клюмпке
- •Главное
- •Нормальный состав ликвора:
- •Суть диагностики
- •Показания к проведению
- •Принцип проведения
- •2) Нарушению его кровоснабжения и оксигенации и ухудшает прогноз заболевания. Этиопатогенетические факторы:
- •Патофизиологические механизмы:
- •Клиническая картина:
- •Анатомия ликворопроводящей системы
- •Лечение:
- •Система позвоночной артерии:
- •Ветви оа:
- •!!! Система сосудистых анастомозов
- •Синкопальные (обморочные) состояния
- •Панические атаки
- •Парциальные (фокальные, локальные) припадки
- •Неклассифицированные эпилептические припадки Формы судорожных припадков
- •Дифференциальная диагностика
- •Коматозное состояние
- •Классификация.
- •При обследовании больного
- •Анамнез
- •Инструментальные и лабораторные исследования
- •Патогенетические варианты
- •Диагностика
- •Острейший период
- •Острый период
- •Восстановительный период
- •Этиология
- •Патогенез
- •Клиника
- •Диагностика
- •Первичная профилактика
- •Вторичная профилактика инсульта
- •Этиология
- •Клиника
- •Диагностика
- •Лечение
- •1. Ингибиторы апф
- •2. Бета-адреноблокаторы
- •3. Агонисты центральных альфа-адренорецепторов
- •4. Вазодилататоры
- •Вторичный гнойный менингит
- •Пневмококковый менингит
- •Менингит, вызываемый гемолитической палочкой Пфейффера-Афанасьева.
- •Стафилококковый и стрептококковый менингит
- •Стафилококковый менингит
- •Неотложная помощь
- •Лечение
- •Клиническая картина.
- •Лечение
- •Острый̆ лимфоцитарный хориоменингит
- •Острый серозный менингит, вызываемый энтеровирусами Коксаки и echo.
- •Менингит при эпидемическом паротите
- •Специфическая терапия вирусных нейроинфекций
- •Клещевой энцефалит
- •Лабораторная диагностика, методы диагностики
- •Лечение
- •Японский энцефалит (энцефалит в)
- •Патогенез.
- •Методы диагностики
- •Лечение Герпетического энцефалита (гэ)
- •Эпидемический энцефалит Экономо (летаргический энцефалит а)
- •Лечение
- •Консервативное лечение:
- •Основные принципы лечения рс:
- •Этиология:
- •Клиническая картина:
- •Диагностика.
- •4 Основных клинических варианта:
- •Клинические проявления:
- •Диагностика.
- •Лечение.
- •Этиология и патогенез
- •Клиническая картина:
- •Диагностика
- •Лечение
- •Клиническая картина.
- •Диагностика.
- •Лечение.
- •Классификация мышечных дистрофий Becker (1972 г.)
- •Классификация j.Walton, d. Gardner, Medwin (1974):
- •2.Вторичные прогрессирующие мышечные дистрофии (амиотрофии):
- •3.Смешанные формы:
- •Мышечная дистрофия Дюшенна.
- •Прогрессирующая мышечная дистрофия Эмери-Дрейфуса
- •Юношеская миопатия Эрба-Рота:
- •Лице-лопаточно-плечевая форма Ландузи-Дежерина.
- •Диагностика:
- •Лечение:
- •Лечение:
- •Диагностика:
- •Лечение:
- •Диагностика:
- •Лечение:
- •Диагностика:
- •Диагностика:
- •Лечение:
- •Диагностика
- •Дислокационный синдром.
- •1.) Боковое смещение мозга под большой серповидный отросток (вклинение поясной извилины).
- •2.) Височно-тенториальное вклинение.
- •3.) Вклинение миндалин мозжечка в большое затылочное отверстие .
- •4.) Наружная дислокация мозга.
- •Внемозговые опухоли
- •Диагностика.
- •Лечение.
- •Внутримозговые опухоли
- •Диагностика:
- •Внутрижелудочковые опухоли
- •1) Нарушение структуры хромосом
- •2) Аномалии числа хромосом (анеуплоидии)
- •1. Генеалогический метод
- •2. Популяционно-статистический метод.
- •3. Близнецовый метод
- •4. Биохимический метод
- •5. Цитогенетический метод
- •6. Исследование молекулярной структуры днк
- •1) Нарушение структуры хромосом
- •2) Аномалии числа хромосом (анеуплоидии)
Лечение.
Большинство менингиом – это доброкачественные, хорошо отграниченные опухоли, они могут быть с успехом удалены хирургическим путем.
При конвекситальных менингиомах кожный разрез и трепанация черепа делаются соответственно расположению опухоли. После мобилизации опухоли, последняя удаляется единым блоком вместе с твердой мозговой оболочкой. При больших опухолях, чтобы избежать травмы мозга, сначала целесообразно энуклеировать опухоль и затем удалять ее по частям. что позволяет практически полностью избежать тракции мозга. Если опухоль инфильтрирует кость, последняя резецируется до границ с неизмененной костью.
После удаления опухоли производится пластика твердой мозговой оболочки с помощью консервированной трупной оболочки, апоневроза или широкой фасции бедра. Если есть дефект в кости, его можно закрыть стиракрилом или трансплантатом из гомокости.
При удалении парасагиттальных менингиом важнейшей задачей является сохранение парасагиттальных вен в области центральных извилин. Резекция инфильтрированного опухолью сагиттального синуса в средних и задних отделах оправдана лишь при его полной окклюзии. Если при удалении опухоли приходится вскрывать синус, кровотечение из него останавливается наложением шва на его стенку. В ряде случаев приходится производить пластику дефектов в стенках синуса с помощью лоскута из твердой мозговой оболочки.
Наиболее сложным является удаление базальных менингиом, распространяющихся в кавернозный синус и обрастающих сонную артерию и отходящие от нее сосуды, а также локализующихся в области медиальных отделов крыльев клиновидной кости или ската.
Радикальная резекция опухоли требует соблюдения ряда принципов: максимально низкой резекции базальных отделов черепа в лобно-височной области, использования сложных современных доступов (например, с реакцией скуловой дуги и разных отделов пирамиды височной кости), что позволяет обнажать опухоль с минимальной тракцией мозга. Операция требует длительной препаровки опухоли под микроскопом, иногда ее невозможно выполнить одномоментно, и тогда требуется повторное вмешательство, чтобы добиться полного удаления опухоли.
Результаты лечения зависят от радикальности операции и гистологической структуры опухоли. При неполном удалении менингиомы через несколько лет может возникнуть ее рецидив.
Технически сложно удалить менингиому серпа большого мозга и намета мозжечка в связи с их удаленностью от конвекситальной поверхности мозга.
Внутримозговые опухоли
Внутримозговые опухоли больших полушарий – это в основном глиомы разной степени злокачественности – астроцитомы, олигодендроглиомы, эпендимомы, глиобластомы.
Полушарные астроцитомы.
Астроцитомы наиболее часто встречаются в возрасте 30—50 лет и составляют 1/3 всех глиальных опухолей мозга. Локализуются астроцитомы чаще в белом веществе височной и лобной долей.
Злокачественных астроцитома:
Анапластическая астроцитома, новообразование отличающиеся более плотным расположением клеток, клеточным и ядерным полиморфизмом, увеличением числа сосудов и пролиферацией их эндотелия. Они могут существенно различаться по своей структуре и характеру роста. Длительность заболевания примерно 1-2 года.
При анапластических астроцитомах в послеоперационном периоде проводятся облучение и химиотерапия специальными препаратами, винкристином и некоторыми другими.
Диффузная астроцитома инфильтративно растущая доброкачественная опухоль. Имеется способность к озлокачествлению. Заболевание может протекать в течение ряда лет и проявляться фокальными эпилептическими припадками и нарастающим по степени выраженности синдромом повышения внутричерепного давления. при доброкачественных астроцитомах длительность заболевания составляет 7—8 лет При КТ можно выявить лишь зону изменения плотности, соответствующую области расположения опухоли, сдавление желудочков и ликворных пространств, смещение средней линии.
Некоторые астроцитомы имеют более компактное строение, местами у них имеются относительно четкие границы с мозгом. На КТ опухоль выявляется по отличной от мозга плотности, которая может быть выше, ниже плотности мозга или отличается гетерогенностью. Нередко опухоль содержит кисты. При компактных астроцитомах, помимо симптомов повышения внутричерепного давления, могут выявляться четкие симптомы поражения мозга, соответствующие локализации опухоли.
Лечение. При компактных узловых астроцитомах показана операция, опухоль может быть радикально удалена, особенно если она располагается в функционально менее значимых зонах, например в правой височной доле.
Сложнее решить вопрос о целесообразности операции при распространенных диффузных глиомах. Если нет выраженных симптомов внутричерепной гипертензии, предпочтительно уточнить гистологическую структуру опухоли с помощью стереотаксической биопсии с последующим облучением. При выраженной внутричерепной гипертензии производится частичное удаление опухоли с целью внутренней декомпрессии.
За время операции для определения локализации опухоли может возникнуть необходимость использования ультразвукового сканирования или радиоизотопного метода.
Важным методом, позволяющим локализовать опухоль, расположенную под корой, является пункция мозга. Этот простой метод позволяет хирургу определить увеличение или уменьшение плотности ткани и обнаружить расположенные в опухоли кисты.
Олигодендроглиомы.
Опухоли являются в основном доброкачественными, сравнительно медленно растущими. Они состоят из клеток, содержащих однотипные круглые ядра. Более чем в 70 % случаев в опухолях обнаруживаются микроскопические кальцификаты. Чаще олигодендроглиомы располагаются в глубинных отделах полушарий в паравентрикулярной области, иногда с двух сторон, могут также иметь преимущественно интравентрикулярное расположение. Олигодендроглиомы бедно васкуляризированы, склонны к обызвествлению. Проявляются эпилептическими припадками и медленно прогрессирующими симптомами поражения тех или иных отделов мозга.
Удаление, как правило, частичное. Некоторые авторы считают оправданным лучевое лечение.
Эпендимомы.
Эпендимомы – доброкачественные, сравнительно медленно растущие опухоли. Гистологически для них характерны капиллярные клеточные структуры, содержащие мелкие круглые ядра. Клеточные скопления часто имеют вид розеток. Эпендимомы локализуются в желудочках мозга, но могут распространяться и паравентрикулярно.
З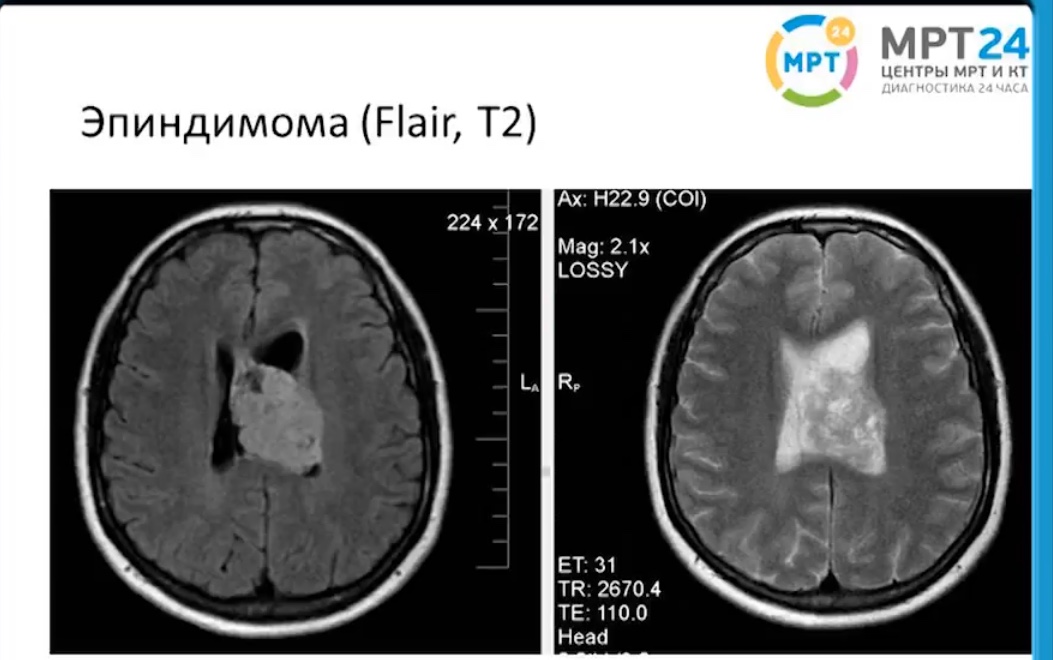 локачественные
эпендимомы – эпендимобластомы отличаются
бурным ростом, чаще они бывают у детей,
локализуясь не только в желудочках, но
и в белом веществе полушарий. В ткани
опухоли формируются кисты, чередующиеся
с очагами некроза и кровоизлияний.
локачественные
эпендимомы – эпендимобластомы отличаются
бурным ростом, чаще они бывают у детей,
локализуясь не только в желудочках, но
и в белом веществе полушарий. В ткани
опухоли формируются кисты, чередующиеся
с очагами некроза и кровоизлияний.
Глиобластомы. Это наиболее злокачественные глиальные опухоли мозга, локализующиеся преимущественно в больших полушариях, возникают они чаше в возрасте 40—60 лет, характеризуются бурным инфильтративным ростом. Глиобластомы могут располагаться в разных отделах мозга, но чаще в височной и лобной областях. Часто опухоль поражает мозолистое тело и распространяется на оба полушария.
