
- •Экзаменационные вопросы на итоговый экзамен по военной подготовке 2023 вопросы к теоретической части экзамена
- •6. Документы, регламентирующие деятельность медицинской службы войсковой
- •7. Медицинская сортировка раненых и больных. Определение понятия, виды.
- •8. Медицинское имущество, его классификация по классам и группам, условиям
- •9. Управление медицинской службой. Определение понятия и система управления
- •10. Задачи медицинской службы мотострелкового полка (бригады)
- •Глава 8(охрана здоровья военнослужащих)
- •41. Организация оказания медицинской помощи в воинской части в экстренной и неотложной формах
- •42. Обязательное государственное страхование жизни и здоровья военнослужащих и граждан, призванных на военные сборы.
- •43. Методика принятия решения по управлению подчиненной службой.
- •44. Содержание лечебно-профилактических мероприятий, проводимых медицинской службой в войсках.
- •III. Медицинские осмотры военнослужащих
- •53. Задачи медицинской роты воинской части. Функциональные подразделения медицинской роты, их предназначение.
- •54. Организация стационарного лечения больных в лазарете медицинской роты. Порядок направления (перевода) больных на лечение в вг.
- •55. Организация амбулаторного приема и амбулаторного лечения больных в медицинской роте бригады.
- •Раздел 1. Токсикология. 71. Боевые отравляющие и высокотоксичные вещества нервно-паралитического действия. Механизм токсического действия, патогенез и основные проявления интоксикации фос
- •80. Боевые отравляющие и высокотоксичные вещества удушающего действия действия. Основные формы патологии дыхательной системы при поражении овтв пульмонотоксического действия.
- •Раздел 2. Радиология.
- •98. Сочетанные радиационные поражения. Классификация и общая характеристика сочетанных радиационных поражений. Патогенез и основные клинические проявления. Принципы профилактики и лечения.
- •11. Условные знаки: медицинский пункт переправы с указанием принадлежности; автоперевязочная; санитар; санитарный инструктор; фельдшер; медицинская переправа.
- •12. Условные знаки: отдельный медицинский батальон с указанием принадлежности; военный полевой госпиталь с указанием номера; медицинский пост роты; сортировочный пост; санитарно-эвакуационное судно.
- •13. Условные знаки: медицинский пункт батальона; медицинский пункт полка; медицинская рота полка; район массовых санитарных потерь с указанием количества раненых; фельдшер.
- •28. Мероприятия медицинской службы в общей системе защиты личного состава части от ядерного оружия, последствий радиационных аварий.
- •29. Мероприятия медицинской службы в общей системе защиты личного состава части от химического оружия, последствий химических аварий.
- •31. Назначение, устройство и правила пользования ип-4. Вредное влияние изолирующего противогаза на организм человека.
- •32. Назначение, устройство и правила пользования ип-5. Вредное влияние изолирующего противогаза на организм человека.
- •33. Средства защиты кожи, их назначение, принцип действия, физиолого-гигиеническая характеристика, правила пользования.
- •34. Назначение, устройство и правила пользования впхр.
- •35. Назначение, устройство и правила пользования пхр-мв.
- •36. Организация частичной санитарной обработки в медицинской роте. Схема развёртывания площадки специальной обработки - псо.
- •37. Организация проведения полной санитарной обработки раненых и больных на этапах медицинской эвакуации. Схема развёртывания отделения специальной обработки осо.
- •38. Способы дегазации, дезактивации и дезинфекции. Дезактивация и дегазация воды и продовольствия. Дезактивация и дегазация медицинского имущества, воды и пищевых продуктов.
10. Задачи медицинской службы мотострелкового полка (бригады)
мероприятия по поддержанию высокой боевой готовности подчиненных медицинских подразделений;
подготовка подчиненных медицинских подразделений к выполнению задач по медицинскому обеспечению полка (бригады
анализировать боевую, тыловую и медицинскую обстановку;
представлять в штаб полка (бригады) данные по медицинской службе, необходимые для планирования боя, и заявки на все виды транспортных средств для эвакуации раненых и больных;
своевременно готовить необходимые расчеты и предложения по организации медицинского обеспечения полка (бригады), докладывать их командиру полка (заместителю командира бригады по тылу);
планировать медицинское обеспечение полка (бригады), доводить задачи до подчиненных командиров медицинских подразделений, а также контролировать их исполнение;
комплексное использование подчиненных и приданных сил и средств медицинской службы полка (бригады);
направлять и контролировать деятельность командиров медицинских подразделений;
обеспечение личного состава индивидуальными средствами профилактики и оказания медицинской помощи, медицинские подразделения — медицинским имуществом;
защита, охрана и оборона медицинских подразделений;
оперативный учет раненых и больных в подразделениях полка (бригады) и контролировать их движение по этапам медицинской эвакуации;
11. Организация и проведение медицинской разведки. Особенности организации медицинской разведки в наступательном бою и при совершении марша.
Доклад (донесение) по результатам медицинской разведки, который оформляется согласно указаниям старшего медицинского начальника. Обычно доклад представляется в виде отчетной карточки санэпидразведчика. (сведения об эпидемической обстановке территории, на которой проводилась медицинская разведка, наносятся на топографическую карту, а что нельзя нанести
– записывается в легенду).
Такая карта с легендой и называется отчетной карточкой санэпидразведчика.
Особенно важно проведение мероприятий медицинской разведки при совершении бригадой (полком) марша.
Усиленная потребность в воде на марше вызывает необходимость заранее знать места расположения водоисточников с доброкачественной водой для питья и приготовления пиши.
Назначение привалов, дневного (ночного) отдыха должно производиться в наиболее удобных местах, где есть все необходимое (вода, топливо, помещения и т. д.).
Вместе с тем нельзя допускать, чтобы на марше личный состав подвергался опасности заболевания инфекционными болезнями вследствие расположения в населенных пунктах (расквартирования в помещениях), где есть или недавно были инфекционные больные. Поэтому маршрут движения до начала марша тщательно изучается.
Для разведки местности, маршрутов, определения наиболее выгодных рубежей развёртывания при встрече с противником, санитарного состояния полосы выдвижения, районов привалов и выполнения других задач, полк высылает рекогносцировочную группу, в которую входят представители медицинской службы.
Особенности проведения марша предъявляют к медицинской службе полка определённые требования, которые нельзя не учитывать при организации его медицинского обеспечения.
12. Учет и отчетность по неприкосновенным запасам медицинского имущества в войсковой части.
Медицинское имущество военного назначения при отсутствии
возможности освежения и замены хранится в неприкосновенных запасах медицинского имущества до истечения установленных сроков годности, после чего списывается, изымается из неприкосновенных запасов медицинского имущества и утилизируется в установленном порядке.
•Медицинским имуществом военного назначения неприкосновенные запасы медицинского имущества пополняются
Централизованно.
•Пополнение дефектуры, освежение и замена неприкосновенных
запасов медицинского имущества в воинской части осуществляются по Плану освежения и пополнения
неприкосновенных запасов медицинского имущества (прил. № 6 к Приказу МО РФ 2009г. № 444дсп).
•Использование неприкосновенных запасов медицинского имущества в
порядке их временного изъятия может осуществляться для обеспечения первоочередных работ при ликвидации медико-санитарных последствий чрезвычайных ситуаций.
•Временное изъятие неприкосновенных запасов медицинского имущества производится:
•накапливаемых по планам Генерального штаба, — по решению Министра обороны РФ,
•накапливаемых по планам ГВМУ МО РФ, — по решению Министра обороны РФ или начальника Генерального штаба ВС РФ — первого заместителя Министра обороны РФ.
•Медицинское имущество, временно изъятое из неприкосновенных запасов,
восполняется за счет текущего обеспечения или децентрализованных заготовок в месячный срок после завершения выполнения мероприятий, на обеспечение которых оно изымалось.
Нормативные документы
Организация содержания НЗ МИ и отчетность по ним
1.Приказ МО РФ 2009г. № 444дсп «Руководство по организации накопления, содержания и использования неприкосновенных запасов медицинской техники и имущества в ВС РФ».
2.Организация работы с неприкосновенными запасами медицинской техники и имущества в ВС РФ. Методические указания начальника ГВМУ МО РФ 2010г. № 161/3/1/2082.
3.Директива ЗМО РФ 2015г. № ДЗ-7дсп «Об утверждении табеля срочных донесений медицинской службы ВС РФ мирное время (№ 24)». П.23.
Нормы содержания НЗ
1.Приказ МО РФ 2012г. № 3740дсп «Нормы снабжения медицинским имуществом соединений, воинских частей и организаций ВС РФ и запасов на военное время»).
2.Приказ МО РФ 2015г. № 147дсп «Нормы снабжения медицинским имуществом медицинских и фармацевтических организаций (подразделений) ВС РФ на военное время».
Состав аптечек, сумок, комплектов, наборов и укладок
1.Приказ начальника ГВМУ МО РФ 2011г. № 77 «Сборник описей комплектов медицинского имущества для войскового звена медицинской службы ВС РФ на военное время».
2.Приказ начальника ГВМУ МО РФ 2015г. № 26 «О внесении изменений в Приказ начальника ГВМУ МО РФ от 12 июля 2011 г. №77».
Хранение различных видов МИ, консервация металлических изделий и ПМУ
1.Приказ ЗМО-НТ ВС 1989г. № 73 «Руководство по хранению медицинской техники и имущества в воинских частях и на медицинских складах».
2.Инструкции по хранению медицинской и санитарной техники, смонтированной на автомобилях и прицепах (ЦВМУ, 1979г.).
3.Постановления Правительства РФ, Приказы Минздрава РФ и др. нормативные акты
13. Последовательность и содержание работы начальника медицинской службы в период планирования медицинского обеспечения бригады в бою.
Собрать исходную информацию.
Уяснить поставленную задачу.
Рассчитать время.
Отдать предварительные распоряжения по медицинской службе.
Оценить обстановку.
Изучить и уяснить решение командира.
Провести медицинскую разведку (рекогносцировку местности).
Уточнить обстановку, согласовать вопросы в штабе бригады.
Принять решение на организацию медицинского обеспечения боя.
Разработать и оформить план медицинского обеспечении бригады.
Утвердить план медицинского обеспечения бригады у командира.
Поставить задачи исполнителям.
Осуществлять контроль и помощь подчиненным.
Доклад командиру о готовности медицинской службы.
14. Санитарно-эпидемическое состояние части и районов ее расположения (ДЕЙСТВИЙ). Режимно-ограничительные мероприятия в части.
Оценка санитарно-эпидемического состояния — это кратко сформулированная количественная и качественная характеристика эпидемического процесса как среди личного состава войск, так и среди населения или личного состава других частей (соединений), расположенных в районе их действий (расположения), а также напряженности эпизоотического процесса с учетом условий для заноса и распространения инфекционных заболеваний среди войск.
Санитарно-эпидемическое состояние оценивают регулярно — ежедневно, периодически — при планировании мероприятий на определенный календарный период или на отдельные этапы боевой деятельности, а также немедленно — при изменении эпидемической ситуации как в войсках, так и в районе их действий (расположения). По совокупности признаков, выявленных в процессе эпидемиологической диагностики, санитарно-эпидемическое состояние войск и района их действий (расположения) может быть благополучным, неустойчивым, неблагополучным и чрезвычайным. Оценка санитарно-эпидемического состояния дается раздельно для войск и района их действий (расположения) и конкретизируется в отношении отдельных инфекционных болезней.
Санитарно-эпидемическое состояние войск оценивают с учетом:
наличия, уровня, структуры и динамики инфекционной заболеваемости личного состава;
вероятности заноса инфекции, определяемого санитарно-эпидемическим состоянием района боевых действий (размещения) войск;
наличия или отсутствия условий для распространения инфекционных заболеваний;
факта применения противником биологического оружия.
Санитарно-эпидемическое состояние войск считается благополучным при соблюдении всех четырех пунктов:
среди личного состава не возникают инфекционные заболевания, за исключением спорадической заболеваемости, характерной для отдельных инфекционных форм;
санитарно-эпидемическое состояние района действий (расположения) войск благополучное;
удовлетворительное санитарно-гигиеническое состояние части (соединения);
нет данных о применении противником БО.
Санитарно-эпидемическое состояние войск считается неустойчивым при любом из вариантов:
появились единичные, не наблюдавшиеся ранее инфекционные заболевания; при незначительном повышении спорадического уровня инфекционных заболеваний или возникновении отдельных групповых заболеваний без тенденции к дальнейшему распространению;
санитарно-эпидемическое состояние района действий (расположения) войск неустойчивое или неблагополучное;
санитарно-гигиеническое состояние части (соединения) неудовлетворительное.
Санитарно-эпидемическое состояние войск считается неблагополучным, если:
среди личного состава появились групповые инфекционные заболевания и имеются условия для их дальнейшего распространения (неудовлетворительное санитарно-гигиеническое состояние района);
имеются единичные случаи заболеваний среди личного состава особо опасными инфекциями (оспа, чума, холера);
при ведении боевых действии (размещении) войск в чрезвычайном в санитарно-эпидемическом отношении районе;
противник применил БО (до установления вида биологического агента или использования возбудителей неконтагиозных инфекций).
Санитарно-эпидемическое состояние войск считается чрезвычайным, если:
нарастает число инфекционных больных среди личного состава в короткий срок, что приводит к потере боеспособности войск;
регистрируются повторные случаи заболеваний особо опасными инфекциями;
установлен факт применения противником по войскам БО в виде рецептур возбудителей особо опасных инфекций.
Одновременно с оценкой санитарно-эпидемического состояния войск оценивают санитарно-эпидемическое состояние района боевых действий (размещения) войск. В ряде случаев (при передислокации войск) последовательность оценки может быть иной, и вначале оценивается санитарно-эпидемическое состояние района, а затем войск.
Режимно-ограничительные мероприятия – это комплекс мероприятий, проводимых в целях предупреждения заноса инфекционных заболеваний и их распространения при возникновении эпидемических очагов (ОБЗ), которые в зависимости от эпидемиологических особенностей инфекции и эпидемической (биологической) обстановки делятся на усиленное медицинское наблюдение, обсервацию и карантин.
Усиленное медицинское наблюдение – это режимно-ограничительные мероприятия, направленные на раннее активное выявление инфекционных больных и лиц с подозрением на инфекционное заболевание среди военнослужащих. Активное выявление инфекционных больных или лиц, подвергшихся, риску заражения проводится путем опроса, осмотра, термометрии и специальных исследований на этапах медицинской эвакуации, а также в подразделениях.
Показанием для введения усиленного медицинского наблюдения является неустойчивое санитарно-эпидемическое состояние воинской части (соединения) и района ее размещения. Усиленное медицинское наблюдение осуществляется по указанию начальника медицинской службы.
Обсервация – это комплекс изоляционно-ограничительных мероприятий, направленных на локализацию и ликвидацию очага заражения, и предупреждение выноса инфекции за пределы района обсервации.
Ограничительные мероприятия должны предусматривать:
ограничение общения между военнослужащими подразделений воинской части, с военнослужащими других воинских частей (населением);
запрещение выезда без предварительного проведения экстренной профилактики, полной (частичной) санитарной обработки с дезинфекцией белья, обмундирования одежды), а также ограничения въезда и транзитного проезда через район обсервации;
запрещение вывоза из района обсервации вооружения, боевой техники и материальных средств без предварительного их обеззараживания;
выполнение военнослужащими установленных правил поведения в очаге.
В перечень противоэпидемических и лечебно-профилактических мероприятий входит:
опрос и осмотр военнослужащими (среди населения - путем подворных обходов);
изоляция, оказание медицинской помощи, лечение раненых и больных, их госпитализация;
проведение текущей и заключительной дезинфекции, по показаниям - санитарной обработки;
экстренная профилактика и вакцинация;
введение СПЭР работы на этапах медицинской эвакуации в очаге заражения и запрещение эвакуации за пределы омо;
контроль за санитарно-эпидемическим состоянием воинской части (соединения) и района их размещения (действия).
Показанием для введения обсервации является неблагополучное санитарно-эпидемическое состояние воинской части (соединения) и района ее размещения. Обсервация вводится и отменяется приказом командира воинской части (соединения).
Карантин – комплекс режимных, противоэпидемических и лечебно-профилактических мероприятий, направленных на полную изоляцию очага и ликвидацию инфекционной заболеваемости в нем.
Режимные мероприятия включают:
вооруженную охрану и оцепление района карантина;
запрещение выезда из района карантина и строгое ограничение въезда в него;
максимальное разобщение военнослужащих;
организацию комендантской службы;
снабжение воинской части (соединения) через перегрузочные пункты (площадки).
Противоэпидемические и лечебно-профилактические мероприятия в условиях карантина дополнительно предусматривают обязательную ежесуточную двукратную термометрию, которая по времени может совмещаться с проведением специальной экстренной профилактики, также проводится полная санитарная обработка с дезинфекцией обмундирования, обуви и снаряжения, заключительная дезинфекция.
Для проведения в карантине противоэпидемических мероприятий выделяются специалисты из санитарно-эпидемиологических и лечебных учреждений. Показанием для введения карантинаявляется чрезвычайное санитарно-эпидемическое состояние воинской части (соединения) и района ее размещения.
Обсервация и карантин отменяются по истечении срока максимального инкубационного периода данного инфекционного заболевания с момента изоляции последнего больного, проведения заключительной дезинфекции и санитарной обработки военнослужащих.
15. Медицинская эвакуация (определение понятия, принципы). Организация медицинской эвакуации. Пути эвакуации. Эвакуационное направление.
Очень важным элементом в системе организации экстренной медицинской помощи при массовых поражениях является медицинская эвакуация.
Медицинская эвакуация - это совокупность мероприятий по выносу и вывозу пораженных из очагов массовых поражений, их доставка на этапы медицинской эвакуации для своевременного оказания различных видов медицинской помощи и лечения.
Цель медицинской эвакуации:
- быстрейшая доставка пораженных на этапы медицинской эвакуации, где может быть обеспечено оказание необходимой помощи раненым и больным и осуществлено их лечение;
- обеспечение надлежащей маневренности этапов медицинской эвакуации за счет высвобождения их от раненых и больных и следования за войсками.
Эвакуация, с медицинской точки зрения, не может считаться положительным фактором для пораженного и обычно является вынужденным мероприятием, обусловленным обстановкой и невозможностью организовать полноценное лечение больших масс раненых и больных в непосредственной близости от очага поражения. При этом, для эвакуации следует использовать наиболее щадящие и быстроходные средства. В настоящее время наиболее предпочтительным видом транспорта для эвакуации пострадавших на большие расстояния является авиация (самолеты, вертолеты), обеспечивающая наиболее щадящую и быструю доставку пораженных в лечебные учреждения. При эвакуации на короткие расстояния преимущество остается за автотранспортом. Любой транспорт должен обеспечить эвакуацию пострадавших из очага поражения в лечебные учреждения в минимальные сроки и в максимально щадящем режиме, от чего в значительной мере зависит исход у каждого конкретного пострадавшего.
В основе организации работы по медицинской эвакуации должны лежать следующие принципиальные положения:
1) соблюдение приоритетности и очередности транспортировки пораженных в зависимости от их состояния и тяжести полученных повреждений;
2) проведение подготовительных медицинских мероприятий, направленных на поддержание жизненно важных функций пораженных в ходе транспортировки;
3) обеспечение минимального объема медицинской помощи во время транспортировки пораженных сопровождающими средними медицинскими работниками;
4) активное участие в подготовке, оборудовании и оснащении транспортных средств, предназначенных для эвакуации пораженных.
Медицинская эвакуация организуется каждым начальником медицинской службы ГО, как правило, путем высылки подчиненных ему санитарных транспортных средств, вперед, к этапам эвакуации нижестоящего звена медицинской службы. Такой порядок (способ) эвакуации называется эвакуацией "на себя", он является основным способом. Медицинская эвакуация по способу "на себя" позволяет использовать транспорт более рационально и прибегать к широкому маневру силами и средствам. Не исключена, возможность, что в отдельных случаях начальник медицинской службы ГО будет организовывать эвакуацию раненых и больных из подчиненных ему этапов медицинской эвакуации в тыл своим транспортом, т.е. "от себя". При осложнении общей и медицинской обстановки, начальник медицинской службы ГО вынужден будет организовывать эвакуацию пораженных из подчиненных ему этапов медицинской эвакуации в тыл своим транспортом, минуя промежуточные этапы. Такой способ эвакуации получил название "через себя".
Эвакуация раненых и больных осуществляется по заранее намеченным и по возможности, удобным путям, называемыми путями эвакуации. Пути эвакуации обычно совпадают с путями подвоза материальных средств. Совмещение путей эвакуации с путями подвоза позволяет использовать обратные рейсы транспорта подвоза для эвакуации пораженных.
Эвакуация пораженных до головной больницы загородной зоны обычно осуществляется в виде единого потока в одном направлении. Такая эвакуация называется эвакуацией по направлению. Из головной больницы пораженных эвакуируют в зависимости от характера поражения (заболевания) в лечебные учреждения и специализированные отделения соответствующего профиля. Такой вид эвакуации принято называть эвакуацией по назначению.
Прохождение пораженных через все этапы медицинской эвакуации является вынужденным, а не обязательным мероприятием. При возможности эвакуацию следует проводить непосредственно в специализированные больницы (отделения), минуя те или иные этапы медицинской эвакуации.
Транспортировка пострадавших в зависимости от локализации должна производиться в следующих положениях:
- пораженные с легкими ранениями лица и верхних конечностей - сидя или пешком с сопровождающими лицами;
- раненые в бессознательном состоянии - в положении на боку;
- раненые в грудь, живот и органы таза - в полусидячем положении с согнутыми в коленях ногами;
- пораженные с переломом или ранением позвоночника в бессознательном состоянии - в положении лежа на животе;
- пораженные с переломами костей таза и ранением живота - в положении лежа на спине с согнутыми в коленях и разведенными ногами с валиком под ними
- раненые в голову, позвоночник или нижние конечности и находящиеся в сознании - в положении лежа на спине.
В условиях ликвидации последствий нападения противника всегда будет недостаток в специальном транспорте здравоохранения для эвакуации пораженных, поэтому при наличии возможности целесообразно проводить приспособительные мероприятия на грузовых автомобилях. Оборудование автомобилей универсальным санитарным приспособлением для установки носилок (УСП-Г), добавление в кузов автомобиля балласта, смягчающего тряскость автомобиля, укрытие кузовов грузовых автомобилей тентами, обеспечение транспорта подстилочным материалом, одеялами и др. Автобусы могут оснащаться типовым санитарным оборудованием (ТСО) для установки носилок.
При эвакуации важно правильно размещать пораженных в салоне автобуса или кузове автомобиля. Тяжело пораженных, нуждающихся в более щадящих условиях транспортировки, размещают на носилках преимущественно в передних секциях и не выше второго яруса. Носилочные пораженные с транспортными шинами, с гипсовыми повязками размещаются на верхних ярусах. Головной конец носилок должен быть обращен в сторону кабины и находиться на 10-15 см выше ножного, чтобы уменьшать продольное перемещение пораженных в ходе движения транспорта. Легкопораженные (сидячие) размещаются в последнюю очередь на сиденьях (скамьях). Скорость движения автомобилей определяется состоянием дорожного покрытия, видимостью на дорогах, временем года и суток и т.п. и обычно устанавливается в пределах 30-40 км/час.
Таким образом, медицинская эвакуация является слагаемым лечебного процесса и в ходе транспортировки пораженных должна продолжаться борьба за их жизнь. Недопустим взгляд на эвакуацию просто как на вывоз пораженных из зоны бедствия и далее на этапы медицинской эвакуации.
При массовой эвакуации пораженных железнодорожным (водным) транспортом (эвако-санитарными поездами) в местах погрузки оборудуются подъездные пути, простейшие приспособления для обеспечения погрузки (выгрузки) пострадавших (сходни, мостки и др.). При непогоде принимаются меры по защите пораженных от дождя, снега, холода и т.п. При погрузке пораженных на транспорт желательно составлять по фамильный список эвакуированных, записывая номерные знаки автомобилей.
Эвакуация больных из очагов особо опасных инфекционных заболеваний, как правило, не производится или резко ограничена. В случае необходимости её осуществления должно быть обеспечено выполнение требований противоэпидемического режима, с целью недопущения рассеивания инфекции на путях эвакуации: выделение специальных путей эвакуации, без остановочное движение через населенные пункты, по улицам городов; наличие средств дезинфекции в автотранспорте и сбора выделений у больных; сопровождение транспорта медицинским персоналом; организация санитарно-контрольных пунктов при выезде из очагов. Жесткий 16. Организация закладки и изъятия медицинского имущества НЗ.
Организация закладки и изъятия медицинского имущества неприкосновенного запаса (НЗ) — это важный процесс, который должен быть тщательно спланирован и организован. Он включает в себя следующие этапы: Планирование:
Определение необходимого количества медицинского имущества НЗ для обеспечения потребностей населения в случае чрезвычайных ситуаций.
Разработка плана закладки и изъятия имущества с учётом возможных рисков и угроз.
Закладка имущества:
Выбор места хранения имущества НЗ с учётом его доступности, безопасности и условий хранения.
Проведение инвентаризации имущества перед закладкой.
Закладка имущества в соответствии с требованиями к условиям хранения и безопасности.
Изъятие имущества:
Планирование изъятия имущества на основе анализа потребностей и возможностей.
Изъятие имущества в соответствии с планом и требованиями безопасности.
Инвентаризация изъятого имущества и его передача на хранение или использование.
Основные принципы организации закладки и изъятия медицинского имущества НЗ:
Своевременность: Закладка и изъятие должны проводиться своевременно, чтобы обеспечить готовность к чрезвычайным ситуациям.
Безопасность: Хранение и транспортировка имущества должны осуществляться с соблюдением мер безопасности.
Эффективность: Процесс закладки и изъятия должен быть эффективным и экономичным.
Прозрачность: Все операции с имуществом НЗ должны быть прозрачными и документированным
Для реализации этих принципов необходимо разработать соответствующие процедуры и инструкции, а также обеспечить контроль за их выполнением.
Важно помнить, что организация закладки и изъятия медицинского имущества НЗ требует профессионального подхода и соблюдения всех необходимых требований.
Вот несколько конкретных шагов, которые можно предпринять для организации процесса закладки и изъятия:
Определить состав медицинского имущества НЗ, включая перечень медикаментов, оборудования и расходных материалов.
Выбрать место хранения имущества, которое должно быть защищено от внешних воздействий и иметь необходимые условия для хранения.
Разработать план закладки имущества, включающий сроки и порядок проведения работ.
Провести инвентаризацию имущества перед закладкой, чтобы убедиться в его наличии и соответствии требованиям.
Закладывать имущество в соответствии с разработанным планом, соблюдая все требования к условиям хранения.
Вести учёт имущества, находящегося в запасе, и регулярно проводить инвентаризацию.
Разработать план изъятия имущества, учитывая возможные потребности и возможности.
Изъять имущество в соответствии с планом, проведя
Жесткий 17. Организация санитарно-эпидемиологических мероприятий и медицинского контроля в военное время.
Организация санитарно-эпидемиологических мероприятий и медицинского контроля в военное время — это комплекс мер, направленных на обеспечение безопасности и здоровья военнослужащих и гражданского населения.
В условиях военного времени возрастает риск возникновения эпидемий инфекционных заболеваний, распространения отравляющих веществ и других угроз для здоровья людей. Поэтому организация санитарно-эпидемиологической службы становится особенно важной задачей.
Основные задачи санитарно-эпидемиологического обеспечения:
предупреждение заноса инфекционных заболеваний в войска;
активное раннее выявление, изоляция и лечение инфекционных больных;
локализация и ликвидация очагов инфекционных заболеваний;
проведение мероприятий по предупреждению возникновения и распространения массовых неинфекционных заболеваний и отравлений личного состава войск.
Для выполнения этих задач необходимо обеспечить:
готовность медицинских подразделений к проведению санитарно-противоэпидемических (профилактических) мероприятий;
создание запасов медицинского имущества и оборудования;
обучение личного состава правилам поведения в условиях возможного заражения;
контроль за соблюдением санитарных норм и правил размещения, питания, водоснабжения и банно-прачечного обслуживания личного состава.
Санитарно-эпидемиологические мероприятия включают в себя:
дезинфекцию, дезинсекцию и дератизацию помещений, транспорта и местности;
санитарную обработку личного состава;
медицинский контроль за состоянием здоровья личного состава и условиями его жизнедеятельности;
лабораторный контроль за качеством продовольствия, воды и воздуха.
Медицинский контроль включает в себя:
оценку состояния здоровья личного состава;
выявление лиц с признаками инфекционных заболеваний или отравлений;
оказание медицинской помощи заболевшим;
эвакуацию больных в лечебные учреждения.
Организация санитарно-эпидемиологических мероприятий и медицинского контроля осуществляется органами здравоохранения совместно с военными медицинскими службами. Они разрабатывают планы мероприятий, обеспечивают их выполнение и контролируют результаты.
Важно отметить, что в условиях военного времени санитарно-эпидемиологическая служба может столкнуться с рядом трудностей, таких как нехватка ресурсов, отсутствие квалифицированных специалистов и необходимость работать в экстремальных условиях. Однако, несмотря на эти трудности, санитарно-эпидемиологическое обеспечение остаётся одной из важнейших задач военной медицины.
Таким образом, организация санитарно-эпидемиологических мероприятий и медицинского контроля является важным аспектом обеспечения безопасности и здоровья военных и гражданских лиц в условиях военного конфликта. Она требует тщательной подготовки, планирования и координации действий различных служб и ведомств
Очень жесткий 18. Порядок хранения и содержания неприкосновенных запасов медицинского имущества в войсковой части.
Порядок хранения и содержания неприкосновенных запасов медицинского имущества в войсковой части
Хранение и содержание неприкосновенных запасов (НЗ) медицинского имущества в войсковых частях осуществляется в соответствии с требованиями нормативных документов, таких как:
Приказ Министра обороны РФ от 2013 г. № 860 «Об утверждении Руководства по обеспечению военных организаций Вооруженных Сил Российской Федерации медицинским имуществом»;
Руководство по организации обеспечения медицинским имуществом в Вооруженных Силах Российской Федерации;
Инструкция по хранению и содержанию неприкосновенных запасов медицинского имущества.
Основные требования к хранению и содержанию НЗ медицинского имущества:
Хранение и содержание НЗ должно осуществляться в специально оборудованных помещениях, отвечающих требованиям пожарной безопасности, охраны труда и техники безопасности.
Помещения должны быть оснащены системами вентиляции, отопления, освещения и кондиционирования воздуха.
В помещениях должны соблюдаться оптимальные условия хранения медицинского имущества, такие как температура, влажность, освещенность и т.д.
Медицинское имущество должно храниться в упаковке производителя или в специальной таре, обеспечивающей его сохранность.
Должны быть обеспечены меры по защите медицинского имущества от воздействия вредных факторов окружающей среды, таких как пыль, влага, солнечные лучи и т.п.
Должен быть организован учет и контроль за состоянием медицинского имущества, а также своевременное проведение мероприятий по его освежению и замене.
Должна быть обеспечена возможность быстрого и эффективного использования медицинского имущества при возникновении чрезвычайных ситуаций.
Должны соблюдаться правила и сроки хранения различных видов медицинского имущества, установленные нормативными документами.
Должно быть организовано обучение личного состава правилам хранения и использования медицинского имущества.
Должны проводиться регулярные проверки состояния НЗ медицинского имущества и соблюдения требований к его хранению и использованию.
В случае возникновения чрезвычайных ситуаций, связанных с необходимостью использования НЗ медицинского имущества, необходимо обеспечить его быстрое и эффективное использование. Для этого необходимо провести проверку состояния медицинского имущества, определить его пригодность к использованию и организовать выдачу личному составу.
Важно отметить, что порядок хранения и содержания НЗ медицинского имущества может варьироваться в зависимости от конкретных условий и требований, установленных нормативными документами для каждой войсковой части. 19. Виды, задачи медицинской разведки и требования, предъявляемые к ней.
Медицинская разведка – это комплекс мероприятий, проводимых медицинской службой с целью получения данных о медицинской обстановке в районе предстоящих действий или в очагах массовых санитарных потерь.
Виды медицинской разведки:
Биологическая разведка — проводится для своевременного обнаружения применения противником биологического оружия, установления границ очага биологического заражения и осуществления контроля за состоянием территории, подвергшейся биологическому заражению.
Санитарно-эпидемиологическая разведка — организуется для получения сведений о санитарно-эпидемическом состоянии района расположения и действий войск, выявления очагов инфекционных заболеваний и эпизоотий, определения путей их распространения и выявления местных ресурсов, необходимых для проведения противоэпидемических мероприятий.
Медицинская тактическая разведка — ведётся постоянно с целью сбора сведений о противнике, местности, водоисточниках, путях эвакуации и других факторов, которые могут повлиять на организацию медицинского обеспечения войск.
Разведка путей медицинской эвакуации — выявляет дороги, по которым возможно движение транспорта с поражёнными, устанавливает состояние этих дорог, определяет условия проходимости местности вне дорог и выявляет места, удобные для погрузки поражённых на транспорт. Химическая разведка — осуществляется для определения факта и степени химического заражения местности и воздуха, а также для установления границ заражённых районов, направлений распространения облака заражённого воздуха и возможных путей обхода химических очагов.
Инженерная разведка — определяет характер и степень разрушений дорог, мостов, переправ, объём восстановительных работ и необходимое количество сил и средств для их выполнения.
Топографическая разведка — обеспечивает медицинскую службу данными о местности, необходимыми для организации медицинского обеспечения боевых действий войск.
Радиологическая разведка — устанавливает наличие радиоактивного заражения местности, степень заражённости и границы заражённых участков.
Психологическая разведка — изучает морально-психологическое состояние личного состава войск противника, его способность к ведению боевых действий, социально-политическую обстановку в стране.
Задачи медицинской разведки:
Выявление наличия и определение местоположения медицинских учреждений и формирований, определение их коечной ёмкости и специализации, укомплектованности кадрами, возможности использования для оказаниямедицинской помощи своим войскам.
Определение санитарно-гигиенического состояния районов размещения и действия своих войск (водоснабжение, питание, удаление отходов).
Установление наличия и возможности использования местных ресурсов для развёртывания этапов медицинской эвакуации
20. Организация медицинского обеспечения бригады в обороне. Условия деятельности медицинской службы. Вероятные санитарные потери.
Организация медицинского обеспечения бригады в обороне
Медицинское обеспечение бригады в обороне включает в себя комплекс мероприятий, направленных на сохранение жизни и здоровья личного состава, а также на поддержание боеспособности подразделения. Оно осуществляется силами и средствами медицинской службы бригады и включает в себя следующие основные мероприятия:
Развертывание медицинских пунктов:
Медицинский пункт бригады (МПБ) развертывается в районе расположения командного пункта бригады. Он предназначен для оказания первой врачебной помощи раненым и больным.
Медицинские пункты батальонов (МПБ) развертываются в районах расположения батальонов. Они предназначены для оказания доврачебной помощи раненым и эвакуации их в МПБ.
Оказание медицинской помощи:
Первая помощь оказывается непосредственно на поле боя или в ближайшем укрытии. Она заключается в остановке кровотечения, наложении повязок, иммобилизации переломов и т.д.
Доврачебная помощь оказывается в МПБ батальона. Она включает в себя проведение простейших реанимационных мероприятий, обезболивание, транспортную иммобилизацию и т.п.
Первая врачебная помощь оказывается в МПБ бригады. Она предусматривает проведение более сложных хирургических вмешательств, переливание крови и кровезаменителей, противошоковые мероприятия и т.д.
Эвакуация раненых и больных:
Эвакуация раненых и больных из МПБ батальонов осуществляется в МПБ бригады санитарными транспортными средствами.
Из МПБ бригады эвакуация осуществляется в медицинские учреждения вышестоящего звена медицинской службы.
Санитарно-гигиенические и противоэпидемические мероприятия:
Санитарно-гигиеническое обеспечение включает в себя контроль за состоянием воды, продовольствия, мест размещения личного состава и т.д.
Противоэпидемические мероприятия включают в себя профилактику инфекционных заболеваний, дезинфекцию, дезинсекцию и дератизацию.
Медицинская разведка:
Медицинская разведка проводится с целью выявления источников водоснабжения, наличия медицинских учреждений в районе боевых действий и т.п.
Условия деятельности медицинской службы
Деятельность медицинской службы в обороне зависит от следующих условий:
Характер боевых действий:
Наступление противника может привести к увеличению санитарных потерь и усложнению работы медицинской службы.
Оборона позволяет медицинской службе более эффективно оказывать медицинскую помощь и эвакуировать раненых.
Наличие и состояние медицинских средств:
Наличие достаточного количества медицинских средств позволяет оказывать медицинскую помощь в полном объеме.
21. Содержание работы с неприкосновенными запасами медицинского имущества в войсковой части.
Для накопления неприкосновенных запасов используется медицинское имущество:
•выделяемое по планам органов военного управления;
•высвобождаемое в ходе проведения организационных мероприятий и изменения норм накопления (снабжения, запасов);
•текущего обеспечения;
•заготавливаемое в децентрализованном порядке за счет бюджетных ассигнований и внебюджетных источников финансирования.
Потребность в неприкосновенных запасах медицинского имущества определяется по нормам снабжения и запасов медицинского имущества на военное время, утверждаемым Министром обороны Российской Федерации
приказ МО РФ 2012г. № 3740дсп «Об утверждении норм снабжения медицинским имуществом соединений, воинских частей и организаций ВС РФ и запасов на военное время»;
приказ МО РФ 2015г. № 147дсп «Нормы снабжения медицинским имуществом медицинских и фармацевтических организаций (подразделений) ВС РФ на военное время».
Мероприятия по формированию (переформированию) неприкосновенных запасов
медицинского имущества проводятся для приведения их номенклатуры и количества в соответствие с нормами накопления (снабжения, запасов) и осуществляются без снижения боевой готовности медицинской службы воинских частей.
Формирование (переформирование) неприкосновенных запасов медицинского имущества
в воинской части осуществляется соответствующей комиссией, назначенной приказом командира воинской части, по Плану формирования (переформирования) неприкосновенных запасов медицинского имущества, на основании которого составляется заявка на необходимое медицинское имущество, подаваемая в установленном порядке по месту прикрепления воинской части на медицинское снабжение (план формирования – прил. № 1 к приказу МО РФ 2009г. № 444дсп).
Использование неприкосновенных запасов медицинского имущества в порядке их временного изъятия может осуществляться для обеспечения первоочередных работ при ликвидации медико-санитарных последствий чрезвычайных ситуаций.
Временное изъятие неприкосновенных запасов медицинского имущества производится:
•накапливаемых по планам Генерального штаба, — по решению Министра обороны РФ,
•накапливаемых по планам ГВМУ МО РФ, — по решению Министра обороны РФ или начальника Генерального штаба ВС РФ — первого заместителя Министра обороны РФ.
Медицинское имущество, временно изъятое из неприкосновенных запасов, восполняется за счет текущего обеспечения или децентрализованных заготовок в месячный рок после завершения выполнения мероприятий, на обеспечение которых оно изымалось.
Временное изъятие и закладка медицинского имущества из неприкосновенных запасов медицинского имущества оформляются актами закладки (обновления) материальных ценностей ф. 10, о чем докладывается в установленном порядке в органы военного управления, к которым воинские части прикреплены на медицинское снабжение.
Порядок документального оформления движения МИ НЗ определен ст. 97 приказа МО РФ 2013г. № 300дсп «Об утверждении Руководства по учету вооружения, военной, специальной техники и иных материальных ценностей в ВС РФ»;
Воинская часть по согласованию с органом военного управления, к которому она прикреплена на медицинское снабжение, может оставить высвободившееся из неприкосновенных запасов медицинское имущество для текущего обеспечения.
22. Медицинская защита войск от ОМП и неблагоприятных экологических факторов. Цель защиты, основные мероприятия, проводимые медицинской службой дивизии до и после применения ОМП.
Защита от оружия массового поражения представляет собой комплекс тактических и специальных мероприятий, осуществляемых в целях максимального ослабления поражения войск ядерным, химическим и биологическим оружием противника, сохранение боеспособности и обеспечения успешного выполнения боевых задач. Защита от оружия массового поражения организуется командирами всех степеней в любых видах боевой деятельности войск и независимо от того, применяется ОМП или нет.
С целью предупреждений поражения личного состава войск проводятся следующие мероприятия: рассредоточение войск, периодическая смена районов и подготовка путей для маневра, использование защитных и маскирующих свойств местности, предупреждение личного состава войск о непосредственной угрозе и начале применения противником ОМП, оповещение о радиоактивном и химическом заражении, проведение специальных медицинских профилактических мероприятий.
Мероприятия медицинской службы по защите личного состава войск от оружия массового поражения
А. До применения ОМП:
Обеспечение личного состава войск и медицинских пунктов личными средствами защиты.
Участие в обучении личного состава способами защиты и пользованию индивидуальными медицинскими средствами защиты, а также выполнению спасательных работ в очаге.
Организация и проведение специальных санитарно-гигиенических и 0противоэпидемических мероприятий.
Участие в прогнозировании бактериологического нападения.
Участие в разработке плана защиты войск от оружия массового поражения.
Выделение сил и средств медицинской службы для отряда ликвидации последствий (ОЛП) применения противником оружия массового поражения и содержания их в постоянной готовности к работе в очагах.
Участие в морально-психологической подготовке войск.
Б. После применения ОМП:
Контроль выделения сил и средств медицинской службы в состав ОЛП.
Участие в спасательных работах, организации и проведении ЛЭМ и изоляционно-ограничительных мероприятий.
Организация наблюдения за военнослужащими, которые подвергались воздействию ионизирующего излучения и других поражающих факторов, но сохранили боеспособность и не нуждаются в направлении на стационарное лечение.
Контроль качества санитарной обработки личного состава, а также за полнотой дезинфекции обмундирования и вооружения.
Участие в контроле за качеством специальной обработки зараженного продовольствия, воды и выдача экспертных заключений о возможности их использования.
Контроль за приготовлением и приемом пищи в зараженной местности.
Проведение санитарно-эпидемиологической разведки и наблюдения с оценкой санитарно-эпидемического состояния войск и районов боевых действий, иммунизации и экстренной профилактики личного состава, раненых и больных на этапах медицинской эвакуации.
Осуществление специфической индикации бактериологического оружия в сокращенном объеме (СЭЛ дивизии).
Проведение противоэпидемических мероприятий в условиях обсервации и карантина.
Перевод этапов медицинской эвакуации на строгий противоэпидемический режим работы.
Усиление санитарного надзора за всеми сторонами жизни и деятельности войск.
Участие совместно с химической службой в прогнозировании и оценке бактериологической обстановки и представление командованию предложений по действию войск в сложившихся условиях.
Обучение личного состава мерам профилактики при действиях на зараженной местности.
Восстановление боеспособности медицинских частей и подразделений.
Контроль качества дезактивации, дегазации, дезинфекции и специальной обработки, проводимой химическими войсками РХБЗ.
Дообеспечение личного состава и этапов медицинской эвакуации средствами медицинской защиты до установленных норм и обучение правилам их использования.
23. Понятие о комплекте медицинского имущества. Классификация комплектов.
Комплектом называется совокупность предметов медицинского имущества, упакованная в
специальную тару, регламентированная по составу и количеству, предназначенная для оснащения функциональных подразделений учреждений и формирований службы медицины катастроф. В него могут входить лекарственные средства и медицинская техника различных групп и другое имущество.
Комплекты медицинского имущества подразделяются на функциональные и специального
назначения.
Функциональные комплекты предназначены для обеспечения работы соответствующих
функциональных подразделений этапа мед. эвакуации. В состав этих комплектов входит как расходное, так и инвентарное имущество.
Функциональные комплекты подразделяются на:
• комплекты для оказания видов медицинской помощи (ВФ – фельдшерский, В-1 – перевязочная большая, АП-2 – автоперевязочная, В-2 – приемно-сортировочная );
• комплекты госпитальные (Г-12 – палатный, Г-13 – предметы ухода);
• комплекты для специальных кабинетов, лабораторий и др. (ЗВ – стоматологический, В4 – аптека, Л-1 – лаборатория).
Комплекты специального назначения используются для оперативного снабжения медицинским имуществом формирований и учреждений в период ликвидации ЧС. Эти комплекты содержат лекарственные средства, перевязочные материалы и другое расходное медицинское имущество для оказания помощи определенному контингенту раненых, больных, пораженных.
Выделяют следующие комплекты специального назначения:
• комплекты перевязочных средств и шин (Б-1 – перевязочные средства стерильные, Б-2
– шины);
• комплекты противочумной одежды (ПЧО – противочумная одежда);
• комплекты документации медицинского учета и отчетности (БК – книги, бланки).
24. Развитие организационных форм медицинского обеспечения войск в военное время. Вклад Н.И.ПИРОГОВА, В.А.ОППЕЛЯ, Б.К.ЛЕОНАРДОВА и других ученых в развитие организационных основ отечественной и мировой военной медицины.
Одной из важнейших дисциплин военной медицины является организация медицинского обеспечения войск (далее - ОМОВ) -военно-медицинская наука об организации медицинского обеспечения Вооруженных Сил в мирное и военное время.
Выделение ОМОВ в самостоятельную научную дисциплину, а, как следствие, и в отрасль военной медицины происходило в конце XIX - начале XX веков. Ее становление и развитие диктовалось настоятельными запросами и требованиями военно-медицинской практики. Одной из основных причин, обусловивших необходимость научного становления и постоянного совершенствования ОМОВ, является бурное развитие военной и медицинской техники, оборудования и всевозможных технологий, используемых в вооруженных силах, и, как следствие, связанное с этим усложнение организации вооруженных сил и способов ведения боевых действий. Процесс развития и усложнения военного дела потребовал всестороннего изучения опыта медицинского обеспечения войск в минувших войнах и вооруженных конфликтах, проведения всестороннего анализа и оперативного внедрения научно обоснованных новых подходов, форм и методов в систему организации медицинского обеспечения войск.
Не меньшее значение имеют и огромные успехи медицинской науки, повлекшие за собой усложнение методов оказания медицинской помощи и лечения раненых на войне.
В 1885 году в Москве И.Д.Сарычевым была защищена первая в области организации и тактики медицинской службы диссертация на степень доктора медицины - «Об организации первой медицинской помощи раненым». В конце XIX - начале XX века в зарубежной и отечественной военно-медицинской литературе уже применяют термин для обозначения этой новой отрасли военной медицины - «тактика медицинская» или «санитарная тактика».
Основоположником научного изучения организации и тактики медицинской службы является Н.И. Пирогов, который убедительно обосновал, что «вся суть санитарного дела на войне - администрация» то есть организация медицинского обеспечения войск. Н.И. Пирогов писал: «Для нас в терапии и хирургии без хорошей администрации и в мирное время толку мало, а в таких катастрофах, как война, и подавно».
Участвуя в Крымской войне 1853-1856 годов, во франко-прусской войне 1870-1871 годов, в русско-турецкой войне 18771878 годов, Н.И.Пирогов имел возможность непосредственно ознакомиться с разнообразными условиями военной обстановки и их влиянием на деятельность медицинской службы. Личный опыт работы в полевых лечебных учреждениях позволил Н.И.Пирогову выявить, какое большое значение имеет правильная организация медицинского обеспечения войск для работы военных врачей и результатов лечения раненых и больных. Труды Н.И.Пирогова заложили твёрдую научную основу для последующего развития теории организации медицинского обеспечения войск и до настоящего времени не утратили своего значения.
1916 г. – В.А. Оппель впервые обосновал необходимость тесной связи лечебных и эвакуационных мероприятий в единую систему и назвал ее этапным лечением.
Согласно совместному Постановлению Народных комиссариатов по военным делам и здравоохранению от 10 сентября 1918 г. все эвакуационное дело было передано в введение медицинской службы Красной Армии. В «Руководстве по санитарной эвакуации в РККА» от 1929 г. впервые были регламентированы основные принципы этапного лечения – преемственность, последовательность и своевременность в оказании медицинской помощи и лечении, т.е. принцип эвакуации “ на себя ,,
1931 г. – Б.К.Леонардов обосновал необходимость перестройки системы этапного лечения на основе эвакуации раненых и больных по назначению.
25. Организация розыска, сбора раненых, оказания им первой помощи, выноса и вывоза с поля боя в наступательном бою.
При подготовке наступления командир медицинского взвода батальона получает от командира батальона, от начальника медицинской службы полка указания о месте расположения медицинского взвода полка к началу наступления и о предполагаемом перемещении его в ходе боя, о путях эвакуации, об организации сбора раненых при выдвижении на рубеж атаки и в ходе боя, о средствах сбора и эвакуации раненых, направляемых в батальон, опорядке снабжения медицинским имуществом в ходе боя, о наиболее важных мероприятиях медслужбы по защите от оружия массового поражения, о санитарно-гигиенических и противоэпидемических мероприятиях и порядке связи.
В наступательном бою медицинский пункт батальона, как правило, работает “сходу”, т. е. непрерывно перемещаясь за наступающими ротами, делает короткие остановки около раненых, вынесенных на ось перемещения МВБ и сконцентрированных в так называемых укрупненных “гнездах”, и, при необходимости, оказывает им доврачебную помощь
Насыщение войск боевой техникой, высокие темпы наступления, массовые санитарные потери определяют необходимость быстрейшего сбора раненых и больных, их укрытия и вывоза с поля боя с тем, чтобы исключить возможность гибели от повторного поражения, а также под колесами и гусеницами своей техники.
26. Медико-техническая характеристика индивидуального медицинского оснащения.
Индивидуальное медицинское оснащение — это предметы медицинского имущества, предназначенные для профилактики поражений и оказания первой медицинской помощи в порядке само- и взаимопомощи.
Основные предметы индивидуального медицинского оснащения:
Аптечка индивидуальная. Содержит средство для обезболивания и лекарственные препараты, антибиотики, средство для обеззараживания воды, салфетки дезинфицирующие и противоожоговые, очиститель воды индивидуальный.
Пакет перевязочный индивидуальный. Предназначен для закрытия ран и ожогов при оказании само- и взаимопомощи.
Индивидуальный противохимический пакет – ИПП-8, ИПП-10. Состоит из пропитанного защитно-дегазирующей рецептурой тампона, размещённого в герметично заваренном плёнковом конверте.
+ Емкость полимерная для кровезаменителей со встроенной системой переливания
Аптечка индивидуальная. АИ
Содержит противоболевое средство (2% р-р промедола в шприц-тюбике по 1 мл), средство при отравлении ФОВ (афин в шприц-тюбике по 1 мл), средство для профилактики отравлений ФОВ ("Препарат П-10М"), радиозащитное средство (цистамин в табл. по 0,2), антибиотик (доксициклина гидрохлорид в табл. по 0,1), противорвотное средство (этаперазин в табл. по 0,006), антисептическое средство (йода 5% спиртовой р-р по 1 мл), средство для обеззараживания воды ("Пантоцид" в табл. по 0,0082).
Пакет перевязочный индивидуальный
Состоит из бинта (10 см х 7 м) и двух прошитых ватно-марлевых подушечек (16 х 18 см), сложенных в два раза. Одна из подушечек укреплена на бинте неподвижно, другую можно легко перемещать.
Применение пакета перевязочного индивидуального для оказания первой помощи:
1.Если повязку накладывают на одну рану, вторую подушечку следует уложить поверх первой.
2. Если повязку накладывают на две раны, то подвижную подушечку отодвигают от неподвижной на такое расстояние, чтобы можно было закрыть обе раны.
3. Подушечки удерживают на ранах с помощью бинта.
4. Конец бинта закрепляют булавкой на поверхности повязки или завязывают.
5. Наружную прорезиненную оболочку ППИ применяют для наложения окклюзионной повязки при проникающем ранении грудной клетки. Окклюзионная повязка: накладывается с применением перевязочного пакета индивидуального (ППИ) при проникающих ранениях грудной клетки. Повязка препятствует засасыванию воздуха в плевральную полость при дыхании.
Индивидуальный противохимический пакет ИПП-8.
Рассчитан на оказание первой помощи в порядке само- и взаимопомощи при поражении капельно-жидкими отравляющими веществами. Обеспечивает проведение частичной санитарной обработки открытых участков кожных покровов и непосредственно прилегающих к ним участков обмундирования, зараженных капельно-жидкими отравляющими веществами.
Состоит из плоского стеклянного флакона емкостью 200 мл, заполненного универсальным дегазирующим раствором, четырех ватно-марлевых тампонов и памятки о правилах использования пакета. Количество дегазатора во флаконе обеспечивает обработку 1500-2000 см2 поверхности тела. Упаковка - полиэтиленовая оболочка. Масса - 250 г.
ИПП-10.
Обеспечивает предварительную защиту личного состава от поражения отравляющими веществами вероятного противника и последующую дегазацию открытых участков кожных покровов и прилегающего к ним обмундирования при температуре от -200 С до +400 С; нанесение рецептуры на кожные покровы до заражения позволяет отсрочить их последующую дегазацию на 15 минут. Содержит: 185 мл защитно-дегазирующей рецептуры. Упаковка - алюминиевый баллон. Масса - 240 г.
Емкость полимерная для кровезаменителей со встроенной системой переливания
Предназначена для осуществления противошоковых мероприятий на месте получения травмы или ранения. Конструктивные элементы изделия позволяют осуществлять инфузию кровезамещающего раствора без использования стоек - наличие пневмоманжеты позволяет проводить инфузию во время эвакуации раненного любым видом транспорта (самолет, автомобиль и т.д.) – то есть в горизонтальном положении.
27. Медицинская рота бригады: задачи, схема развертывания, назначение функциональных подразделений.
Медицинская рота полка (бригады) является одним из основных подразделений медицинской службы войскового звена. Она предназначена для всестороннего медицинского обеспечения полка (бригады).
Задачи:
поддержание постоянной готовности роты к выполнению возложенных на нее задач;
развертывание и организация работы медицинского пункта полка (бригады);
усиление силами и средствами медицинской службы подразделений полка (бригады);
эвакуация раненых и больных из подразделений полка (бригады) или непосредственно из очагов (районов) массовых санитарных потерь, из медицинских пунктов (взводов) батальонов и дивизионов в медицинский пункт полка (бригады);
прием, медицинская сортировка, регистрация поступающих раненых и больных;
временная изоляция инфекционных больных;
частичная санитарная обработка раненых и больных, зараженных радиоактивными, отравляющими, высокотоксичными веществами и биологическими средствами, дезактивация, дегазация и дезинфекция обмундирования и доставивших их транспортных средств;
оказание первой врачебной помощи раненым и больным;
контроль качества первой и доврачебной помощи, оказываемой в подразделениях полка (бригады), и устранение дефектов ее оказания;
предэвакуационная подготовка раненых и больных, нуждающихся в дальнейшей эвакуации;
проведение психопрофилактических мероприятий среди личного состава полка (бригады), участвующего в боевых действиях;
организация медицинского контроля за условиями военного труда, соблюдением установленных норм и правил размещения, питания, водоснабжения, обитаемости, банно-прачечного обслуживания личного состава;
проведение в установленном объеме санитарно-противоэпидемических (профилактических) мероприятий в полку (бригаде);
медицинская защита личного состава медицинской роты и находящихся в ней раненых и больных от поражающих факторов радиационной, химической и биологической природы;
защита, охрана и оборона роты;
обеспечение подразделений полка (бригады) медицинским имуществом;
ведение медицинской разведки в районе дислокации роты и на путях эвакуации;
проведение боевой и специальной подготовки личного состава роты;
ведение медицинского учета и отчетности.
Схема развертывания.
Медицинская рота бригады развёртывается распоряжением начальника медицинской службы бригады. Она может располагаться в палатках, различного рода укрытиях, приспособленных помещениях.
В соответствии со схемой развёртывания в составе медицинской роты развёртываются следующие функциональные подразделения:
Приёмно-эвакуационное отделение: сортировочный пост, сортировочная площадка, сортировочная для легко раненых, сортировочная для тяжело раненых и раненых средней степени тяжести, эвакуационная.
Отделение специальной обработки.
Операционно-перевязочное отделение: предоперационная, операционная, противошоковая, перевязочная для легко раненых на базе автоперевязочной.
Госпитальное отделение: палаты интенсивной терапии, изоляторы, лаборатория, стоматологический и рентгеновский кабинеты.
Отделение медицинского снабжения (аптека).
Назначение функциональных подразделений
Функциональные подразделения медицинской роты и их назначение:
Медицинский взвод. Основное подразделение роты. Предназначено для приёма, регистрации, медицинской сортировки, оказания раненым и больным первой врачебной и квалифицированной медицинской помощи в установленном объёме.
Отделение медицинского снабжения. Предназначено для приёма, хранения и учёта медицинского имущества и техники, снабжения им функциональных подразделений роты и медицинских пунктов подразделений бригады.
Отделение сбора и эвакуации раненых. Предназначено для усиления медицинских подразделений бригады силами и средствами для вывоза раненых и больных с поля боя и из очагов массовых санитарных потерь, а также эвакуации из медицинских подразделений в роту, а при возможности и целесообразности в лечебные организации.
Взвод материального обеспечения. Предназначен для снабжения роты всеми видами материально-технических средств.
Отделение связи. Обеспечивает связь с медицинскими ротами (пунктами) полков, командованием бригады и старшим медицинским начальником.
28. Особенности организации медицинского обеспечения бригады в наступательном бою.
Принципы и организация медицинского обеспечения бригады (полка) в наступлении главным образом определяется условиями обстановки, которые складываются при подготовке и в ходе боевых действий.
Особенности организации медицинского обеспечения бригады в наступательном бою:
Чёткое планирование медицинского обеспечения и своевременная подготовка медицинской службы.
Тщательное проведение медицинской разведки при подготовке и в ходе наступления.
Своевременные розыск, сбор раненых, оказание им первой медицинской помощи на поле боя и в очагах массовых санитарных потерь, их вывоз (вынос) с поля боя и эвакуация.
Маневр подразделениями и частями медицинской службы с целью их приближения к районам санитарных потерь и развёртывания для оказания соответствующих видов медицинской помощи.
Усиление нижестоящего звена медицинской службы необходимыми силами и средствами.
Установление объёма медицинской помощи, соответствующего обстановке и обеспечивающего возможно раннее оказание первой врачебной и квалифицированной медицинской помощи всем нуждающимся в ней раненым.
Создание, своевременное использование и восстановление резерва сил и средств медицинской службы.
Проведение санитарно-гигиенических и противоэпидемических мероприятий при подготовке к наступлению и в ходе боя.
Создание запасов медицинского имущества и своевременный подвоз его в части.
Чёткое управление медицинской службой, особенно в динамике наступательного боя.
Успех медицинского обеспечения в наступлении возможен только в том случае, если начальник медицинской службы бригады, начальники медицинских взводов и санитарные инструкторы рот постоянно будут знать боевую и медицинскую обстановку в части их касающейся.
29. Классификация и предназначение подвижной медицинской и санитарной техники.
Подвижные средства и комплексы медицинского назначения — это специально сконструированные виды санитарного транспорта или транспортные средства, приспособленные для оказания медицинской и санитарной помощи, перевозки больных, пострадавших, медицинского персонала и медицинского имущества
К основным видам подвижных средств и комплексов медицинского назначения относятся:
Специальный санитарный транспорт службы скорой медицинской помощи.
Транспортные средства для выездных врачебных бригад, оснащённые укладками с наборами инструментов, приборов и портативного оборудования.
Специализированные подвижные медицинские кабинеты, лаборатории и специальные установки на шасси различных транспортных средств, предназначенные для оказания квалифицированной лечебно-профилактической помощи и санитарно-эпидемиологических исследований.
Подвижные комплексы медицинского назначения (системы диспансерного обследования, поликлиники, госпитали).
Примеры:
Автоперевязочная АП-2 предназначена для оказания первой врачебной помощи раненым и больным в полевых условиях.
Устройство и основное оборудование. Автоперевязочная состоит из собственно перевязочной, смонтированной в специальном кузове-фургоне на шасси автомобиля повышенной проходимости ГАЗ-66, предперевязочной и эвакуационной - в двух пристегивающихся к кузову-фургону каркасных палатках. Основное оборудование: стол перевязочный механизированный с электрогидравлическим приводом и комплект автоперевязочная АП-2 (аппараты ДП-11 и КИ-4, комплекты Б-1 и Б-2, наборы перевязочные (большой и малый), станки СП-6, комплект походной мебели, носилки, умывальник, подставки под носилки, баллон с кислородом на 40 л и т.д.
Подвижный комплекс врачебной помощи ПК ВП предлагается для замены автоперевязочной АП-2. Обеспечивает оказание первой врачебной помощи раненым в условиях боевых действий войск и пострадавшим в чрезвычайных ситуациях мирного времени. Предназначен для приема и сортировки пораженных, а также оказания им первой врачебной помощи в расширенном объеме. В отличие от автоперевязочной АП-2, в нем предусмотрена, при необходимости, работа хирурга и анестезиолога.
Состоит из 2-х специальных модулей - подвижной перевязочной и подвижной сортировочно-эвакуационной в кузовах-контейнерах на шасси автомобилей и сопрягаемых с ними пневмокаркасных сооружений, 2-х грузовых автомобилей. Подвижная база - автомобиль КамАЗ-43 1 1.4. В комплекс входит оборудование для развертывания элементов этапа медицинской эвакуации (сортировочного поста, сортировочной площадки, изолятора, площадки для частичной санитарной обработки). Запас расходного медицинского имущества на 2 суток непрерывной автономной работы. В комплект установки также входят генератор кислорода и установка обеззараживания воздуха. В комплексе имеется ранее перечисленное медицинское оснащение автоперевязочной АП-2, а также бестеневые светильники, многофункциональный наркозно-дыхательный аппарат «фаза-5 », электрокардиограф, монитор, автономный источник получения медицинского кислорода, термохимический генератор «Тополь», наборы медицинских инструментов для венесекции, торакоцентеза, ампутации конечностей и др. Для обеспечения оптимальной работы медицинского персонала и размещения пораженных в комплексе используются автономные системы жизнеобеспечения. Транспортирование палаток, выносного оборудования и электроагрегатов осуществляется двумя дополнительными автомобилями.
Пропускная способность 15-20 чел/час, эваковместимость- 53 чел, обслуживающий персонал 12 чел.
По видам передвижения различают:
автомобильный, водный, железнодорожный и воздушный санитарный транспорт.
Основные требования к подвижным средствам и комплексам медицинского назначения:
оснащённость необходимым оборудованием и медицинским имуществом;
удобство погрузки и выгрузки пострадавших и больных, наличие возможности оказания им в случае необходимости медицинской помощи во время транспортировки, размещение эвакуируемых в максимально щадящем положении;
обеспечение удобства работы медперсонала в пути.
30. Организация работы отдельного медицинского батальона в обороне.
Отдельный медицинский батальон (ОМедБ) в обороне развёртывается в расположении батальонного района обороны на основном пути выноса (вывоза) поражённых, используя либо простейшие укрытия, либо типовые убежища.
Задачи ОМедБ в обороне:
эвакуация поражённых (раненых) и больных из полковых медицинских пунктов или из районов массовых санитарных потерь;
оказание первой врачебной медицинской помощи;
подготовка раненых, поражённых и больных к эвакуации в госпитали;
лечение легкораненых и легкобольных (со сроком излечения от 5 до 10 суток);
проведение санитарно-гигиенических и противоэпидемических мероприятий в войсках и в полосе действий соединения;
мероприятия по защите войск от оружия массового поражения и по ликвидации последствий его применения;
снабжение войсковых частей и медицинских подразделений соединения медицинским имуществом;
подготовка медицинского состава по предназначению.
На марше и при движении батальона в предбоевых порядках ОМедБ следует за ним, осуществляя сбор поражённых по маршруту движения и оказание им медицинской помощи с последующей эвакуацией.
При возникновении очагов массового поражения ОМедБ участвует в спасательных работах и организует вынос и вывоз поражённых в ближайшие полковые медпункты. 31. Задачи медицинского взвода мотострелкового (танкового) батальона и организация его работы в наступательном и оборонительном бою.
На медицинскую службу мотострелкового батальона (роты) возлагаются следующие задачи:
•розыск раненых и больных на поле боя, оказание им первой помощи, сбор, вывоз (вынос) пострадавших с поля боя и из очагов массовых санитарных потерь своевременное оказание им доврачебной помощи и подготовка к дальнейшей эвакуации в тыл;
•осуществление медицинского контроля за состоянием здоровья личного состава роты (батальона), проведение мероприятий по его сохранению и укреплению, контроль за соблюдением санитарногигиенических правил в роте (батальоне) принятие мер по предупреждению возникновения и распространения инфекционных заболеваний, а также мероприятий по медицинской защите личного состава роты (батальона) от неблагоприятных условий и факторов боевой деятельности и внешней среды;
•медицинская разведка в районе расположения и действий роты (батальона);
•обеспечение личного состава роты (батальона) средствами профилактики и оказания первой помощи;
•обеспечение санитаров-стрелков, санитаров, водителей-санитаров, санинструкторов медицинским имуществом.
Медицинская служба в мотострелковом батальоне представлена медицинским взводом. Возглавляет медицинскую службу начальник медицинской службы батальона. В каждой роте имеется санитарный инструктор роты. В каждом взводе имеется санитар-стрелок. На оснащении санитарного инструктора роты находится сумка медицинская войсковая, лямка медицинская носилочная (специальная), нарукавный знак Красного Креста, накидка медицинская. На оснащении санитара-стрелка, санитара, санитара-водителя находится сумка медицинская санитара.
Медицинский взвод мотострелкового батальона возглавляет командир взвода
– фельдшер. В составе взвода имеется: отделение медицинской помощи (6 человек) и отделение сбора и эвакуации раненых (6 человек). Всего в медицинском взводе батальона может быть 12 человек (табл. 4).
Силами медицинского взвода развертывается медицинский пункт батальона
и решается главная задача: розыск и сбор раненых на поле боя, оказание им первой и доврачебной помощи, их вывоз (вынос) на посты санитарного транспорта (в медицинский пункт батальона).
Бронированные медицинские машины БММ-1 на базе БТР-80 используются для эвакуации раненых с поля боя в медицинский пункт батальона, или на пост санитарного транспорта. Организационно они входят в отделении сбора
иэвакуации раненых.
Командир медицинского взвода мотострелкового батальона подчиняется командиру батальона, а по специальным вопросам выполняет распоряжения начальника медицинской службы полка (бригады).
32. Организация медицинского обеспечения бригады при форсировании водных преград. Условия деятельности медицинской службы. Вероятные санитарные потери. Содержание подготовительных мероприятий.
При организации медицинского обеспечения форсирования водной преграды необходимо учитывать:
1)способ форсирования водной преграды (с ходу с подготовкой форсирования еще до подхода частей к водной преграде, с развертыванием главных сил у водной преграды после дополнительной подготовки в короткие сроки или после всесторонней подготовки);
2)характер водной преграды и построение обороны противника;
3)организацию форсирования водной преграды.
В решении на медицинское обеспечение форсирования определяют:
1)порядок высвобождения медицинских подразделений бригады от раненых и больных;
2)организация медицинского обеспечения подразделений бригады на своем берегу;
3)порядок переправы сил и средств медицинской службы на противоположный берег;
4)усиление подразделений медицинской службы, обеспечение их средствами для обогрева раненых и больных;
5)организация эвакуации раненых и больных через водную преграду.
6)Личный состав привлекаемый для переправы раненых и больных должны быть обучены технике их погрузки на переправочные средства и последующей выгрузке, приемам спасения утопающих и оказания им первой помощи.
7)На участках форсирования бригады и у мостовой переправы на своем берегу развертываются медицинские пункты переправ.
8)В состав медицинского пункта переправы включаются:
9)врач, фельдшер, санитарный инструктор, два санитара, транспорт для эвакуации раненых и больных, имущество, обеспечивающее оказание первой врачебной помощи.
10)В районе переправы танков создаются спасательные команды на катерах. Состав спасательной команды на катере: врач, водолаз, на
берегу – тягач.
На медицинские пункты переправ возлагается задача:
1)переправы раненых и больных с противоположного берега;
2)приема раненых и больных с противоположного берега;
3)регистрация раненых и больных;
4)оказание первой врачебной помощи;
5)подготовка к дальнейшей эвакуации.
Медицинские пункты переправ продолжают работу до развертывания медицинских подразделений на противоположном берегу.
Эвакуацию раненых и больных из медицинских пунктов переправ на этап квалифицированной медицинской помощи организует старший медицинский начальник с использованием подчиненных ему средств.
Медицинские взвода батальонов переправляются со своими подразделениями.
Медицинская рота бригады переправляется по мостовой переправе в соответствии с графиком переправы и развертывается на противоположном берегу с выполнением бригадой ближайшей задачи.
При развитии наступления на противоположном берегу, его медицинское обеспечение организуется в соответствии с принципами, принятыми для наступления.
Условия деятельности медицинской службы:
Форсирование – это преодоление водной преграды, противоположный берег которой обороняется противником.
Преодоление войсками водной преграды без активного противодействия противника называется переправой.
Переправы танков по дну – использование участков реки, приспособленных для переправы танков по дну своим ходом с использованием специального оборудования.
Географические природные факторы
Время года и характеристика водной преграды - её ширина, глубина, скорость течения определяют потребность в средствах для переправы раненых. Состояние берегов и дна, наличие бродов - организацию переправы раненых и больных. Наличие и состояние гидротехнических сооружений. Оперативно-тактические и медико-тактические факторы При наступлении организация медицинского обеспечения всех элементов
боевого порядка бригады разделяется на три этапа: 1) на своем берегу; 2) в ходе форсирования; 3) при развитии наступления на противоположном берегу.
При затруднении эвакуации раненых с плацдарма создаётся повышенный запас материальных средств и медицинского имущества на этапах медицинской эвакуации, а также запасов индивидуальных средств медицинской защиты у личного состава.
Нарушение непрерывности эвакуации раненых и больных с плацдарма могут вызвать необходимость расширения объема оказываемой им медицинской помощи.

33. Медицинское оснащение и его характеристика санитара, санитарного инструктора, фельдшера.
Аптечка первой помощи индивидуальная АППИ – ((у 100% личного состава, теоретически должна быть и у медиков)) (код КВТ МО — T2 21 0420 3) предназначается для оснащения личного состава и рассчитана на оказание первой помощи одному раненому в порядке само- и взаимопомощи.
• Аптечка АППИ, исходя из предполагаемого характера боевых действий (с применением только обычных средств поражения или с вероятностью применения ядерного, химического, бактериологического (биологического) и токсинного оружия), имеет два варианта комплектации (поставки).
Впервом варианте комплектации аптечки предусматривается наличие лекарственных препаратов и медицинских изделий для:
- временной остановки наружного кровотечения, в т.ч. массивного при ранениях шеи, подмышечной области, паха, ягодиц; - обработки окружности раны, наложения первичной асептической и окклюзионной повязки;
- обеззараживания индивидуального запаса воды; - дегазации зараженных участков кожи и прилегающих участков обмундирования (блок № 1).
Вблоке №1 АППИ содержатся:
•индивидуальные средства медицинской защиты (пакет перевязочный медицинский индивидуальный стерильный, два пакета противохимических индивидуальных),
•средство для обеззараживания воды в таблетках (типа «Аквабриз-2»),
•жгут кровоостанавливающий и средство перевязочное гемостатическое стерильное «Гемостоп» 50 г в упаковке.
•При необходимости аптечка АППИ доукомплектовывается лекарственными препаратами для обезболивания при травмах, ранениях и ожогах; антидотной терапии при поражении ФОВ; профилактики развития раневой инфекции и поражений БС, а также тошноты и рвоты (блок № 2).
Вблоке №2 АППИ содержатся лекарственные препараты
-противорвотное средство — ондансетрон (препарат «Латран») 0,004 в таблетке, 10 штук в упаковке;
-профилактическое радиозащитное средство — препарат Б-190 0,15 в таблетке, 10 штук в упаковке;
-антисептик — йод 5% спиртовой раствор по 1 мл в ампуле;
-противобактериальное средство (антибиотик) - доксициклин 0,1 активного вещества в капсуле, 10 штук в упаковке;
-обезболивающее средство—бупренорфина 0,03% раствор для инъекций по 1 мл в шприцтюбике;
-антидот ФОВ - пеликсим, раствор для инъекций по 1 мл в шприц-тюбике.
•Эти препараты упаковываются в жесткий пластмассовый футляр оранжевого цвета размером 103x91 х22 мм, который вставляется в чехол аптечки.
•С помощью пакета перевязочного медицинского индивидуального стерильного
обеспечивается наложение первичной асептической повязки на рану или ожоговую поверхность.
•Он состоит из повязки (ватно-марлевая неподвижная подушечка, ватномарлевая подвижная подушечка, марлевый бинт размером 10 см х 7 м, безопасной булавки, внутренней упаковки из пергамента или подпергамента и наружной прорезиненной оболочки.
•Подушечки накладываются на травмированный участок сторонами, прошитыми белой ниткой, одна возле другой (в один слой) или одна на другую (в два слоя) и забинтовываются так, чтобы последующим ходом бинта перекрывался наполовину предыдущий ход бинта, а затем закрепляются булавкой.
•Пакет противохимический индивидуальный ИПП-11 представляет собой плоскую герметичную упаковку из ламинированной фольги, в которой находятся четыре тампона, пропитанные полидегазирующей рецептурой. Оригинальное техническое решение пакета позволяет быстро, в течение 5—10 с, проводить частичную санитарную обработку открытых кожных покровов (лица, кистей рук) и прилегающего к ним обмундирования.
•Средство для обеззараживания воды в таблетках (типа «Аквабриз-2» с содержанием натриевой соли дихлоризоциануровой кислоты 3,6 мг и количеством выделяемого активного хлора 2,0 мг, 10 таблеток в упаковке) применяется для обеззараживания питьевой воды, а также воды из природных водоемов, колодцев и подземных источников. При растворении средства в воду выделяется активный хлор, под действием которого она обеззараживается (благодаря бактерицидному, вирулицидному и фунгицидному действию хлора). С помощью 1 таблетки в течение 30 мин после ее растворения обеззараживается 1 л воды.
•Жгут кровоостанавливающий применяется для временной остановки артериальных и венозных кровотечений на конечностях.
•Средство перевязочное гемостатическое стерильное «Гемостоп™» применяется для остановки массированных кровотечений при ранениях шеи, подмышечной области, паха, ягодиц, когда применение жгута кровоостанавливающего малоэффективно.
•Ондансетрон (0,004 в таблетке, 10 штук в упаковке) применяется для профилактики первичной реакции при угрозе облучения или же сразу после него, а также при появлении тошноты в результате контузии или травмы, в разовой дозе 0,008 (2 таблетки) за 20-30 мин - 1 ч до или сразу после лучевого воздействия.
•Препарат Б-190 (0,15 в таблетке, 10 штук в упаковке) применяется как профилактическое радиозащитное средство при прогнозировании доз облучения, вызывающих развитие острой лучевой болезни, внутрь в дозе 0,45 г (3 таблетки) за 15—20 мин до предполагаемого облучения. Допускается повторный прием препарата с интервалом в 1 ч. Совместим с препаратами, применяемыми для купирования первичной реакции на облучение.
•Йода по 1 мл в ампуле 5% спиртовой раствор применяется для обработки окружности раны и профилактики развития раневой инфекции.
•Доксициклин (0,1 активного вещества в таблетке, 10 штук в упаковке) применятся при угрозе поражений БС, а также при ранениях и ожогах для профилактики раневой инфекции. Принимаются одновременно 2 таблетки, а через 12 ч - еще 2 таблетки.
•Бупренорфин (0,03% раствор для инъекций по 1 мл в шприц-тюбике) применяется для купирования болевого синдрома, развивающегося при травматическом или ожоговом шоке. Вводится подкожно или внутримышечно.
•Пеликсим (раствор для инъекций по 1 мл в шприц-тюбике) применяется при первых признаках поражения ФОВ – затрудненном дыхании, появлении миофибрилляций, слюнотечения и нарушении зрения. Вводится подкожно или внутримышечно.
Сумка первой помощи СПП (код КВТ МО — Т2 23 0451 3) предназначается для оснащения санитара, стрелка-санитара, водителя-санитара и санитарного инструктора. Рассчитана на оказание первой помощи; по расходному имуществу - на 30 раненых.
Обеспечивает
-проведение антидотной терапии при поражении ФОВ;
-временную остановку наружного кровотечения, в т.ч массивного при ранениях шеи, подмышечной области, паха, ягодиц;
-профилактику и купирование тошноты и рвоты;
-профилактику раневой инфекции и поражений БС;
-снятие головной боли;
-обработку окружности раны и промывание глаз антисептиком;
-инфузионную терапию;
-купирование сердечного приступа;
-наложение первичной асептической повязки на рану или ожоговую поверхность;
-проведение дегазации зараженных участков кожи и прилегающих участков обмундирования;
-профилактику поражений и оказание неотложной помощи при отравлении угарным газом и другими продуктами горения;
-купирование и снятие психических и психомоторных возбуждений и напряжений;
-обработку пораженных участков кожи при термических и радиационных ожогах;
-проведение ИВЛ и термометрии.
Содержит:
индивидуальные средства медицинской защиты
-пакет перевязочный медицинский индивидуальный стерильный лекарственные препараты
-противорвотные препараты
-противодиарейный препарат
-ирригационный раствор
-вазодилататор
-антисептики
-антибиотик
-ненаркотические анальгетики и антипиретики
-антипсихотическое средство
-анксиолитик
-психостимулятор
-антигистаминное средство
-офтальмологический препарат
-антидоты и т.д.
перевязочные средства медицинские предметы расходные врачебные предметы, хирургические инструменты и другие
предметы (нож садовый, блокнот, карандаш, мыльница с крышкой)
• Тара — чехол сумки СПП.
Сумка фельдшера войсковая СФВ предназначается для оснащения фельдшера и рассчитана на оказание доврачебной помощи; по расходному медицинскому имуществу - в боевой период на 100 раненых, в межбоевой период — на амбулаторное лечение 50 больных.
СФВ (сумка фельдшера войсковая) обеспечивает
-антидотную терапию;
-обезболивание при ранениях и ожогах;
-временную остановку наружного кровотечения, в т.ч. массивного при ранениях шеи, подмышечной области, паха, ягодиц;
-профилактику раневой инфекции и поражений БС;
-профилактику радиационных поражений; наложение первичных асептических и окклюзионных повязок;
-обработку окружности раны;
-снятие головной боли;
-купирование и снятие психических и психомоторных возбуждений и напряжений;
-профилактику и купирование тошноты и рвоты;
-промывание слизистых оболочек глаз;
-инфузионную терапию;
-дегазацию зараженных участков кожи и прилегающих участков обмундирования;
-обработку пораженных участков кожи при термических и радиационных ожогах;
-проведение ИВЛ и других медицинских мероприятий.
Сумка фельдшера войсковая СФВ содержит:
индивидуальные средства медицинской защиты
-пакет перевязочный медицинский индивидуальный стерильный
лекарственные препараты
-противорвотные препараты,
-противодиарейный препарат,
-ирригационный раствор,
-радиозащитное средство,
-вазодилататор,
-антисептики,
-кортикостероид системного действия,
-антибиотики,
-местный анестетик,
-наркотический и ненаркотические анальгетики,
-антипиретики,
-антипсихотическое средство,
-анксиолитики,
-психостимулятор,
-отхаркивающее средство,
-антитигистаминные средства,
-офтальмологический препарат,
-антидоты,
-воду для инъекций и т.д.
перевязочные средства шовный материал
медицинские предметы расходные врачебные предметы и хирургические инструменты
укладки медицинские (укладка для коникотомии, укладка для дренирования плевральной полости при напряженном пневмотораксе и герметизации плевральной полости при открытом пневмотораксе); аппараты, принадлежности и инструменты для наркоза, ИВЛ и реанимации (аппарат ИВЛ с
ручным приводом (мешок «Амбу» типа PORTEX Shine Bell), воздуховод ротовой № 2); приборы и инструменты для антропометрии, диагностики, другие предметы (нож складной, блокнот, карандаш, мыльница с крышкой).
• Тара — чехол сумки СФВ.
34. Принципиальная схема развертывания отдельного медицинского отряда, организационно-штатная структура, назначение основных функциональных подразделений.
Омедо развертывает приемно-сортировочное отделение, отделение специальной обработки, операционно-перевязочное отделение, госпитальное отделение, лабораторию, стоматологический кабинет, рентгенологический кабинет, аптеку, узел связи, столовую, склады, площадку для автомобильного транспорта и вертолетную площадку.
В первую очередь развертываются приемно-сортировочное отделение,
операционно-перевязочное отделение и палаты интенсивной терапии госпитального отделения.
Время развертывания основных функциональных подразделений первой очереди: летом — 2 часа, зимой — до 3 часов.
Приемно-сортировочное отделение развертывается для приема, регистрации, медицинской сортировки раненых и больных, определения необходимого объема медицинской помощи, оказания медицинской помощи до направления в лечебные подразделения омедо, а также для подготовки раненых и больных к дальнейшей эвакуации. Приемно-сортировочное отделение развертывается в составе сортировочного поста, сортировочной площадки, сортировочной для
тяжелораненых и раненых средней степени тяжести, сортировочной для легкораненых и больных, эвакуационных.
Отделение специальной обработки развертывается для полной санитарной обработки раненых и больных, имеющих заражения ОВ, РВ и БС, превышающие безопасные уровни, а также для частичной дегазации, дезактивации и полной дезинфекции обмундирования, обуви и снаряжения раненых и больных, доставившего их транспорта и санитарных носилок. Для развертывания площадки специальной обработки задействуются силы и средства СЭЛ.
В штате отделения 2 врача (хирург и терапевт), 1 фельдшер, 5 медсестер и санитары. Для обеспечения работы отделения имеются: ДДА-66, автоцистерна, резиновые емкости для запасов воды, палатки.
Операционно-перевязочное отделение развертывается силами и средствами хирургического отделения и отделения анестезиологии и реанимации и предназначено для оказания раненым и больным первой врачебной и квалифицированной медицинской помощи, проведения противошоковых мероприятий, а также последующей сортировки раненых и больных в интересах их последующей эвакуации по назначению.
Операционно-перевязочное отделение развертывается в составе: операционной, перевязочных для тяжелораненых и раненых средней степени тяжести и противошоковой. В составе операционной и перевязочной оборудуются соответственно предоперационная и предперевязочная.
Всоставе хирургического отделения имеются: врачи-хирурги и анестезиологи, операционные медсестры, медсестры и медсестры-анестезисты.
Впротивошоковом отделении работают врачи: анестезиолог и реаниматолог, фельдшер и медсестры-анестезисты.
На оснащении хирургического отделения (совместно с аптекой) имеется стерилизационно-дистилляционная установка на прицепе (СДП-2-150).
Отделение госпитализации развертывается для оказания первой врачебной и квалифицированной терапевтической помощи раненым и больным, проведения мероприятий интенсивной терапии, временной госпитализации и лечения нетранспортабельных, лечения легкораненых и легкобольных, а также подготовки раненых и больных к дальнейшей эвакуации после выведения их из нетранспортабельного состояния, ухода за ранеными и больными, нуждающимися в изоляции и симптоматической терапии. Для участия в рабо те отделения госпитализации может привлекаться весь медицинский персонал омедо незадействованный по своему прямому предназначению.
Отделение госпитализации развертывается в составе палаток интенсивной терапии, изолятора для инфекционных больных и психоизолятора для больных с нервно-психическими и психоэмоциональными расстройствами. В штате отделения имеются врачи: терапевт и терапевт-токсиколог, фельдшер и медсестры.
Лаборатория развертывается для проведения установленного объема общеклинических и биохимических анализов.
Стоматологический кабинет развертывается для оказания терапевтической и хирургической стоматологической помощи. При поступлении потока раненых и больных, нуждающихся в оказании хирургической помощи, медицинский персонал стоматологического кабинета задействуется для работы в составе хирургических бригад.
Рентгенологический кабинет развертывается для проведения рентгенологических исследований. Начальник рентгенологического кабинета во время поступления раненых и больных задействуется для участия в проведении медицинской сортировки и определения последовательности направления на рентгенологические исследования.
Аптека развертывается для обеспечения основных подразделений омедо и медицинских подразделений соединения медицинскими техникой и имуществом, обеспечения личного состава соединения индивидуальными средствами медицинской защиты, а также организации проведения метрологического контроля медицинской техники, восстановления на месте или отправке в ремонт неисправной медицинской техники, сбора и учета трофейного медицинского имущества и медицинской техники.
Узел связи развертывается для обеспечения связи начальнику омедо с командиром соединения, заместителем командира соединения по тылу, начальником медицинской службы соединения, командиром ВПГ, а также с медицинской службой воинских частей, входящих в состав соединения.
Столовая развертывается для приготовления и приема пищи ранеными и больными, поступившими в омедо, а также медицинским персоналом омедо.
Склады развертываются для хранения материальных средств и запасов имущества в соответствии с установленными нормами.
Площадка для автомобильного транспорта развертывается и оборудуется для размещения автомобильного транспорта омедо и пунктов его технического обслуживания. Площадка для автомобильного транспорта должна быть оборудована средствами защиты и маскировки и обеспечивать рассредоточенное размещение на ней автомобильной техники. К площадке размещения автомобильного транспорта должно быть оборудовано не менее двух подъездов (выездов).
Вертолетная площадка оборудуется для санитарного авиационного транспорта, в целях экстренной эвакуации раненых и больных.
Задачами отдельного медицинского батальона являются:
1.эвакуация раненых и больных из частей соединения или непосредственно из очагов (районов) массовых санитарных потерь в омедб;
2.усиление силами и средствами медицинской службы частей соединения;
3.прием, медицинская сортировка раненых и больных, оказание им первой врачебной и квалифицированной медицинской помощи, лечение раненых и больных со сроками выздоровления до 10 суток;
4.временная госпитализация и лечение нетранспортабельных раненых и больных, изоляция инфекционных больных;
5.подготовка раненых и больных к дальнейшей эвакуации;
6.хозяйственно-бытовое обслуживание раненых и больных в омедб;
7.охрана и оборона омедб, защита личного состава, а также раненых и больных от поражающих факторов радиационной, химической и биологической природы;
8.обеспечение частей соединения медицинским имуществом;
9.проведение специальной подготовки личного состава медицинской службы соединения;
10.ведение медицинского учета и отчетности.


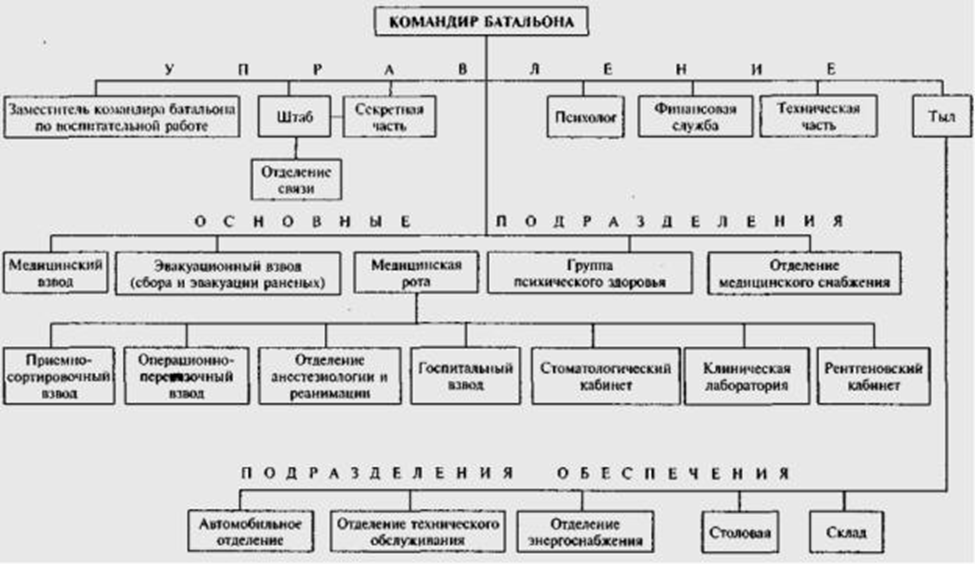
35.
Особенности организации медицинского
обеспечения войск в северных
районах.
Медико-географические
особенности аридных зон.






У вновь прибывших в северные районы лиц снижается общая резистентность, замедляются репарационные процессы, удлиняются сроки заживления ран, быстро развивается кариес зубов,раны нагнаиваются редко, но и заживают медленно, вяло по типу асептического воспаления с длительным болезненным инфильтратом. В начальном периоде акклиматизации у значительной части прибывших на Север лиц отмечаются гипотензивная реакция, обморочные состояния, нарушения сна, неприятные ощущения в области сердца, «полярная одышка», особенно в период сильных ветров и перепадов давления, снижение аппетита, повышение жажды, уменьшение массы тела, физической и умственной работоспособности. Часто наблюдаются различные боли: миалгии, цефалгии, артралгии, невралгии, спастические реакции сосудов. Все эти клинические проявления патологической реакции организма можно объединить термином «дизадаптационные метеоневрозы».
Более 2/3 заболеваний на Севере связаны с охлаждением организма (холодовыми поражениями): отморожения разных степеней, ознобления, замерзания, траншейная стопа, различные простудные заболевания — ангины, синуситы, трахеиты, бронхиты, пневмонии и т. д. Второе место в структуре заболеваемости (около 15%) занимают заболевания органов пищеварения, третье — заболевания кожи и подкожной клетчатки, среди которых выделяются эпидермофития и себорея.
Отморожение является следствием воздействия холода на отдельные части тела. Чаще поражаются конечности, поскольку они дольше всего находятся в контакте со снегом, льдом, холодной водой. Первое место по частоте отморожений занимают первые пальцы стоп, второе — пальцы кистей. Ознобление рассматривается как хроническое отморожение I—II степени открытых участков тела: кистей, ушей, лица. Наблюдается в сырое время года при длительном воздействии холода, особенно у лиц, ранее перенесших отморожения.
Траншейная стопа — специфическое холодовое поражение, возникающее при длительном (более 5 суток) воздействии на конечности влаги и холода (не обязательно минусовой температуры). Своеобразную клиническую картину на Севере имеют пневмонии: острое начало, высокая температура тела, лейкоцитоз, ржавая мокрота.
В зонах тундр и арктических пустынь весной и летом возможны массовые заболевания «снежной слепотой» в результате воздействия на орган зрения прямых и рассеянных солнечных лучей. Больной на 3—5 дней полностью теряет бое- и трудоспособность из-за светобоязни, режущей боли в глазах и слезотечения. В период полярной ночи могут развиваться явления светового голодания, обусловленные отсутствием ультрафиолетового облучения, явления гипо- и авитаминоза «Д» и нарушения фосфорно-кальциевого обмена, которые проявляются снижением работоспособности и сопротивляемости организма, замедленным срастанием костных отломков при переломах костей, развитием остеомиелитов и т. д
В северных районах отмечается высокий травматизм, обусловленный в значительной степени низкой освещенностью зимой, сильным ветром, пургой, скованностью движений тяжелой одеждой. Среди погибших вследствие травм основную часть составляют утонувшие, замерзшие, сгоревшие во время пожаров, отравленные (прежде всего окисью углерода), сорвавшиеся в трещины льда. Важная проблема здравоохранения населения на Севере — туберкулез. В ряде сельских районов Севера заболеваемость населения туберкулезом в 3-4 раза выше, чем в городах. Краевой особенностью туберкулеза является вялое, хроническое течение болезни с менее выраженными экссудативными явлениями и более выраженным репаративным фибринозным процессом.
Акклиматизация должна быть активной и включать элементы закаливания организма, занятия по физической подготовке на открытом воздухе, в том числе обязательную лыжную подготовку с постепенным наращиванием физической нагрузки. На период акклиматизации необходимо разрабатывать рациональный распорядок дня, строго выполнять режим труда и отдыха в период полярных дня и ночи и организовать врачебное наблюдение за процессом адаптации. За 2—3 недели до выхода в район с холодным климатом следует постепенно снижать температуру в спальных и рабочих помещениях, доводя ее до 14° С. Личный состав должен проводить на открытом воздухе не менее 4 ч ежедневно. При проведении медицинского контроля следует исходить из того, что одежда (за исключением специальных ее видов) не греет, а лишь сохраняет выработанное человеком тепло. Даже лучшие образцы одежды стесняют движения, нарушают кровообращение и тем самым предрасполагают к охлаждению и замерзанию. Поэтому одежду следует тщательно подгонять: она не должна стеснять движения, затруднять дыхание, сдавливать кровеносные сосуды и нервные стволы. Важное значение в профилактике холодовых поражений принадлежит обуви, которая должна обладать малой теплопроводностью, соответствовать форме и размеру ног, хорошо впитывать пот и выводить его наружу, но не пропускать влагу внутрь. Необходим постоянный контроль за состоянием обуви, ее своевременным ремонтом, ежедневной просушкой: мокрая, грязная обувь теряет свои теплозащитные свойства.
Очень важны также: постоянная личная настороженность и самоконтроль (проверка чувствительности, температуры кожи пальцев рук, ног, ушей, подбородка, носа); постоянное взаимное наблюдение друг за другом; своевременное оказание помощи при начальных признаках отморожения; предупреждение переутомления личного состава, предоставление возможности отдыха, обогрева, горячего питания, утоления жажды горячим чаем. На медицинскую эвакуацию в северных районах оказывают выраженное неблагоприятное влияние бездорожье, темнота, туманы и метели. Поэтому эвакуация раненых требует использования скоростных транспортных средств, защищающих их от холода и дополнительной травматизации. Особенностью работы медицинских пунктов и лечебных учреждений в северных районах является обязательное постоянное наличие в приемно-сортировочных и эвакуационных достаточного количества чая или кипяченой горячей воды и поддержание надлежащего температурного режима во всех функциональных подразделениях. Многие лекарственные средства, особенно жидкие, требуют особых условий транспортировки и хранения из-за сильных холодов. Необходимо строго выполнять правила консервации и расконсервации транспорта и специальной медицинской техники, слива воды из всех емкостей и трубопроводов после работы, а также контролировать состояние изделий и деталей из резины, металла. Рассредоточенность подразделений и частей требует четкой надежной двусторонней связи начальника медицинской службы с подчиненными. Радиосвязь в Заполярье не надежна из-за магнитных возмущений атмосферы. Поэтому в северных районах для передачи распоряжений необходимо широко использовать вертолеты, снегоболотоходы, мотонарты, аэросани и другие средства.

Сеть дорог в пустынях развита слабо, движение транспорта вне дорог возможно по каменистым и глинистым (летом) пустыням. Лишь глинистые пустыни в период таяния снега и дождей обычно зимой и ранней весной превращаются в совершенно непроходимые и недоступные для войск районы.
Батальон (рота) занимает оборону на более широком фронте, на вероятном направлении действий противника. Район обороны батальона и опорные пункты рот подготавливаются для ведения круговой обороны. Подразделения тыла и обеспечения батальона располагаются обычно со вторым эшелоном (резервом) вблизи водоразборных пунктов. Наступление батальона в пустыне осуществляется, как правило, с ходу с широким применением обхода и охвата открытых флангов противника и нанесения удара с тыла. Для наступательных действий чаще используется ночное время. Для выхода в тыл противнику батальон (рота) может действовать в качестве обходящего отряда или тактического воздушного десанта. Санитарные потери войск от обычных средств поражения в пустынях в целом на 20-30% ниже, чем в условиях лесистой равнинной местности, однако могут резко возрастать при напряженных боевых действиях. Открытая местность и трудность инженерного оборудования повышают эффективность огнестрельного и ядерного оружия, высокие пылеобразующие свойства почв способствуют распространению радиоактивных веществ. В структуре санитарных потерь большой удельный вес (до 70-80%) занимает больные, в т.ч. инфекционные больные. Общая заболеваемость личного состава может составлять 2-3°/ в сутки. Природные условия пустыни, особенно в летний период обусловливают большое напряжение психических и физиологических функций организма.
Оно выражается в :
➢ повышении температуры тела;
➢ учащении пульса и снижении артериального давления крови;
➢ усилении потоотделения.
При выполнении тяжелой физической работы на солнцепеке потеря организмом воды до 8-10 л и солей (хлоридов) до 30 г в сутки. В результате возможны тепловые поражения, в том числе тепловой удар, солнечный удар, дегидратация (обезвоживание), гипохлоремия (обессоливание), тепловой обморок, тепловой отек, судороги, поражения кожи в форме дерматита и ангидроза.
Розыск тяжелораненых на поле боя нередко затруднен сильной запыленностью воздуха, барханами в песчаных пустынях, россыпями камней.
При оказании первой помощи тяжелораненого необходимо:
1.укрыть от прямых солнечных лучей;
2.защитить от раскаленной почвы;
3.напоить при отсутствии противопоказаний.
Высокая температура воздуха, пески увеличивают физическую нагрузку на санитаров и санитаровносильщиков, производительность их труда снижается примерно в 2 раза. Для эвакуации раненых необходимо использовать преимущественно санитарные автомобили. Количество питьевой воды должно быть 4 л на каждого раненого (больного). В ночное время и особенно зимой необходимо утеплять раненых и эвакуационный транспорт. Наиболее эффективна эвакуация раненых и больных вертолетами, в том числе из рот, действующих в отрыве от батальона, и из медицинского пункта батальона. При выполнении ротой боевой задачи в качестве обходящего отряда она должна быть усилена фельдшером, а в батальоне следует организовать оказание первой врачебной помощи. При подготовке медицинской службы к обеспечению обходящего отряда следует укомплектовать носимые укладки медицинского имущества для транспортировки «на себе», а также предусмотреть возможность транспортировки раненых вместе с подразделением до соединения с главными силами или прибытия вертолета. При развертывании мпб особое внимание уделяется его маскировке и защите от солнечных лучей; для укрытия могут быть использованы высохшие русла рек, балки, враги, межбарханные понижения. Для установки палатки на песчаном грунте необходимо иметь удлиненные колья, клинья и растяжки, края палатки присыпаются песком. Для защиты палаток от солнца они заглубляются в землю на 1-2 м, над ними натягивается навес, крыша и пол палатки периодически поливаются водой. Для хранения запаса воды следует иметь достаточную емкость. Медицинский контроль и противоэпидемические мероприятия проводятся с учетом природных условий пустынь. Наибольшее внимание уделяется мероприятиям, направленным на предупреждение перегреваний и заболеваний, связанных с ним. Личный состав обладает неодинаковой индивидуальной тепловой устойчивостью (30% — повышенной, 40% — средней и 30% — пониженной). Естественная адаптация военнослужащих к жаркому климату в основном заканчивается через один месяц после прибытия их из районов умеренного климата. С целью их ускоренной адаптации может осуществляться при температуре воздуха +30°С дозированная физическая нагрузка, при которой температура тела поддерживается на уровне 38- 38,5% С. Продолжительность физических упражнений полтора-два часа в день в течение 7 дней. При таком способе тренировки начальная адаптация к жаркому климату формируется за 7-9 дней. Об угрозе теплового поражения личного состава могут сигнализировать показатели температуры тела и частоты пульса. Предельно допустимой (при измерении под языком) является температура 38° С, предельно переносимой — 38,5° С, предельно допустимая частота пульса — 125-130 уд./мин. Превышение частоты сердечных сокращений 125-130 в мин после 5 минутного отдыха свидетельствует о чрезмерном перегревании военнослужащего и необходимости оказания ему помощи.
Первая помощь заключается в следующем:
1.срочно удалить военнослужащего из зоны перегревания на площадку, защищенную от солнца и открытую для ветра;
2. уложить в горизонтальное положение;
3. освободить область туловища от верхней одежды;
4. смочить лицо и грудь мокрым полотенцем;
5. положить на голову холодный компресс;
6. провести влажное обтирание или распыление прохладной воды по поверхности тела, с одновременным частым обмахиванием пострадавшего;
7. применить при потере сознания вдыхание пострадавшим нашатырного спирта. При затяжном нарушении сердечно-сосудистой системы и длительной потере сознания пораженного необходимо эвакуировать в медицинский пункт.
Обеспечение войск водой В полевых условиях умеренного климата осуществляется из расчета 15 л на человека в сутки. В пустыне необходимо не менее 20 л на человека в сутки, в т.ч. 9 л на чай и запас воды во флягах. С целью предупреждения солевого истощения в наиболее жаркий период и при высокой физической нагрузке необходим прием соляной смеси «Глюкосолон». Состав смеси (на 1 л воды): 1,75 г хлористого натрия, 0,75 г хлористого калия, 1,25 г биокарбоната натрия, 10 г глюкозы (может заменяться 20 г сахара). Смесь может применяться в виде раствора или порошка, используется смесь непосредственно перед нагрузкой или во время работы (боевой деятельности).
УПРАВЛЕНИЕ ПОВСЕДНЕВНОЙ ДЕЯТЕЛЬНОСТЬЮ МЕДИЦИНСКОЙ СЛУЖБЫ 36. Основные направления деятельности медицинской службы ВС РФ в мирное время.
• подготовка личного состава медицинской службы;
• военно-медицинская подготовка, гигиеническое обучение и воспитание военнослужащих, пропаганда здорового образа жизни;
• медицинское обеспечение боевой подготовки и повседневной деятельности Вооруженных Сил Российской Федерации;
• осуществление в Вооруженных Силах Российской Федерации государственного санитарно-эпидемиологического надзора, медицинского контроля за условиями жизнедеятельности личного состава;
• организация и проведение мероприятий по медицинской защите личного состава от воздействия неблагоприятных факторов окружающей среды, сохранению и укреплению его здоровья: участие в обеспечении безопасности военной службы;
• организация и проведение лечебно-профилактических мероприятий среди личного состава Вооруженных Сил Российской Федерации;
• оказание медицинской помощи больным, их лечение и медицинская реабилитация;
• проведение военно-врачебной, судебно-медицинской и судебно-психиатрической экспертизы в случаях и в порядке, предусмотренных законодательством Российской Федерации;
• участие в комплектовании Вооруженных Сил Российской Федерации личным составом;
• снабжение Вооруженных Сил Российской Федерации медицинской техникой и имуществом;
• научная, изобретательская и рационализаторская работа, изучение и обобщение опыта медицинского обеспечения Вооруженных Сил Российской Федерации и вооруженных сил иностранных государств;
• научная разработка проблем медицинского обеспечения Вооруженных Сил Российской Федерации в мирное и военное время;
• внедрение в деятельность медицинской службы Вооруженных Сил Российской Федерации передовых достижений медицинской науки и практики;
• организация статистического учета и представление отчетности в установленном порядке;
• устойчивое и эффективное управление силами и средствами медицинской службы;
• организация взаимодействия с органами управления и учреждениями государственной, муниципальной и частной систем здравоохранения.
37. Задачи медицинской службы воинской части в мирное время.
• поддержание в постоянной боевой и мобилизационной готовности сил и средств медицинской службы части;
• организация и проведение мероприятий по сохранению и укреплению здоровья военнослужащих части, предупреждению и снижению их заболеваемости и травматизма;
• оказание неотложной медицинской помощи военнослужащим и другим категориям граждан при острых заболеваниях, отравлениях и травмах;
• оказание амбулаторной помощи заболевшим военнослужащим, их обследование и лечение;
• стационарное обследование и лечение военнослужащих;
• организация и проведение диспансеризации военнослужащих части;
• медицинское обеспечение боевой подготовки личного состава подразделений части;
• проведение боевой подготовки медицинского состава и военно-медицинской подготовки личного состава войск, гигиеническое обучение и воспитание военнослужащих, пропаганда здорового образа жизни;
• обеспечение подразделений части и медицинских подразделений медицинской техникой, лекарственными средствами и изделиями медицинского назначения, накопление медицинского имущества неприкосновенного запаса и содержание его в постоянной готовности к выдаче и использованию по предназначению;
• осуществление медицинского контроля за условиями жизнедеятельности личного состава;
• проведение медицинской службой во взаимодействии с командирами, должностными лицами продовольственной, вещевой, квартирно-эксплуатационной, ветеринарно-санитарной службами санитарно-противоэпидемических (профилактических) мероприятий;
• ведение медицинского учета и представление установленной отчетности
38. Планирование работы медицинской службы воинской части: методика планирования, исходная информация.
Непосредственным организатором планирования в воинской части является начальник мед. Службы. Руководство он осуществляет при участии начальника мед пункта воинской части и других мед. Спец. План работы медицинской службы утверждается командиром.
Медицинской службой воинской части разрабатываются следующие виды планов:
план работы на год с детализацией по периодам обучения;
планы работы на месяц;
планы проведения отдельных мероприятий.
Исходная информация:
- документы и указания вышестоящего командования;
- перспективные планы работы медицинской службы военного округа (вида ВС РФ);
- результаты анализа лечебно-диагностической работы в отчетном периоде;
- укомплектованность и состояние сил и средств военно-медицинской службы;
- материалы проверок и ревизий работы военно-медицинской службы с анализом отмеченных недостатков и предложений по улучшению работы;
- результаты выполнения предшествующих планов;
- методические указания, касающиеся совершенствования лечебно-диагностической работы и др. направлений деятельности медицинской службы;
- санитарно-эпидемиологическое состояние войск и территории их дислокации;
- сведения об учреждениях государственной, муниципальной и частной систем здравоохранения, заболеваемости населения, санитарно-гигиеническом состоянии и коммунальном благоустройстве населенных пунктов.
39. Содержание главы 8. Устава внутренней службы ВС РФ, 2007 г.
