
- •Женская половая система.
- •Морфофункциональная характеристика женской половой системы.
- •И сточники и ход развития гонад и органов генитального тракта женской половой сис-мы.
- •С троение женской половой железы. Яичник.
- •Овогенез: понятие, биологический смысл, стадии, гормональная регуляция.
- •Овуляция: сущность, гормональная регуляция.
- •Понятие о фолликулогенезе и лютеогенезе.
- •Стадии развития желтого тела.
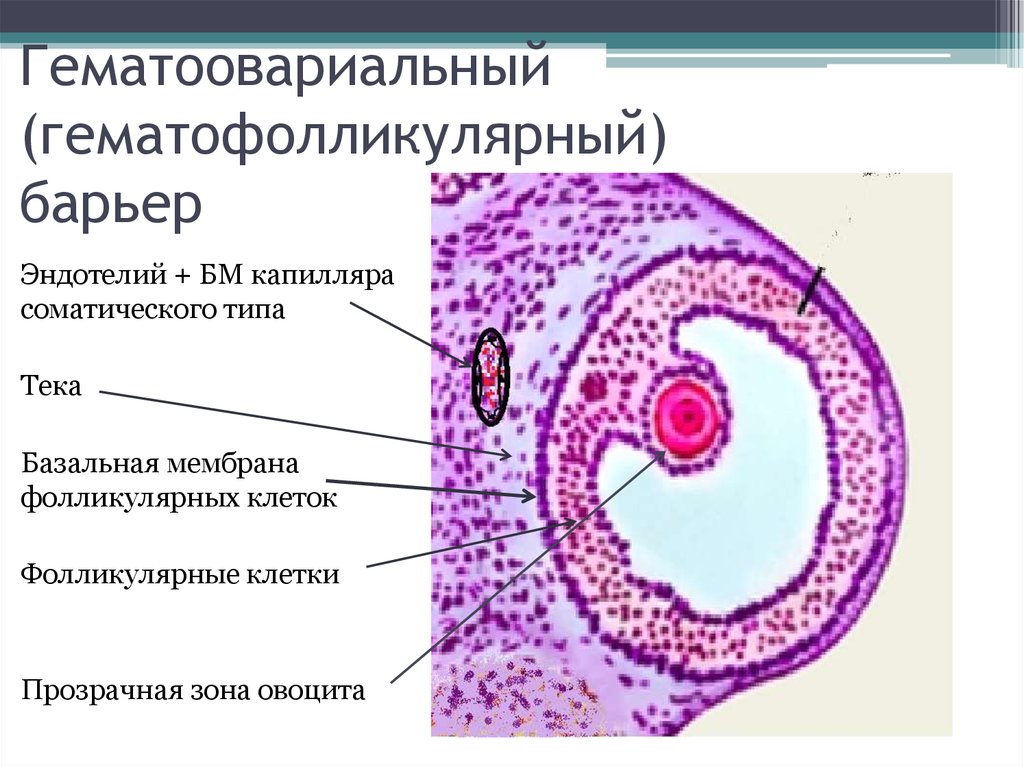
- •Понятие о гематофолликулярном барьере.
- •Атрезия. Строение и функции атретического тела.
- •Эндокринная функция яичника.
Овуляция: сущность, гормональная регуляция.
Овуляция – комплекс морфофизиологических изменений яичников, приводящих к разрыву граафового пузырька и выходу овоцита 2 в брюшную полость с последующим её проникновением в маточную трубу. Факторы, способствующие овуляции:
Активация циклического центра гипоталамуса. (В ответ на повышение эстрадиола повышается синтез и гонадотропин-рилизинг-гормона. Под его влиянием усиливается секреция гонадотропинов)
Лютеинизирующий гормон (большая концентрация в крови приводит к сосудистым реакциям)
Выработка простагландинов интерстициальными, фолликулярными клетками и лейкоцитами. Простогландины усиливают сосудистые реакции вызванные лютеинизируюшим гормоном и действуют на гладкомышечные клетки повышая их тонус. Также в фолликуле они сокращают стенки фолликула, что приводит к разрыву граафова пузырька.
Выработка протеолитических ферментов фолликул. клетками (вызывают истончение стенки граф. пузырька)
Усиление выработки фолликулинов и усиление транссудации через стенку сосудов (накопление жидкости в граф пузырьке и повышение внутри фолликулярного давления)
Выработка окситоцина интерстициальными клетками (повышает тонус гладкомышечных клеток в стенке облегчает разрыв).
Гормональный состав микроокружения фолликулов (эстрогены, андрогены, прогестерон) определяет наступление овуляции или атрезии.
Пик факторов приходится на середину полового цикла (14 день примерно) – овуляция происходит в середине цикла (12–15 день цикла). На месте граафова пузырька сразу начинает образовываться желтое тело.
Понятие о фолликулогенезе и лютеогенезе.
Фолликулогенез — созревание фолликулов. Фолликулогенез описывает развитие примордиальных фолликулов в крупные преовуляторные фолликулы.
А. Примордиальные фолликулы. В центре ооцит 1, на стадии диплотены профазы первого деления мейоза. Вокруг ооцита — 1 слой плоских фолликулярных клеток.
Б. Первичные фолликулы. Толчком для начала созревания является действие фолликулостимулирующего гормона (ФСГ). Первыми активируются фолликулы, которые находятся ближе к кровеносным сосудам. Начав развиваться, выделяют гонадокринин, препятствующий активации других фолликулов. По размеру весь фолликул становятся крупнее. Появляется блестящая оболочка. Фолликулярные клетки приобретают кубическую форму (вместо плоской), лежат в 1–2 слоя. Позже формируется еще одна оболочка — текальная, из соединительной ткани, улучшает кровоснабжение и иннервацию фолликула.
В. Вторичные (полостные) фолликулы. Размеры увеличиваются еще больше. Фолликулярный эпителий становится многослойным, появляется одна или несколько мелких полостей с жидкостью, секретируемая фолликулярными клетками. Со временем полости подразделяют фолликулярный эпителий на две части: зернистую оболочку (около ооцита) и пристеночные клетки. Текальная оболочка тоже подразделяется на 2 слоя: внутренняя (из текальных/интерстициальных клеток с округлыми ядрами) и наружная (из соединительной тканью с большим кол-ом миофибробластов и коллагеновых волокон). Внутренняя тека преобразует холестерин в андрогены, которые затем в фолликулярных клетках превращаются в эстрогены
Г. Третичные фолликулы (граафовы пузырьки). Это зрелые фолликулы, достигшие максимального развития. До данной стадии в течение 1 цикла доходят лишь единичные фолликулы. Они наиболее крупные, обычно находятся у поверхности яичника. Основной объем фолликула занят большой полостью с жидкостью. Размер ооцита такой же, как во вторичных. При этом ооцит сохраняет связь со стенкой фолликула, образуя в ней яйценосный бугорок => ооцит располагается на периферии фолликула
Лютеинизация — процесс образования жёлтого тела из разевавшегося граафово пузырька. На месте разорвавшегося граафово пузырька развивается временная эндокринная железа, продуцирующую прогестерон, – жёлтое тело. Её развитие стадийно:
В жизненном цикле желтого тела различают четыре стадии.
Стадия пролиферации и васкуляризации. Полость лопнувшего фолликула вначале спадается и заполняется кровью, затем быстро прорастает соединительной тканью с сосудами и заселяется размножающимися фолликулярными и текальными клетками.
Стадия железистого метаморфоза. Клетки увеличиваются, копят органоиды и пигмент лютеин из-за чего ещё говорят, что они превращаются в лютеиновые, точнее, фолликулярные — гранулезолютеиновые, а текальные — текалютеиновые.
Cтадия расцвета. Клетки активно вырабатывают прогестерон (слизистая оболочка матки готовится принять зародыш: утолщается эндометрий, увеличивается кол-во сосудов, нервов и децидуальных клеток – фибробластоподобные, много гликогена для питания зародыша) и релаксин (расслабляет гладкую мускулатуру матки, понижая тонус миометрия). Если не наступает беременность, эта стадия продолжается 7–10 дней и желтое тело называют менструальным. В случае же беременности желтое тело еще более увеличивается в размере и функционирует в течение нескольких месяцев — желтое тело беременности.
С
 тадия
обратного развития.
В обоих случаях через определенное
время желтое тело дегенерирует,
лютеиновые клетки атрофируются и
погибают,лютеин становится жиром, а на
их месте образуется соединительнотканный
рубец — белое тело. Последний сохраняется
в течение нескольких месяцев или даже
лет, после чего рассасывается.
тадия
обратного развития.
В обоих случаях через определенное
время желтое тело дегенерирует,
лютеиновые клетки атрофируются и
погибают,лютеин становится жиром, а на
их месте образуется соединительнотканный
рубец — белое тело. Последний сохраняется
в течение нескольких месяцев или даже
лет, после чего рассасывается.
