
- •Фармакологическое действие:
- •Интоксикация
- •Механизм действия
- •Спектр активности
- •Показания
- •Побочные эффекты
- •1) На этапе адгезии и проникновения в клетку
- •Энфувиртид (в качестве примера)
- •Противопоказания
- •Механизм действия: блокирует ионные М2-каналы вируса гриппа А, что приводит к угнетению проникновения вируса гриппа типа А через мембрану и ингибированию процесса депротеинизации вируса в клетке
- •Показания:
- •Сейчас при гриппе не используют, так как чувствительных штаммов нет (раньше использовался для лечения и профилактики вируса гриппа типа А)
- •Побочное действие:
- •Противопоказания к применению:
- •Механизм действия:
- •Спектр активности:
- •Противопоказания:
1.Определение фармакологии, ее положение среди других медицинских и биологических наук.
Фармакология (pharmaconлекарство, logos – учение) – наука о лекарственных средствах или лекарствоведение.
Фармакология – это медико-биологическая наука о взаимодействии лекарственных веществ с живыми организмами, о судьбе лекарств в организме, принципах создания новых лекарственных препаратов.
Предмет фармакологии изучает :
-характер и интенсивность действия лекарственных веществ;
-зависимость действия фармакологических средств от разных условий:
дозы
концентрации раствора
от способа введения
места введения
исходного состояния организма
физико-химического строения и т.д.
Этапы развития фармакологии.
Лекарствоведение возникло в глубокой древности - первобытные люди занимались поиском пищевых растений и случайно открывали для себя их целебные свойства.
Крупнейший врач и мыслитель Древней Греции Гиппократ (460-377 гг. до н. э.) впервые попытался привести в определенную систему разрозненные сведения о лекарственных веществах и описал 236 растений, применяемых с лечебной целью в то время.
Учение Гиппократа наиболее полно развил К. Гален (131201). Римский фармаколог, физиолог и анатом К. Гален впервые установил, что растения, кроме главных действующих начал, содержат балластные вещества, от которых надо избавляться путем приготовления настоев, настоек, отваров и других форм. В честь ученого эти формы сейчас называют галеновыми.
Теофраст Парацельс (XV-XVI вв) – швейцарский врач, основоположник ятрохимии (ятрохимия – направление в медицине,
представители которого рассматривали болезнь как нарушение химического процесса) использовал пары ртути для лечения сифилиса.
Фармакология как самостоятельная наука сформировалась к середине 19 века: появились первые руководства по лекарствоведению и экспериментальные методы исследования. Основоположник экспериментальной фармакологии является
Франсуа Мажанди (открыл эффекты стрихнина) и Клод Бернар (механизм влияния яда кураре на нервно-мышечную передачу).
Рудольф Бухгейм открыл первую в мире лабораторию экспериментальной фармакологии. Освальд Шмидеберг сформулировал учение о фармакокинетике
19 век – время создания новых лекарственных средств. Появляются:
средства для ингаляционного наркоза – азот, закиси эфира, хлороформа.
антисептики - хлорная известь, фенол.
средства для лечения стенокардии.
Пауль Эрлих, еще студентом, изучал факторы, влияющие на распределение и фиксацию химических веществ в организме. Его идея заключалась в том, что избирательность действия ЛС зависит от специфичности средства к циторецепторам.
20 век – революция в фармакологии, крупные фундаментальные и прикладные исследования:
медиаторная теория передачи нервных импульсов
роль дефицита витаминов в патогенезе заболеваний.
открытие противосвёртывающих средств, антикоагулянтов непрямого действия
открытие пенициллина А. Флемингом
внедрение бензилпенициллина в медицинскую практику в СССР.
применение миорелаксанта d-тубокурарина в хирургии
открытие гипогликемического действия производных сульфонилмочевины
получение тироксина и глюкокортикоидов
создание ЛС с помощью моноклональных АТ и т.д.
И.П. Павлов разрабатывал и внедрял физиологические методы исследования.
И. П. Павлов за время работы заведующим лабораторией экспериментальной фармакологии (18801890) и заведующим кафедрой фармакологии (1890-1895) совместно со своими учениками выполнил ряд работ. К числу данных работ следует отнести: влияние щелочей, кислот, алкоголя, каломеля и горечей на желудочно-кишечный тракт; действие горицвета, ландыша, строфанта и атропина на сердечно-сосудистую систему; влияние бромидов, кофеина, камфоры, алкоголя и наркотиков на центральную нервную систему.
Велика заслуга в развитии фармакологии Н. П. Кравкова (1865-1924). Он создал школу фармакологов, и его ученики работают в медицинских вузах страны. Н. П. Кравков разработал и предложил для применения на практике много оригинальных методов исследований (работа с изолированными органами и др.), использовал для наркоза сочетание ингаляционных с неингаляционными наркотиками, создал учение о фазах действия веществ в организме, изучил и применил на практике много новых лечебных препаратов.
Основные разделы фармакологии:
I.Общая фармакология – рассматривает общие закономерности взаимодействия лекарственных веществ с живыми организмами.
II.Частная фармакология – рассматривает фармакологические группы и отдельные препараты.
III.Общая рецептура.
Ив общей и в частной фармакологии основное внимание уделяется фармакокинетике и фармакодинамике.
Фармакокинетика – это один из основных разделов фармакологии, которые изучает движение лекарств в организме, т.е.
процессы:

-поступления и всасывания
-распределения
-превращения лекарственных веществ в организме
-выделение из организма.
Фармакодинамика изучает фармакологические эффекты и механизмы действия лекарственных веществ на системном,
органном, клеточном, субклеточном, молекулярном уровнях. Фармакодинамика рассматривает также побочное действие
лекарственных средств, реакции организма при повторном и при комбинированном применении препаратов.
Положение фармакологии среди других дисциплин.
Современная фармакология находится на стыке многих наук – фармацевтических, химических, биологических, медицинских. Как и все эти дисциплины она обслуживает ведущий метод профилактики и лечения заболеваний – фармакотерапию, и развивается чрезвычайно динамично.
Фундаментом фармакологии являются таким дисциплины, как биохимия, нормальная и патологическая физиология, а также латинский язык. В свою очередь на фармакологии основаны клиническая фармакология, фармацевтические и др. клинические дисциплины. Клиническая фармакология изучает взаимодействие лекарственного средства с организмом человека преимущественно в условиях патологии
Принципы изыскания новых лекарственных средств:

2.Пути введения и выведения лекарственных веществ из организма (лечебное и токсическое значение).
В зависимости от целей применения и лекарственной формы вещество может быть введено в организм различными путями. От путей введения зависит скорость развития фармакологического эффекта, его сила и продолжительность.
Различают энтеральные и парентеральные пути введения ЛС в организм.
Энтеральные пути введения – это введение ЛС в желудочно-кишечный тракт.
К энтеральным путям относятся введение внутрь через рот (перорально, оральный путь), прием под язык (сублингвально),
трансбуккальное введение (рассасывание за щекой), введение в прямую кишку (ректально), очень редко в ЖКТ через зонд.
1)Пероральный путь введения представляет собой проглатывание ЛС и всасывание его из ЖКТ в кровь.
Всасывание веществ из тонкого кишечника в кровь происходит в основном при помощи:
Пассивной диффузии
Облегченной диффузии
Активного транспорта против градиента концентрации с участием молекул-переносчиков и затратой энергии.
Фильтрации через поры мембраны эпителия кишечника
Адсорбции путем пиноцитоза
Характеристика перорального пути введения:
не требует стерилизации и участия медперсонала
эффект через 15-40 минут
необходимая доза в 2-3 раза выше, чем при парентеральном введении
Скорость и степень всасывания препарата определяют его биодоступность. Общая биодоступность ЛВ - это та часть дозы ЛВ, которая всосалась и поступила в системный кровоток.
Ограничения:
Высокополярные соединения не всасываются
М.б. раздражающее действие на желудок, кишечник
М.б. инактивация соляной кислотой, протеолитическими ферментами, связывание с компонентами пищи и др.
снижение биодоступности
2)Введение в 12-перстную кишку через зонд . Обычно вводят 25 % раствор магния сульфата в количестве 50 мл с целью желчегонного действия, получения желчи из желчного пузыря.
3)Применение под язык. Используется для ЛС которые плохо всасываются в кишечнике, но хорошо адсорбируются через слизистую оболочку полости рта, имеющие высокую растворимость в липидах (нитроглицерин, некоторые гипотензивные
–клофелин, нифедипин и т.д). Последняя имеет обильное кровоснабжение, поэтому вещество быстро попадает в системный кровоток и сравнительно быстро начинается его действие.
4)К ректальному пути прибегают, когда пероральный способ невыполним, например, при рвоте.
из прямой кишки 50 % дозы всасывается в систему нижней полой вены, минуя печень, 50 % - поступает в воротную вену и частично инактивируется в печени,
ограничения:
•высокая чувствительность слизистой к раздражающим воздействиям,
•малая всасывающая поверхность,
•короткий контакт ЛС со слизистой оболочкой,
•небольшой объем растворов для лечебных клизм (50-100 мл),
•неудобство проведения процедур на работе, в путешествии.
Парентеральные пути введения - введение ЛВ в организм, минуя желудочно-кишечный тракт: внутривенный, внутримышечный,
подкожный, внутриартериальный, эндолюмбальный, ингаляционный, накожный и др.
1) Внутривенное введение.

В вену вводят только гомогенные и стерильные водные растворы (10-20 мл) или ультраэмульсии заводского изготовления.
За короткий срок достигается максимальная концентрация ЛВ в крови, высокая биодоступность равная 100%.
Эффект наступает сразу, на «конце иглы»
Масляные растворы вводить нельзя (опасность жировой эмболии)
2)Внутримышечное введение.
•стерильные изотонические водные и масляные растворы и взвеси,
•эффект развивается быстро (через 10-15 мин),
•ЛС хорошо проникают в кровь,
•в плазме крови создается достаточная концентрация,
•сравнительно высокая биодоступность ЛС,
•максимальный объем внутримышечной инъекции - 10 мл,
•медленно всасываются ЛС, образующие прочную связь с белками мышечной ткани,
•при введении в мышцы масляных растворов и взвесей получают депо ЛС
3)Подкожное введение.
стерильные, изотонические водные и масляные растворы ЛС в объеме 1-2 мл,
эффект развивается медленнее, чем при введении в мышцу или вену (через 15-20 мин),
биодоступность ЛВ выше, чем при пероральном введении
ограничения: ЛС не должны оказывать раздражающего действия и вызывать спазм сосудов (Нельзя вводить кальция хлорид (раздражающее вещество) и норадреналин (сильное сосудосуживающее вещество) возникает
некроз (NB!))
4)Внутриартериальное введение используют для подведения ЛВ к очагу заболевания (флегмона кисти, опухоль органа).
Вводят стерильные водные изотонические растворы
•Ингаляция ЛС. Путем вдыхания в организм вводят пары летучих жидкостей, газообразные вещества, аэрозоли бронхорасширяющих средств, мельчайшие порошки.
•быстрый резорбтивный эффект ЛС
•с целью местного действия применяют аэрозоли бронхолитических средств, глюкокортикоидов, местных анестетиков,
антибиотиков
Недостатки:
•сложность дозирования ЛС,
•раздражающее влияние ЛС на легкие,
•опасность воздействия пропеллентов на медицинский персонал,
•возможность поступления аллергенов,
•неспособность многих пациентов правильно использовать дозированные ингаляторы,
•в легкие поступает 10-20 % дозы
5)Эндолюмбальное введение- введение ЛС в спинномозговой канал.
6)Внутрисердечно применяют кардиостимуляторы при остановке сердца (адреналин)
7)Инъекции ЛВ в полости суставов, плевры, брюшины позволяют создать высокую концентрацию препарата в полости и получить выраженный местный эффект.
8)Электрофорез. Для перенос ЛВ с поверхности кожи в глубокорасположенные ткани используют электрический ток.
9)Накожное применение. Нанесение ЛС на поверхность кожи используют, как правило, для получения местного эффекта,
иногдадля рефлекторного. Всасывается через кожу и вызывает системное действие. Нитроглицерин, применяемый в лекарственной форме – трансдермальные терапевтические системы.
10) Внутрикостное введение. При заболеваниях костей. Вводят стерильные изотонические водные растворы, эффект как при внутривенном введении
БИОДОСТУПНОСТЬ ЛЕКАРСТВЕННЫХ СРЕДСТВ - часть от введенной дозы ЛВ, которая всосалась и поступила в системный кровоток и биофазу циторецепторов.
РАСПРЕДЕЛЕНИЕ ЛС В ОРГАНИЗМЕ.
БИОЛОГИЧЕСКИЕ БАРЬЕРЫ. ДЕПОНИРОВАНИЕ
После всасывания в кровь или непосредственного введения в кровоток ЛС распределяются в водной фазе организма: крови,
внеклеточной и внутриклеточной воде Истинный объем распределения - объем жидких сред организма, в которых растворено ЛС.
Очевидный объем распределения включает истинный объем распределения и объем распределения части дозы,
депонированной в связи с белками крови и в жировой ткани.
ЛС транспортируются к циторецепторам и органам элиминации в форме депо с белками крови:
•слабые кислоты - с альбуминами, слабые основания - с кислыми α1-гликопротеинами и липопротеинами,
•адсорбция на белках обратима,
•реакция с белками крови превращает водорастворимые ЛС в липофильные,
•связанная с белками фракция, не оказывает фармакологического действия,
•при высокой степени связывании с белками действие ЛС замедляется,
•повышение количества белков - снижение эффективности ЛС,
•дефицит белков крови – рост свободной фракции и усиление эффекта,
•связь с белками замедляет гломерулярную фильтрацию ЛС,
•ЛС могут конкурировать за связь с белками между собой и с естественными метаболитами организма,
ЛС адсорбируются на эритроцитах (местные анестетики, викасол, нитрофураны) и тромбоцитах (серотонин).
Липидорастворимые лекарственные средства депонируются в жировой ткани
ЭЛИМИНАЦИЯ (лат. elimino, eliminatum - выносить за порог, удалять) - удаление ЛС из организма в результате биотрансформации
и экскреции.
БИОТРАНСФОРМАЦИЯ - метаболические превращения ЛС
Фазы биотрансформации:
•Первая фаза - метаболической трансформации - молекулы ЛС подвергаются окислению, восстановлению или гидролизу.
•Вторая фаза - реакции конъюгации (глюкуронирования, сульфатирования, ацетилирования, метилирования) - ЛС
присоединяют полярные фрагменты с образованием неактивных продуктов
Факторы, влияющие на метаболизм ЛС:
•вид и род животных,
•расовая принадлежность больного,
•возраст,
•пол,
•особенности питания,
•состояние нервной системы,
•пути введения,
•одновременное применение нескольких ЛС
Экскреция - (лат. excretio - выведение) последний этап взаимодействия лекарств с живым организмом.
пути выведения:
•с мочой,
•калом,
•выдыхаемым воздухом,
•секретами желез (потом, слюной, слезной жидкостью).
1)Выведение с мочой:
а) пассивная клубочковая ФИЛЬТРАЦИЯ
•Хорошо фильтруются - не связанные с белками лекарства и их метаболиты с молекулярной массой не более 5 кДа.
•Препараты с молекулярной массой 60 кДа не способны к фильтрации.
•Липидорастворимые ЛС легче фильтруются, но затем подвергаются значительной реабсорбции в канальцах,
•Интенсивность фильтрации прямо зависит от кровоснабжения почек, АД и находится в обратной зависимости от коллоидно-осмотического давления крови и давления в капсуле клубочка.
б) РЕАБСОРБЦИЯ
•В канальцах почек липидорастворимые препараты реабсорбируются простой диффузией,
•Лекарства - слабые кислоты всасываются более интенсивно при кислой реакции мочи (в норме рН мочи = 4-6),
•Лекарства - слабые основания - при щелочной реакции.
•Реабсорбцию можно изменять модификацией химического строения
в) СЕКРЕЦИЯ
• В проксимальных извитых канальцах - секреция лекарств, обладающих свойствами как кислот (НПВС, мочегонные
препараты диакарб, фуросемид, гидрохлортиазид, пенициллины, цефалоспорины), так и оснований (ганглиоблокаторы,
миорелаксанты, трициклические антидепрессанты, хинидин, хинин),
•ЛС могут конкурировать между собой и с метаболитами организма за связь с белками-переносчиками.
2)Выведение ЛВ с желчью
•Экскреция в желчь через мембраны гепатоцитов - путем фильтрации (глюкоза, ионы) и активной секреции (дигоксин,
ампициллин, рифампицин, тетрациклин, эритромицин),
•Концентрация в желчи препаратов, подвергающихся секреции, в 10-100 раз выше, чем в крови
3)С калом:
•вещества, не всосавшиеся в кишечнике,
•экскретированные с желчью и стенкой самого кишечника,
•липидорастворимые ЛС и их глюкурониды после гидролиза β-глюкуронидазой кишечных бактерий могут участвовать в энтерогепатической циркуляции.
4)Выведение ЛВ через легкие
•С выдыхаемым воздухом - летучие и газообразные вещества,
•Через бронхиальные железы - анионы йода, брома, камфора (раздражающее действие – повышение секреторной функции, отхаркивающий эффект)
5)Выведение ЛВ железами
•слюнными и потовыми железами (йодиды, бромиды, препараты железа, барбитураты, салицилаты, сульфаниламиды,
некоторые антибиотики),
•возможно раздражающее действие (бромодерма),
•слезными железами (антибиотики, сульфаниламиды),
•молочные железы в период лактации (снотворные, анальгетики, транквилизаторы, этиловый спирт, непрямые
антикоагулянты, стрептомицин)
Лекарственные средства, их метаболиты и конъюгаты в основном выводятся с мочой и желчью. В почках низкомолекулярные соединения, растворенные в плазме (не связанные с белками), фильтруются через мембраны капилляров клубочков и капсул.
Кроме того, существенную роль играет активная секреция веществ в проксимальных канальцах с участием транспортных систем.
Этим путем выделяются органические кислоты и основания, пенициллины, салицилаты. Выведение веществ в значительной степени зависит от процесса их реабсорбции (обратное всасывание) в почечных канальцах. Лекарственные средства реабсорбируются главным образом путем простой диффузии. Это касается в основном липофильных неполярных соединений,
хорошо проникающих через биологические мембраны. Полярные соединения плохо реабсорбируются из почечных канальцев. В
связи с этим для выведения слабых кислот и оснований важное значение имеет рН мочи. Так, при щелочной реакции мочи повышается выведение кислых соединений (например, кислоты салициловой, фенобарбитала), а при кислой - повышается выведение оснований (имизина и др.). Обусловлено это тем, что в указанных условиях соединения ионизированы и практически не реабсорбируются из почечных канальцев.
Кроме того, в реабсорбции ряда эндогенных веществ (аминокислоты, глюкоза, мочевая кислота) принимает участие активный транспорт.
Ряд препаратов (тетрациклины, пенициллины, дифенин, колхицин и др.) и особенно продукты их превращения в значительном количестве выделяются с желчью в кишечник, откуда частично выводятся с экскрементами, а также могут повторно всасываться и в последующем вновь выделяться в кишечник и т.д.
Газообразные и многие летучие вещества (например, средства для ингаляционного наркоза) выводятся в основном легкими.
Отдельные препараты выделяются слюнными железами (йодиды), потовыми железами (противолепрозное средство дитофал), железами желудка (хинин, никотин) и кишечника (слабые органические кислоты), слезными железами (рифампицин).
3.Характер действия лекарственных веществ
Фармакодинамика изучает фармакологические эффекты и механизмы действия лекарственных веществ на системном,
органном, клеточном, субклеточном, молекулярном уровнях. Фармакодинамика рассматривает также побочное действие лекарственных средств, реакции организма при повторном и при комбинированном применении препаратов.
Варианты характера действия ЛВ
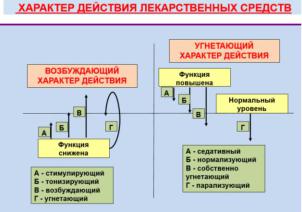
1)Возбуждающий характер действия – изменение функции органов, систем или всего организма в целом под действием лекарственных веществ в сторону усиления при изначально сниженной функции.
Возможны следующие варианты:
Стимулирующий: усиление функции организма под влиянием лекарственных веществ не до нормы, но вполне достаточное для поддержания жизнедеятельности.
Тонизирующий: усиление функции организма под влиянием лекарственных веществ до нормального уровня.
Возбуждающий повышение функции выше нормального уровня.
Угнетающий – перевозбуждение функции органов, структур, тканей, заканчивающееся функциональным параличом (2-х фазность действия: 1 фаза возбуждение, 2 фаза угнетение).
2)Угнетающий характер действия - изменение функции органов, систем или организма в целом под действием лекарственных веществ в сторону ослабления при изначально повышенной функции.
Возможны следующие варианты:
Седативный – снижение резко повышенных функции органов и систем под действием лекарственных веществ, но не до нормального уровня.
Нормализующий – возвращение резко повышенных функций органов и систем под действием лекарственных веществ к нормальному уровню.
Собственно угнетающий – понижение повышенной или нормальной функции органов и систем под действием лекарственных веществ ниже нормального уровня.
Парализующий – снижение нормальной функции тканевых структур, заканчивающиеся функциональным параличом. Функция резко падает (однофазное действие).
4.Виды действия лекарственных веществ
По локализации фармакологических эффектов:
Местное – действие, развивающееся на месте введения препарата.
Пример: аппликация мазей, местная реакция в дыхательных путях при ингаляции летучих веществ; из-за сильного местного раздражающегося действия сердечные гликозиды не вводят под кожу.
Резорбтивное – действие лекарственных веществ, развивающееся после всасывания (резорбции) лекарственных веществ в кровь и проникновения через гистогематические барьеры
Центральное (действие на ЦНС в результате всасывания ЛС, проникающих через ГЭБ) физостигмин,
психостимуляторы, ноотропы и т.д.
Периферическое (действие ЛС на периферические органы и ткани.)
По механизму возникновения эффектов:
Прямое действие (первичное) – изменение ЛС функций органов в результате непосредственного действия на клетки этих органов (м.б. резорбтивным или местным).
Примеры: окситоцин стимулирует мускулатуру матки; сердечные гликозиды повышают сократительную способность
миокарда
Косвенное действие (вторичное). Изменение ЛС функций органов и клеток в результате действия на другие органы и клетки, функционально связанные с первыми.
Примеры: уменьшение отеков как следствие кардиологического действия сердечных гликозидов; устранение бессонницы, тахикардии как следствие прямого угнетающего действия мерказолила на щитовидную железу;
кофеин увеличивает диурез за счёт стимуляции работы сердца
Рефлекторное – действие лекарственных веществ на интеро- и экстерорецепторы рефлексогенных зон и через рефлекторные дуги на разные органы и ткани. (например, действие лобелина на дыхательный центр через Н-
холинорецепторы каротидного синуса; нашатырный спирт рефлекторно (через раздражение рецепторов тройничного нерва в верхних дыхательных путях) возбуждает ДЦ и СДЦ.)
В зависимости от роли препаратов в лечебном процессе:
Преимущественное – наиболее выраженное действие лекарственных веществ на один орган со слабо
выраженным действием на другие.
Пример: преимущественное возбуждающее действие М,Н – холиномиметика ацетилхолина на М-холинорецепторы
внутренних органов в терапевтических дозах.
Избирательное – действие веществ только на определенный орган или процесс. В терапевтических дозах действие на другие органы и системы почти не выражено или плохо выражено.
Пример: избирательное блокирующее действие миорелаксантов на Н-холинорецепторы скелетной мускулатуры.
В ЗАВИСИМОСТИ ОТ ХАРАКТЕРА ДЕЙСТВИЯ НА ПАТОЛОГИЧЕСКИЙ ПРОЦЕСС
Этиотропное – действие лекарственных веществ на причину заболевания. (например, антибиотики)
Пример: действие антибиотиков, сульфаниламидов на возбудителя инфекционных заболеваний
Патогенетическое – действие на устранение или подавление механизмов развития болезни (например,
глюкокортикоиды при воспалении)
Симптоматическое – на устранение или ограничение отдельных проявлений болезни (симптомов)
Пример: жаропонижающее, анальгезирующее действие аспирина.
В зависимости от ожидаемого эффекта:
Желательное – то действие, ради которого применяется ЛВ при данном заболевании.
Побочное – остальные фармакологические эффекты, кроме желательного при данном заболевании.
В зависимости от прочности связывания с субстратом:
Обратимое действие, когда функции клеток и ферментов восстанавливаются через определенное время. (например,
восстановление функции ЦНС после наркоза)
Если же восстановления функции клеток и ферментов нет, то действие необратимое (например, ингибирование
ацетилхолинэстеразы фосфоорганическими соединениями) 5.Эффекты действия ЛВ при повторном введении их в организм.
При повторном введении могут наблюдаться различные эффекты т.к. эффективность некоторых ЛВ может уменьшаться,
усиливаться, а иногда извращаться.
Сенсибилизация – это повышение чувствительности организма к лекарству при повторном введении (чаще всего к а/б)
наиболее выражены к веществам белковой природы.
Привыкание (толерантность) – это понижение чувствительности организма к ЛВ при повторном введении ЛВ (без абстиненции при отмене), как проявление адаптивной реакции организма (транквилизаторы, наркотические анальгетики)
Тахифилаксия – частный случай привыкания, отсутствие эффекта при повторном введении ЛВ через короткие промежутки времени. Обычно связано с истощением запаса метаболита, ч/з который ЛВ реализует свой терапевтический эффект (эфедрин).
Развитие пристрастия (лекарственная зависимость) – непреодолимое, болезненное стремление к повторному употреблению психоактивных средств с наркотическим действием для достижения эйфории, либо уменьшения психического и/или физического дискомфорта, возникающего вследствие их лишения.
Кумуляция. (лат. cumulatio - увеличение, скопление)
А) Материальная (физическая) – характеризуется накоплением ЛВ в плазме и тканях, которое медленно разрушается и медленно выводится (например, бромиды)
Б) Функциональная – развивается при повторном введении вещества в то время, когда эффект от предыдущего введения еще полностью не закончился. Накопление ЛВ в организме при этом не происходит. Происходит суммация эффектов препарата.
Типичным примером функциональной кумуляции является нарушение психики при хроническом алкоголизме. Сам этиловый спирт быстро окисляется и в тканях не задерживается, суммируются его нейтротропные эффекты.

6.Эффекты комбинированного действия ЛВ (виды синергизма, антагонизма)
СИНЕРГИЗМ – это усиление действия одного лекарственного средства другим при их совместном назначении.
Виды синергизма:
Прямой (аддитивный, суммированный) – действие комбинации равно арифметической сумме эффектов, комбинируемых ЛС, при этом вещества действуют на 1 и ту же мишень в одном направлении. (1+1=2) (нитраты + папаверин = расслабление гладкой мускулатуры)
Потенцированный – такое взаимодействие ЛВ, при котором общий фарм. эффект 2-х препаратов превышает сумму их эффектов, взятых отдельно. Это явление развивается в том случае, если вещества действуют в одном направлении, но действие их реализуется через разные молекулярные механизмы. (1+1=3)
Пример: аминазин потенцирует угнетающее действие морфина на дыхательный центр. Бисептол обладает бактерицидным
действием за счет синергизма триметоприма с сульфаниламидом
Частичный – проявление синергизма в некоторых сторонах фармакологического действия препаратов различных групп (в
отношении одних органов синергизм проявляется, в отношении других нет).
Антагонизм – это взаимодействие ЛВ, при котором наступает полное устранение или ослабление фарм. эффекта одного препарата другим.
Антагонизм 2-х или более ЛВ реализуется через функциональные системы организма, поэтому фармакологический антагонизм называют функциональным или физиологическим.
Виды антагонизма:
физический (механический) – уменьшение всасывания в кровь и резорбтивного действия; адсорбция (действие адсорбентов, активированного угля)
химический (антидоты) – химическое взаимодействие ЛС (реакция нейтрализации) в крови с образованием неактивных продуктов (реактиваторы ацетилхолинэстеразы, унитиол при отравлении солями тяжелых металлов)
Физиологический (функциональный) - взаимодействие ЛС, оказывающих разнонаправленное влияние на функции клеток и органов:
Непрямой антагонизм - результат противоположного действия на различные субстраты, связанного с одной и той же функцией органа или системы (когда 2 вещества действуют на 2 разные системы, функции которых противоположны,
например адреналин и хлороформ)
Прямой антагонизм - результат действия на один и тот же субстрат (ЛВ действуют на одни и те же клетки и их рецепторы в противоположном направлении (действие пилокарпина и атропина на зрачок):
-не конкурентный антагонизм возникает при связывании ЛС с различными циторецепторами,
-конкурентный антагонизм - между агонистами и антагонистами одних циторецепторов
Частичный - проявление противоположного действия на некоторые функции организма и системы у ЛВ различных фармакологических групп (на некоторые органы эффект противоположный, на другие органы не влияет)
Односторонний – при совместном применении одно вещество снижает действие другого вещества, а данное вещество действие первого не снижает. Пример: мускарин + атропин (действие мускарина нивелируется атропином, но не наоборот);
Двусторонний – при совместном применении 2 вещества снижают эффекты друг друга.
Пример: антидеполяризующие миорелаксанты и антихолинестеразные.
СИНЕРГО-АНТАГОНИЗМ – явление, когда одни эффекты комбинируемых ЛС усиливаются, а другие ослабляются.
7.Виды побочного действия ЛВ Побочное действие – реакция организма, возникшая в связи с применением лекарственного препарата в дозах, рекомендуемых в
инструкции по его применению, для профилактики, диагностики, лечения заболевания или для реабилитации Нежелательная реакция – непреднамеренная неблагоприятная реакция организма, которая может быть связана с применением лекарственного препарата.
Классификация нежелательных реакций
1. По степени тяжести:
легкие,
умеренные (средней тяжести),
тяжелые НР.
2.По частоте развития:
•частые – возникают у 1-10% пациентов, принимавших подозреваемое ЛС (1 случай на 10-100 назначений),
•нечастые - возникают у 0,1-1% пациентов,
•редкие - возникают у 0,01-0,1% пациентов,
•очень редкие - возникают менее чем у 0,01% пациентов

3. По механизму развития:
Реакции типа А (англ. аugmented – увеличенный, фр. аttendu – ожидаемый):
дозозависимые,
обусловлены фармакологическими свойствами препарата,
могут быть следствием основного (терапевтического) или вторичного фармакологического эффекта препарата,
при применении ЛС в высоких дозах развиваются у большинства больных и составляют около 7075% всех НР,
с реакциями типа А связаны основные экономические затраты, ассоциирующиеся с НР,
большинство реакций типа А являются предотвращаемыми
Реакции типа В (англ. buzarre – странный):
не зависят от дозы,
как правило, не связаны с фармакологической активностью ЛС,
в основе их – индивидуальные особенности организма,
особенность – их трудно предвидеть и предотвратить,
возникают нечасто – 20-25% всех НР,
часто приводят к тяжелым последствиям, включая смертельные исходы
Реакции типа С (англ. complicated – осложненный):
как правило, возникают при длительной терапии,
возникают редко,
чаще предсказуемы,
к реакциям типа С относятся:
лекарственная зависимость
синдром отмены
эффекты кумуляции
толерантность
развитие резистентности
Реакции типа D (или отсроченные реакции):
могут возникать через месяцы или годы после прекращения лечения,
диагностика этих реакций затруднена, требует применения специальных видов исследования,
к реакциям типа С относятся:
мутагенное действие,
канцерогенное действие,
тератогенное действие,
дефекты репродуктивной системы.
Все побочные действия делятся на 3 большие группы (это было в документе, хз надо или нет, я так понял в лекции нежелательные реакции, а это побочное действие)
Токсическое побочное действие (связано с передозировкой).
Специфическое нежелательное действие (действие кроме основного ведущего, связанное с химическим строением и особенностью фармакодинамики ЛВ)
Неспецифическое нежелательное действие (связано с индивидуальными особенностями организма пациента).
Смешанное – наличие у одного ЛВ выраженных 2-х или 3-х видов побочного действия.
Токсическое действие (передозировка).
абсолютная – если непосредственно введена ошибочно высокая доза, либо лекарственная кумуляция.
относительная – доза назначена правильно, но нарушены следующие процессы: замедление обезвреживания (инактивации),
недостаточная функция органов выведения.
Специфическое действие:
проявление действия в месте введения и выделения
проявление резорбтивного косвенного действия на другие органы и системы, кроме основного (для химиотерапевтических средств – эффекты действия на организм больного)
привыкание (для химиотерапевтических препаратов – развитие резистентных форм)
пристрастие (наркомания, токсикомания).
синдром отмены (реакция перерегулирования для наркотических средств – абстиненция)
эмбриотоксическое – повреждение неимплантированной бластоцисты, приводящее в большинстве случаев к ее гибели.
фетотоксическое – отрицательное влияние ЛВ на созревающий или уже созревший плод (бета-адреномиметическое нарушение ритма сердца плода, угнетение ЦНС)
тератогенное действие – нарушение дифференцировки тканей плода, приводящее к порокам развития конечностей,
головы, ЦНС и внутренних органов
мутагенное - взаимодействие с генами (молекулой ДНК), приводящее к мутации генов.
Неспецифическое действие
идиосинкразия – необычные генетически обусловленные реакции.
лекарственная болезнь (аллергическая реакция, все виды)
Лекарственная аллергия. Меры предупреждения и помощи.

Лекарственная аллергия представляет собой патологическую реакцию на фармакологические препараты, которые принимаются в обычной рекомендованной дозе. Это заболевание может быть вызванным не только активным веществом в лекарственном средстве, но и так называемыми вспомогательными агентами.
Аллергические проявления не напоминают фармакологического действия лекарства.
Возникают от минимального количества препарата.
После первого контакта с лекарством должен пройти период сенсибилизации(5-7дней).
Аллергические симптомы повторяются при последующих введениях лекарств-аллергенов.
После первого введения (перорально, энтерально либо внутривенно) иммунная система «запоминает» аллерген и начинает создавать антитела против него. Сами симптомы развиваются после того, как препарат уже накопился в крови (это может произойти после второго, третьего или десятого приёма – все зависит от степени чувствительности организма).
Чаще всего аллергия возникает на белковое лекарство, например, антисыворотки, гормоны и антибиотики. Пенициллин, который вводится путем инъекции, у аллергика тоже может вызвать серьезные осложнения. К повышенной сенсибилизации приводят сульфаниламиды, салицилаты, соединения йода, анальгетики и препараты, которые наносятся на кожу в виде мазей или кремов.
Лекарственные аллергии обычно подразделяются на 4 типа.
Тип I (немедленная аллергия). Данный тип гиперчувствительности связан с вовлечением в реакцию lgE-антител.
Проявляется это крапивницей, сосудистым отеком, ринитом, бронхоспазмом, анафилактическим шоком. Такие реакции возможны при применении пенициллинов, сульфаниламидов и др.
Тип II. При этом типе лекарственной аллергии IgG- и IgM -антитела, активируя систему комплемента, взаимодействуют с циркулирующими клетками крови и вызывают их лизис. Так, метилдофа может вызывать гемолитическую анемию,
хинидин - тромбоцитопеническую пурпуру, ряд препаратов (например, анальгин) иногда являются причиной развития
агранулоцитоза.
Тип III. Очевидно, в развитии данного типа лекарственной аллергии принимают участие IgG -, а также IgM - и IgE-антитела
(+ комплемент). Комплекс «антиген-антитело—комплемент» взаимодействует с сосудистым эндотелием и повреждает его. Возникает так назы ваемая сывороточная болезнь. Проявляется она крапивницей, артралгией, артритом, лим аденопатией, лихорадкой. Сывороточную болезнь могут вызывать пенициллин, сульфаниламиды, йодиды и другие препараты.
Тип IV. В данном случае реакция опосредуется через клеточные механизмы иммунитета, включающие сенсибилизированные Т -лимфоциты и макрофаги. Возникает при местном нанесении вещества и проявляется
контактным дерматитом.
Меры предупреждения
Сбор аллергологического анамнеза, специальные пробы (например, кожные пробы при назначении антибиотикотерапии)
Меры лекарственной помощи при анафилактическом шоке
Прекратить введение лекарственного препарата, вызвавшего аллергию!
Медикаментозная терапия
1) Препаратом выбора при анафилактическом шоке является адреналин. Адреналин - антагонист гистамина в эффектах на гладкие мышцы, сосудистый тонус.
Водят в дозе 0,01 мг/кг в концентрации 1 мг/л (разведение 1:1.000), максимальная доза 0,5 мг для взрослых и 0,3 мг для детей.
Действие его развивается быстро, но сохраняется недолго (15-20 минут). При незначительном снижении артериального давления
0,1% р-р адреналина вводят 0,3- 0,5 мл п/к или в/м. В случае необходимости инъекции можно повторить. При невозможности ввести раствор адреналина внутривенно его вводят интратрахеально, при асистолии - внутрисердечно.
2) Антигистаминные препараты вводят парентерально (1,0 мл 1% димедрола или 2% раствора супрастина).
3)Для ликвидации гиповолемии используются кристаллоиды: солевые плазмозамещающие растворы (0,9% раствор NaCI, раствор Рингера). Скорость внутривенной инфузии должна быть достаточной для поддержания систолического АД не ниже 100 мм рт. ст. у
взрослых и 50 мм рт. ст. у детей. Вводят 5% раствор глюкозы в 0,45% растворе хлорида натрия в объеме 20003000 мл/м2 /сут..В
течение 1 часа инфузии взрослым вводят 500-2000 мл. жидкости, детям до 30 мл/кг. При стойкой артериальной гипотонии применяют физиологический раствор, альбумин, другие коллоидные растворы.
4) Кортикостероиды не относятся к препаратам первого ряда для лечения анафилактических реакций. Однако поскольку они ускоряют выздоровление и предупреждают возобновление симптомов, их назначают как можно раньше (вместе с инфузией жидкости). Назначают преднизолон в дозе 1-2 мг/кг при легкой степени тяжести, 2-3 мг/кг при средней степени тяжести, 4-5 мг/кг при тяжелой степени тяжести шока, или другие глюкокортикоиды в эквивалентных дозах. В качестве альтернативы внутривенно назначают гидрокортизон 250500 мг взрослым и 10 мг/кг детям или дексаметазон 8-24 мг;
Дополнительные меры
1.для купирования бронхоспазма предпочтительнее использовать В2-агонисты в аэрозоле (сальбутамол, беротек), в качестве альтернативы – B1- и В2 - агонисты (аэрозоли изадрина) 0,5% р-ра) или раствор аминофиллина (2,4%) парентерально (под контролем артериального давления!).
2.при резистентности к адреналину (особенно у принимающих В-адреноблокаторы) средством выбора может служить норадреналин (0,2% раствор 0,5-1 мл в 400,0 мл 5% глюкозы), добутамин гидрохлорид (125 мг внутривенно со скоростью 0,3-0,5
мг/мин).
3. для усиления эффекта антигистаминных препаратов дополнительно назначают блокатор Н2-гистаминовых рецепторов
(фамотидин, ранитидин).
4. В случае судорожного синдрома вводят седуксен (реланиум) 2-4 мл.
После стабилизации гемодинамических показателей все больные госпитализируются в реанимационное отделение на 2-4 суток,
где осуществляется постоянный мониторинг показателей деятельности сердечно-сосудистой системы и их коррекция при необходимости.
9. Основные принципы терапии острых отравлений фармакологическими веществами.
Отравления лекарственными средствами могут быть преднамеренными, случайными или профессиональными. Для лечения отравлений созданы токсикологические центры и отделения.
Основная задача при отравлениях – удаление из организма вещества, вызвавшего интоксикацию, при тяжёлом состоянии пациента этому должны предшествовать терапевтические и реанимационные мероприятия, направленные на сохранение функций дыхания и кровообращения. Наиболее часто встречаются острые отравления этиловым спиртом, снотворными средствами, психотропными препаратами, опиоидными и неопиоидными анальгетиками, фосфоорганическими инсектицидами и др. соединениями.
Принципы детоксикации:
Прежде всего необходимо задержать всасывание вещества на путях введения. Если вещество частично или полностью всосалось,
следует ускорить его выведение из организма, а также воспользоваться антидотами для его обезвреживания и устранения неблагоприятных эффектов.
Задержка всасывания токсичного вещества в кровь
Желудок. Для этого вызывают рвоту или промывают желудок. Рвоту вызывают механическим путем (раздражением задней стенки глотки), приемом концентрированных растворов натрия хлорида или натрий сульфата, введением рвотного средства апоморфина. При отравлении веществами, повреждающими слизистые оболочки (кислоты и щелочи), рвоту не следует вызывать, так как произойдет дополнительное повреждение слизистой оболочки пищевода. Более эффективно и безопасно промывание желудка с помощью зонда. Сначала удаляют содержимое желудка, а затем желудок промывают теплой водой, изотоническим раствором натрия хлорида, раствором калия перманганата, в которые при необходимости добавляют активированный уголь и другие антидоты.
Кишечник. Дают адсорбирующие средства (активированный уголь) и слабительные (солевые слабительные, вазелиновое масло). Кроме того, проводят промывание кишечника.
Кожа или слизистые оболочки. Необходимо тщательно промыть их (лучше всего проточной водой).
Легкие. Следует прекратить их ингаляцию (удалить пострадавшего из отравленной атмосферы или надеть на него противогаз).
При подкожном введении – инъекции адреналина вокруг места введения, охлаждение пузырём со льдом, можно наложить жгут.
Удаление токсичного вещества из организма
Метод форсированного диуреза – водная нагрузка + приём мочегонных средств (фуросемид, маннит). Применяется ощелачивание, подкисление мочи для уменьшения реабсорбции. Выводятся свободные вещества, не связанные с белками и липидами плазмы. При этом необходимо поддерживать баланс электролитов. Противопоказан метод при острой сердечно-сосудистой недостаточности, нарушении функции почек, опасности развития отёка мозга или лёгких.
Гемодиализ. Кровь проходит через диализатор с полупроницаемой мембраной. Освобождается от токсических веществ,
не связанных с белками плазмы. Противопоказан при гипотензии.
Перитонеальный диализ. Промывание полости брюшины раствором электролитов. С диализирующим раствором вводят антибиотики для профилактики инфекции.
Гемосорбция. Адсорбция токсических веществ из крови специальными сорбентами (например, гранулированный активированный уголь). Эффективен при очистке от плохо диализирующихся препаратов (антипсихотические средства,
анксиолитики, фосфоорганические соединения).
Замещение крови. Кровопускание + переливание донорской крови. При отравлении веществами, действующими на кровь
(нитриты, нитробензолы и т.д.). Противопоказан метод при резких нарушениях кровообращения, тромбофлебите.
Плазмафарез. Удаление плазмы замещение донорской плазмой, раствором электролитов с альбумином.
Лимфорея, лимфодиализ, лимфосорбция и др.
Устранение действия всосавшегося токсичного вещества.
oДетоксикация организма с помощью антидотов. Антидоты – это средства, применяемые для специфического лечения отравлений химическими веществами путём физического или химического взаимодействия, или фармакологического антагонизма. Чем раньше начато лечение острого отравления антидотами, тем оно эффективнее.
Примеры.
Оксимы (дипироксим, изонитрозин) вступают в реакцию с фосфоорганическими соединениями (реактиваторы
ацетилхолинэстеразы)
Симптоматическая терапия острых отравлений
Поддержание жизненно важных функций - дыхания, кровообращения (кардиотоники, оксигенотерапия, стимуляторы дыхания и т.д.)
Устранение нежелательных симптомов (диазепам против судорог; маннит, глицерин при отёке мозга; морфин в качестве анальгетика)
Коррекция кислотно-основного состояния (натрия гидрокарбонат, трисамин при ацидозе и т.д.)
Коррекция водно-электролитного баланса.
10.Интоксикация сердечными гликозидами и меры помощи.
Токсические явления связаны с передозировкой сердечных гликозидов. Чаще это наблюдается при использовании препаратов наперстянки (Дигоксин, Дигитоксин) с выраженной способностью к кумуляции.
Интоксикация препаратами наперстянки проявляется кардиальными и экстракардиальными нарушениями
Симптомы (6 основных):
1. Кардиальные (90 %)
- нарастание явлений сердечной недостаточности
-нарушение ритма сердца (брадикардия, аритмии (нарушение AV-проводимости, экстрасистолы), тахикардия). Наиболее частая причина смерти от отравлений - фибрилляция желудочков.
2. Со стороны ЖКТ (60%)
- снижение аппетита, дискомфорт в эпигастрии, тошнота, рвота
3. Неврологические (25-30 %)
- общая слабость
-утомляемость
- головная боль, головокружение
4. Глазные (90-95 %)
- нарушение зрения (больной все видит в желто-зеленом цвете (ксантопсии), круги, кольца, выпадение полей зрения, снижение остроты зрения, нарушение пространственного восприятия)
5. Диуретические
Беспричинное увеличение диуреза, иногда является предвестником отравления.
6. Аллергические реакции.
Лечение:
Лечение отравления препаратами наперстянки и другими сердечными гликозидами направлено прежде всего на устранение неблагоприятных изменений функций сердца.
Отмена препарата или уменьшение его дозы с применением ряда физиологических антагонистов
Калий (панангин в/в, аспаркам, калия хлорид), калий - сберегающие диуретики, т.к. сердечные гликозиды вызывают снижение ионов калия в кардиомиоцитах. Вводят их внутрь или внутривенно в таких количествах, чтобы содержание ионов калия в сыворотке крови не превышало обычных величин
Кальций связывающие препараты (верапамил, ЭДТА – этилендиаминтетрауксусная кислота)
Унитиол – донатор сульфгидрильных групп (реактивирует транспортную АТФ-азу кардиомиоцитов, ингибированную сердечными гликозидами)
Симптоматическое лечение в зависимости от симптоматики (для лечения аритмий используют дифенин, лидокаин,
амиодарон, при атриовентрикулярном блоке для устранения влияния вагуса на сердце назначают атропин)
При интоксикации сердечными гликозидами могут быть также использованы моноклональные антитела.
Триггеры гликозидной интоксикации – ЛП, снижение калия и повышение кальция в крови.
11. Местноанестезирующие средства.
Определение. Местные анестетики - Избирательно блокируют возбудимость чувствительных нервных окончаний и проведение импульсов но нервам и нервным стволам в месте непосредственного применения.
Вызывают утрату болевой чувствительности, в максимальных концентрациях блокируют все виды чувствительности
Механизм действия.
Воздействуя на нервные клетки, блокируют их функциональную активность только на определенное время, в дальнейшем же функция клеток вновь нормализуется.
Предупреждают генерацию и проведение нервных импульсов. Их основная точка приложения — мембрана нервных клеток.
Представляют собой третичные азотистые основания. Они состоят из гидрофильной и липофильной частей, соединенных эфирной или амидной связями. Механизм действия определяет липофильная часть, имеющая ароматическую структуру.
Для нанесения на слизистые оболочки и кожу и парентерального введения применяют водные растворы хлористоводородных солей местных анестетиков. В слабощелочной среде тканей (рН=7,4) соли гидролизуются с освобождением оснований.
Основания растворяются в липидах мембран нервных окончаний и стволов, проникают к внутренней поверхности мембраны, где превращаются в ионизированную катионную форму. Рецепторы для местных анестетиков локализованы в S6-сегменте IV домена внутриклеточной части натриевых каналов.
Связываясь с рецепторами, катионы местных анестетиков пролонгируют инактивированное состояние натриевых каналов, что задерживает развитие следующего потенциала действия. Местные анестетики не взаимодействуют с закрытыми каналами в период потенциала покоя.
Таким образом, в зоне нанесения местных анестетиков не развиваются потенциалы действия, что сопровождается блоком проведения нервных импульсов. Избирательное влияние местных анестетиков на чувствительные афферентные нервы обусловлено генерацией в них длительных (более 5 мс) потенциалов действия с высокой частотой.
В первую очередь местные анестетики блокируют безмиелиновые С и миелиновые Аδ и Аβ волокна (афферентные пути,
проводящие болевые и температурные раздражения; вегетативные нервы). На волокна, окруженные миелиновой оболочкой,
местные анестетики действуют в области перехватов Ранвье.
Толстые миелиновые волокна (афферентные пути, проводящие тактильные раздражения; двигательные нервы) слабее реагируют на местные анестетики.
Кроме того, устойчивость двигательных нервов к анестезии обусловлена низкочастотными короткими (менее 5 мс) потенциалами действия.
Местноанестезирующие средства обычно оказывают воздействие только в месте введения. Однако при определенных условиях часть агента может попадать в системную циркуляцию и давать общий эффект. Скорость системной абсорбции определяется фармакокинетикой лекарства, васкуляризацией в месте инъекции, концентрацией вводимого раствора, скоростью введения лекарства. Для снижения системного действия, токсического эффекта и пролонгирования эффекта местных анестетиков их часто используют в комбинации с вазоконстрикторами (адреналин).
Применение.
Терминальная (поверхностная, концевая) анестезия
Терминальная анестезия развивается при воздействии липофильных местных анестетиков на чувствительные нервные окончания,
находящиеся в слизистых оболочках или ранах. Достаточной эффективностью и низкой токсичностью при терминальной анестезии обладают бупивакаин, лидокаин, мепивакаин, пиромекаин, тримекаин.
Эти средства применяют для анестезии:
роговицы глаза при кератите, оперативных вмешательствах;
полости рта для стоматологических воздействий;
носовых ходов при интраназальной интубации, для прокола гайморовой пазухи;
дыхательных путей при бронхоскопии, пищевода при зондировании, уретры при цистоскопии.
Проводниковая анестезия наступает в результате действия местных анестетиков на афферентные нервные волокна и нарушения проведения болевых импульсов в ЦНС из региона, иннервируемого блокированным нервом. Ее используют в стоматологии, при ограниченных операциях в общехирургической практике, с целью блокады нервных стволов при заболеваниях,
сопровождающихся болью (вагосимпатическая, межреберная, паранефральная блокады). Для проводниковой анестезии выбирают препараты с наименьшей токсичностью — новокаин, лидокаин, артикаин, бупивакаин, ропивакаин, тримекаин.
В педиатрической практике применяют проводниковую анестезию в сочетании с поверхностным наркозом. Это обеспечивает полное устранение боли, выключение сознания и рефлексов из операционного поля, вегетативную блокаду.
Местные анестетики вызывают региональную миорелаксацию. При операции не развиваются типичные осложнения наркоза,
укорачивается период пробуждения.
Спинномозговую анестезию рассматривают как вариант проводниковой анестезии. Местные анестетики вводят в
субарахноидальное (спинальная анестезия) или эпидуральное (эпидуральная анестезия) пространства для блокады проведения чувствительных импульсов по задним корешкам спинного мозга. Одновременно возникает региональная миорелаксация, не требующая искусственной вентиляции легких.
В настоящее время для спинномозговой анестезии применяют местные анестетики группы амидов — лидокаин, артикаин,
бупивакаин (маркаин спинал), ропивакаин, тримекаин.
Используют атравматические иглы диаметром не более 0,4 мм с конусовидным концом типа «pencil point». Микрокатетерная техника позволяет пролонгировать обезболивание независимо от продолжительности действия анестетика.
Инфильтрационная анестезия представляет собой анестезию чувствительных нервных окончаний и афферентных волокон. Она достигается послойным пропитыванием тканей растворами малотоксических местных анестетиков — новокаина, лидокаина,
артикаина, бупивакаина, тримекаина. Используется при проведении небольших хирургических операций.
Для пролонгирования местного действия и уменьшения резорбтивных эффектов к растворам местным анестетиков добавляют сосудосуживающие средства группы адреномиметиков — адреналин (обладает собственным анестезирующим влиянием на миелинизированные волокна Aгамма), мезатон, ксилометазолин, нафтизин. Выпускают комбинированные средства УЛЬТРАКАИН
D-C (артикаин + адреналин), МАРКАИН АДРЕНАЛИН (бупивакаин + адреналин).
При передозировке адреномиметиков появляется опасность ишемического некроза тканей, повышается АД. Адреномиметики противопоказаны при операциях на концевых нервных стволах конечностей из-за высокого риска ишемии.
Недопустимо введение растворов местных анестетиков в сильно васкуляризированные ткани, например, в область шеи при операциях на щитовидной железе
РЕЗОРБТИВНОЕ ДЕЙСТВИЕ МЕСТНЫХ АНЕСТЕТИКОВ
Влияние на нервную систему
Местные анестетики (кроме кокаина) уменьшают возбудимость нейронов ЦНС, при этом угнетение тормозящих нейронов происходит в первую очередь. Действие местных анестетиков на головной мозг состоит из двух стадий: возбуждения и торможения.
В стадии возбуждения, когда подавлена функция тормозящих нейронов, возникают беспокойство, тремор, клонико-тонические судороги.
Для стадии торможения характерны сонливость, потеря сознания, угнетение дыхательного центра.
В больших концентрациях местные анестетики сразу вызывают торможение, подавляя одновременно функции всех нейронов.
При резорбтивном действии дикаина может наступить паралич дыхательного центра без предварительного возбуждения ЦНС.
Кокаин составляет исключение в ряду местных анестетиков. Он возбуждает ЦНС, так как усиливает действие дофамина,
норадреналина и серотонина, блокируя их нейрональный захват. Под влиянием кокаина появляются чувство уверенности и комфорта, раздражительность, бессонница, возрастают бдительность к аварийным ситуациям и двигательная активность. По данным эмиссионной томографии, меченный 14С-кокаин вызывает возбуждение параллельно накоплению в полосатом теле. В
дальнейшем, депо нейромедиаторов истощается, но компенсаторно возрастает плотность постсинаптических рецепторов.
Влияние на сердечно-сосудистую систему и гладкие мышцы
Лидокаин и реже тримекаин и пиромекаин используют как противоаритмические средства (IB класс) при желудочковых формах тахиаритмии. Они не уменьшают проводимость, вызывают умеренную артериальную гипотензию. Бупивакаин, длительно блокируя натриевые каналы, нарушает вход Na+ в клетки миокарда во время систолы. Это сопровождается недостаточностью сердечной деятельности. Бупивакаин может также вызывать желудочковую тахикардию. Ропивакаин не обладает кардиотоксичностью.
Местные анестетики расширяют бронхи, угнетают перистальтику кишечника, расслабляют матку. При спинномозговой анестезии возможен паралич симпатических центров спинного мозга с усилением функций пищеварительного тракта.
Местные анестетики — эфиры вызывают у чувствительных больных аллергические реакции — дерматит, астматические приступы.
Препараты группы амидов лишены этого недостатка, но в их растворы иногда добавляют консервант метилпарабен, обладающий свойствами аллергена.
Применение местных анестетиков с целью резорбтивного действия противопоказано при синдроме слабости синусного узла,
выраженной брадикардии, атриовентрикулярной блокаде II — III степени, кардиогенном шоке, тяжелой сердечной недостаточности, артериальной гипотензии, сепсисе, заболеваниях печени и почек.
Местные анестетики не назначают при гиперчувствительности.
Местные анестетики, нарушая деполяризацию пресинаптической мембраны и освобождение ацетилхолина, блокируют вегетативные ганглии и нервно-мышечную передачу.
Местные анестетики делятся на два типа: эстеры (новокаин), метаболизирующиеся в плазме эстеразами, и амиды (лидокаин),
метаболизм которых происходит в основном в печени и определяется печеночным кровотоком. При этом только незначительная часть неизменного лекарства может обнаруживаться в моче.
Классификация
•1. Сложные эфиры (АНЕСТЕЗИН, ДИКАИН, НОВОКАИН)
•подвергаются гидролизу псевдохолинэстеразой крови и действуют в течение 30 — 60 мин.
•Их эффект пролонгируют антихолинэстеразные средства (прозерин).
•Продукт гидролиза — n-амино-бензойная кислота ослабляет бактериостатическое влияние сульфаниламидов.
•2. Замещенные амиды кислот (ЛИДОКАИН, ТРИМЕКАИН, БУПИВАКАИН). инактивируются монооксигеназной системой
печени в течение 2 — 3 ч. Бупивакин вызывает местную анестезию продолжительностью 3 — 6 ч, после ее прекращения длительно сохраняется анальгетический эффект.
Классификация (с точки зрения практического применения):
1)Средства, применяемые для поверхностной анестезии:
Кокаин
Дикаин
Анестезин
Пиромекаин
2)Средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии:
Новокаин
Бупивакаин
3)Средства, применяемые для всех видов анестезии:
Лидокаин
Тримекаин
Кокаин
Относится к местным анестетическим алкалоидам, получаемым из листьев южно-американского растения (Erythroxylon coca).
Обладает системной токсичностью, в связи с чем его применяют только местно. Центральные эффекты кокаина больше связывают с его депрессивным воздействием, чем со стимулирующим.
Фармакокинетика: Кокаин обладает хорошей всасываемостью через кожу и слизистые оболочки.
Концентрированные растворы всасываются более медленно, чем разбавленные, ввиду выраженного вазоконстрикторного действия первых.
Метаболизируется эстеразой различных органов, частично печенью, некоторая часть гидролизируется эстеразой плазмы.
Около 10% в неизмененном состоянии экскретируется почками.
Интоксиция включает в себя двигательное беспокойство, тахикардию, коллапс, судороги, кому и смерть Воздействие на ЦНС на первом этапе выражается в повышении артериального давления со рвотой, с последующим депрессивным воздействием. Низкие дозы стимулируют дыхательный центр, высокие — вызывают депрессию.
Клиническое использование: 4% раствор кокаина является мощным анестетиком и находит широкое применение в офтальмологической практике. При этом максимальная анальгетическая активность продолжается 20-30 мин. 4% растворы используют в отоларингологической практике.
Минимальная доза для поверхностной анестезии составляет 3 мг/кг, максимальная — 200 мг.
Не рекомендуется использовать одновременно с вазоконстрикторами, так как кокаин, обладая вазоконстрикторным эффектом,
потенцирует действие.
Новокаин
Фармакологическое действие новокаина идентично другим местным анестетикам.
Фармакокинетика: При парентеральном введении хорошо всасывается. В процессе всасывания новокаин быстро гидролизируется,
большей частью в кровотоке, путем воздействия эстераз и холинэстераз плазмы. Продуктами энзиматического гидролиза являются парааминобензойная кислота и диэтиламинэтанол. С мочой экскретируется 80% препарата. Новокаин относится к препаратам с очень коротким действием, которое обусловлено его выраженным вазодилатирующим эффектом и высокой рКа, создающей условия для его ионизации даже при физиологических значениях рН.
Побочные эффекты. Выражаются в его действии на ЦНС и сердечно-сосудистую систему. Часто наблюдаются аллергические реакции.
Лидокаин (ксикаин, лигнокаин)
Обладает более выраженной интенсивностью и продолжительностью действия по сравнению с другими анестетиками (например,
с новокаином).
В большинстве случаев является препаратом выбора, но требует осторожности при повышенной индивидуальной чувствительности. Обладает местными и системными свойствами.
Местный эффект выражается в снижении болевой и других видов чувствительности, вазодилатации и снижении моторной функции.
Системный эффект наблюдается, как правило, при введении больших доз препарата и внутривенной инфузии и состоит из проявлений генерализованной стабилизации мембран (антиаритмический эффект).
Фармакокинетика: Лидокаин довольно быстро всасывается при парентеральном введении. Скорость абсорбции можно лимитировать при сочетании с адреналином. Одновременно с этим снижается частота развития токсических реакций и увеличивается продолжительность действия лидокаина.
Анестетическое действие развивается быстро. Лидокаин метаболизируется в печени микросомальной оксидазой путем деалкилирования в моноэтилглицин и ксилид. Последний обладает анестетическим и токсическим свойствами. Приблизительно
75% ксилида выводится с мочой.
В растворах с концентрацией до 0,5% лидокаин одинаково токсичен с новокаином. Более концентрированные растворы (2%)
превосходят по токсичности новокаин.
Ввиду того, что лидокаин метаболизируется печенью, возможно токсическое действие на печень. При выраженной индивидуальной чувствительности и при передозировке препарата могут наблюдаться фибрилляция желудочков и остановка сердца. В сравнении с новокаином не оказывает токсического действия на функцию дыхания.
К наиболее частым побочным проявлениям относятся беспокойство, бессонница, амнезия, вертиго, тремор, судороги,
дыхательная недостаточность. Лечение осложнений включает искусственную вентиляцию, внутривенное введение тиопентала,
седуксена или суксаметония при судорожном синдроме.
Со стороны сердечно-сосудистой системы могут наблюдаться: гипотензия, бледность, потливость, брадикардия, снижение сердечного выброса, остановка сердца.
Аллергические проявления: бронхоспазм, крапивница, ангионевротический отек, крайне редко — контактный дерматит.
Клиническое использование: для подкожной и внутрикожной инфильтрации используют 0,25-0,5% растворы лидокаина, в
сочетании с норадреналином используют соотношение 1:200 000. Для нервной блокады назначают 2% растворы с соотношением норадреналина 1:80 000; 4% раствор лидокаина применяют в офтальмологической практике для хорошей анальгезии без циклоплегии, мидриаза и вазоконстрикции.
Анестезин (Бензокаин)
Плохо растворяется в воде, поэтому используется только для поверхностной анестезии невоспалённых тканей (например,
слизистая ротовой полости и глотки).
Дикаин (Аметокаин)
Вместе с Кокаином имеют ограниченное применение. Дикаин входит в состав глазных капель, которые используют в офтальмологии для анестезии роговицы, однако и в этом случае предпочтение отдаётся менее токсичным местным анестетикам:
Оксибупрокаину и Проксиметакаину, так как они оказывают менее раздражающее действие.
Бупивакаин
Препарат длительного действия. Его эффект проявляется в среднем через 30 минут после введения и продолжается до 8 часов (его часто используют для эпидуральной анестезии для обезболивании родов).
Тримекаин
Используют для всех видов анестезии. Сходен по структуре с лидокаином. Препарат в 2—3 раза активнее новокаина, но несколько токсичнее.
Фармакокинетика: Действует более продолжительно, чем новокаин (2—4 ч). Ткани не раздражает. Нередко применяется с адреналином. Для поверхностной анестезии менее эффективен (необходимы более высокие концентрации — 2—5% растворы).
Тримекаин оказывает угнетающее влияние на кору головного мозга и на восходящую ретикулярную формацию ствола мозга.
Обладает седативным, снотворным и противосудорожным эффектами.
При использовании тримекаина для инфильтрационной и проводниковой анестезии в терапевтических дозах существенных изменений со стороны сердечнососудистой системы, дыхания не отмечается.
Из побочных явлений иногда наблюдаются ощущение жжения в области введения препарата, тошнота, рвота, при интоксикации
— клонические судороги. При системном действии обладает противоаритмической активностью. В этом случае его вводят внутривенно.
Для поверхностной анестезии используют также пиромекаин, сходный по структуре с тримекаином
Холинергия
Медиатором в холинергических синапсах является ацетилхолин. Ацетилхолин синтезируется в аксоплазме холинергических окончаний из ацетилкоэнзима А (митохондриального происхождения) и незаменимого аминоспирта холина при участии фермента холинацетилтрансферазы (холинацетилаза). Запасается в везикулах. При деполяризации пресинаптической мембраны путём экзоцитоза происходит выброс медиатора в синаптическую щель. На постсинаптической мембране взаимодействует с холинорецептором. Затем ацетилхолин разрушается под действием ацетилхолинэстеразы до холина и ацетата. Холин обратно захватывается пресинаптическим окончанием.

Типы холинорецепторов:
Холинорецепторы разной локализации обладают неодинаковой чувствительностью к фармакологическим веществам. На этом
основано выделены:
Мускариночувствительные холинорецепторы — м-холинорецепторы (связаны с G-белками)
Никотиночувствительне холинорецепторы — н-холинорецепторы (связаны с натриевыми каналами)
Виды М (мускаринчувствительных)-холинорецепторов :
М1-холинорецепторы ЦНС (лимбическая система, базальные ганглии, ретикулярная формация) и вегетативных ганглиев;
М2-холинорецепторы сердца (снижают частоту и силу сердечных сокращений, атриовентрикулярную проводимость и потребность миокарда в кислороде);
М3-холинорецепторы:
гладких мышц (вызывают сужение зрачков, спазм аккомодации, бронхоспазм, спазм желчевыводящих путей,
мочеточников, сокращение мочевого пузыря, матки, усиливают перистальтику кишечника, расслабляют сфинктеры);
желез (вызывают слезотечение, потоотделение, обильное отделение слюны, бронхорею, секрецию кислого желудочного сока).
Обнаружены М4-холинорецепторы (в сердце, стенке легочных альвеол, ЦНС) и М5-холинорецепторы (в ЦНС, в слюнных железах,
радужной оболочке, в мононуклеарных клетках крови).
Виды Н (никотинчувствительных)-холинорецепторов :
Нн (нейрональные): ЦНС, вегетативные ганглии, мозговой слой надпочечников, каротидные клубочки Нм (мышечные): скелетные мышцы (перенос нервного импульса с нерва на мышцу)
Эффекты раздражения парасимпатических нервов
1)Мускариноподобные эффекты (М-холиномиметический эффект):
Местное действие (при закапывании в глаз)
Сужение зрачков (миоз)- действие на М3-ХР сфинктера зрачка
Снижение внутриглазного давления (вследствие сокращения сфинктера зрачка расширяются фонтановы пространства радужно-роговичного угла глаза, где через шлеммов канал увеличивается отток внутриглазной жидкости)
Спазм аккомодации - за счет действия на М3-ХР ресничной мышцы сокращение мышцы расслабление цинновой связки увеличение кривизны хрусталика
Увеличение секреции слёзных желёз
Резорбтивное действие
На ЦНС (М1-ХР): возбуждающее действие
На сердце(М2-ХР): брадикардия, снижение возбудимости, проводимости, снижение АД за счет уменьшение работы сердца
На ЖКТ(М3-ХР): повышение тонуса гладких мышц повышение моторики. Расслабление сфинктеров. Увеличение секреции слюнных, желудочных и др. желёз (увеличение секреции НСl – через М1 – за счет стимуляции выработки гистамина энтерохромаффиными клетками).
На бронхи(М3-ХР) : увеличение тонуса гладких мышц бронхов, увеличение секреции бронхиальных желёз бронхоконстрикция
На мочевой пузырь(М3-ХР): повышение тонуса гладких мышц дна и расслабление сфинктеров
На желче- и мочевыводящие пути (М3-ХР): увеличение тонуса гладких мышц увеличение желче- и мочевыделения
На матку (М3-ХР): увеличение тонуса миометрия
На потовые железы (М3-ХР): увеличение потоотделения
2)Никотиноподобные эффекты:
Вмалых дозах: усиливают и облегчают передачу на скелетные мышцы и вегетативные ганглии, стимулируют ЦНС
Вбольших дозах: угнетают возбудимость
На Н(н)-ХР :

возбуждая ХР каротидных клубочков, создают поток импульсов для рефлекторного тонизирования ДЦ и СДЦ
(аналептическое действие);
за счёт стимуляции ХР мозгового вещества надпочечников, усиливают выделение катехоламинов (адреналина и норадреналина)
преимущественное возбуждение симпатических ганглиев;
возбуждающее д-е на ЦНС;
На Н(м)-ХР: улучшение нервно-мышечной передачи
Лекарственные вещества могут воздействовать на следующие этапы синаптической передачи:
1)синтез ацетилхолина;
2)процесс освобождения медиатора;
3)взаимодействие ацетилхолина с холинорецепторами;
4)энзиматический гидролиз ацетилхолина;
5)захват пресинаприческими окончаниями холина, образующегося при гидролизе ацетилхолина.
12. Антихолинэстеразные средства.
Определение.

Это ЛС, обладающие непрямым холиномиметическим эффектом (действуют подобно ацетилхолину) за счёт ингибирования фермента, разрушающего ацетилхолин.
Классификация:
1) Обратимо ингибирующие ацетилхолинэстеразу
Их действие длится 2-10 часов.
1.1.Третичные аммонийные основания (проходят через ГЭБ)
Физостигмин
Галантамин
1.2.Четвертичные аммонийные основания (не проходят через ГЭБ)
Прозерин (неостигмина метилсульфат)
2) Необратимо ингибирующие ацетилхолинэстеразу
Эти средства очень мощно связываются с ацетилхолинэстеразой на много дней, даже месяцев. Однако постепенно, примерно через 2 недели активность энзима может восстанавливаться.
Армин
+фосфоорганические соединения (не относятся к ЛП) – инсектициды, гербициды, фунгициды, боевые отравляющие вещества
(зарин) и пр.
Механизм действия
Ингибирование ацетилхолинэстеразы происходит за счет взаимодействия веществ с теми же участками фермента, с которыми связывается ацетилхолин. Одни препараты взаимодействуют с анионным и эстеразным центрами (прозерин), другие — только с анионным (эдрофоний) или только с эстеразным центром (большинство фосфорорганических соединений). Кроме того, в
связывании антихолинэстеразных средств с ацетилхолинэстеразой значительную роль играет гидрофобное взаимодействие. Это приводит к возбуждению М и/или Н-ХР (холиномиметический эффект)
Фармакологические эффекты
1)Местное действие:
-сужение зрачка (миоз)
-спазм аккомодации
-снижение внутриглазного давления
2)резорбтивное действие:
-усиление перистальтики и секреции желёз ЖКТ
-повышение тонуса матки
-улучшение нервно мышечной передачи импульсов и повышение тонуса скелетной мускулатуры
-повышение тонуса бронхов
Физостигмин
В медицинской практике применяют физостигмина салицилат.
Физиостигмин является одним из основных представителей антихолинэстеразных веществ обратимого действия. В больших дозах наряду с влиянием на холинэстеразу может оказывать (так же, как и другие антихолинэстеразные препараты) непосредственное действие на холинорецепторы.
Применение: Физиостигмина салицилат применяют главным образом в глазной практике для сужения зрачка и понижения внутриглазного давления при глаукоме(М3-ХР). Сужение зрачка наступает обычно через 5 - 15 мин и держится 2 - 3 ч и более.
Физостигмин иногда применяют также в клинике нервных болезней при нервномышечных заболеваниях(Нм-ХР), а также при парезе кишечника(М3-ХР), болезни Альцгеймера Классический антидот при отравлении атропиноподобными средствами.
Побочные эффекты
При применении физостигмина, так же, как и других антихолинэстеразных препаратов, могут наблюдаться побочные явления,
связанные с гиперактивностью холинергических процессов: усиление саливации(М3-ХР), бронхоспазм(М3-ХР), спазм мышц кишечника(М3-ХР) и мочевого пузыря, замедление частоты и нарушении ритма сердца(М2-ХР), судорожные реакции (М1 и Н-ХР) и
др.
Галантамин
Выпускается в виде галантамина гидробромида (Galanthamini hydrobromidum).
По фармакологическим свойствам галантамин близок к физостигмину. Подобно физостигмину вызывает сужение зрачка, однако при введении раствора галантамина в конъюнктивальный мешок может наблюдаться временный отек конъюнктивы (не применяют для лечения глаукомы).
Сравнительно с физостигмином галантамин менее токсичен
Применяют галантамина гидробромин при миастении, прогрессивной мышечной дистрофии, двигательных и чувствительных нарушениях связанных с невритами, полиневритами, радикулитами, радикулоневритами, при остаточных явлениях после нарушения мозгового кровообращения, болезни Альцгеймера и другой патологии. Галантамин можно применять при атонии кишечника и мочевого пузыря, а также для функциональной рентгенодиагностики при заболеваниях желудка и кишечника.
Прозерин
Прозерин обладает сильной обратимой антихолинэстеразной активностью. Подобно другим четвертичным аммониевым соединениям оказывает преимущественное влияние на периферические системы и трудно проникает через гематоэнцефалический барьер.
Прозерин применяют при:
-миастении
-парезах
-параличах
-глаукоме (местно)
-атонии кишечника, желудка, мочевого пузыря
-в восстановительном периоде после перенесенного менингита, полимиелита, энцефалита и т. п.,
-атрофии зрительного нерва
-невритах
Противопоказания
Эпилепсия, гиперкинезы, бронхиальная астма, стенокардия, брадикардия, беременность
Армин
Армин применяют в качестве миотического и антиглаукоматозного средства в виде глазных капель в концентрации 0,01% (1:10000). Назначают по 1—2 капли 2—3 раза в день. Во избежание развития общих побочных явлений, связанных с всасыванием препарата, следует после каждого закапывания армина прижимать пальцем область слёзного мешка в течение 2—3 мин, чтобы предотвратить попадание раствора в слёзный канал.
Отравление ФОС
Психомоторное возбуждение, дезориентация, панический страх, клонико-тонические судороги, сменяемые сопором или комой с арефлексией и параличом скелетных мышц. В начале тахикардия и гипертензия, затем — брадикардия, атриовентрикулярная блокада и падение АД. Рвота, непроизвольные дефекация и мочеиспускание, слезотечение, обильная саливация, профузное потоотделение (больной купается в собственном поту). Зрачки сужены до размеров булавочной головки, при ярком освещении становятся еще более узкими. Миоз, сопровождаемый спазмом аккомодации, гиперемией конъюнктивы и болью в глазу.
Ведущий синдром при интоксикации ФОС — дыхательные расстройства:
ларингоспазм, бронхоспазм и бронхорея;
паралич дыхательного центра;
судороги дыхательных мышц (при приступе дыхание прекращается);
паралич дыхательных мышц вследствие десенситизации Н-холинорецепторов;
отек легких, ателектаз, гнойный бронхит, пневмония.
Важный компонент лечения острых отравлений ФОС — применение м-холиноблокаторов (атропин и атропиноподобные средства),
атакже так называемых реактиваторов холинэстеразы.
ДИПИРОКСИМ — сильный реактиватор холинэстеразы, как четвертичный амин действует только в периферических синапсах.
ИЗОНИТРОЗИН имеет третичный азот, менее эффективен, но хорошо проникает в ЦНС.
13. М – холиномиметические средства.
Определение- это ЛС, действующие подобно ацетилхолину на М-холинорецепторы.
Эталоном таких веществ служит алкалоид мускарин, обладающий избирательным эффектом в отношении м-холинорецепторов.
Мускариновый синдром: гиперсаливация, потоотделение, рвота, понос, брадикардия, лёгкое сужение зрачков, нарушение зрения,
усиление перистальтики. В тяжёлых случаях наступают коллапс, нарушения дыхания, отёк. Симптомы отравления возникают через
0,5—2 ч после приёма мускарина или мускариносодержащих грибов. Смертельная доза мускарина для человека — 0,5 грамма,
которые содержатся в 2,5-4 килограммах свежих красных мухоморов.
Меры помощи: атропина сульфат (М-холинолитик), промывание желудка перманганатом калия, согревание пострадавшего,
симптоматические средства.
Классификация:
В медицинской практике из м-холиномиметиков наиболее широко применяют пилокарпин и ацеклидин, которые относятся к третичным аминам.
Механизм действия: избирательно возбуждают М-ХР ЦНС и внутренних органов подобно АХ. Прямое стимулирующее влияние на
м-холинорецепторы.
Фармакологические эффекты.
1)местное действие: снижение внутриглазного давления, миоз, спазм аккомодации (для этих целей чаще применяют пилокарпин)
2) резорбтивное действие:
Повышение секреции пищеварительных и бронхиальных желёз;
Повышение тонуса и усиление сокращения гладких мышц ЖКТ, бронхов, мочевого пузыря, матки;
Побочные эффекты:
Боль в глазу;
Бронхоспазм;
Спастические боли в кишечнике, диарея;
Усиление саливации, потоотделения;
Брадикардия, нарушение АВ-проводимости, снижение ударного объёма сердца
Противопоказания
Бронхиальная астма
Нарушения проводимости сердца, стенокардия, тяжёлые органические повреждения миокарда
Кровотечения из ЖКТ
Эпилепсии, гиперкинезы
Беременность
Ацеклидин
Является холиномиметическим веществом, стимулирующим преимущественно холинореактивные системы организма. В отличие от ацетилхолина и мускарина ацеклидин является не четвертичным, а третичным основанием, что обеспечивает возможность проникновения ацеклидина через гистогематические барьеры, в том числе через гематоэнцефалический барьер.

При введении в организм ацеклидин вызывает усиление функции органов, имеющих холинергическую иннервацию. Особенно выражена способность препарата повышать тонус и усиливать сокращение кишечника, мочевого пузыря, матки.
Препарат легко всасывается при разных путях введения, в том числе при закапывании в конъюнктивальный мешок.
Пилокарпин
В медицинской практике применяют пилокарпина гидрохлорид Пилокарпин возбуждает периферические м-холинорецепторы, вызывает усиление секреции пищеварительных и бронхиальных
желез, резкое повышение потоотделения, сужение зрачка (с одновременным уменьшением внутриглазного давления и улучшением трофики тканей глаза), повышение тонуса гладких мышц, бронхов, кишечника, желчного и мочевого пузыря, матки.
Антагонистами пилокарпина являются атропин и другие м-холинолитические средства.
При приеме внутрь пилокарпин быстро всасывается, однако перорально его обычно не назначают.
При закапывании в конъюктивальный мешок глаза он в обычных концентрациях мало всасывается и выраженного системного действия не оказывает.
Пилокарпин широко применяется в офтальмологической практике для понижения внутриглазного давления при глаукоме, а также для улучшения трофики глаза при тромбозе центральной вены сетчатки, острой непроходимости артерии сетчатки, при атрофии зрительного нерва, при кровоизлияниях в стекловидное тело.
Пилокарпин применяют также для прекращения мидриатического действия после применения атропина, гоматропина,
скополамина или других холинолитических веществ для расширения зрачка при офтальмологических исследованиях.
Назначают пилокарпин в виде водных растворов; растворов с добавлением полимерных соединений (метилцеллюлозы и др.),
оказывающих пролонгированное действие; мази и специальных пленок из полимерного материала, содержащих пилокарпин.
Часто применяют пилокарпин в сочетании с другими препаратами, снижающими внутриглазное давление: адреноблокаторами,
адреномиметиками и др.
14. М – холиноблокирующие средства.
Определение
Это ЛС, избирательно блокирующие М-холинорецепторы
Классификация:
Атропин (третичное аммониевое основание, алкалоид семейства пасленовых)
Механизм действия: Атропин блокирует М-ХР всех локализаций (неизбирательное действие). Блокируя м-холинорецепторы, они препятствуют взаимодействию с ними медиатора ацетилхолина. М -холиноблокаторы уменьшают или устраняют эффекты раздражения холинергических (парасимпатических) нервов и действие веществ, обладающих м-холиномиметической активностью
(ацетилхолина и его аналогов, антихолинэстеразных средств, а также мускариномиметических веществ). Сродство атропина к рецептору в 1000 раз больше, чем у ацетилхолина (односторонний антагонизм).
Фармакологические эффекты:
Местное действие (при закапывании в глаз)
Расширение зрачков (мидриаз): действие на М3-ХР сфинктера зрачка блок парасимпатической иннервации повышение симпатического влияния на m.dilatator pupillae
Повышение внутриглазного давления (вследствие расслабления сфинктера зрачка уменьшаются фонтановы пространства радужно-роговичного угла глаза, через шлеммов канал понижается отток внутриглазной жидкости)
Паралич аккомодации - за счет действия на М3-ХР ресничной мышцы расслабление мышцы растяжение цинновой связки уменьшение кривизны хрусталика
Снижение секреции слёзных желёз
Небольшое местноанестезирующее действие (сходство с кокаином)
Резорбтивное действие
На ЦНС (блокирует М1-ХР): угнетающее действие (в малых дозах). А при передозировке: возбуждение, токсический психоз,
галлюцинации, бред.
На сердце (блокирует М2-ХР): снижение влияния парасимпатической нервной системы на сердце усиление симпатических влияний тахикардия, повышение возбудимости, проводимости, увеличение АД за счет увеличения
работы сердца. (из-за снижения влияния n.vagus)
На ЖКТ (блокирует М3-ХР): снижение тонуса гладких мышц уменьшение моторики. Сокращение сфинктеров (влияние со стороны симпатической НС). Уменьшение секреции слюнных (сухость во рту), желудочных и др. желёз.
На бронхи (блокирует М3-ХР) : уменьшение тонуса гладких мышц бронхов, уменьшение секреции бронхиальных желёз бронходилатация
На мочевой пузырь (блокирует М3-ХР): снижение тонуса гладких мышц дна и сокращение сфинктеров ухудшается мочеотделение
На желче- и мочевыводящие пути (блок М3-ХР): уменьшение тонуса гладких мышц уменьшение желче- и
мочевыделения
На матку (блок М3-ХР): уменьшение тонуса миометрия
На потовые железы (блок М3-ХР): уменьшение потоотделения увеличение температуры кожи
Показания
Премедикация перед операцией
Для уменьшения саливации и секреции бронхиальных желез
Для расширения бронхов
Для уменьшения бронхоспазма и нарушений кровообращения, которые могут возникнуть в результате раздражения ветвей блуждающего нерва некоторыми фармакологическими средствами, а также хирургическими манипуляциями
Противорвотное действие
Как спазмолитик при коликах (почечная, печёночная, кишечная)
Антидотная детоксикация при отравлениях холиномиметическими и антихолинэстеразными веществами, в том числе ФОС.
Для расширения зрачка с диагностической целью (при исследовании глазного дна, определении истинной рефракции и др.), а также для терапевтических целей при острых воспалительных заболеваниях (ирите, иридоциклите, кератите и др.) и
травмах глаза; вызываемое атропином расслабление мышц глаза способствует его функциональному покою и ускоряет ликвидацию патологического процесса.
Как бронхолитик при бронхоспазмах
При паркинсонизме (блокирует холинорецепторы экстрапирамидной системы)
Антисекреторное действие (ЯБ, гастрит)
Побочные эффекты (клиническая картина отравлением атропином)
Смертельная доза для взрослых100мг, для детей10мг (в 2-3 ягодах белены)
2 фазы отравления:
1) Фаза возбуждения: возбуждение ЦНС - галлюцинации, бред , судороги, одышка (острый психоз). Сухость кожи, слизистой,
жажда, нарушение голоса, глотания. Паралич гладкой мускулатуры внутренних органов. Тахикардия, аритмия, повышение температуры, гиперемия верхней половины туловища, типична фотофобия.
2) Фаза угнетения: амнезия, кома, отсутствие рефлексов, паралич дыхательного центра
!!!Антидот - Физостигмин
Патогенетические меры помощи:
Охлаждение больного (т.к. повышена температура тела)
Катетеризация мочевого пузыря (т.к. атония мочевого пузыря и МВП)
Холиномиметики
Немедленная госпитализация в ЛПУ
Форсированный диурез
Противопоказания
Глаукома (основное противопоказания для всех М-холинолитиков)
Паралитическая непроходимость кишечника
Язвенный стоматит
Диспепсия
Скополамин
- используется как противорвотное средство (вместе с Атропином).
Применяют в виде скополамина гидробромида. Подобно атропину вызывает расширение зрачков, паралич аккомодации,
учащение сердечных сокращений, расслабление гладких мышц уменьшение секреции пищеварительных и потовых желез.
Действует скополамин менее продолжительно, чем атропин.
Оказывает также центральное холинолитическое действие. Обычно вызывает седативный эффект: уменьшает двигательную активность, может оказать снотворное действие. Характерным свойством скополамина является вызываемая им амнезия.
Показания: Скополамин применяют иногда для премедикации, как противорвотное и успокаивающее средство при морской и воздушной болезни, а также в офтальмологической практике вместо атропина.
Противопоказания те же, что при назначении атропина. Необходимо учитывать весьма широкое различие в индивидуальной чувствительности к скополамину: относительно часто обычные дозы вызывают не успокоение, а возбуждение, галлюцинации и другие побочные явления.
Платифиллин
В медицинской практике используют платифиллина гидротартрат
Фармакологические эффекты:
Платифиллин оказывает холинолитическое действие. По влиянию на периферические холинореактивные системы близок к атропину. Менее активен, чем атропин, но при соответствующих дозах не уступает по действию атропину; лучше переносится.
Сильнее, чем атропин, угнетает холинореактивные системы вегетативных нервных узлов. На ЦНС, особенно на сосудодвигательные центры, оказывает успокаивающее действие. Обладает также спазмолитическими (папавериноподобными)
свойствами.
Системно чаще всего назначают при спазмах гладких мышц органов брюшной полости, иногда при спазмах сосудов головного мозга.
В офтальмологической практике применяют для расширения зрачка. Сравнительно с атропином влияние на аккомодацию мало заметно. Действие на зрачок менее продолжительно, чем действие атропина.
Низкая токсичность. Слабое действие на сердце и меньше угнетает секрецию.
Показания:
Гипертоническая болезнь
Стенокардия
Язвенная болезнь
Бронхиальная астма
Почечнопечёночная колика
Для расширения мозговых и коронарных сосудов
Передозировка платифиллина может вызвать такие же явления, как передозировка атропина (сухость во рту, сердцебиение,
расширение зрачков, возбуждение ЦНС и др.).
Противопоказан при глаукоме, а также при органических заболеваниях печени и почек.
Метацин
– синтетическое вещество (четвертичное аммонийное основание ).
Не действует на М1-ХР (плохо проникает через ГЭБ).
Особенности действия:
Периферический эффект сильнее, чем у атропина
Более сильное угнетение бронхиальных и слюнных желёз
Угнетает ГМ бронхов (выраженный бронхолитический эффект)
Хорошо устраняет спазмы ЖКТ, снижает моторику
Выраженное расслабляющее действие на мускулатуру матки (снижают амплитуду, продолжительность,
продолжительность и частоту сокращений матки).
Очень слабое действие на ССС и глаза.
Показания:
Применяют метацин в качестве спазмолитического средства. Метацин может применяться для снятия повышенной возбудимости матки при угрозе преждевременных родов и поздних выкидышей, для премедикации при операциях кесарева сечения. Метацин является эффективным средством для понижения тонуса и уменьшения двигательной активности пищевода, желудка и двенадцатиперстной кишки при их рентгенологическом исследовании.
Метацин не вызывает побочных явлений, связанных с влиянием на ЦНС. Меньше, чем при применении атропина, выражены также тахикардия, мидриаз, изменения аккомодации. При передозировке возможны побочные эффекты, связанные с периферическим холинолитическим действием.
Противопоказания
Препарат противопоказан при глаукоме (особенно при закрытоугольной форме) и гипертрофии предстательной железы.
Пиренцепин
Пиренцепин является представителем новой подгруппы антихолинергических веществ - специфических блокаторов М1
холинорецепторов. В отличие от 'типичных' блокаторов м-холинорецепторов (атропина и др.) пиренцепин избирательно угнетает секрецию железами желудка соляной кислоты и пепсиногена, не оказывая существенного блокирующего влияния на м-
холинорецепторы слюнных желез, сердца, гладких мышц глаза и других органов. Действие пиренцепина на желудочную секрецию обусловлено блокадой М1-холинорецепторов на уровне интрамуральных парасимпатических ганглиев и выключением таким образом стимулирующего влияния блуждающего нерва на желудочную секрецию. По способности ингибировать секрецию соляной кислоты 50 мг пиренцепина эквивалентны 200 мг циметидина.
Переносится пиренцепин обычно хорошо. Иногда наблюдаются сухость во рту, легкие нарушения ближнего зрения. Через гематоэнцефалический барьер препарат не проникает и центрального холинолитического действия не оказывает. При внутривенном введении следует следить за состоянием сердечно-сосудистой системы.
Осторожность следует соблюдать при назначении пиренцепина больным с глаукомой с гипертрофией предстательной железы.
15. Н – холиномиметические средства.
Определение
Это ЛС, действующие на Н-ХР подобно ацетилхолину.
Классификация:
К этой группе относятся алкалоиды никотин, лобелин и цитизин
Механизм действия
Все ЛС этой группы сначала возбуждают Н-ХР, затем угнетают их (т.е. обладают 2-х фазным действием - парциальный агонист).
Первая фаза (возбуждение) характеризуется деполяризацией мембран ганглионарных нейронов, вторая (угнетение) обусловлена конкурентным антагонизмом с ацетилхолином.
Лобелин, проходя через ГЭБ, ещё оказывает прямое возбуждающее влияние на ДЦ, стимулирует n.vagus.
Фармакологические эффекты
Как известно, в каротидных клубочках ацетилхолин играет роль медиатора, но не эфферентных, как обычно, а
афферентных импульсов. Клетки каротидных клубочков богаты митохондриями и синаптическими пузырьками,
содержащими ацетилхолин. К этим клеткам подходят окончания каротидной веточки языкоглоточного нерва. Ткань каротидных клубочков отличается богатым кровоснабжением и значительным потреблением кислорода. Между тем,
каротидные клубочки не производят механической сократительной работы и не несут энергетических затрат на химический синтез. Энергия расходуется на функционирование Na+ К+-насоса, так как через мембрану клеток каротидных клубочков входят ионы натрия даже при потенциале покоя (мембрана легко деполяризуется). Остановка насоса при гипоксии сопровождается деполяризацией и освобождением ацетилхолина. Возбуждая Н-ХР на окончаниях каротидного

нерва, создают поток импульсов для рефлекторного тонизирования ДЦ Рефлекторное возбуждение центров продолговатого мозга и гипоталамуса с повышением активности ДЦ и СДЦ (особенно на фоне их угнетения); и
одновременно:
Возбуждение Н-ХР ганглиев симпатической нервной системы, надпочечников и системы гипоталамусгипофиз-
надпочечники с выбросом в кровь катехоламинов Повышение АД, уровня глюкозы, инсулина, эритроцитов и увеличение кислородной ёмкости крови.
у Лобелина - торможение сердечной деятельности и снижение АД за счет стимуляции n.vagus
Цититон
Цититон – стандартный 0,15% раствор цитизина, применяемый, как аналептик рефлекторного действия. Цитизин стимулирует рефлекторно дыхательный центр. Повышает артериальное давление, возбуждая н-холинорецепторы симпатических ганглиев и надпочечников.
Показания к применению: Асфиксия, шок, коллапс, угнетение дыхания и кровообращения при инфекционных заболеваниях.
Никотиновая зависимость (таблетки Табекс): облегчение отвыкания от курения при его прекращении или уменьшении частоты курения, ослабление проявлений абстинентного синдрома, связанного с отказом от курения табака; рефлекторная остановка дыхания, в т.ч. при операциях, травмах, инфекционных заболеваниях. Шок, коллапс.
Побочное действие: тошнота, рвота, замедление сердечного ритма.
Противопоказания: гипертоническая болезнь, атеросклероз, отек легких, кровотечения.
Лобелин
В медицинской практике применяют лобелина гидрохлорид.
Является дыхательным аналептиком.
Показания к применению: Ослабление или рефлекторная остановка дыхания, асфиксия новорожденных.
Угнетение дыхания при отравлении угарным газом, спиртом этиловым, наркотическими, снотворными, наркозными,
нейролептическими средствами (чаще используется Лобелин, так как он имеет более выраженный аналептический эффект за счет прямого (т.к. проходит через ГЭБ и действует на ДЦ) и непрямого (действие на Н-ХР каротидных клубочков) действия на дыхательный центр) только при сохранении чувствительности дыхательного центра
Побочное действие: При передозировке — возбуждение рвотного центра, остановка сердца, угнетение дыхания, судороги.
Стимулирует n. Vagus.
Противопоказания: тяжелые поражения сердечно-сосудистой системы, остановка дыхания при истощении дыхательного центра.
16. Н – холиноблокирующие средства (ганглиоблокирующие средства, курареподобные средства).
Определение.
Это ЛС, избирательно блокирующие Н-ХР нейронального или мышечного типа
Классификация:
1) Ганглиоблокирующие средства (действуют на НН-ХР)
По химической структуре
1.1.Бис-четвертичные аммониевые соединения (плохо всасываются из ЖКТ и не проходят через ГЭБ)
Бензогексоний
Пентамин
Гигроний
1.2.Третичные амины (легко всасываются из ЖКТ и проходят через ГЭБ)
Пирилен
Пахикарпина гидройодид
По длительности действия
Короткого действия (5-20 минут): гигроний
Средней длительности действия (30 минут – 3 ч): бензогексоний, пентамин
Длительного действия (4-12 часов): пирилен
2)Курареподобные средства (действуют на Нм-ХР)
2.1. Антидеполяризующего (конкурентного) типа действия
Тубокурарин
Панкуроний
2.2. Деполяризующего типа действия
Дитилин
2.3. Смешанного типа действия
Диоксоний
3)Центральные холиноблокаторы.
Ганглиоблокаторы
Механизм действия
Блокируют Н-холинорецепторы симпатических и парасимпатических ганглиев, а также мозгового слоя надпочечников,
каротидного клубочка (Н-ХР сразу покрываются блокирующим веществом – однофазность действия)
Фармакологические эффекты
Блокирующее действие на преимущественную иннервацию (симпатическую или парасимпатическую)
1) Расширяют сосуды и снижают артериальное давление, что обусловлено блокадой симпатических ганглиев и устранением симпатических сосудосуживающих импульсов; они снижают выделение адреналина, блокируя н-холинорецепторы мозгового слоя надпочечников,

уменьшают импульсацию на сосудодвигательный центр с каротидного клубочка, блокируя н-холинорецепторы синокаротидной зоны. Этот эффект ганглиоблокаторов используется для лечения гипертонической болезни, однако следует иметь в виду, что при этом может резко упасть артериальное давление, особенно при перемене положения тела (ортостатический коллапс).
Расширение сосудов нижних конечностей и улучшение их кровоснабжения позволяют применять ганглиоблокаторы также для лечения заболеваний, сопровождающихся расстройством периферического кровообращения (облитерирующий эндартериит и др.). Ганглиоблокаторы используют при отеке легких и мозга, а также для управляемой гипотонии во время операций с целью уменьшения кровопотери (ганглиоблокаторы короткого действия).
2)Ганглиоблокаторы снижают тонус гладких мышц внутренних органов и уменьшают секрецию желез, в том числе желудочно-кишечного тракта. Это позволяет использовать их для лечения язвенной болезни желудка и двенадцатиперстной кишки, гиперацидных гастритов и др.
3)Некоторые ганглиоблокаторы проявляют стимулирующее действие на мускулатуру матки. Так, пахикарпин усиливает тонус мускулатуры матки, а также снижает артериальное давление, что используется при родах, особенно в случае повышенного давления у рожениц.
4)Управляемая гипотония. Специальный метод направленного воздействия на кровообращение, сопровождающийся понижением артериального давления на непродолжительное время. Применяется во время хирургических операций для уменьшения кровотечения и облегчения манипуляций на крупных сосудах, а также в реанимационной практике для нормализации АД и лечения некоторых видов острой сердечной недостаточности.
Бензогексоний
Бензогексоний является симметричным бисчетвертичным аммониевым соединением, обладающим весьма сильной ганглиоблокирующей активностью.
Применяют при спазмах периферических сосудов (эндартериит, перемежающаяся хромота и др.), для купирования гипертонических кризов, при язвенной болезни желудка и двенадцатиперстной кишки, при бронхиолоспазмах, для управляемой гипотензии. Вводят бензогексоний под кожу, внутримышечно и внутрь, для контролируемой гипотензии препарат вводят внутривенно. Дозы необходимо индивидуализировать, учитывая большую вариабельность реакции разных больных по отношению к препарату (так же, как и по отношению к другим ганглиоблокирующим веществам).
При повторном применении препарата реакция на него постепенно уменьшается, что требует увеличения дозы.
Для лечения гипертонической болезни бензогексонием (как и другими ганглиоблокаторами) в настоящее время пользуются редко.
Однако в случае его применения для этой цели его комбинируют обычно с салуретиками, апрессином или другими антигипертензивными препаратами.
Возможные побочные явления: общая слабость, головокружение, учащение пульса, сухость во рту, мидриаз, инъекция сосудов склер.
Противопоказания: острая стадия инфаркта миокарда, выраженная гипотензия, развившийся шок, поражения почек и печени,
тромбозы, дегенеративные изменения ЦНС. Осторожность нужна при назначении лицам пожилого возраста, гипотония, тяжелые поражения печени и почек, тромбофлебиты, тяжелые изменения центральной нервной системы.
Пентамин
Показания в основном такие же, как для других аналогичных ганглиоблокаторов. Имеется значительный опыт эффективного применения Пентамина при гипертонических кризах, спазмах периферических сосудов, спазмах кишечника и желчных путей,
почечной колике, бронхиальной астме (купирование острых приступов), при эклампсии, каузалгиях, при отеке легких, отеке мозга. В урологической практике пентамин применяют при цистоскопии у мужчин для облегчения прохождения цистоскопа через уретру. В анестезиологической практике применяют для контролируемой гипотензии.
Возможные побочные явления и противопоказания такие же, как для всей группы ганглиоблокирующих препаратов.
Пирилен
Пирилен является третичным амином. Сравнительно с четвертичными аммониевыми соединениями пирилен лучше всасывается при приеме внутрь и оказывает при этом способе применения быстрый ганглиоблокирующий и гипотензивный эффект. Пирилен проникает через гематоэнцефалический барьер и оказывает блокирующее влияние на центральные н-холинорецепторы.
Применяют пирилен при спазмах периферических сосудов, язвенной болезни желудка и двенадцатиперстной кишки, токсикозе беременных. При гипертонической болезни пирилен можно применять в комбинации с другими гипотензивными средствами (резерпин, дихлотиазид и др.). Имеются данные об успешном применении пирилена для предоперационной подготовки у больных с легочной гипертензией и хроническим легочным сердцем.
Возможные побочные явления: общая слабость, головокружение, сердцебиение, ортостатический коллапс, сухость во рту, атония мочевого пузыря. При применении пирилена относительно часто наблюдаются запор, вздутие живота, в связи с чем рекомендуется одновременный прием слабительных (фенолфталеин, сульфат магния или др.) и соблюдение соответствующей диеты.
Пирилен противопоказан при резко выраженном атеросклерозе, органических поражениях миокарда, закрытоугольной глаукоме,
нарушении функции печени и почек, атонии желудка и кишечника. Гипотония, тяжелые поражения печени и почек,
тромбофлебиты, тяжелые изменения центральной нервной системы
Гигроний
Гигроний относится к бисчетвертичным аммониевым соединениям,
по строению имеет сходство с димеколином.
Оказывает кратковременное ганглиоблокирующее действие, в связи с чем удобен для применения в анестезиологической практике для управляемой гипотензии.
Гигроний, как и другие ганглиоблокаторы, может применяться в акушерской практике при нефропатии у беременных, эклампсии.
Имеются данные об успешном применении препарата для купирования гипертоничесних кризов.
Побочное действие: резкая гипотония.
Курареподобные средства (миорелаксанты периферического действия)
Механизм действия
Блокируют н-холинорецепторы скелетных мышц и вызывают расслабление скелетной мускулатуры. Кураре и курареподобные препараты применяют в медицине для расслабления скелетной мускулатуры, главным образом при хирургических операциях.
Действие этих препаратов связано с их специфическим влиянием на холинорецепторы в области окончаний двигательных нервов.
Разные миорелаксанты обладают различным механизмом действия, и в связи с особенностями влияния на процесс синаптической передачи их делят на три основные группы:
1) антидеполяризующего (конкурентного) типа действия, они парализуют нервно-мышечную передачу вследствие того,
что уменьшают чувствительность н-холинорецепторов синаптической области к ацетилхолину и тем самым исключают возможность деполяризации концевой пластинки и возбуждения мышечного волокна. Соединения этой группы являются истинными курареподобными веществами.
2) Деполяризующего типа действия. эти препараты (лептокураре) вызывают мышечное расслабление, оказывая холиномиметическое действие, сопровождающееся стойкой деполяризацией, т.е. действуя подобно тому, как действуют избыточные количества ацетилхолина, что также нарушает проведение возбуждения с нерва на мышцу.
Препараты этой группы относительно быстро гидролизуются холинэстеразой и при однократном введении оказывают кратковременное действие; антихолинэстеразные препараты усиливают их действие. Представителем этой группы является дитилин.
3) смешанного типа действия, дающие антидеполяризующий и деполяризующий эффекты (диоксоний и др.).
По продолжительности действия миорелаксанты можно подразделить на три группы:
1)короткого действия (5—10 минут) — дитилин;
2)средней продолжительности (20—40 минут) — тубокурарин-хлорид, диплацин и др.;
3)длительного действия (60 минут и более) — анатруксоний.
Тубокурарин
Блокирует преимущественно н-холинореактивные системы скелетной мускулатуры, в меньшей степени влияет на холинорецепторы вегетативных нервных узлов. В больших дозах этот препарат блокирует также холинорецепторы вегетативных нервных узлов, хромаффинной ткани надпочечников и каротидных клубочков.
Мышцы расслабляются в следующей последовательности: мышцы пальцев рук – глаз - ног - шеи - спины, потом межреберные мышцы и диафрагма. Действие 80-120 мин. Для ослабления действия препарата вводят прозерин.
В связи с ганглиоблокирующим действием может вызывать понижение артериального давления (обычно на 15 - 20 мм рт. ст.).
Следует учитывать, что d-тубокурарин способствует освобождению из тканей гистамина и может иногда вызывать спазм мышщ бронхиол.
Дитилин
Дитилин – основной представитель деполяризующих миорелаксантов. При внутривенном введении нарушает проведение нервно-
мышечного возбуждения и вызывает расслабление скелетных. Мышц за счёт длительной деполяризации рецепторов. В первые секунды применения вызывает фасцикуляции (мышечные подёргивания). Дитилин разрушается псевдохолинэстеразой и распадается на холин и янтарную кислоту. Препарат оказывает быстрое и кратковременное действие; кумулятивным эффектом не обладает. Для длительного расслабления мышц необходимо повторное введение препарата. Быстрое наступление эффекта и последующее быстрое восстановление тонуса мышц позволяют создавать контролируемую и управляемую релаксацию мышц. (Декураризация – переливание плазмы, содержащей псевдохолинэстеразу)
Осложнения при применении дитилина наблюдается редко. В отдельных случаях может быть повышенная чувствительность к дитилину с длительным угнетением дыхания, что связано с генетически обусловленным недостатком псевдохолинэстеразы. Среди возможных осложнений при применении дитилина являются мышечные боли, возникающие через 10 - 12 ч после введения
препарата, гиперкалиемия(калий выходит в кровь из-за деполяризации мышц приводит к аритмиям сердца, снижению силы и частоты сердечных сокращений), злокачественная гипертермия.
Показания
Хирургические операции (контролируемая и управляемая релаксация мышц)
Интубация трахеи
Вправление вывихов
Противопоказания
Почечная и печёночная недостаточность
Миастения
Глаукома
Нарушение сердечной деятельности, поражения миокарда
Антидот – антихолинэстеразные средства (Прозерин), т.к. увеличивает уровень ацетилхолина вытеснение курареподобных веществ Злокачественная гипертермия - редкое (1:10000-1:220000 общих анестезий у взрослых и 1:3000–15000 анестезий у детей)
жизнеугрожающее фармакогенетическое заболевание. Криз ЗГ возникает во время или после общей анестезии при воздействии определенных препаратов, называемых препаратами-триггерами. К ним относят все галогенсодержащие ингаляционные анестетики и деполяризующий миорелаксант сукцинилхолин.
Дантролен — единственный специфический препарат, способный остановить криз ЗГ. Блокируя непосредственно рианодиновые рецепторы 1 типа, он оказывает миорелаксирующее действие. В России препарат не зарегистрирован. Применение дантролена позволило снизить летальность при ЗГ с 80% до менее чем 5%
АДРЕНЕРГИЯ
Адренергические ЛС действуют в адренергических синапсах. Основным медиатором является норадреналин. Он образуется из а/к
тирозина : тирозин ДОФА дофамин норадреналин; депонируется в везикулах. В пресинаптическом окончании возможны 2
варианта метаболизма:
1)окислительное дезаминирование МАО
2)экзоцитоз в синаптическую щель в результате деполяризации пресинаптической мембраны
Далее НА соединяется с рецепторами на постсинаптической мембране. Адреналин соединяется с рецепторами напрямую поступая из крови, минуя пресинаптическое окончание. После действия на рецептор возможны три варианта дальнейшего метаболизма:
1)разрушение под действием КОМТ (катехол-О-метилтрансферазы) на постсинаптической мембране
2)нейрональный захват медиатора (пресинаптическим окончанием)
3)экстранейрональный захват (постсинаптическим окончанием или эффекторными структурами).
Соответственно этому выделяют различные пути фармакологического воздействия на адренергическую передачу: 1.влияние на синтез НА
2. нарушение депонирования НА
3.угнетение ферментативной инактивации НА (МАО)
4.влияние на экзоцитоз НА из окончаний
5.угнетение нейронального и экстранейронального захвата
6.непосредственное действие на адренорецепторы.
Типы адренорецепторов и эффекты при их активации
1.Альфаадренорецепторы:
а1- адренорецепторы (постсинаптические). Эффекты:
Сужение сосудов кожи, почек, кишечника
Снижение моторики и секреции ЖКТ
Сокращение капсулы селезёнки (выброс депо крови)
Повышение тонуса сфинктеров ЖКТ и мочеполового тракта
Мидриаз
Сокращение миометрия
а2-адренорецепторы (пресинаптические, внесинаптические и клеточные). Эффекты:
Агрегация тромбоцитов
Снижение высвобождения норадреналина из пресинаптических окончаний
Снижение секреции инсулина
Снижение липолиза
Снижение АД и работы сердца
2.Бетаадренорецепторы:
b1- адренорецепторы:
Повышение силы, ЧСС, автоматизма
Улучшение АВ-проводимости
Повышение метаболизма (гликолиз, гликогенолиз в кардиомиоцитах)
Повышение секреции ренина в почках
b2- адренорецепторы (пресинаптические и внесинаптические):
Снижение тонуса ГМ: бронхов, сосудов (коронарных, скелетных мышц, лёгких, мозга), матки (беременная)
Повышение гликогенолиза в печени и скелетных мышцах
Повышение секреции инсулина ПЖЖ, тиреоидных гормонов и кальцитонина ЩЗ
b3- адренорецепторы - внесинаптические (в адипоцитах жировой ткани)
Стимуляция липолиза
Повышение термогенеза
Расслабление ГМ мочевыводящих путей
1.При взаимодействии НА с альфа1-АР изменяется активность фосфоинозитидного обмена с образованием ИТФ и ДАГ
повышение внутриклеточного кальция кальций соединяется с кальмодулином и этот комплекс повышает активность специальной протеинкиназы, фосфорилирующей легкие цепи миозина усиление контакта миозина с актином
2. При взаимодействии НА с альфа2-АР:
-угнетается активность аценилатциклазы, снижается количество цАМФторможение протеинкиназы А снижение фосфорилирования киназы ЛЦМ и ослабление контакта миозина с актинов
-в некоторых тканях повышается активность калиевых каналов и блокируются кальциевые
3. Взаимодействие НА с бета1,2,3 –АР с участием G-белков повышает активность аденилатциклазы и ускоряет синтез цАМФ цАМФ повышает активность протеинкиназ, изменяя метаболизм клетки, в сердце увеличивает вход кальция через мембрану.
17)АЛЬФА- И БЕТААДРЕНОМИМЕТИЧЕСКИЕ И СИМПАТОМИМЕТИЧЕСКИЕ СРЕДСТВА.
Адреномиметические средства - это ЛС, воздействующие на адренореактивные структуры организма подобно адреналину и норадреналину.
Симпатомиметические средства – это ЛС, обладающие непрямым адреномиметическим эффектом за счёт увеличения концентрации норадреналина в синапсах путём фармакологического воздействия на различные звенья метаболизма медиатора.
Классификация:
Адреномиметические средства (прямого действия)
1.Альфа- и бета-адреномиметики
Адреналина гидрохлорид
Норадреналина гидротартрат
2.Альфаадреномиметики (селективные)
Мезатон (а1)
Нафтизин (а1,а2)
Галазолин (а1, а2)
3.Бетаадреномиметики:
3.1.Неселективные (b1, b2):
Изадрин
3.2.Селективные:
Добутамин (b1)
Сальбутамол, фенотерол, сальметерол (b2)
Симпатомиметики (адреномиметики непрямого действия)
Эфедрина гидрохлорид
Тирамин
АДРЕНОМИМЕТИЧЕСКИЕ СРЕДСТВА ПРЯМОГО ДЕЙСТВИЯ
Механизм действия: оказывают прямое стимулирующее действие на альфа- и бетаадренорецепторы. (бета-АР более чувствительны к адреналину, а альфа-АР к норадреналину)
Альфа- и бета-адреномиметики
Адреналин (эпинефрин)
Содержится в хромаффинных клетках, в основном веществе надпочечников. Обычно используют синтетически созданный адреналин, выделенный из надпочечников убойного скота.
При введении внутрь разрушается (в ЖКТ и печени), поэтому вводят парентерально. Действует кратковременно (в/в – 5 мин, п/к-
до 30 мин), т.к. идет его быстрый нейрональный захват и ферментативное расщепление при участии КОМТ и отчасти МАО.
Фармакологические эффекты
1)Местное действие:
сосудосуживающее
кровоостанавливающее
противовоспалительное
2)На ССС:
На сердце
Увеличивает силу и ЧСС
Увеличивает систолический объем и МОК (действие 3-х фазное: ↑↓↑)
Повышает обменные процессы
Усиливает потребление кислорода миокардом
Возможна брадикардия
На сосуды – 4-х фазное действие (дозозависимое):
Активация работы сердца – b1-АР (повышение АД)
Снижение сердечной деятельности (барорецептивный рефлекс) (снижение АД)
Сужение сосудов (особенно органов брюшной полости через альфа1-АР) (повышение АД)
Расширение сосудов (b2) (снижение АД)
3) На глаз:

Мидриаз (расширение зрачка за счёт действия на а1-АР радиальной мышцы)
Снижение внутриглазного давления (за счёт уменьшения продукции внутриглазной жидкости)
4) На ГМ внутренних органов:
Бронхи (b2)- расширение за счет снижения тонуса мускулатуры, снижения секреции бронхиальных желёз
ЖКТ: - снижение тонуса продольных мышц (b2), снижение моторики
-сокращение сфинктеров (a1)
-повышает секрецию слюнных желез (густая, вязкая слюна)
Мочевой пузырь: м, изгоняющая мочурасслабляется, а сфинктер сокращается
Селезёнка: сокращение капсулы (a1) 5) На обмен веществ:
Стимуляция метаболизма (↑ потребления кислорода, гликогенолиза, липолиза) гипергликемия, увеличение содержания свободных жирных кислот, много молочной кислоты и ионов кальция в крови
Гликогенолитическое действие адреналина связано со стимулирующим влиянием на бета2-АР клеток мышц, печени и активацией мембранного фермента аденилатциклазы накопление цАМФ, который активирует протеинкиназу, фосфорилазу и катализирует переход гликогена в глюкозо-1-фосфат.
Повышение липолиза связано со стимуляцией бета3-АР и последующим активирующим влиянием накапливающегося цАМФ на триглицеридлипазу. При этом из триглицеридов образуются глицерин и жирные кислоты.
6)Физиологический антагонист гистамина (медиатор воспаления)
7)На ЦНС: возбуждение
Показания: анафилактический шок; как бронхолитик для купирования приступов БА; гипогликемическая кома, вызванная противодиабетическими ЛС; для устранения а/в блока и в случае остановки сердца (интракардиально); для расширения зрачка и при открытоугольной глаукоме; для остановки кровотечений.
Противопоказ: Гипертония, выраженный атеросклероз, аневризма, тиреотоксикоз, сахарный диабет, закрытоугольная глаукома,
беременность.
Побочные: Повышение АД, тахикардия, аритмии, боли в области сердца.
Норадреналин (норэпинефрин, левартеренол)
Эффекты:
Урежается ритм СС (из-за барорецептивного рефлекса), повышается ударный объём
Непродолжительное повышение АД (из-за влияния на а-АР сосудов и повышения их периферического сопротивления), потом АД не снижает (ибо мало действует на бета2-АР)
Меньшая токсичность
Более сильное гипертензивное действие (мало влияет на b2-АР сосудов, нет фазы 4 как у адреналина)
На гладкие мышцы внутренних органов, обмен веществ и ЦНС влияет так же, как и адреналин, но в меньшей мере
Сужение всех сосудов, кроме коронарных; сужает вены
Более слабое действие на сердце и бронхи
Продолжительный эффект (слабо разрушается МАО)
Фармакодинамика: вводят парентерально и местно, т.к. разрушается в ЖКТ и печени, действие кратковременное (5-30мин),
выводится почками
! NB – Норадреналина г/т вводят только в/в капельно (2 мл в 1 л), в остальных случаях – НЕКРОЗ (сильное сосудосуживающее действие, вызывающее ишемию)
Показания: состояния, сопровождающиеся острым снижением АД - шок, коллапс, травмы, хирургические вмешательства;
отравление ганглиоблокаторами
Побочные эффекты: некроз на месте введения, редко - нарушение дыхания, головная боль, аритмия сердца
Противопоказания: кардиогенный и геморрагический шок (т.к. вызываемый спазм артериол ещё больше ухудшает кровоснабжение тканей из-за централизации кровоснабжения)
Альфаадреномиметики
Мезатон – фенилэфрина г/х (а1-АР)
Действие после введения сохраняется в течение 5-20 мин (в/в), 50 мин (п/к) и до 2 ч (в/м), те действует более длительно,
поскольку слабее подвержен действию катехол-О-метилтрансферазы.
Механизмы:
Стимуляция а1-АРповышение тонуса кровеносных сосудов (вазоконстрикторное действие) повышение АД (прессорное действие)активация барорефлексапонижение ЧСС => рефлекторная брадикардия Стимуляция а1-АР радиальной мышцы радужной оболочки мидриаз
Особенности
Преимущественно влияет на ССС (↑АД) и рефлекторно вызывает брадикардию
Имеет некоторое опосредованное действие, способствует высвобождению норадреналина из пресинаптических окончаний
Более стоек, длительно действует
Есть пероральные и энтеральные формы
Более слабое прессорное действие на бронхи, сердце, ЖКТ, глаза
Проникает через ГЭБ, возбуждает ЦНС
Показания:
1)местное действие
При ринитах (противовоспалительное сосудосуживающее действие)
Возможно сочетание с местными анестетиками вместо адреналина
Открытоугольная форма глаукомы
2)резорбтивное действие
В качестве прессорного средства (по тем же показаниям, что и НА)
При артериальной гипотензии, шоковых состояниях, сосудистой недостаточности
Противопоказ: гипертрофическая обструктивная кардиомиопатия, феохромацитома, фибрилляция желудочков. При гипоксии,
гиперкапнии, АГ, ОИМ, СД, тиреотоксикоз – с осторожностью
Побочные: повышение АД, сердцебиение, аритмия, брадикардия, головокруж, бессонница, судороги, слабость, бледность лица,
редко – аллерг реакции.
Нафтизин (санорин) и Галазолин (ксилометазолин) (а1,а2-АР)
Механизм: стимуляция внесинаптических а2-АР ангиомиоцитов сужение кровеносных сосудов слизистой носа сокрашение носовых раковин, антиконгестивное действие, уменьшение секреции желез облегчение носового дыхания
Особенности:
Нафтизин
Более длительный сосудосуживающий эффект
Угнетающее влияние на ЦНС
Галазолин
Оказывает некоторое раздражающее действие
Не влияет на ЦНС
Показания:
Острые риниты (вирусные, аллергические, бактериальные)
Острые синуситы
Острый отит
Носовые кровотечения, отёк гортани
Побочные эффекты:
Частый приём может вызвать тахикардию и повышение АД, отек слизистой
Сухость слизистой
Редко – тошнота, головная боль, бессонница
Противопоказания: ГБ, атеросклероз, тахикардия, повышенное внутриглазное давление, СД, феохромоцитома, АГ.
Не применяются одновременно с ингибиторами МАО. При длительном регулярном использовании деконгестантов возникает опасность повреждения слизистой носа («привинизм»)
Бетаадреномиметики
1) Неселективные – Изадрин
Фармакологические эффекты
На b1-АР:
повышение силы, ЧСС, систолического объёма
улучшение АВ – проводимости, автоматизма
повышает секрецию ренина в почках
на b2-АР:
снижение ДАД (расширение сосудов скелетных мышц)
снижение среднего АД
снижение тонуса бронхов (бронходилатация до 1 часа)
снижение тонуса ГМ ЖКТ, матки (беременной)
гипергликемическое и липолитическое действие (меньше чем у адреналина)
На b3-АР
Показания:
АВблокада (сублингвально)
Бронхоспазм (БА) - ингаляционно
Побочные эффекты
Тахикардия
Сердечные аритмии
Тремор
Головная боль
2) Селективные
Добутамин (b1-АР)
Преимущественно действует на β 1 рецепторы миокарда, слабо стимулирует β 2 и α 1
Фармакологические эффекты.
Положительное инотропное действие (увеличивает УОК и МОК),
Снижает конечное диастолическое давление в левом желудочке;
Снижает ОПСС и сосудов в малом круге кровообращения
Системное АД существенно не изменяется, т.к. возросший УОК компенсируется снижением ОПСС.
Не вызывает аритмии, выраженной тахикардии при соблюдении режима дозирования и введения (в средних дозах 2,5-10
мкг/кг/минуту)
Показания
В качестве нестероидного кардиотонического средства (ХСН)
При острой сердечной недостаточности (кардиогенный шок, инфаркт миокарда, операции на сердце) инфузия в вену (Т1/2 - 2-
3 минуты (разрушается МАО))
Декомпенсация хронической сердечной недостаточности
Побочное действие:
При постоянной внутривенной инфузии в течение 2-3 суток развивается толерантность
В дозах более 10 мкг/кг/мин: тахикардия, гипертензия, боль за грудиной
Сальбутамол (b2-АР)
Отличается от изадрина менее выраженным влиянием на b1-АР сердца.
Высокоселективно стимулирует b2-адренорецепторы, активирует внутриклеточную аденилатциклазу. Бронхолитический эффект обусловлен расслаблением гладкой мускулатуры бронхов. Не разрушается легочной катехол-О-метилтрансферазой и поэтому действует длительно.
Фармакологические эффекты.
Снижение тонуса бронхов
Снижение уровня АД
Снижение сократимости миометрия
Показания
Бронхоспазмы (в качестве бронхолитика), при БА, ХОБЛ
Для снижения сократительной активности миометрия
Противопоказ: беременность, грудное вскармливание, инфекции родовых путей, угроза выкидыша.
Побочные: тремор, возбудимость, головокружение, головная боль, сухость во рту, потеря аппетита, тошнота, аллергические реакции.
Фенотерол
Избирательно стимулирует бета2-адренорецепторы, уменьшает сократительную активность и понижает тонус матки. Расширяет бронхи и кровеносные сосуды.
Показания: угорза преждевременных родов, гипертонус матки, БА, хронич бронхит.
Противопок: глаукома, СД, гипертиреоз, отслойка плаценты, инфекции родовых путей
Побочные: тремор, головная боль, нарушение сна, сердебиение, гипокалиемия, аллерг реакции.
У b2-адреномиметиков могут быть еще такие легочные нежелательные эффекты, как тахифилаксия, синдром «замыкания», «рикошета», гипоксемия – нарушение вентиляции/перфузии.
АДРЕНОМИМЕТИКИ НЕПРЯМОГО ДЕЙСТВИЯ (СИМПАТОМИМЕТИКИ)
Эфедрина гидрохлорид
Это алкалоид, содержащийся в различных видах растения Ephedra.
Общий механизм действия симпатомиметиков:
Вытесняет норадреналин из пресинаптической мембраны.
Ингибирует МАО способствует накоплению катехоламинов
Тормозит нейрональный захват норадреналина.
Возбуждает адренорецепторы, преимущественно β-адренорецепторы.
Вызывает тахифилаксию-быстрое привыкание и отсутствие терапевтического эффекта при повторном введении
Фарм эффекты:
Местное действие: расширение зрачков, снижение внутриглазного давления; сужение сосудов кожи и слизистых оболочек;
Резорбтивное действие: стимулирует ЦНС; тонизирует СДЦ и ДЦ; расширяет бронхи; расслабляет кишечник, матку; вызывает гипергликемию.

Различия в фармакологических эффектах с адреналином:
Кислотостабильная лекарственная форма
Меньшая токсичность
Большая продолжительность действия (до 6ч)
Высокая способность проникать через ГЭБ (сильное возбуждающее действие на ЦНС)
Эффекты выражены слабее, чем у адреналина
Наличие тахифилаксии (быстро↓ прессорное действие при повторном введении эфедрина с большим интервалом 10-30
мин)
Эффективен при приёме внутрь, устойчив к действию МАО
Показания
1)местно: как сосудосуживающее, для расширения зрачка (для диагностики)
2)резорбтивно: ринит, синусит, открытоугольная форма глаукомы, АВ-блокада, артериальная гипотензия, аллергическая реакция
(антагонист гистамина), при сенной лихорадке, крапивнице, БА, отравления наркотиками, снотворными, транквилизаторами
Побочные эффекты
Психостимулирующее действие (т.к. проникает через ГЭБ) – дрожь, бессонница
Сердцебиение, повышение АД, сыпь
Потеря аппетита, рвота, усиленное потоотделение
Вызывает физическую и психическую зависимость
Противопоказания
ГБ, гипертиреоз
Атеросклероз
Бессонница и психические заболевания с психомоторным возбуждением
18)АЛЬФА-АДРЕНОБЛОКИРУЮЩИЕ И СИМПАТОЛИТИЧЕСКИЕ СРЕДСТВА.
Альфаадреноблокаторы – это ЛС, препятствующие взаимодействию адреналина и норадреналина с альфа-адренореактивными структурами организма.
Симпатолитики – это ЛС, обладающие непрямым адренолитическим эффектом за счёт уменьшения концентрации норадреналина в синапсах путём фармакологического воздействия на различные звенья метаболизма медиатора.
Альфа-адреноблокирующие средства Классификация:
1.Неселективные (а1, а2-АР)
Фентоламин
Тропафен
2.Селективные (а1-АР)
Празозин
Доксазозин
Фентоламин (регитин) – а1,2
Производное имидазолина. Действует кратковременно (10-15 мин при в/в).
Эффекты: снижает АД, вызывает тахикардию (отчасти за счет блока пресинаптических а2-АР), повышает моторику ЖКТ,
увеличивает секрецию желез желудка. Вызывает активацию симпатической нервной системы: усиление выделения норэпинефрина в ответ на блокаду пресинаптических а2-АР приводит к положительному ино- и хронотропному действию
(усиление систолического сокращения, тахикардия). Увеличивает ударный и минутный объем выброса.
Механизм: Обратимо блокирует а1- и а2-АР, является агонистом мускариновых, Н1- и Н2-гистаминовых рецепторов.
Показания: заболевания с окклюзионными нарушениями периферического кровообращения (эндартериит, акроцианоз,
пролежни, обморожения), диагностика феохромацитомы.
Противопоказ: артериальная гипотензия, стенокардия и ИБС, атеросклероз, ИМ, почечная недостаточность. Не рекоменд при беременности.
Побочные: слабость, обморок, головокружение, тахикардия, боль в грудной клетке, тошнота, диарея, зуд и гиперемия кожи.
Тропафен –а1,2
Действует часами.

Эффекты: Вызывает уменьшение или полное снятие альфа-адренергических эффектов, вызываемых адреналином,
норадреналином и адреномиметическими веществами, а также раздражением симпатических нервных волокон. Сильно расширяет периферические сосуды и вызывает понижение артериального давления. Имеет слабое холиноблокирующее действие.
Показания: облитерирующие заболевания сосудов, трофические язвы голеней, гипертонический криз, диагностика феохромацитомы.
Противоп: церебральный атеросклероз, диффузный кардиосклероз, ХСН.
Побочные: тахикардия, головокружение, ортостатич коллапс, аллерг реакции.
Для а1-адреноблокаторов слеюдующий механизм действия:
Блокада а1-АР ангиомиоцитов снижение тонуса кровеносных сосудовпонижение АД (антигипертензивное действие)
активация барорефлекса повышение ЧСС=> отсюда и рефлекторная тахикардия Блокада *а1а-АР мочевого пузыря облегчение мочевыведения
* а1а-АР участвуют в регуляции сокращений гладких мышц предстательной железы. Кстати, есть еще а1в-АР — участвуют в регуляции сокращений гладких мышц сосудов.
Празозин
Эффект сохраняется до 10 ч.
Показания: АГ, застойная СН (для снижения нагрузки на сердце), при доброкачественной гиперплазии предстательной железы
(для облегчения мочевыведения).
Противопоказ: гипотония, пороки сердца, беременность и лактация, детский возраст до 12 лет.
Побочные: головокружение, головная боль, тахикардия, тошнота, сухость во рту, аллерг реакции, задерживает воду в тканях,
ортостатич гипотензия!
Доксазозин (кардура)
Превосходит празозин по продолжительности гипотензивного эффекта (~ 22 ч).
Показания: те же
Противопоказ: беременность, кормление грудью, возраст до 18 лет
Побочные: ортостат гипотензия, обмороки, тахикардия, сухость во рту, слабость, тошнота.
Тамсулозин
Действует преимущественно а1А-АР предстательной железы. Лишь в незначительной степени влияет на системную гемодинамику.
Механизм: избирательная блокада а1А-АР треугольника Льетто мочевого пузыря, предстательной железы и простатической части уретры облегчение оттока мочи Показания: доброкачественная гиперплазия предстательной железы
Противопоказ: гипотензия, почечная и печеночная недостаточность.
Побочные: рефлекторная тахикардия, ортостатич гипотензия, тошнота, обмороки, боль в груди, аллерг реакции.
Симпатолитические средства
Симпатолитики нарушают передачу возбуждения на уровне варикозных утолщений адренергических волокон, т.е. действуют пресинаптически, на АР не влияют. Оказывают блокирующее влияние на разные этапы адренергической передачи нервных импульсов.
Классификация
Октадин
Резерпин
Орнид
Резерпин Это алкалоид растения рода раувольфия, производное индола.
Механизм:
Проникает через ГЭБ.
Вызывает нарушение процесса депонирования НА в везикулах. Основная часть НА дезаминируется (нарушается
транспорт дофамина в везикулы и обратный захват НА везикулами), т.к. резерпин не угнетает МАО.
Фармакологические эффекты.
Действует как нейролептик – угнетает ЦНС (седативное и слабое антипсихотическое действие), способствует развитию сна
Усиливает действие снотворных и наркотических средств
Незначительно угнетает дыхание и снижает температуру
Снижает АД

Снижение содержание НА в сердце, сосудах, мозговом слое надпочечников и в ЦНС
Показания: АГ
Побочные эффекты
сонливость, общая слабость, депрессивное состояние, повышение аппетита, брадикардия, бессонница, ЖК-кровотечения,
сухость слизистых, отеки
Противопоказания
Выраженная почечная недостаточность
ЯБЖ и 12п.к.
Феохромацитома
ДН, БА
Атеросклероз сосудов ГМ
Эпилепсия, б-нь Паркинсона
Беременность, кормление грудью
Октадин
Механизм действия
Не проникает через ГЭБ, вызывает:
1)нарушение процесса высвобождения НА из пресинаптического окончания (блокирующее действие на пресинаптическую
мембрану)
2)уменьшение содержания НА в везикулах (замещает НА в интранейрональных депо и угнетает нейрональный захват), запасы НА
истощаются из-за инактивации его МАО
Эффекты:
Стойкое снижение АД (в течение нескольких дней) связано с уменьшением сердечного выброса, возникновением брадикардии,
угнетением прессорных рефлексов и ↓ОПСС
Сужение зрачка, ↓ВГД
Усиление моторики ЖКТ
Незначительное угнетение нервно-мышечной передачи
Показания: АГ, редко - при глаукоме
Противоп: ОНМК, атеросклероз, почеч недостаточность, феохромацитома, гипотония
Побочные: тошнота, диарея, адинамия, набухание слизистой носа, боль в околоушной железе, задержка жидкости тканями,
ортостат гипотензия, коллапс.
Привыкание к октадину и резерпину развивается очень медленно, что является «плюсом», так как их применяют обычно в течение длительного времени.
Орнид же в качестве гипотензивного средства не используют, так как из пищеварительного тракта он всасывается плохо и к нему быстро развивается привыкание. В некоторых случаях его назначают при аритмиях сердца.
Увеличение на фоне действия симпатолитиков секреции пищеварительных желез, а также брадикардию устраняют препаратами группы атропина.
Стимулирующее влияние на моторику кишечника иногда нивелируют сочетанием с ганглиоблокаторами, которые снижают моторику ЖКТ. Антагонистами резерпина в отношении его угнетающего влияния на ЦНС являются ингибиторы МАО (ниаламид),
восстанавливающие баланс катехоламинов и серотонина в тканях мозга. При экстрапирамидных расстройствах назначают средства, эффективные при лечении паркинсонизма (циклодол).
19)БЕТА-АДРЕНОБЛОКИРУЮЩИЕ СРЕДСТВА.
Это ЛС, избирательно блокирующие бетаадренореактивные структуры, препятствующие их взаимодействию с катехоламинами.
Классификация:
1)Неселективные (бета-1, бета-2)
Анаприлин (пропранолол), Окспренолол
2)Кардиоселективные (бета-1)
Метопролол, Атенолол, Бисопролол, Талинолол
Механизм действия
Конкуренция с катехоламинами за адренорецепторы (сердце, сосуды, бронхи, обмен веществ)

B1-Адреноблокаторы
Антиангинальное действие:
блокада b1-АР типичных кардиомиоцитов, атипичных кардиомиоцитов уменьшение силы сердечных сокращений
уменьшение потребности миокарда в кислороде
Антиаритмическое:
Антигипертензивное:
Фармакологические эффекты.
В зависимости от химической структуры, особенностей фармакодинамики, широко используются при заболеваниях ССС как
антиангинальные, антиаритмические, антигипертензивные средства
Блокада бета1-АР:
Брадикардия
Снижение силы сердечных сокращений, ↓МОК, ↓систолического объёма
↓ АВ-проводимости
↓ автоматизма
↓АД (за счёт сердечного выброса)
↓ продукции ренина
ОПСС: сначала ↑, затем ↓
Блокада бета2-АР
↑ тонуса ГМ бронхов (сужение просвета)
↑ секреции бронхиальных желёз
Подавление гликогенолиза и липолиза
↑ сократительной активности матки
↓ секреции инсулина
↓ продукции внутриглазной жидкости ↓ ВГД
Показания
Стенокардия (блок бета1-АР ↓ работы сердца ↓ его потребность в кислороде)
Мерцательная аритмия (↓ автоматизма ↑ времени проведения возбуждения)
Тахикардия
Начальная форма ГБ (постепенное и стойкое снижение АД)
хроническая сердечная недостаточность;
кардиомиопатии;

тиреотоксикоз;
глаукома.
Побочные эффекты
Противопоказания
Свежий инфаркт миокарда, сердечная недостаточность
Полная АВ-блокада
Гипотония
Наклонность к бронхоспазмам, БА
Аллергическая реакция
Анаприлин (пропранолола г/х, индерал)
Эффекты: Он блокирует b, - и b2-АР (сердца и сосудов, бронхов, ЖКТ и др.). Блокируя b-АР сердца, вызывает брадикардию и уменьшает силу сердечных сокращений, в связи с чем сердечный выброс снижается. Препарат угнетает атриовентрикулярную проводимость, снижает автоматизм миокарда. Артериальное давление при введении анаприлина понижается, особенно при длительном введении (из-за уменьшения сердечного выброса). Гипотензивный эффект обусловлен также уменьшением продукции ренина. Повышает тонус бронхов и может провоцировать бронхоспазм (результат блока b2-АР бронхов). Является антагонистом адреналина в отношении его гипергликемического и липолитического действия. Еще усиливает сокращения матки
(спонтанные и вызванные средствами, стимулирующими миометрий).
Показания: АГ; стенокардия; синусовая тахикардия (в т.ч. при гипертиреозе); наджелудочковая тахикардия; наджелудочковая и желудочковая экстрасистолия; сердечно-сосудистые нарушения при диффузном токсическим зобе; предоперационная подготовка больных тиреотоксическом зобом, не переносящих тиреостатические ЛС; профилактика приступов мигрени.
Противопоказ: AV-блокада II–III ст.; синоатриальная блокада; синдром слабости синусного узла; артериальная гипотензия; СН II Б–
III ст.; ОИМ, вазомоторный ринит; облитерирующие заболевания артерий (в т.ч. болезнь Рейно); БА; СД, беременность.
Побочные: брадикардия, бронхоспазм, СН, мышечная слабость, боли в эпигастрии, редкоголовная боль, бессонница, депрессия,
тошнота, нарушение зрения.
Несовместим с антипсихотическими средствами и анксиолитиками.
Окспренолол (тразикор)
Показания: АГ, профилактика приступов стенокардии, пролапс митрального клапана, ИМ.
Противопоказ: те же+ ХОБЛ, дисфункции почек, печени, беременность и кормление.
Метопролол (корвитол)
Блокирует преимущественно b1-АР, на b2-АР бронхов, сосудов оказывает незначительное влияние. Эффект сохраняется 5-6 ч. При БА немного повышает тонус бронхов!
Показания: АГ, сердечные аритмии, стенокардия Противопоказ: те же Побочные: головная боль, утомляемость, нарушение сна.
Бисопролол (конкор)
Длительное действует (около 24ч). Основные свойства его аналогичны таковым для метопролола.
Показ и противопоказ: те же Побочные: чаще брадикардия, онемение конечностей, снижение АД, бронхоспазм у пациентов с БА или ХОБЛ, мышечная слабость,
астения.
Небиволол (небилет) – b1-адреноблокатор, обладает тоже сосудорасширяющим действием, используется при АГ.
Многие b-адреноблокаторы используются и при открытоугольной глаукоме: при местном их применении уменьшается продукция внутриглазной жидкости, что сопровождается снижением внутриглазного давления.
20. Средства для наркоза
Определение
Наркоз — вызванное наркозными средствами бесчувственное, бессознательное состояние, которое сопровождается утратой рефлексов, снижением тонуса скелетных мышц, но при этом функции дыхательного, сосудодвигательного центров и работа сердца остаются на уровне, достаточном для продления жизни.
Общий механизм действия наркозных средств
Общие анестетики:
По современным данным, общие анестетики, изменяют физикохимические свойства липидов мембраны нейронов и нарушают взаимодействие липидов с белками ионных каналов
При этом уменьшается транспорт в нейроны ионов натрия,
Сохраняется выход ионов калия,
и возрастает проницаемость хлорных каналов, управляемых ГАМКа рецепторами Итогом этих эффектов становится гиперполяризация мембраны с усилением процессов торможения
Последовательность действия средств для наркоза на ЦНС следующая
кора головного мозга (сознание);
спинной мозг (скелетные мышцы);
продолговатый мозг (жизненно важные центры - дыхание, кровообращение).
Методы проведения наркоза
Ингаляционный:
Масочный
Эндотрахеальный
Неингаляционный (чаще всего внутривенный)
Классификация наркозных средств
1.Средства для ингаляционного наркоза:
Летучие жидкости:
Эфир для наркоза, Фторотан, Энфлуран, Изофлуран
Газообразные вещества:
Закись азота
2. Средства для неингаляционного наркоза
Пропофол, Натрия оксибутират, Кетамин, Тиопентал-натрий
Стадии наркоза
I.Вводная стадия:
1.Анальгезия (3 — 8 мин)
2.Возбуждение (делирий; 1 — 3 мин в зависимости от индивидуальных особенностей больного и квалификации анестезиолога)
II.Хирургический наркоз:
Хирургический наркоз, состоящий из 4 уровней (наступает через 10 — 15 мин после начала ингаляции)
1.Уровень движения глазных яблок (легкий наркоз)
2.Уровень роговичного рефлекса (выраженный наркоз)
3.Уровень расширения зрачков (глубокий наркоз)
4.Пробуждение или агональная стадия
СРЕДСТВА ДЛЯ ИНГАЛЯЦИОННОГО НАРКОЗА
Для ингаляционного наркоза применяют летучие жидкости (фторотан, эфир для наркоза и др.), легко переходящие в парообразное состояние, а также газообразные вещества (азота закись, циклопропан). Обычно используют специальные наркозные аппараты,
позволяющие создавать во вдыхаемом воздухе необходимую концентрацию веществ.
При вдыхании средств для ингаляционного наркоза они путем диффузии поступают из легких в кровь. Абсорбция препарата зависит от его концентрации во вдыхаемом воздухе, объема и частоты дыхания, поверхности и проницаемости альвеол,
растворимости средств для наркоза в крови и скорости кровотока в малом круге кровообращения. Все это определяет скорость нарастания концентрации препарата в крови и тканях, от которой зависит быстрота развития наркоза.
Большинство средств для ингаляционного наркоза распределяются в организме более или менее равномерно. Некоторые различия связаны с неодинаковым кровоснабжением органов и тканей. Выделяются эти вещества легкими, в основном в неизмененном виде. Скорость элиминации зависит от тех же факторов, что и абсорбция. Особенно быстро выделяются газообразные средства для наркоза.
ЖИДКИЕ ЛЕТУЧИЕ ВЕЩЕСТВА
Относительно широкое распространение в анестезиологии получил фторотан.
Особенности:
Высокая наркотическая активность (в 3-4 раза превосходит эфир)
Наркоз наступает быстро (через 3-5 минут) с очень короткой стадией возбуждения
Наркоз фторотаном легкоуправляем
При прекращении вдыхания препарата больной просыпается через 5-10 минут
Фармакологическое действие:
Средство для ингаляционного наркоза.
Вызывает быстрое введение в наркоз без или с минимально выраженной стадией возбуждения.
Оказывает анальгезирующее и слабое миорелаксирующее действие.
Блокирует симпатические ганглии, вызывает расширение кровеносных сосудов в коже и мышцах.
Повышает тонус блуждающего нерва, вызывая брадикардию.
Снижает внутриглазное давление.
Оказывает прямое влияние на миокард, снижает систолический объем и сократимость миокарда, повышает чувствительность миокарда к катехоламинам.

Не раздражает слизистую дыхательных путей, не увеличивает секрецию слюны и выделение бронхиального секрета;
угнетает кашлевой и рвотный рефлексы; пропорционально интенсивности наркоза ослабляет сократительную способность
матки.
Не вызывает ацидоз. Хирургическая стадия наркоза достигается обычно через 4-6 мин.
После окончания наркоза пробуждение наступает через 5-15 мин.
Побочное действие:
Со стороны ЦНС: после пробуждения возможны головная боль, тремор; повышение внутричерепного давления.
Со стороны сердечно-сосудистой системы: артериальная гипотензия, брадикардия, нарушения сердечного ритма.
Со стороны пищеварительной системы: нарушения функции печени вплоть до развития желтухи, гепатита, некроза печени, особенно при повторных введениях; после пробуждения возможна тошнота.
Эфир для наркоза (диэтиловый эфир)
Фармакологическое действие:
Неспецифически взаимодействует с мембранами нейронов, преимущественно — с двуслойными липидными мембранами аксонов головного, продолговатого и спинного мозга, обратимо изменяет их ультраструктуру и функции. Угнетает ЦНС: блокирует синаптическую передачу возбуждения (в основном афферентной импульсации), функционально дезинтегрирует корково-
подкорковые взаимодействия при сохранении активности бульбарных центров.
Достоинства:
1)Обладает выраженной наркотизирующей активностью.
2)Вызывает хирургический наркоз без премедикации.
3)Эфир для наркоза вызывает в стадии хирургического наркоза хорошую миорелаксацию, облегчающую проведение операции.
4)Обладая достаточной активностью, эфир, вместе с тем, имеет большую широту действия, относительно безопасен даже при использовании его неопытными специалистами.
5)Под влиянием эфира не изменяется АД на 1 и 2 стадии хирургического наркоза, эфир не провоцирует нарушений ритма сердечной деятельности.
6)Незначительно, по сравнению с другими общими анестетиками, угнетает дыхание.
7)Эфир лишен выраженной гепато- и нефротоксичности.
8)Эфир не требует использования сложной аппаратуры (масочный наркоз).
9)Экономически эфир является дешевым средством для наркоза.
Недостатки:
1)Длительная стадия возбуждения (до 20-30 минут).
2)Неприятное вхождение.
3)После операций под эфирным наркозом могут развиваться ателектазы, пневмонии (раздражение, охлаждение легких,
растворение сурфактанта).
4)Активируя центральные звенья симпатоадреналовой системы и освобождая адреналин, увеличивает частоту сердечных сокращений (тахикардия).
5)Рефлекторно стимулируется n. vagus, что, помимо остановки сердца, может снизить двигательную активность желудочно-
кишечного тракта.
6)Медленный выход (пробуждение) из наркоза.
7)У лиц, страдающих алкоголизмом, наблюдается толерантность к эфиру, в результате чего наркоз может быть затруднен.
8)Препарат нестабилен на свету, поэтому хранят в темном стекле; взрывоопасен.
ГАЗООБАЗНЫЕ ВЕЩЕСТВА
Закись азота
Фармакологическое действие:
Средство для ингаляционного наркоза. При вдыхании поступает из легких в кровь путем диффузии. Вызывает наркоз лишь в концентрации 94-95% во вдыхаемом воздухе, однако использовать такие концентрации невозможно из-за угрозы развития тяжелой гипоксии. В связи с этим в анестезиологии обычно применяют смесь азота закиси и кислорода. При применении указанной смеси может быть достигнут лишь начальный уровень стадии хирургического наркоза, при этом отсутствует достаточная миорелаксация. В большинстве случаев азота закись (в смеси с кислородом) применяют в сочетании с более мощными средствами для наркоза и миорелаксантами.
Показание к применению закиси азота:
1) мононаркоз закисью азота назначается для неглубокого т.н. рауш-наркоза, т. е. для обезболивания на этапах транспортировки
(перелом бедра, инфаркт миокарда), для обезболивания некоторых болезненных медицинских манипуляций;
2)в комбинации с фторотаном, как основной наркоз при различных обширных операциях, при добавлении миорелаксантов для комбинированного наркоза (закись азота плюс фторотан плюс миорелаксант);
3)обезболивание родов;
4)вводный наркоз.
СРЕДСТВА ДЛЯ НЕИНГАЛЯЦИОННОГО НАРКОЗА
Существующие препараты для внутривенного наркоза по продолжительности действия могут быть представлены следующими
группами:
1)кратковременного действия (продолжительность наркоза при внутривенном введении до 15 мин) - пропофол, кетамин;
2)средней продолжительности действия (продолжительность наркоза 2030 мин) - тиопентал-натрий, гексенал;
3)длительного действия (продолжительность наркоза 60 мин и более) - натрия оксибутират
Пропофол
Фармакологическое действие - наркозное, седативное.
Оказывает неспецифическое действие на уровне липидных мембран нейронов ЦНС. Не оказывает первоначального возбуждающего действия. Выход из анестезии обычно не сопровождается головной болью, послеоперационной тошнотой и
рвотой. У большинства пациентов общая анестезия наступает через 30–60 с. Продолжительность анестезии, в зависимости от дозы и сопутствующих препаратов, составляет от 10 мин до 1 ч. От анестезии пациент пробуждается быстро и с ясным сознанием,
возможность открыть глаза появляется через 10 мин.
Показания к применению:
Вводная анестезия, поддержание общей анестезии; седация пациентов при проведении ИВЛ, хирургических и диагностических
процедур.
Побочные эффекты:
В наркозных дозах пропофол вызывает активацию парасимпатики с резкой брадикардией и возможной остановкой дыхания.
Требуется ИВЛ.
Тиопентал натрия
Фармакологическое действие - противосудорожное, наркозное, снотворное.
Пролонгирует период открытия ГАМКзависимых каналов на постсинаптической мембране нейронов головного мозга, удлиняет время входа ионов хлора внутрь нервной клетки и вызывает гиперполяризацию мембраны. В больших дозах оказывает ГАМКмиметическое действие (непосредственно активирует ГАМКА-рецепторы), подавляет эффекты возбуждающих аминокислот
(аспартата и глутамата).
Повышает порог возбудимости нейронов и блокирует проведение и распространение судорожного импульса по головному мозгу
(противосудорожная активность). Подавляет полисинаптические рефлексы и замедляет проведение по вставочным нейронам спинного мозга, способствуя миорелаксации. Снижает метаболические процессы в головном мозге, утилизацию мозгом глюкозы и кислорода. Снотворный эффект проявляется ускорением процесса засыпания и изменением структуры сна. Угнетает дыхательный центр и уменьшает его чувствительность к углекислому газу. Вызывает кардиодепрессию. Редуцирует ударный объем, сердечный выброс и АД, увеличивает емкость венозного русла; снижает печеночный кровоток и скорость клубочковой фильтрации.
Показания к применению:
В/в наркоз при кратковременных оперативных вмешательствах, вводный и базисный наркоз при сбалансированной анестезии с использованием анальгетиков и миорелаксантов, большие припадки (grand mal), эпилептический статус, повышенное внутричерепное давление, профилактика гипоксии мозга при черепно-мозговых травмах.
Побочные эффекты:
Аритмия, гипотония, угнетение или остановка дыхания, ларингоспазм, бронхоспазм, тошнота, рвота; сонливость, головная боль,
озноб, сердечная недостаточность, раздражение прямой кишки и кровотечение (при ректальном способе введения),
аллергические реакции: крапивница, кожные высыпания и зуд, анафилактический шок.
Натрия оксибутират
Фармакологическое действие - наркозное, анксиолитическое, антигипоксическое, снотворное.
Взаимодействует с пре- и постсинаптическими ГАМК-А и ГАМК-В рецепторами, изменяет функционирование Ca2+, K+ и Clканалов,
подавляет высвобождение активирующих медиаторов из пресинаптических окончаний и вызывает постсинаптическое торможение. Угнетает ЦНС. В малых дозах обладает анксиолитическим действием, уменьшает выраженность невротических расстройств и вегетативных реакций на стрессорные воздействия; оказывает снотворное действие. В больших дозах вызывает общую анестезию и миорелаксацию. Оказывает седативное, миорелаксирующее (центральное), противосудорожное и противошоковое действие. Обладает элементами ноотропной активности. Повышает устойчивость организма в целом, а также сердца, мозга и сетчатки глаза к кислородной недостаточности. Улучшает микроциркуляцию, повышает клубочковую фильтрацию,
стабилизирует функцию почек в условиях кровопотери. Легко проходит через гистогематические барьеры, в т.ч. ГЭБ.
Показания к применению:
Неингаляционный наркоз (вводный и базисный, при малотравмирующих операциях, при оперативном родоразрешении, для отдыха рожениц, для повышения устойчивости матери и плода к гипоксии; у пожилых пациентов с гипотонией и гиповолемией, в
шоковом состоянии), открытоугольная глаукома (для улучшения метаболизма в сетчатке), неврозы, неврозоподобные состояния,
интоксикация и травматические повреждения ЦНС, бессонница, нарколепсия.
Побочные эффекты:
Сонливость в дневное время, судорожные подергивания языка, мимической мускулатуры и конечностей (при быстром введении — более 2 мл 20% раствора в минуту), двигательное и речевое возбуждение (в т.ч. при выходе из наркоза),
парадоксальная реакция и транзиторное психомоторное возбуждение у больных алкоголизмом с явлениями энцефалопатии
(реже — у больных наркоманией); нарушение дыхания вплоть до остановки (при быстром в/в введении); тошнота, рвота;
гипокалиемия; развитие пристрастия.
21. Спирт этиловый Является веществом наркотического типа действия. При резорбтивном действии оказывает общее угнетающее действие на ЦНС,
при местном – обладает выраженным антисептическим свойством.
Фармакокинетика:
При пероральном приеме всасывается, в основном, в тонком кишечнике (при приеме натощак резорбтивное действие усиливается, при приеме с пищей снижается). 90% метаболизируется до СО2 и Н2О. В печени подвергается микросомальному окислению. При длительном приеме вызывает индукцию ферментов микросомального окисления, что увеличивает скорость инактивации.
Фармакодинамика:
Влияние на ЦНС. Оказывает дозозависимое угнетающее влияние на ЦНС.
3стадии:
1)Стадия возбуждения – продолжительна, выражена, угнетаются тормозные эффекты мозга
Эйфория, поднятие настроения, общительность
Нарушены психомоторные реакции, страдает поведение, самоконтроль, адекватная оценка обстановки
2)Стадия наркоза:
Анальгезия
Сонливость
Торможение спинальных рефлексов
Нарушение сознания
3)Агональная стадия - непродолжительная
Усиливается клиническая симптоматика стадии наркоза, возможен летальный исход
Влияние на другие органы и системы
1.Угнетение сосудодвигательного центра – повышение теплоотдачи
2.Снижение продукции АДГ – мочегонное действие
3.Усиление секреции слюнных и желудочных желез
4.Дозозависимое влияние на секрецию соляной кислоты (сначала повышает, затем снижает)
5.В высоких концентрациях вызывает спазм привратника, снижает моторику желудка
Показания:
1.Противошоковое средство (за счет анальгезирующего эффекта)
2.Снотворное и седативное средство
3.В качестве антисептика при местном применении
Побочные эффекты:
1.Привыкание и лекарственная зависимость (физическая и психическая) при длительном применении
2.Острое отравление
3.Хроническое отравление (алкоголизм):
Снижение умственной работоспособности, внимания, памяти
Поражение периферической иннервации
Психические расстройства (белая горячка, корсаковский психоз)
Поражение внутренних органов (хронический гастрит, цирроз печени, жировая дистрофия миокарда, почек)
Возможен летальный исход (смертельная концентрация от 5 до 8 г/кг массы тела)
Фармакотерапия острого отравления
Наладить дыхание (туалет ротовой полости, очистка верхних дыхательных путей, атропин – для уменьшения секреции слюнных и бронхиальных желез, ингаляции кислорода. ИВЛ. Аналептики)
Промывание желудка
Коррекция кислотно-основного состояния (в/в натрия гидрокарбонат)
Иногда – противорвотные; гемодиализ при тяжелом состоянии
Фармакотерапия хронического отравления
Психотерапия
Тетурам (ингибитор ацетальдегиддегидрогеназы) – задерживает окисление этанола на уровне ацетальдегида вызывает интоксикацию, сопровождающуюся тягостными ощущениями (страх, головная боль, боли в области сердца, гипотензия, тошнота, рвота). У больного вырабатывается отрицательный рефлекс на приём этанола.
Тетурам не рекомендуется в возрасте старше 50 лет, при ССЗ, патологии печени, почек, обмена веществ. Эспераль
– тетурам пролонгированного действия
Иногда - Апоморфин в сочетании с этиловым спиртом
22.Снотворные средства
Определение
Снотворные средства - ЛС, способствующие засыпанию и обеспечивающие необходимую продолжительность сна (основное показание)
В настоящее время в качестве С.С. назначают анксиолитики бензодиазепинового ряда, относящиеся к психотропным веществам.
С.С. оказывают угнетающее действие на межнейронную передачу в разных образованиях ЦНС (в коре больших полушарий,
афферентных путях, лимбической системе). Для каждой группы снотворных средств характерна определенная локализация действия.
1.Производные бензодиазепина
Феназепам, Диазепам, Нитразепам, Эстазолам, Темазепам, Флунитразепам
Механизм действия:
Анксиолитическое и снотворное действие бензодиазепинов обусловлено их угнетающим действием на лимбическую систему и активирующим на РФ ствола мозга. Механизм этих эффектов связывают со стимуляцией бензодиазепиновых рецепторов,
агонистами которых они и являются. (присоединение к бензодиазепиновому рецептору приводит к увеличению сродства ГАМКА –
рецептора к ГАМК усиление тормозного эффекта)
Фармакологические эффекты:
1.Анксиолитическая активность – устраняют чувство тревоги, беспокойства
2.Снотворное – в небольших дозах успокаивающее действие
3.Снижают тонус скелетных мышц – эффект связан с подавлением полисинаптических рефлексов на уровне спинного мозга
4.Противосудорожная активность
5.Потенциация действия веществ, угнетающих ЦНС, в том числе алкоголя и средств для наркоза
6.Амнестическое действие – вызывают антероградную амнезию
Показания к применению:
Бессонница, связанная с тревогой и стрессом, резкой сменой часовых поясов и характеризующаяся трудностью засыпания,
частыми ночными и/или ранними утренними пробуждениями
Премедикация перед хирургическими операциями.
2.Производные имидазопиридина и пирролопиразина
Золпидем
Зопиклон (Релаксон)
Это относительно новая группа С.С. имеет ряд преимуществ: сон на их фоне более физиологичен, отмечается быстрое засыпание,
мало выражено миорелаксирующее действие. Такие эффекты можно объяснить более избирательным связыванием препаратов рецепторным комплексом (рецептор ГАМК).
3.Производные пиридина
Доксиламин (Донормил)
По химической структуре близок к блокаторам Н-гистаминовых рецепторов, хорошо проникает через ГЭБ. Снотворный эффект обусловлен блокадой центральных Н1гистаминовых рецепторов. Антиаллергические свойства выражены не сильно. Препарат выпускается в виде обычных или шипучих таблеток.
4.Производные барбитуровой кислоты
Фенобарбитал
Циклобарбитал
Этаминалнатрия
Механизм действия: угнетающее действие обусловлено их взаимодействием со специфическими участками связывания – барбитуратными рецепторами, располагающимися на комплексе ГАМКА. Участки связывания барбитуратов этого комплекса отличаются от мест связывания бензодиазепинов. При связывании барбитуратов с этим рецепторным комплексом, происходит повышение чувствительности ГАМКА- рецептора к ГАМК. При этом повышается время открытия хлорных каналов, в результате больше ионов хлора поступает через мембрану нейрона в клетку, развивается гиперполяризация мембраны и происходит усиление тормозного эффекта ГАМК. Полагают, что действие барбитуратов не ограничивается их потенцирующим воздействием на ГАМКА-рецепторы. Эти вещества способны непосредственно стимулировать ГАМКА-рецепторы. Выраженное ГАМК-
миметическое действие в большей степени характерно для средств для наркоза (например, для тиопентала натрия).
Фармакологические эффекты:
1.Седативный
2.Снотворный
3.Противосудорожный
4.В больших дозах вызывает состояние наркоза, поэтому некоторые барбитураты короткого действия (тиопентал-натрий)
применяют для неингаляционного наркоза.
Вменьших концентрациях оказывают выраженное снотворное действие, способствуют засыпанию и увеличивают общую продолжительность сна. Седативный эффект (без снотворного) оказывают в меньших дозах.
Барбитураты в значительной степени изменяют структуру сна – снижают продолжительность быстрого сна. Резкая отмена препаратов приводит к удлинению фазы быстрого сна, однако сновидения при этом носят характер ночных кошмаров (феномен
«отдачи»)
Барбитураты обладают небольшой терапевтической широтой действия, поэтому при их применении высока опасность развития токсических эффектов (возможно угнетение дыхательного центра). Для барбитуратов характерно последействие, которое проявляется сонливостью в течение дня, вялостью, нарушением внимания. Эти явления можно наблюдать даже после однократного приема препарата.
При повторных применениях барбитураты кумулируют и явление последействия усиливается. Длительное применение может привести к нарушению ВНД.
Побочные эффекты:
1.Гипотония
2.Аллергические реакции
3.Нарушение структуры сна
4.Выраженное последействие – общее угнетение, ощущение разбитости, сонливости, двигательные расстройства
5.Фенобарбитал вызывает выраженную индукцию микросомальных ферментов печени и поэтому ускоряет метаболизм ЛС,
в том числе ускоряет метаболизм самого фенобарбитала. При повторных применениях развивается толератность и лекарственная зависимость.
23)НАРКОТИЧЕСКИЕ АНАЛЬГЕТИКИ.
– ЛС, способные при резорбтивном действии подавлять чувство боли за счет влияния на ЦНС, а при регулярном применении вызывающие физическую и психическую зависимость.
Восприятие боли начинается с болевых рецепторовчерез ряд переключений в спинной мозг через проводящие пути в головной мозгдостигают гипоталамуса, где анализируется сенсорная информацияиз ядер гипоталамуса идет в область головного мозга, где идет формирование проявлений боли и связанных с ней психических состояний.
Ноцицептивная афферентная система включает:
Ноцицепторынеинкапсулированные, 3 видов – механические, термические и хеморецепторы, которые активируются теплом,
электротоком и алгогенами (брадикинин, гистамин, серотонин, ионы K+ и H+, ПГЕ, АХ, цитокины, аденозин, лейкотриены,
субстанция P).
Болевые нервные волокна - Aᵦ и С
Aᵦ - миелинизированные, для механо- и терморецепторов, С – немиелинизированные, для хеморецепторов.

Антиноцицептивная:
Опиоидная система – участки связывания 5 эндогенных анальгетических пептидов:
Лей-энкефалин (Тир-Гли-Гли-Фен-Лей),
Мет-энкефалин (Тир-Гли-Гли-Фен-Мет),
Динорфин А (17 АМК), Динорфин В (13 АМК),
β- Эндорфин (31 АМК)
Локализация опиоидных рецепторов – пресинаптическая мембрана ноцицепторов (70%), окончания С-волокн, спинной и головной мозг.
2. Каннабиоидная система – CB1 и CB2 рецепторы.
Их активируют производные арахидоната – анандамид (санскр. анада – блаженство) и 2-арахидонил-глицерол. Психотропный агонист – Δ9-тетра-гидро-каннабиол.
Антиноцицептивная система блокирует проведение и возникновение боли, нарушая ее восприятие. Она представлена аксонами серого вещества головного мозга; аксоны образуют пути. Болевые импульсы возбуждают нейроны ноцицептивной системы,
возбуждают и антиноцицептивную систему.
Эндогенные опиоидные петиды – энкефалины, эндорфины – образуются в разных отделах ЦНС. Энкефалины угнетают секрецию интрелейкинов, регулируют ферментативную активность поджелудочной железы, стимулируют регенерацию тканей (печени,
костной ткани), оказывают антистрессорный эффект.
Боль мб физиологической (предупреждает об опасности) и патологической (утрачивает сигнальную функцию, ее развитие ведет к нарушению иммунитета и физиологических функций).
3. ƙ (ƙ1, ƙ2, ƙ3, каппа) – лей-энкефалиновые рецепторы
Агонисты – Кетоциклазоцин, Спирадолин.
Антагонисты – нор-биналторфимин (Nor-BNI)
Классификация
Все обезболивающие средства делятся на:
I. Средства преимущественно центрального действия
А. Опиоидные (наркотические) анальгетики
1.Агонисты опиоидных рецепторов (морфин, фентанил, промедол)
2.Агонисты-антагонисты опиоидных рецепторов (бупренорин, буторанол, налбуфин, пентазоцин)
3.Смешанного опиоидного и неопиоидного механизма действия (трамал)
Б. Неопиоидные препараты с анальгетической активностью
1.α2 – адреномиметики (клофелин, гуанфацин)
2. Блокаторы натриевых каналов мембраны (карбамазепин, дифенин, мемантин)

3.Аналоги ГАМК (прегабалин)
4.Ингибиторы обратного захвата моноаминов а. СИОЗС и НА
б. Трициклические, тетрациклические антидепрессанты
5.Антагонисты возбуждающих аминоксилот (мемантин, кетамин, декстроморфан)
6.Закись азота
7.Блокаторы Н1 –гистаминовых рецепторов (димедрол, дипразин)
8.Блокаторы кальциевых каналов L-типа (верапамил, нимодипин)
9.Блокаторы кальциевых каналов N-типа в нейронах (SNX-111)
10.Ингибиторы ЦОГ в ЦНС (парацетамол, метамизол)
II. Средства преимущественно периферического действия
Ингибиторы ЦОГ в периферических тканях и ЦНС - нестероидные противовоспалительные средства (НПВС)
Механизм действия
Являясь структурными аналогами эндогенных опиоидов (энкефалинов и эндорфинов), наркотические анальгетики встраиваются (активируют) в энкефалиновые и эндорфиновые рецепторы, усиливая эффект эндогенных опиоидных пептидов
(Обезболивающий эффект: торможение высвобождения субстанции Р (медиатора боли) сенсорными нейронами ноцицептивной системы нарушение передачи болевого импульса в ЦНС)
Наркотические анальгетики угнетают (разрушают) энкефалиназы, тем самым увеличивая количество энкефалинов и эндорфинов
Наркотические анальгетики подавляют суммационную способность болевых импульсов в таламусе
Наркотические анальгетики уменьшают негативную эмоциональную и вегетативную окраску боли (противотревожное,
эйфорическое действие)
Полные агонисты
1. Алкалоиды опия.
а) фенантренового ряда
Для производных фенантрена (морфин, кодеин и др.) характерно в основном угнетающее действие на ЦНС (анальгетическое,
противокашлевое).
Морфин
Выделяют его из опия, который является застывшим млечным соком, вытекающим из надрезов головок снотворного мака.
Фармакологические эффекты
Стандартная доза - 10 мг/70 кг массы тела (4-5 ч)
При увеличении дозы нет увеличения обезболивающего эффекта, но усиливаются проявления побочных эффектов.
Обезболивающее действие устойчиво в течение 10-15 инъекций, больше 15 инъекций – ослабление эффекта.
Пероральный путь введения препарата неэффективен (плохо всасывается в ЖКТ и разрушается в печени)
Парентеральный способ – наиболее эффективный Особенности обезболивающего действия:
малое повышение болевого порога, низкая эффективность препарата при надпороговых раздражениях
глубокое угнетение процессов суммации подпороговых болевых раздражений на всех уровнях проведения боли
преимущественная эффективность при хронических болях, механизм которой заключается в суммации болевых ощущений
наличие противотревожного и эйфорического действия, которые сглаживают оценку болевых ощущений (успокаивающее действие связано с действием препарата на нейроны коры головного мозга, на активирующую восходящую ретикулярную формацию ствола головного мозга, а также на лимбическую систему и гипоталамус).
Действие на ЦНС: болеутоляющее, изменение восприятия боли, успокаивающее, психотропное (эйфория), снотворное действие.
Механизм болеутоляющего действия морфина обусловлен его взаимодействием с опиоидными рецепторами (µ > к = δ),
агонистом которых он является. Стимуляция морфином опиоидных рецепторов проявляется активацией эндогенной антиноцицептивной системы и нарушением межнейронной передачи болевых стимулов на разных уровнях ЦНС. Особенно имеет
угнетающее влияние на спинальные нейроны идет нарушение межнейрональной передачи возбуждения на уровне задних рогов спинного мозга.
Морфин, стимулируя пресинаптические опиоидные рецепторы окончаний первичных афферентов, уменьшает высвобождение медиаторов (глутамата, субстанции Р), принимающих участие в передаче ноцицептивных стимулов. Торможение постсинаптических нейронов обусловлено их гиперполяризацией (за счет активации постсинаптических К +-каналов). Нарушение межнейронной передачи в спинном мозге снижает интенсивность импульсации, поступающей в восходящие афферентные пути, а
также уменьшает двигательные и вегетативные реакции.
Фазы действия на ЦНС:
1)фаза эйфории (у ненаркоманов - слабо выражена, длится недолго, у наркоманов – выражена ярко)
2)фаза сна (у ненаркоманов – выражена ярко, вызывает неглубокий, поверхностный сон, у наркоманов – практически не выражена)
3)фаза абстиненции (у ненаркоманов – выражена слабо, проявляется обострением чувствительности, страха, боли; у
наркоманов – сильнейшие психические и физические нарушения)
Влияние на дыхательную систему:
угнетение активности дыхательного центра (↓частоты, глубины дыхания, МОД)
угнетение кашлевого центра
проходят через плацентарный барьер и вызывают угнетение ДЦ плода (асфиксия), поэтому – НЕЛЬЗЯ использовать перед родами и во время них
При отравлении морфином наступает смерть от паралича ДЦ
Влияние на ССС: ортостатическая гипотензия, брадикардия (т.к. влияет на центр блуждающих нервов), расширение периферических сосудов (при передозировке)
Влияние на тонус полых органов:
спазмогенное влияние на гладкую мускулатуру
a)µ2-рецепторы – увеличение тонуса
b)активирующее влияние на парасимпатическую нервную систему
Задерживается продвижение пищевого комка (нарушение опорожнения, запор - обстипация), увеличение всасывания воды и активности сфинктеров. Повышение тонуса мочеточников – затруднение мочеиспускания Другие действия:
либератор гистамина (активируют синтез и выделение его из тучных клеток)
влияние на центр рвоты (угнетают, но у 20-25% людей, наоборот, вызывают тошноту, рвоту) – обусловлено действием морфина на хеморецепторы пусковой зоны, расположенной на дне IV желудочка и активирующей центр рвоты
сужение зрачков (возбуждение глазодвигательного центра)
повышение тонуса n.vagus брадикардия
повышение кровенаполнения мозговых сосудов → повышение внутричерепного давления → отек головного мозга
При черепно-мозговых травмах и поражениях ГМ не применяют!!!
Показания:
травматические повреждения, ожоги при ограниченных и/или массовых катастрофах (предупреждение развития шока)
пред- и послеоперационный период
при премедикации, эпидуральной и спинальной анестезии
экстренная кардиология (инфаркт миокарда→профилактика кардиогенного шока)
приступы почечной, печеночной, кишечной колики (совместно с М-холиноблокаторами или со спазмолитиком – папаверина гидрохлорид)
онкология (неоперабельные опухоли)
Противопоказания:
все заболевания, связанные с угнетением дыхательного центра (развитием острой дыхательной недостаточности) (пневмония, инфаркт, ателектаз легкого)
острые заболевания брюшной полости до установления диагноза (перитонит, прободение язвы)
алкоголизм/наркомания
черепно-мозговая травма
бронхиальная астма и при ХОБЛ
детский и старше 60 лет возраст (повышенная чувствительность к угнетающему действию дыхательного центра)
беременность
эпилептический статус
При остром отравлении наркотическими анальгетиками:
атропин (для снятия спазма полых органов)
интубация трахеи и ИВЛ
промывание желудка со слабым раствором KMnO4, введение адсорбентов, солевых слабительных
согревание больного
форсированный диурез
Антидоты: налоксон – антагонист всех опиоидных рецепторов (НО: не работает при отравлении у наркоманов!)
Побочные: головная боль, астения, беспокойство, инсомния, нечеткость зрения, судороги, зависимость (после 1-2 недель) и
синдром отмены; тахи- и брадикардия, угнетение ДЦ и бронхоспазмы, тошнота, рвота, сухость во рту, анорексия, спазм мочеточников, сфинктера мочевого пузыря, снижение либидо/потенции; гиперемия/отек лица, крапивница, сыпь; мб жжение в месте введения инъекции.
Омнопон (пантопон)
Является одним из заменителей морфина, это смесь гидрохлоридов 5 алкалоидов опия как фенантренового (морфин, кодеин,
тебаин), так и изохинолинового (папаверин, наркотин) ряда. Фармакодинамика у него в целом аналогична таковой морфина. Одно из отличий заключается в том, что он в меньшей степени, чем морфин, повышает тонус гладких мышц.
Показания: болевой синдром (в т.ч. кишечная, желчная, почечная колики)
Противопоказ: ДН, пожилой возраст, кахексия, травма черепа, геморрагический инсульт, беременность
Побочные те же.
Кодеин
Имеет противокашлевое, анальгезирующее, антидиарейное действие.
Механизм обезболивания у него обусловлен возбуждением опиатных рецепторов в различных отделах ЦНС и периферических тканях, приводящим к стимуляции антиноцицептивной системы и изменению эмоционального восприятия боли.
Центральный противокашлевый эффект связан с подавлением кашлевого центра на уровне «моста». Активация опиатных рецепторов в кишечнике вызывает расслабление гладких мышц, снижение перистальтики и спазм всех сфинктеров.
Показания: болевой синдром при травмах, онкологических заболеваниях, почечной и печеночной коликах, приступообразный непродуктивный кашель, диарея
Противопоказ: БА, пневмония, дыхательная недостаточность, алкогольная интоксикация, черепно-мозговые травмы, гипотония,
коллапс, аритмия, эпилепсия, нарушение функции печени и почек, интоксикационная диарея, беременность.
Побочные: привыкание, лекарственная зависимость, синдром отмены, угнетение дыхания, гипотония, тошнота, рвота, атония кишечника и мочевого пузыря, брадикардия, аритмия, аллергические реакции
б) изохинолинового ряда Для алкалоидов изохинолинового ряда (папаверин и др.) — прямое спазмолитическое действие на гладкие мышцы.
Папаверин
Не действует на ЦНС, снижает тонус гладких мышц. Обладает гипотензивным и спазмолитическим действием.
Механизм: Блокирует фосфодиэстеразу, вызывает накопление цАМФ и снижение содержания кальция в клетке, расслабляет гладкие мышцы.
Показания: спазмы сосудов головного мозга, стенокардия, эндартериит, холецистит, пилороспазм, спастический колит, почечная
колика.
Противопоказ: а/а блокада
Побочные: а/в блокада, желудочковая экстрасистолия, гипотония, запоры и сонливость
2. Синтетические анальгетики – мю-агонисты а) Производные фенилпиперидина
Промедол
более слабое обезболивающее действие (в 2-4 раза), действие 3-4 ч.
снимает спазм полых органов
реже вызывает угнетение ДЦ
сильно возбуждает n.vagus рвота
организме подвергается биотрансформации с образованием нейротоксичного N -деметилированного метаболита, который стимулирует ЦНС (возможны тремор ,подергивания мышц, гиперрефлексия, судороги).
наличие антиспастического действия
наличие родоускоряющего действия (усиливает ритмичные сокращения матки, раскрытие зева шейки матки)
используется только при строгих показаниях обезболивания родов!
меньшая токсичность, чем у морфина
Показания:
те же, что и для морфина,+ отек легких, колики без спазмолитиков, язвенная болезнь желудка и двенадцатиперстной
кишки, обезболивание родов, ИМ (острая левожелудочковая недостаточность)
Желательно применять однократно, недолговременно (т.к. в печени образуются нейротоксические вещества)
Побочные: тошнота и рвота, угнетение ДЦ, привыкание и физическая зависимость
Фентанил
Обезболивающее действие в сотни раз сильнее морфина, короткое действие (30 мин)
Сильно выражено угнетение ДЦ, вплоть до остановки дыхания
Сильное спазмогенное и судорожное действие
Повышает тонус скелетных мышц (но не сильнее морфина)
Может вызвать брадикардию (устраняется атропином)
Показания: премедикация перед хирургическими операциями, вводный наркоз, нейролептанальгезия, выраженный болевой синдром, хронические боли при онкологических заболеваниях
Противопоказ: те же
Побоч: бронхоспазм, угнетение дыхания, брадикардия, тошнота и рвота, местные кожные реакции, задержка мочи, спутанность сознания и галлюцинации
Ултива (он же ремифентанил)
Селективно стимулирует ню-опиоидные рецепторы, оказывая анальгезирующее действие.
Показания: анальгезия при вводном наркозе и/или поддержание общей анестезии при хирургических вмешательствах,
обезболивание после операции при переходе на анальгезию препаратами длительного действия.
Противопок: гиперчувствительность
Побочные: тошнота и рвота, артериальная гипотензия, ригидность скелетных мышц, брадикардия, угнетение дыхания, апноэ,
редко – аллерг реакции.
Дипидолор (пиритрамид)
Активирует мю-опиатные рецепторы в спинном мозге и в ноцицептивных центрах таламуса и коре головного мозга. Повышает порог болевой чувствительности и улучшает переносимость боли. Действует быстро, сохраняется эффект до 4-10 ч.
Применение вместе с транквилизаторами, дипразином и др. позволяет получить сбалансированную анальгезию, в т.ч. для обезболивания родов. Сочетание с нейролептиками — дроперидолом или галоперидолом—усиливает анальгезирующий эффект,
устраняет тошноту и рвоту, оказывает положительное влияние на психическое состояние больного.
Показания: интенсивный болевой синдром (после операция, при злокач опухолях, родах)
Противоп те же
Побочные: физ и психич зависимость, абстиненция, сонливость, тошнота и рвота, угнетение дыхания, брадикардия, усиление тонуса сфинктеров желчевыводящих путей, мочевого пузыря, зуд, сыпь.
Антагонисты ОР
Номорфин(сейчас не используется)
Выраженное психотомиметическое действие
Налоксон
Антагонист всех опиоидных рецепторов, снимает все действия наркотических анальгетиков. Обладает большим аффинитетом к опиоидным рецепторам (вытесняет все опиоиды из рецепторов). Быстро разрушается в организме (возможность повторного использования). Он устраняет не только угнетение дыхания, но и большинство других эффектов опиоидных анальгетиков, в том числе и агонистов-антагонистов (н-р, уменьшает седативное и эйфоризирующее действие, ослабляет гипотензию).
Действует 2-4 часа.
Показания: острое отравление наркотическими анальгетиками: полными и частичными агонистами и агонистами-антагонистами;
восстановление дыхания у новорожденных после введения роженице опиоидных анальгетиков; диагностика опиоидной зависимости.
Противопоказ: беременность, вскармливание
Побоч: дрожь, судороги, гипертензия, тахикардия, тошнота и рвота, усиление потоотделения.
Налтрексон
Он примерно в 2 раза активнее налоксона и действует значительно более продолжительно (24—48 ч).
Показания: Опиоидная наркомания (в качестве вспомогательного ЛС после отмены опиоидных анальгетиков), алкоголизм.
Противопок: состояние абстиненции на фоне опиоидной зависимости, острый гепатит, печеночная недостаточность. Нежелательно при беременности, нарушении функции печени/почек
Побоч: усталость, беспокойство, нарушения сна, нечеткость зрения, боль в груди, шум в ушах, повышение АД, тахикардия, кашель,
затруднение дыхания, одышка, тошнота и рвота, сухость во рту, боли в суставах, спазм мышц, отечный синдром, аллерг реакции
Агонисты-антагонисты и частичные агонисты опиоидных рецепторов
Есть преимущественно агонисты – пентазоцин, буторфанол, бупренорфин, налбуфин Преимущественно антагонисты – налорфин а) Производные фенантрена
Бупренорфин
По анальгетической активности превосходит морфин в 20—601 раз и действует более длительно (медленно диссоциирует из связи с опиоидными рецепторами). Эффект развивается медленнее, чем у морфина. Меньше, чем морфин, влияет на ЖКТ. Не повышает давление в желчном пузыре и протоке поджелудочной железы. Вводят парентерально и сублингвально.
Показания: болевой синдром высокой интенсивности (после оперативных вмешательств, у онкологических больных, при инфаркте миокарда, почечная колика, ожоги).
Противоп: физ зависимость, ДН, почечная недостаточность, черепно-мозговые травмы, беременность и кормление
Побочные: головная боль, потливость, сухость во рту, тошнота и рвота
Налбуфин
Является агонистом к-рецепторов и слабым антагонистом µ-рецепторов. По активности примерно соответствует морфину.
Фармакокинетика сходна с таковой морфина. На гемодинамику практически не влияет. Лекарственную зависимость вызывает редко.
Угнетает ЦНС, оказывает анальгезирующее, снотворное, противокашлевое действие. Возбуждает мю-рецепторы и блокирует каппа-рецепторы.
Показания: болевой синдром средней и выраженной интенсивности при ИМ, при подготовке к операции и в послеоперационном периоде; в качестве доп средства обезболивания при общей анестезии.
Противопоказ: нежелательно – нарушение функции печени и почек, повышенное внутричереп давление, угнетение дыхания
Побочные: сонливость угнетение ДЦ, отек легких, гипер/гипотензия, тахи/брадикардия, диспес нарушения, бронхоспазм, аллерг реакции, боль в месте в/м инъекции
б) Производные бензоморфана
Пентазоцин
Препарат является агонистом δ- и к-рецепторов и антагонистом µ-рецепторов. Он уступает морфину по анальгетической активности и длительности действия.
При его применении относительно невелик риск возникновения лекарственной, несколько меньше угнетает дыхание; при его применении реже развивается запор.
Вызывает повышение давления в легочной артерии; возрастает центральное венозное давление, что приводит к увеличению преднагрузки на сердце.
Механизм: взаимодействует с опиатными рецепторами, расположенными во многих отделах ЦНС, включая кору мозга,
лимбическую систему, таламус, гипоталамус и в периферических тканях, что вызывает активацию антиноцицептивной системы и изменение восприятия боли. Вытесняет морфин из связи с опиатными рецепторами, обусловливая развитие абстинентного синдрома у лиц с физической зависимостью к наркотическим анальгетикам.
Показания: выраженный болевой синдром, инфаркт миокарда.
Противопок: ДН, БА, черепно-мозговая травма, эпилепсия, желчнокаменная болезнь, мочекаменная болезнь, печеночно-почечная недостаточность. Нежелательно при беременности
Побочные: привыкание, лекарственная зависимость, синдром «отмены», угнетение дыхания, бронхоспазм, тошнота, рвота,
запоры, атония мочевого пузыря, состояние наркотического опьянения, аритмии, колебания АД, аллергические реакции.
Усиливает эффекты нейролептиков, транквилизаторов, снотворных, алкоголя. Налоксон и налтрексон являются специфическими антагонистами препарата.
24. Лекарственная зависимость (физическая и психическая). Медицинские и социальные аспекты борьбы с наркоманиями.
1) Лекарственная зависимость – состояние психики и/или физическое состояние, которое является следствием воздействия на организм ЛС и характеризуется специфическими поведенческими реакциями, трудно преодолимым стремлением повторно принимать ЛС, чтобы добиться особого психического эффекта или избежать дискомфорта при отсутствии ЛС в организме.
Лекарственная зависимость характеризуется:
а) психической зависимостью.
Под психической зависимостью понимают состояние, при котором лекарственное средство вызывает чувство удовлетворения и психического подъема и которое требует периодически возобновляемого или постоянного введения лекарственного средства,
чтобы испытать удовольствие или избежать дискомфорта.
Психическая зависимость характеризуется развитием эмоционального дистресса при прекращении приема ЛС. Человек ощущает себя опустошенным, погружается в депрессию, испытывает чувство страха, тревоги, его поведение становится агрессивным. Все эти психопатологические симптомы возникают на фоне мыслей о необходимости ввести себе ЛС, вызвавшее зависимость.
Считают, что психологическая зависимость развивается тогда, когда у человека появляется сознание того, что оптимального самочувствия он может достигнуть исключительно благодаря введению ЛС.
б) физической зависимостью - адаптивное состояние, которое проявляется интенсивными физическими расстройствами, когда прекращается введение соответствующего средства.
Прекращение приема лекарства вызывает развитие специфического симптомокомплекса - абстинентного синдрома – комплекса психических и нейровегетативных расстройств в виде нарушения функции в сторону, противоположную той, которая характерна для действия ЛС {морфин устраняет боль, угнетает дыхательный центр, суживает зрачки, вызывает запор; при абстиненции у пациента возникают мучительные боли, частое шумное дыхание, зрачки расширены и развивается упорная диарея}
в) толерантностью. Толерантность к средствам, вызывающим лекарственную зависимость зачастую носит перекрестный характер,
т.е. возникает не только к данному химическому соединению, но и ко всем структурно подобным соединениям. Например, у
пациентов с лекарственной зависимостью к морфину толерантность возникает не только к нему, но и к другим опиоидным анальгетикам.
Опиоиды, барбитураты, алкоголь вызывают сильные физическую, психологическую зависимости и толерантность. Анксиолитики
(диазепам, альпразолам) преимущественно вызывают психологическую зависимость.
2)Наркомания (наркотическая зависимость) – это крайне тяжелая форма лекарственной зависимости, компульсивное применение ЛС, характеризующееся все возрастающим, непреодолимым влечением к введению данного лекарства все увеличивая его дозы. Компульсивность влечения означает, что потребность во введении лекарства доминирует у пациента над всеми другими (даже витальными) потребностями. С позиций данного определения, влечение к морфину – наркомания, тогда как влечение к никотину – лекарственная зависимость.
3)Пристрастие к лекарству - характеризует менее интенсивное влечение к приему лекарств, когда отказ от лекарства вызывает только ощущение легкого дискомфорта, без развития физической зависимости или развернутой картины психологической зависимости. Т.о. пристрастие охватывает ту часть лекарственной зависимости, которая не подпадает под определение наркомании. Например, упомянутая выше лекарственная зависимость к никотину – форма пристрастия.
4)Злоупотребление лекарственными средствами – самовольное применение лекарственных средств в таких дозах и такими способами, которые отличаются от принятых медицинских или социальных стандартов в данной культуре и в данное время. Т.о.
злоупотребление ЛС охватывает только социальные аспекты применения лекарств. Примером злоупотребления является использование анаболических стероидов в спорте или для улучшения телосложения молодыми мужчинами.
5) Алкоголизм – хроническое злоупотребление алкоголя (этилового спирта), приводящее со временем к поражению ряда органов
(печени, ЖКТ, ЦНС, сердечно-сосудистой системы, иммунной системы) и сопровождающееся психико-физической зависимостью.
6) Токсикомания – хроническое злоупотребление различными ЛС (в т.ч. наркотиками, алкоголем, галлюциногенами),
проявляющееся многообразными психическими и соматическими расстройствами, нарушением поведения, социальной деградацией.
Лечение лекарственной зависимости трудная и неблагодарная задача. До сих пор не создано эффективной методики, которая бы обеспечивала бы успех лечения более чем у 30-40% пациентов. Достижение сколько-нибудь заметных результатов возможно

только при полной кооперации усилий пациента, врача и того социального окружения, в котором находится заболевший (принцип добровольности и индивидуальности). В основе современных методик лежат следующие принципы:
психотерапевтические и трудотерапевтические методы;
групповое лечение и реабилитация (общества анонимных алкоголиков, наркоманов)
постепенная или резкая отмена препарата на фоне детоксикационной терапии
проведение заместительной терапии (замена наркотического средства медленно и длительнодействующими аналогами с их последующей отменой; например, т.н. программа метадоновой заместительной терапии у героиновых наркоманов)
лечение специфическими антагонистами (налоксоном и налтрексоном) или сенсибилизирующими средствами
(тетурамом)
нейрохирургический методы криодеструкции поясной извилины и гиппокампа
25.Нестероидные противовоспалительные средства.
НПВС/нпвп
Определение
НПВС - это ЛС различной химической структуры, производные органических кислот, обладающие неспецифичным
противовоспалительным эффектом и применяемые для лечения заболеваний, в основе которых лежит воспалительный процесс
или его проявления.
Классификация
I. По воздействию на ЦОГ
1)Неселективные ингибиторы ЦОГ -1 физиологическая и ЦОГ – 2 Патологическая, индуцированная
Производные салициловой кислоты (кислота ацетилсалициловая)
Производные антраниловой кислоты (кислота мефенамовая)
Производные индолуксусной кислоты (индометацин) малое действие на ЦОГ 2 и большое на ЦОГ 1
Производные фенилуксусной кислоты (диклофенак)
Производные фенилпропионовой кислоты (ибупрофен, кетопрофен)
Производные нафтилпропионовой кислоты (напроксен)
Оксикамы (пироксикам)
2)Избирательные ингибиторы ЦОГ- 1
Малые дозы ацетилсалициловой кислоты (до 500 мг) средняя 500-1500
3)Преимущественные ингибиторы ЦОГ – 2
Мелоксикам также гастротоксичны
Нимесулид
4)высокоСелективные ингибиторы ЦОГ- 2
Оксибы (целекоксиб) бекторикоксид не вызывают Гастротоксичность, но могут спровоцировать тромбозы
5)Селективные ингибиторы ЦОГ- 3 (в головном мозге)
Анальгин (метанизон натрий)
Парацетамол
Общий механизм действия всех НПВС – ингибирование фермента циклооксигеназы
В результате блокируется синтез простагландинов.
Функции простагландинов:
1.Медиаторы воспалительной реакции (повышают проницаемость сосудов, расширяют сосуды)
2.Сенсабилизируют рецепторы к медиаторам боли, снижают порог болевой чувствительности
3.Повышают порог чувствительности гипоталамических центров терморегуляции к действию пирогенов
4.Регулируют секрецию соляной кислоты
5.Защитная роль слизистой оболочки желудка
6.Регуляция реологических свойств крови
7.Регуляция почечного кровотока
8.Регенерация тканей и др.
Основные изоформы ЦОГ: ЦОГ- 1 (конститутивная) – обеспечивает гомеостатическую функцию простагландинов; ЦОГ-2
(индуцибельная) – в обычных условиях концентрация крайне низкая, но под действием триггерных факторов (ИЛ, эндотоксины)
экспрессия повышается во много раз. С ЦОГ-2 связаны такие функции простагландинов, как воспаление, боль, лихорадка. Поэтому фармакотерапия должна быть направлена преимущественно на подавление ЦОГ-2.
Механизм противовоспалительного действия
Ингибирование ЦОГ |
Уменьшение биосинтеза ПГ |
|
|
Ингибирование молекул адгезии в эндотелии сосудов и |
Уменьшение миграции клеток в очаг воспаления |
клетках крови |
|
|
|
Стабилизация лизосом |
Уменьшение высвобождения протеаз, киназ, фосфатаз |
|
|
Антиоксидантный эффект |
Уменьшение образования эндопероксидов |
|
|
Антагонизм с медиаторами воспаления |
Снижение биосинтеза гистамина, серотонина, |
|
брадикинина |
|
|
Ограничение биоэнергетики воспаления |
Уменьшение синтеза медиаторов воспаления, |
|
хемотаксиса, фагоцитоза, пролиферации |
|
|
Снижение общей иммунологической реактивности |
Снижение фагоцитарной активности макрофагов, |
|
нейтрофилов, пролиферации Т-лимфоцитов, продукции |
|
иммуноглобулинов |
|
|
Подавление альтеративной, экссудативной (в основном) и пролиферативной фаз воспаления
Противовоспалительный эффект проявляется не сразу, а через 3-4 дня регулярного приема. Однако глюкокортикоиды обеспечивают более выраженный противовоспалительный эффект, так как подавляют все факторы воспаления.
Механизм обезболивающего (анальгезирующего) действия
1. Периферические механизмы
А) Ингибирование ЦОГ – приводит к снижению биосинтеза ПГ, потенциирующих раздражение болевых окончаний Б) Ограничение экссудации – снижение сдавления болевых окончаний
2. Центральные механизмы
А) Уменьшение образования ПГЕ в структурах головного мозга, участвующих в проведении и восприятии боли Б) Стимуляция освобождения эндорфинов и потенциация тормозного влияния центрального серого вещества на болевые центры
Обезболивающий эффект развивается в течение 1,5-2 часов (мелоксикам, кеторолак, парацетамол, аспирин)
Устраняют в основном соматическую боль. Эффект в сотни раз меньше, чем у наркотических анальгетиков. Однако НПВС не имеют побочных эффектов наркотических анальгетиков (угнетение ДЦ, спазмогенный эффект и т.д.). Не вызывают зависимость и привязанность.
Механизм жаропонижающего действия
1.Ингибирование ЦОГ – снижение синтеза ПГЕ2 в термоцентре гипоталамуса, восстановление соотношения натрий/ кальций
2.Восстановление равновесия функций центров теплопродукции и теплоотдачи – расширение сосудов кожи, усиление потоотделения Снижение температуры тела только при наличии лихорадки. Снижение температуры за счет теплоотдачи.
Эффект наступает через 30-40 минут. Гипотермию не вызывают.
Механизм антиагрегантного действия
1. Ингибирование ЦОГ в тромбоцитах подавляет синтез эндогенного проагреганта тромбоксана Селектиные ингибиторы ЦОГ – 2 не влияют на агрегацию тромбоцитов.
Антиагрегантным действием обладает ацетилсалициловая кислота в низких дозах - до 350 мг в сутки.
Десенсебилизирующее действие
Через 2-3 месяца регулярного приема (блокада Н-1-гистаминовых рецепторов)
Побочные эффекты
Повреждение сл.об. желудка, диспепсия, эрозии и |
Ингибирование защитных ПГ слизистой оболочки |
язвы |
желудка, повышение кислотности, снижение уровня |
Гастротоксичность высокая!!! |
бикарбоната, снижение Кровоснабжение до пробадения |
|
стенки |
Нефротоксичность |
Прямое токсическое действие на паренхиму почек, |
|
задержка воды, развитие отеков, блокада ПГЕ2, |
|
нарушение водно-электролитного обмена, развитие |
|
|
|
|
интерстициального нефрита задержка воды вследствие |
|
|
|
|
почечного кровотока |
Геморрагический |
синдром |
(антиагрегантное |
и |
Носовые, легочные, желудочные кровотечения |
антикоагулянтное действия НПВС) |
|
Ингибирование II, VII, IX, X факторов |
||
|
|
|
|
(индометацин, бутадион, ацетилсалициловая кислота) |
Гематотоксичность (анальгин; парацетамол в высоких |
Лейкопения, агранулоцитоз, тромбоцитопения, анемия, |
|||
дозах у детей) |
|
|
|
метгемоглобинемия |
Бронхоспазм (синдром Видаля) |
|
|
Аспириновая астма: удушье, полипоз носа, крапивница |
|
|
|
|
|
(липооксигеназный путь открыт – повышение |
|
|
|
|
бронхоконстрикторов) |
Аллергические реакции (редко) |
|
|
Сыпь, отек Квинке, анафилактический шок |
|
Синдром Рейе (летальность до 65 %, не рекомендуется |
У детей на фоне вирусной инфекции развивается |
|||
использовать ацетилсалициловую кислоту детям до 15 |
токсическая энцефалопатия, жировая дистрофия печени, |
|||
лет) |
|
|
|
почек, мозга |
Гепатотоксичность (парацетамол в высоких дозах, когда |
Повышение активности трансаминаз и других |
|||
не хватает глутатиона для обезвреживания токсичного |
ферментов, желтуха, гепатит |
|||
метаболита, образующегося в ходе микросомального |
|
|||
окисления парацетамола) |
|
|
|
|
Психические и неврологические расстройства |
|
Головокружение, шум в ушах, головная боль, нарушение |
||
|
|
|
|
сна, спутанность сознания |
Пролонгация беременности и замедление родов |
|
|
||
Эмбриотоксическое и тератогенное действие |
|
|
||
НПВС-индуцируемые гастроэнтеропатии |
|
|
||
Показания к применению:
Ревматические заболевания – ревматический артрит, подагрический артрит, болезнь Бехтерева
Неревматические заболевания опорно-двигательного аппарата – миозит, тендовагинит, травмы
Неврологические заболевания – невралгия, радикулит, ишиас
Почечная и печеночная колика
Болевой синдром, головная боль, зубная боль, послеоперационные боли в основном!!!
Лихорадка
Профилактика артериальных тромбозов
Дисменорея (купирование болевого синдрома, связанного с повышением тонуса матки)
Симптомы гриппа и орви
Противопоказания:
Эрозивные и язвенные поражения ЖКТ
Выраженные нарушения функций почек и печени
Цитопения
Беременность, период лактации
Индивидуальная непереносимость
Бронхиальная астма
26. Противоэпилептические средства.
Определение
Противоэпилептические средства - это ЛС, применяемые для предупреждения или уменьшения (по интенсивности и частоте)
судорог или соответствующих им эквивалентов (нарушение сознания, поведенческие и вегетативные расстройства), наблюдаемых при периодически возникающих приступах различных форм эпилепсии.
Требования, предъявляемые к противоэпилептическим средствам
1.высокая активность и большая продолжительность действия
2.хорошая всасываемость из ЖКТ
3.нежелательны седативный, снотворный и другие побочные эффекты
4.не должны возникать кумуляция, привыкание и лекарственная зависимость
5.малая токсичность и большая широта терапевтического действия
|
|
|
Классификация |
|
|
По применению при определенных формах эпилепсии |
|
I. Генерализованные формы эпилепсии |
|
||
Большие судорожные припадки (grand mal; тонико-клонические судороги) |
|||
Фенобарбитал |
Дифенин |
Гексамидин Натрия вальпроат Ламотриджин Карбамазепин |
|
Эпилептический статус (длительно не прекращающиеся большие судорожные припадки) |
|||
Производные бензодиазепина (Диазепам, Клоназепам, Лоразепам) |
|||
Дифенин-натрий |
Фенобарбитал-натрий |
Средства для наркоза |
|
Малые приступы эпилепсии (petit mal; absense epilepsia) |
|||
Этосуксимид |
Натрия вальпроат |
|
|
Клоназепам |
Триметин |
Ламотриджин |
|
Миоклонус-эпилепсия
Бензодиазепины (Клоназепам, Диазепам) Натрия вальпроат
II. Фокальные (парциальные) формы эпилепсии
Карбамазепин Топирамат Тиагабин Вигабатрин Габапентин Дифенин По механизму действия
I. Средства, блокирующие натриевые каналы
Дифенин Ламотриджин Топирамат Карбамазепин Натрия вальпроат
II. Средства, блокирующие кальциевые каналы Т-типа
Этосуксимид Триметин Натрия вальпроат
III. Средства, активирующие ГАМК-ергическую систему
1. Средства, повышающие аффинитет ГАМК к ГАМКА-рецепторам
Бензодиазепины (диазепам, лоразепам, клоназепам) Топирамат Фенобарбитал
2. Средства, способствующие образованию ГАМК и препятствующие ее инактивации Натрия вальпроат
3. Средства, препятствующие инактивации ГАМК
Вигабатрин
4. Средства, блокирующие нейрональный и глиальный захват ГАМК
Тиагабин
IV. Средства, понижающие активность глутаматергической системы
1. Средства, уменьшающие высвобождение глутамата из пресинаптических окончаний
Ламотриджин
2. Средства, блокирующие глутаматные (АМPА) рецепторы
Топирамат
Общий механизм действия – снижение возбудимости нейронов эпилептогенного очага, однако у многих противоэпилептических средств преобладает их угнетающее влияние на распространение патологической импульсации. Угнетение противоэпилептическими веществами межнейронной передачи возбуждения может быть связано как с подавлением процесса возбуждения нейронов, так и с усилением тормозных влияний, в том числе обусловленных стимуляцией тормозных нейронов.
Средства, блокирующие натриевые каналы
Механизм действия: блокируют натриевые каналы, пролонгируют время их инактивации и тем самым препятствуют генерализации и распространению высокочастотных разрядов (это предупреждает развитие судорог)
Дифенин
Фармакологические эффекты: противосудорожный
Показания: большие судорожные припадки, эпилептический статус, фокальные формы эпилепсии
Побочные эффекты
Нарушения нейрогенного происхождения – головокружение, атаксия, тремор, нистагм, диплопия)
Индукция ферментов микросомального окисления привыкание
Гиперпластический гингивит (разрастание слизистой оболочки десен)
Тошнота, рвота
Разнообразные кожные высыпания
Карбамазепин
Фармакологические эффекты: помимо противоэпилептического имеет благоприятное психотропное действие (улучшение настроения, облегчение социальной реабилитации)
Показания: чаще при фокальных формах эпилепсии, также при больших судорожных припадках, смешанных формах эпилепсии
Побочные эффекты: диспептические расстройства, головная боль, головокружение, сонливость, угнетение психомоторных реакций (не рекомендуется лицам с профессиями, требующими высокой концентрации внимания, например, водителям транспорта)
Средства, блокирующие кальциевые каналы Т-типа
Механизм действия: блокируют кальциевые каналы Т-типа, снижая интенсивность вхождения ионов кальция внутрь нейронов
Фармакологические эффекты: противоэпилептический
Показания: Этосуксимид и Триметин используются для профилактики малых приступов эпилепсии.
Побочные эффекты (этосуксимид менее токсичен): седативное действие, гемералопия, аллергические поражения кожи,
нарушения кроветворения (включая апластическую анемию и агранулоцитоз)
Средства, активирующие ГАМК-ергическую систему
Общий механизм действия: повышают чувствительность рецепторов к ГАМК (бензодиазепины) или увеличивают количество действующего медиатора (за счет увеличения образования ГАМК, блок нейронального и глиального захвата или угнетения инактивации)
Бензодиазепины (диазепам, лоразепам, клоназепам)
Механизм действия:
Бензодиазепины, аллостерически взаимодействуя с ГАМКА-рецепторами, увеличивают сродство гамма-аминомасляной кислоты
(ГАМК) к этим рецепторам, тем самым увеличивается поступление ионов хлора внутрь нейронов и повышается тормозной постсинаптический потенциал, что снижает возбудимость нейронов.
Фармакологические эффекты: Бензодиазепины обладают седативным, снотворным, анксиолитическим, противосудорожным,
миорелаксирующим и амнестическим эффектами
Показания: клоназепам при многих формах эпилепсии, нитразепам при малых приступах эпилепсии, эффективны при эпилептическом статусе
Побочные эффекты: сонливость, редко атаксия, нарушения аппетита
Фенобарбитал/люминал (производное барбитуровой кислоты)
Механизм действия: повышает эффект ГАМК, воздействуя на барбитуратный рецептор ГАМКА-рецепторного комплекса.
Фармакологические эффекты: угнетающее действие на возбудимость нейронов эпилептогенного очага, а также на распространение нервных импульсов. Иногда седативное, снотворное действие.
Показания: при многих формах эпилепсии (большие судорожные припадки, эпилептический статус, фокальные формы)
Побочные эффекты: кумуляция, развитие привыкания и лекарственной зависимости
Натрия вальпроат
Механизм действия: Основной механизм: стимулирует синтез ГАМК (активирует глутаматдекарбоксилазу), тормозит биотрансформацию ГАМК (ингибирует трансаминазу). Также – блокирует натриевые и кальциевые каналы Т-типа.
Фармакологические эффекты: противосудорожный
Показания: при миоклонус-эпилепсии, при малых и больших припадках.
Побочные эффекты: редко. Может усиливать побочные эффекты других противоэпилептических средств.
Вигабатрин
Механизм действия: необратимо ингибирует ГАМК-трансаминазу, препятствуя инактивации ГАМК
Показания: при неэффективности других противоэпилептических препаратов при фокальной эпилепсии
Побочные эффекты: сонливость, головокружение, спутанность сознания, нарушения полей зрения
Тиагабин
Механизм действия: ингибирует обратный захват ГАМК нейронами и глией (нейрональный и глиальный захват), тем самым увеличивая концентрацию ГАМК в синаптической щели
Показания: фокальная эпилепсия
Побочные эффекты: головокружение, нервозность, депрессия, сонливость
Средства, понижающие активность глутаматергической системы
Механизм действия: уменьшают процессы возбуждения в ЦНС за счёт уменьшения выделения глутамата пресинаптическими окончаниями (Ламотриджин блокирует натриевые каналы пресинаптической мембраны) и блока рецепторов глутамата
(Топирамат)
Показания: Ламотриджин при больших и малых приступах эпилепсии, Топирамат при больших и фокальных формах эпилепсии
Побочные эффекты (для Топирамата): нарушения функций ЦНС (атаксия, головокружение, утомляемость, сонливость,
гепатотоксичность, уролитиаз и др.)
27. Противопаркинсонические средства
Определение
Противопаркинсонические средства - это ЛС, применяемые для лечения болезни Паркинсона, а также паркинсонизма различного происхождения.
Болезнь Паркинсона – хроническое нейродегенеративное заболевание, при котором поражаются ядра экстрапирамидной системы.
Проявления:
ригидность (резко повышен тонус мышц)
тремор (постоянное непроизвольное дрожание)
гипокинезия (скованность движений)
изменяется походка и поза больного
постепенное нарушение психики, страдает умственная деятельность
Этиология – неизвестна, но связана со снижением содержания дофамина в черной субстанции, которая в норме оказывает тормозное влияние на неостриатум
Патогенез:
1.Дисбаланс между дофаминэргическими и глутаматэргическими системами головного мозга снижение содержание дофамина в чёрной субстанции
2.Усиление стимулирующего влияния глутаматэргических нейронов на неостриатум
3.Нарушение двигательной и психической функций
4.Возникновение тремора, гипокинезии, ригидности и брадифрении
Фармакотерапия направлена на восстановление динамического равновесия между разными медиаторными системами,
вовлеченными в регуляцию функций базальных ядер.
Основа – устранение дефицита дофамина в соответствующих ядрах. Также принимают ЛС, блокирующие активирующие влияния со стороны глутаматергической и холинергической медиаторных систем на базальные ядра.
Классификация
(по принципу действия)
I.Вещества, активирующие дофаминэргические влияния
1.Предшественник дофамина (Леводопа)
2.Средства, стимулирующие дофаминовые рецепторы (Бромокриптин, Ропинирол)
3.Ингибиторы МАО-В (Селегилин)
II.Вещества, угнетающие глутаматэргические влияния
Мидантан
III.Вещества, угнетающие холинэргические влияния
Циклодол
Вещества, активирующие дофаминэргические влияния
Леводопа
Предшественник дофамина, левовращающий изомер ДОФА. Это наиболее эффективное средство, применяемое для лечения паркинсонизма.
Механизм действия – Леводопа проникает через ГЭБ, затем в нейроны головного мозга, превращается в дофамин, накапливается и устраняет или ослабевает проявления паркинсонизма. Особо влияет на гипокинезию, меньше на ригидность и тремор.
Особенности действия – действие развивается через 1 неделю и более, достигает максимума через 1 месяц. Дозу увеличивают постепенно, принимают только после еды. Лечение длительное.
Фармакокинетика – из ЖКТ всасывается быстро, но большая часть (70-90%) метаболизируется в слизистой оболочке кишечника. В
организме превращается в дофамин и другие метаболиты. Это происходит под действием МАО. Поэтому в ЦНС поступает около 1%
от введенной дозы. Часть выводится почками.
Побочные эффекты:
Нарушение аппетита
Тошнота, рвота
Ортостатическая гипотензия, сердечные аритмии
Психические расстройства
Двигательные нарушения
Постепенно развивается привыкание
Для повышения эффективности применяют:
-комбинирование с ингибиторами периферической ДОФА-декарбоксилазы;
-ингибиторы КОМТ (Энтакапон);
-блокаторы дофаминовых рецепторов периферических тканей и пусковой зоны рвотного центра (Домперидон)
Противопоказания – тяжелые заболевание ССС, печени, почек, психозы
Бромокриптин
Фармакодинамика - является агонистом дофаминовых D2рецепторов.
Эффекты - противопаркинсонические, а также торможение продукции пролактина
Побочные эффекты:
Тошнота, рвота
Ортостатическая гипотензия
Психические расстройства
Дискинезия
Непереносимость
Применяется в комбинации в Леводопой.
Ропинирол
Механизм действия – влияет на постсинаптические D2рецепторы в неостриатуме.
Побочные эффекты – угнетает секрецию пролактина По эффективности превосходит Бромокриптин
Селегилин
Механизм действия: ингибирует моноаминооксидазу-В – увеличивает содержание дофамина в синапсах, обладает нейропротекторным эффектом (уменьшает повреждение нейронов при воздействии нейротоксинов)
Вещества, устраняющие глутаматэргические влияния
Мидантан
Механизм действия – блокирует глутаматные NMDAрецепторы и тем самым снижает стимулирующее влияние кортикальных глутаматных нейронов на неостриатум.
Фармакологические эффекты – уменьшает клинические проявления болезни Паркинсона (ригидность, тремор, гипокинезию)
Особенности – нейропротекторный эффект на нейроны черной субстанции (снижает поступление в клетки ионов кальция, что уменьшает возможность деструкции нейронов и способствует замедлению прогрессирования заболевания). Улучшение наступает через 1-2 суток.
Побочные эффекты:
Бессонница
Галлюцинации
Ортостатическая гипотензия
Диспепсические расстройства
Головная боль
Вещества, угнетающие холинергические влияния
Циклодол
Механизм действия: подавляет стимулирующие холинергические влияния в базальных ганглиях благодаря угнетению центральных холинорецепторов. Имеет как центральное, так и периферическое м-холиноблокирующее действие.
Фармакологические эффекты: устранение или уменьшение двигательных нарушений, связанных с поражением экстрапирамидной системы. Циклодол наиболее эффективно уменьшает тремор
Показания: болезнь Паркинсона; явления паркинсонизма, вызванные антипсихотическими средствами
Побочные эффекты: привыкание; эффекты блокады периферических М-холинорецепторов (сухость во рту, тахикардия,
нарушение аккомодации и др.); нарушения со стороны ЦНС (возбуждение, галлюцинации)

Противопоказания: глаукома, нарушения мочеотделения, заболевания сердца, печени, почек
*Психотропные средства*
Препараты, угнетающие ЦНС
Нейролептики (антипсихотические)
Транквилизаторы (анксиолитики)
Седативные
Нормотимики (тимолептики)
Препараты, стимулирующие ЦНС
Антидепрессанты
Психомоторные стимуляторы
Ноотропы
Общеукрепляющие (адаптогены)
28. АНТИПСИХОТИЧЕСКИЕ СРЕДСТВА (НЕЙРОЛЕПТИКИ).
Нейролептики – это обширная группа психотропных лекарственных препаратов с первичным блокирующим действием на медиаторные системы мозга.
Это вещества глубоко и качественно меняющие психические процессы, купирующие психомоторное возбуждение, устраняющие чувство бреда, галлюцинаций, аффективную напряженность без собственно наркотического снотворного эффекта.
Нейролептики появились на фоне разработки антигистаминных средств.
Классификация
По химической структуре:
Типичные (вызывают нарушение функции экстрапирамидной системы -> синдром паркинсонизма)
Производные фенотиазина (Аминазин, Трифтазин, Фторфеназин)
Производные тиоксантена (Хлорпротиксен)
Производные бутирофенона (Галоперидол)
Атипичные (вызывают негативные реакции, подобные паркинсонизму, реже)
Производные индола
Производные бензатидов
Психоседативные:
Производные фенотиазина с аминоалкильными радикалами
Аминазин
Левомепромазин (тизерцин)
Алимемазин (терален)
Производные фенотиазина с пиперидиновыми радикалами
Перициазин
Тиоридазин
Производные тиоксантена
Хлорпротиксен
Флупентиксол (флюанксол)
Производные бутирофенона – Дроперидол
Антипсихотические:
Производные фенотиазина в пиперазиновым радикалом
Трифтазин
Фторфеназин
Этаперазин
Производные бутирофена
Галоперидол
Производные замещенного бензамида
Сульпирид
Тиаприд
Сультоприд
Атипичные
Производные бензодиазепина
Клозапин
Олазапин
Производные замещенного бензамида – Кветиапин, Амисульпр
Производные пиримидина – Рисперидон
Механизм действия:
Действуют как литики противоположно медиаторам (т.е. блокируют их синтез):
Дофамину
Серотонину
Норадреналину
Гистамину
Ацетилхолину
Нейролептики блокируют D-рецепторы дофамина и альфа-АР, некоторые препараты этой группы являются еще антагонистами М-
холинорецепторов, Н1-рецепторов гистамина и рецепторов серотонина 5-НТ2, активируя рецепторы 5-НТ1.
Жирорастворимые, обладают высокой липофильностью, проходят через ГЭБ.
Фармакологические эффекты:
1.Антипсихотический ! (быстро устраняют психомоторные возбуждения, бред, галлюцинации, манию величия) – блок дофаминовых рецепторов.
Галоперидол – типичный представитель: изменяется интервал QT, может вызвать остановку сердца (запрещен во всем мире). У Галоперидола биполярный эффект (дозозависимый)
2.Нейролептический ! (седативный) – за счёт угнетения коры больших полушарий и блокады активирующего влияния ретикулярной фармации (седативный эффект нарастает с увеличением дозы). Устраняет психомоторное возбуждение,
могут вызвать нейролептический синдром. Это обусловлено блокадой а-АР ретикулярной формации и рецепторов дофамина лимбической структуры.
3.Анксиолитический – угнетение таламических систем, вегетативных центров гипоталамической области устранение чувства тревоги, страха, психомоторного и эмоционального возбуждения. Подавляют инстинкт самосохранения. Вызывают вялость, усталость, заторможенность, сон. Аминазин типичный представитель.
4.Гипотермический – снижение температуры тела при лихорадке, также вызывает гипотермию у здоровых людей
(используется при операциях). Это связано с блокадой S-рецепторов серотонина в центре терморегуляции и с периферическим а-адреноблокирующим действием (расширяет сосуды)
5.Противорвотный – блокируют 2-рецепторы дофамина рвотного центра, устраняют рвоту.
6.Гипотензивный – снижение АД по ортостатическому типу (периферическое адренолитическое действие), снижение ОЦК
(от сердца к периферии) – за счет угнетения сосудодвигательного центра.
7.Влияние на сердечную деятельность: могут вызывать синусовую тахикардию, замедляют АВ-проведение.
8.Изменение секреции гормонов: антагонисты 2-рецепторов повышение секреции пролактина, снижение секреции гормона роста, ЛГ, ФСГ, эстрогенов и прогестерона, увеличивает синтез мелатонина)
9.Блокада М-холинорецепторов: ухудшение когнитивных функций, расширение зрачков, угнетение аккомодации.
10.Влияние на моторику: при однократном приеме снижается тонус скелетной мускулатуры (противосудорожное миорелаксирующее действие), снижают двигательную активность, ослабляя активирующее влияние РФ на спинной мозг.
11.Снижают зрение (проходят в хрусталик, вызывают катаракту, поскольку увеличивают синтез мелатонина-> лекарственная катаракта).
12.Повышают аппетит и массу тела (серотонинолитическое действие), увеличивают выработку меланина (усиливается пигментация).
13.Антигистаминное действие.
Показания
В психиатрической практике – расстройства, сопровождающиеся психомоторным возбуждение, агрессией,
эмоциональным напряжением.
В неврологической практике - как противосудорожное миорелаксирующее средство.
В анестезиологии – премедикация (потенциирование наркоза, создание искусственной гипотермии, усиление действия анальгетиков)
В общей терапии – как противорвотные, гипотензивные, спазмолитическые, антигистаминные средства.
Побочные эффекты
1.Эндокринные нарушения - у мужчин развитие импотенции.
2.Экстрапирамидные расстройства – «синдром кролика» - дрожание губ.
3.Проблемы с печенью – гепатотоксичность, почками – нефротоксичность.
4.Повышение пигментации на коже, в хрусталике также может откладываться меланин.
5.Аллергическая реакция.
6.Диспепсические расстройства.
7.Снижение АД, тахикардия.
8.Снижение температуры тела
9.Снижение зрения, снижение массы тела.
Противопоказания
1.Отравления барбитуратами, алкоголем.
2.Купирование возбуждения при черепно-мозговой травме.
3.Заболевания почек, печени, кроветворных органов
4.Гипотония.
5.Рвота в первой половине беременности.
Аминазин (хлорпромазин)
Эффекты: антипсихотическое, седативное действие, вызывает экстрапирамидные расстройства при длительном приеме.
Миорелаксирующее действие (из-за угнетения супраспинальной регуляции мышечного тонуса за счет воздействия на базальные ядра). Угнетает центр теплорегуляции (-> гипотермия), противорвотное (блокада дофаминовых рецепторов пусковой зоны на дне
4го желудочка мозга), усиливает эффект средств для наркоза, снотворных наркотического типа, опиоидных анальгетиков. А-
адреноблокирующее действие, небольшое М-холиноблокирующее (снижает секрецию слюнных, бронхиальных и пищеварит желез), снижает АД (угнетает центры гипоталамуса, а-адреноблокатор, спазмолитик)
Показания: психические заболевания, сопровождающиеся психомоторным возбуждением, страхом, бессонницей; острые алкогольные психозы; рвота беременных; болезнь Меньера; зудящие дерматиты.
Противопоказ: заболевания печени и почек, выраженная гипотония, нарушение функции желудка, ЯБЖ и ДПК
Побочные: тошнота, рвота, артериальная гипотония, коллапс, паркинсонизм, фотосенсибилизация, аллерг реакции При длительном приеме – привыкание (это касается только седативного, гипотензивного эффекта, но не антипсихотического)
Трифтазин
Более избирателен, чем аминазин, но менее выражен седативный эффект. По противорвотному действию превосходит его. Слабое гипотензивное, адреноблокирующее и миорелаксирующее. Гораздо чаще вызывает экстрапирамидные расстройства.
Показания: шизофрения, психические заболевания, сопровождающиеся бредом и галлюцинациями, инволюционные и алкогольные психозы
Противопоказ: те же + беременность и СН
Побочные: сонливость, замедление движений и мимики, экстрапирамидные расстройства, тремор, депрессия, сухость во рту,
токсический гепатит, агранулоцитоз, аллергические реакции.
Фторфеназин
По эффективности как антиспсихотическое аналогичен трифтазину. Есть пролонгированный – фторфеназина деканоат – действует
7-14 дней и более. По показаниям и побочным – как трифтазин
Вообще, для фенотиазинов характерны из побочных – апатия, сонливость, сухость во рту, гипотензия, при длительном приеме – дискинезия, возможен нейролептический синдром (лечат его диазепамом, бромокриптином), диспеп нарушения,
фотосенсибилизация.
Хлорпротиксен (труксал)
По выраженности антипсихотического действия уступает фенотиазиновым производным. Препарат интересен тем, что обладает также некоторой антидепрессивной активностью. Вызывает выраженный седативный эффект, имеет противорвотные свойства,
усиливает действие средств для наркоза, снотворных наркотического типа и опиоидных анальгетиков. В небольшой степени угнетает а-АР.
Показания: психозы, шизофрения, маниакальные состояния, депрессивные состояния в период климакса, абстинентный синдром при алкоголизме и наркомании, зудящий дерматоз, бронхоспазм, болевой синдром (вместе с анальгетиками)
Противопоказ: отравление средствами, угнетающими ЦНС (в т ч алкоголь), коматозные состояния, феохромацитома, заболевания органов кроветворения, беременность и кормление, дети до 6 лет.
Побочные: утомляемость, дискинезия, помутнение роговицы/хрусталика, ортостатич гипотензия, тахикардия, сухость слизистой рта, запоры, дисменорея, кожная сыпь, дерматит, гинекомастия, повышение аппетита
Галоперидол (галофен)
Действие его наступает довольно быстро (через 2-6 ч) и сохраняется около 3 сут.
Механизм психотропного действия галоперидола связывают с блокадой дофаминовых рецепторов, центральным а-
адреноблокирующим действием, а также нарушением нейронального захвата и депонирования норадреналина.
Галоперидол в небольших дозах блокирует D2-рецепторы пусковой зоны рвотного центра. Потенцирует действие средств для наркоза, снотворных наркотического типа и опиоидных анальгетиков. В отличие от фенотиазинов галоперидол не укорачивает фазу «быстрого» сна. Отсутствуют ганглиоблокирующие и атропиноподобные свойства; незначительно угнетает периферические а-
АР. АД обычно не снижает, ортостатической гипотензии не вызывает.
Показания: маниакальное состояние, психопатия, шизофрения, хронический алкоголизм, бред и галлюцинации, синдром ла Туретта, хорея Гентингтона, заикание, длительно сохраняющиеся и устойчивые к терапии рвота и икота. Для галоперидола деканоата: шизофрения (поддерживающая терапия).
Противопоказ: кома или угнетение ЦНС на фоне приема ЛС, паркинсонизм, эпилепсия, беременность, кормление, дети до 3 лет,
серд-сосуд з/б с декомпенсацией.
Побочные: спазмы мышц лица, шеи, паркинсонические нарушения, головная боль, инсомния, галлюцинации, тахикардия, гипо-
или гипертензия, бронхоспазм, нарушение работы печени, тошнота, гинекомастия, нарушение МЦ, импотенция, алопеция.
Усиливает эффект антигипертензивных препаратов, опиоидных анальгетиков, антидепрессантов, барбитуратов, алкоголя,
ослабляет — непрямых антикоагулянтов
Сульпирид
Избирательно действующий блокатор D2-рецепторов. Обладает достаточно выраженной антипсихотической активностью. Для него характерно и противорвотное действие. Вызывает незначительный седативный эффект.
Показания: психозы, мигрень, депрессия, ЯБЖ и ДПК (стрессовые, медикаментозные, симптоматические)
Противопоказ: феохромацитома, АГ, отравление средствами, угнетающими ЦНС, гиперпролактинемия
Побочные: нарушения сна, тремор, нарушение зрения, экстрапирамид синдром, тахикардия, сухость во рту, тошнота, изжога,
галакторея, гинекомастия, нарушение МЦ, кожный зуд
Клозапин
Весьма выражено блокирующее действие на м-холинорецепторы и а-адренорецепторы головного мозга. Он обладает высокой антипсихотической активностью. В начале применения может вызывать выраженный седативный эффект, который вскоре проходит. Хорошо переносится.
Показания: шизофрения, маниакальные состояния, эмоционал и поведенческие расстройства у детей
Противопоказ: заболевания кроветворной системы, алкогольные психозы, коматозные состояния, дети до 5 лет, при беременности нежелательно
Побочные: как у сульпирида, но больше на ССС - снижение АД, гранулоцитопения, лейкопения, тахикардия
Клозапин усиливает эффект седативных, наркотических, анальгезирующих и снотворных средств, алкоголя, ослабляет — леводопы и других дофаминомиметиков
Рисперидон
Блокирует как D-рецепторы, так и серотониновые 5-НТ2А-рецепторы. Характеризуется выраженной антипсихотической эффективностью.
Показания: шизофрения, расстройства поведения на фоне деменции, мания при биполярных расстройствах
Противопоказ: нежелательно при ИМ, а/в блокаде, эпилепсии, беременности и кормлении
Побочные: нарушение сна, внимания, дискинезия, нечеткость зрения, диспепс нарушения, импотенция, дисменорея, кожная сыпь,
гинекомастия, гипергликемия (у людей с СД).
Уменьшает эффект леводопы и других агонистов дофамина
29. АНКСИОЛИТИКИ (ТРАНКВИЛИЗАТОРЫ)
Транквилизаторы – это обширная группа психомоторных лекарственных веществ успокаивающего типа действия, эффективные при заболеваниях, сопровождающихся тревогой, страхом, эмоциональным напряжением, т.е. качественно затрагивающие психические процессы. Транквилизаторы снимают тревогу, страх, тоску, нормализуют сон, являются адаптогенами (адаптируют человека к условиям окружающей среды).
Наиболее распространены анксиолитики бензодиазепинового ряда.
Классификация
1.Агонисты бензодиазепиновых рецепторов (Диазепам, Дроперидол, Феназепам) – наиболее распространенные.
2.Агонисты серотониновых рецепторов (Буспирон)
3.Вещества разного типа действия (Амизил, Гидроксизин, Афобазол и др.)
Бензодеазепиновые анксиолитики по продолжительности действия:
1.Длительного действия (период полураспада 24-48ч.):
Фенозепам
Диазепам (Сибазон, Седуксен)
Хлордиазепоксид
2.Средней продолжительности действия (период полураспада 6-24 ч.):
Нозепам
Лоразепам
Алпразолам
3.Короткого действия (период полураспада меньше 6 часов)
Мирадозолам (Дормикум)
Основные свойства транквилизаторов
1.Анксиолитические – устраняют чувства тревоги, страха, вызывают безразличие и уменьшение двигательной активности исп для лечения неврозов, при головной, сердечной боли невротического происхождения, при органных неврозах, при абстиненции у алкоголиков и накроманов
2.Седативное
3.Гипнотичное (снотворное) вызывают сон, близкий к физиологическому
4.Миорелаксирующее (центрального происхождения) и противосудорожное (угнетение структур ЦНС, торможение полисинаптических спинальных рефлексов) исп при судорогах любой этиологии, для устранения напряжения мышц при
радикулитах, артирите, бурсите
Можно выделить транквилизаторы большие (ночные) – они быстро купируют анксиолитические реакции, а так же дневные
(Гидазепам, Мезапам, Буспирон, Триоксазин) - в основном, с активирующим действием.
Производные бензодиазепина
Механизм действия
Бензодиазепины – агонисты бензодиазепиновых рецепторов, которые тесно связаны с ГАМКА-рецепторами. Стимуляция бензодиазепиновых рецепторов – аллостерическая активация ГАМКа-рецепторов – открывание каналов для ионов хлора повышается входящий ток хлора гиперполяризация мембраны и угнетение нейрональной активности.
Имеют высокую липофильность и легко проникают через ГЭБ.
Фармакологические эффекты
1.Анксиолитический – снятие страха, тревоги, тоски (противотревожное).
2.Противосудорожный.
3.Седативный.
4.Снотворный.
5.Миорелаксирующее действие (центральные миорелаксанты): снижение мышечного тонуса-угнетение спинальных полисинаптических рефлексов и нарушение их регуляции.
6.Торможение норадренергических и дофаминергических структур.
7.Потенциирование наркоза и анальгезии.
8.Торможение серотонинергических нейронов (антифобитический эфффект).
9.Предупреждение бронхоспазмов, приступов стенокардии.
10.Бензодиазепины снижают память на события, которые будут происходить после введения препарата (амнезия в больших дозах)
11.Вызывают зависимость чаще психическую, но может быть и физическую – появляется внутренний голос.
Диазепам (Сибазон)
Действие 24-48 ч, выраженный анксиолитический эфффект, гипотензивное, коронарорасширяющее действие, повышает действие опиоидных анальгетиков.
Механизм: Взаимодействует со специфическими бензодиазепиновыми рецепторами, расположенными в постсинаптическом ГАМКА-рецепторном комплексе в лимбической системе мозга, таламусе, гипоталамусе, восходящей активирующей ретикулярной формации ствола мозга и вставочных нейронах боковых рогов спинного мозга. Повышает чувствительность ГАМК-рецепторов к медиатору (ГАМК чаще открываются в ЦПМ нейронов каналы для входа ионов хлора происходит усиление тормозного влияния ГАМК и торможение межнейронной передачи в соответствующих отделах ЦНС).
Ну, короче, как агонист бензодиазепиновых рецепторов, препарат работает с ними. Эти рецепторы не имеют собственного нахождения – они просто связаны с другими рецепторами (как раз, например, с ГАМК-рецептором) при вовлечении в процесс бензодиазепинового рецептора активируется ГАМК-рецептор.
Анксиолитическая активность проявляется способностью купировать внутреннее беспокойство, страх, тревогу. Оказывает антипаническое и амнестическое (преимущественно при парентеральном применении) действие.
Центральный миорелаксирующий эффект связан с торможением полисинаптических спинальных рефлексов.
Более эффективен в условиях парентерального введения при острых состояниях, сопровождающихся психомоторным возбуждением, судорогами и т.д.
Показания: все виды тревожных расстройств (неврозы, психопатии, шизофрении и тд.), при стенокардии, ИМ, АГ, для премедикации перед оперативным вмешательством, при атаралгезии в сочетании с анальгетиками (как компонент наркоза), для облегчения родовой деятельности, при преждевременных родах, как противосудорожное, при спастических состояниях опорно-
двигат аппарата (миалгии, артрит, бурсит, артроз)
Противопоказания:
Острые заболевания печени, почек.
Беременность, кормление
Миастения
Работа, связанная с быстрой точной физической и психологической реакцией.
Побочные:
Зависимость спустя 3-4 недели от начала лечения
Синдром отмены - через какое-то время нарушение сна
Сонливость
Головокружение, головная боль
Миорелаксирующее действие
Кожные высыпания
Феназепам
По анксиолитическому и снотворному действию он превосходит диазепам.
Показания: купирование приступов тревоги, страха (включая панические атаки, и другие состояния, сопровождающиеся повышенной раздражительностью, напряженностью, эмоциональной лабильностью);
невротические, психопатические состояния, реактивные психозы, расстройства сна; в качестве вспомогательного средства для лечения пациентов с височной и миоклонической эпилепсией; повышенный мышечный тонус, гиперкинезы и тики, ригидность мышц при поражении ЦНС; в терапии алкогольного абстинентного синдрома
Противопоказания: кома, шок, закрытоугольная глаукома, острые отравления алкоголем/снотворными/наркотиками, ХОБЛ,
острая СН, беременность и период кормления, дети до 18 лет.
Агонисты серотониновых рецепторов
Буспирон
Обладает высоким аффинитетом к серотониновым рецепторам головного мозга подтипа 5-НТ1А, которые являются соматодендритными ауторецепторами. Их стимуляция сопровождается аутоингибирующим эффектом, что приводит к снижению активности нейронов ядра шва, уменьшению синтеза и высвобождения серотонина. Еще буспирон связывается с дофаминоыми рецепторами, а с бензодиазепиновыми не взаимодействует, ГАМК-миметического эффекта у него нет. Кстати, у него нет и седативного, снотворного, противосудорожного и миорелаксирующего эффекта. Почти не вызывает привыкания и лекарст зависимости.
Хорошо переносится
Показания: тревожное расстройство, паническое расстройство, синдром вегетативной дистонии, синдром алкогольной абстиненции, депрессия
Противопоказ: нарушения функции печени и почек, глаукома, беременность и кормление
Побочные: нервозность, головокружение, головная боль, парестезии, тошнота и диарея.
Др. препараты
Гидроксизин
Механизм: блокирует Н1-гистаминовые рецепторы, обладает антимускариновым и седативным действием, способствует угнетению активности некоторых подкорковых зон. Оказывает бронходилатирующее и противорвотное действие, обладает умеренным ингибирующим влиянием на желудочную секрецию. Улучшает когнитивные функции, в т.ч внимание и память. Не
вызывает привыкания, психической зависимости и синдрома отмены при продолжительном применении. Имеет умеренную анксиолитическую активность.
Показания: Симптоматическое лечение тревоги у взрослых, психомоторного возбуждения, повышенной раздражительности при неврологических и соматических заболеваниях; абстинентный алкогольный синдром; премедикация и послеоперационный период; зуд аллергического происхождения
Проивопоказ: беременность, кормление; с осторожностью при эпилепсии, глаукоме, гипертиреозе.
Побочные: сонливость, головная боль, утомляемость, тошнота, аллерг реакции, возбуждение и спутанность сознания, бессонница,
тремор
Афобазол
Безрецептурный препарат. Фармакологический эффект наступает только через 5-7 дней после постоянного использования,
достигает максимума через месяц. Лечение затягивается до 3х месяцев, потом 2х месячный перерыв.
Механизм: «ремонтирует», восстанавливает мембраны нервных клеток: активирует белок-шаперон и запускает процесс ремонта
(весь процесс длится около 2-3 месяцев). Стабилизирует ГАМК/бензодиазепиновые рецепторы и восстанавливает их чувствительность к эндогенным медиаторам торможения
Показания: тревожные расстройства, неврастения, БА, синдром раздраженного кишечника, ИБС, ГБ, аритмии, нарушения сна из-за тревоги, ПМС, алкогольный абстинентный синдром.
Противопоказ: беременность и лактация, дети до 18 лет, непереносимость лактозы и дефицит лактазы
Побочные: аллергич реакции, редкоголовные боли
Не взаимодействует с этанолом, вызывает усиление анксиолитического действия диазепама.
Амизил (бенактизин)
Это производное дифенилметана. Относится к группе центральных м-холиноблокаторов. Его седативный эффект связан с угнетением м-холинорецепторов ретикулярной формации головного мозга.
Усиливает действие веществ наркотического типа и опиоидных анальгетиков.
Обладает противосудорожной активностью.
Подавляет кашлевой рефлекс.
Имеет периферическое м-холиноблокирующее действие (менее выражено, чем влияние на центральные м-
холинорецепторы)он уменьшает спазмы гладких мышц, расширяет зрачки, угнетает секрецию желез.
Анестезирующее и противогистаминное свойства.
Показания: Тревожные, депрессивные расстройства, фобия, премедикация и послеоперационный период; заболевания,
сопровождающиеся спазмом гладкой мускулатуры внутренних органов (ЯБЖ и ДПК, холецистит, спастический колит и др.),
паркинсонизм, нейродермит, кашель.
Побочные эффекты связаны главным образом с его атропиноподобным действием (сухость в полости рта, тахикардия,
расширение зрачков и др.).
Препарат противопоказан при глаукоме.
Специфическим антагонистом бензодиазепинов является флумазенил.
Он блокирует бензодиазепиновые рецепторы и устраняет полностью или уменьшает выраженность большинства центральных эффектов бензодиазепиновых анксиолитиков. Обычно флумазенил используют для устранения остаточных эффектов бензодиазепинов, а также при их передозировке или остром отравлении.
КОМБИНИРОВАНИЕ ТРАКВИЛИЗАТОРОВ СО СПИРТНЫМИ НАПИТКАМИ НЕДОПУСТИМО!
Побочные транквилизаторов:
Психическая и физическая зависимость Профилактика:
Длительность лечения не более 2 месяцев, повторный курс – не раньше, чем через 3 недели
Сонливость, шаткая походка, заторможенность реакций
Умопомрачение, уменьшение либидо, нарушение МЦ
Непроизвольное мочеиспускание и дефекация
Атаксия, дизартрия
Острое отравление при передозировке
30. СЕДАТИВНЫЕ СРЕДСТВА.
Седативные средства – это вещества, устраняющие повышенную возбудимость без изменения качественной характеристики психических процессов.
Они усиливают процессы торможения и ослабляют процессы возбуждения в коре больших полушарий, регулируют высшую нервную деятельность и др функции ЦНС, потенцируют эффекты снотворных, анальгезирующих и др нейротропных успокаивающих средств, облегчают поступление естественного сна, не вызывая миорелаксацию, атаксию, психическую и физическую зависимости
Классификация
1) Бромиды
Бромид натрия, Бромид калия, Бромид аммония
2) Препараты растительного происхождения
Валериана (настой, экстракт), Пустырник
Бромиды (бромид натрия и калия)
Механизм действия
Их действие связывают с усилением процессов торможения в коре головного мозга. Ион брома имеет специальное отношение к
тормозному процессу, восстанавливая и усиливая его.
Предполагают, что введенный бром заменяет хлор в нервных клетках приводит к нарушению ионного равновесия внутри клетки;
усиливает торможение, вызываемое раздражением тормозного нерва, и значительно слабее меняет реакцию при раздражении возбуждающего нерва Имеют противоэпилептич, противосудорожные свойства.
Вводят внутрь или в/в
Особенности действия
•Клинические проявления бромидов зависят от типа ВНД и соотношения между бромидами и хлоридами
•Чем сильнее ВНД, тем выше необходима доза
•Для усиления фармакологических эффектов следует ограничить употребление NaCl (т.к. хлорид натрия увеличивает выведение брома)
•Потенцируют действие средств, угнетающих ЦНС
Нужно отметить, что часть брома, как йод, находится в щитовидной железе в белковосвязанной форме, еще бром –антагонист йода и он препятствует поступлению йода в щитовидку и при длительном приеме брома может развиться гипотиреоидизм
Показания
•Неврозы, неврастении, раздражительность
•Тиреотоксикоз, бессонница
•Эпилепсия
•Гестозы беременных
•Морская, воздушная болезнь
•Повышенная нервная возбудимость
Побочные эффекты
•Бромиды могут кумулировать (материальная кумуляция) – развивается бромизм.
•Бром, выделяясь слизистыми оболочками, оказывает раздражающее действие (кашель, насморк, конъюнктивиты, диарея)
•Адинамия, ухудшение памяти, ухудшение зрения
•Брадикардия, кожная сыпь
Симптомы отравления бромидами – сонливость, ослабление памяти, зрительные галлюцинации, бред, дрожание рук, век, языка,
расстройство речи, снижение аппетита, запор; конъюнктивит, насморк, угреподобная сыпь.
Лечение бромизма – прекращение введения препарата, повышенное потребление хлорида натрия (5-10 г), использование мочегонных, употребление воды до 5 л/сут (это антидот)
Противопоказания: Туберкулёз легких, явления дегидратации, кахексия, печеночная и почечная недостаточность, анемия,
гипотензия
Препараты растительного происхождения
Механизм действия
Главное отличие от бромидов – действуют на процессы возбуждения. Снижают процессы возбуждения в коре. Оказывают антиспастическое действие на сосуды головного мозга, коронарные, ЖКТ. Отсутствует кумуляция Могут вводиться внутрь или ингаляционно
Показания
•Неврозы, бессонница, мигрени
•Вегетососудистые неврозы
•Стенокардия (коронаролитическое действие)
•Начальная форма гипертонической болезни
•Спазм гладкой мускулатуры ЖКТ (спазмолитическое действие)
Побочные эффекты
•Повышенная плаксивость
•Заторможенность, сонливость (при передозировке)
Препараты валерианы
Эффекты:
Действующим началом препарата является комплекс биологически активных веществ — эфирного масла, валепотриатов,
гликозидов, алкалоидов, смол, органических кислот, полисахаридов и др. Валериановая кислота и валепотриаты обладают спазмолитическим действием. Комплекс этих бав валерианы замедляет сердечный ритм и расширяет коронарные сосуды.
Препарат угнетает центральную нервную систему, понижает ее возбудимость, облегчает наступление естественного сна.
Препараты травы пустырника
Эффекты: Обладает антиспастическим, диуретическим, противовоспалительным, общеукрепляющим эффектом. Понижает АД.
Они содержат эфирное масло, алкалоиды, сапонины, дубильные вещества. По показаниям к применению препараты травы пустырника аналогичны препаратам валерианы Противопоказан при беременности Побочные: аллерг реакции, диспепсия
Для растительных антидотом является кофеин.
31. ПСИХОСТИМУЛИРУЮЩИЕ СРЕДСТВА.
Препараты с возбуждающим действием, способные в быстрой и повышенной степени мобилизировать функции и энергетические резервы организма (в первую очередь в ЦНС), повышают умственную и физическую активность.
Классификация
По химической структуре выделяют:
1.Фенилалкиламины
Фенамин (амфетамин)
2.Производные сиднонимина
Сиднокарб
3.Производные пиперидина
Меридил
Пиридрол
4.Производные ксантина
Кофеина бензоат натрия
Фенамин (амфетамин)
Механизм: связан со способностью высвобождать из пресинаптических окончаний НА и дофамин они стимулируют соответствующие рецепторы, имеющиеся в ЦНС. А еще фенамин несколько уменьшает нейрональный захват НА и дофамина.
Возбуждающий эффект фенамина связывают в основном с его стимулирующим влиянием на восходящую активирующую ретикулярную формацию ствола головного мозга.
Проходит через ГЭБ
Обладает непрямым адренодофаминомиметическим действием
не разрушается КОМТ и МАО, действует длительно и применяется внутрь
Мобилизирует все ресурсы организма человека (ЦНС, сердце, скелетные мышцы). Но энергия расходуется крайне неэффективно.
Влияет на пищевой центр в гипоталамусе подавление чувства голода
Прямое стимулирующее влияние на ДЦ
оказывает опосредованное стимулирующее влияние на а- и b-АР (отсюда сужение сосудов и повышение АД, усиление сокращений сердца)
При длительном применении кумулирует, поэтому вызывает привыкание и лекарственную зависимость
Показания: при невротических субдепрессиях, нарколепсии, для повышения работоспособности при утомлении; как аналептик при отравлении веществами наркотического типа действия; сонливость и вялость
Противопоказ: при атеросклерозе, гипертонической болезни, бессоннице, в старческом возрасте.
Побочные: возбуждение, беспокойство, повышение АД, зависимость, тахикардия, тошнота, головокружение
Сиднокарб
Длительно действует. Эйфории и двигательного возбуждения не наблюдается.
Механизм психостимулирующего действия связан с активацией норадренергической системы. По сравнению с фенамином у сиднокарба отсутствует выраженный периферический симпатомиметический эффект. Это проявляется в относительно стабильной гемодинамике.
Переносится хорошо.
Показания: астения в результате интоксикаций, травм ГМ, неврозы с заторможенностью, вялотекущая шизофрения
Противопоказ: повышенная возбудимость, атеросклероз и АГ
Побочные: головная боль, бессонница, беспокойство, АГ
Меридил
По сравнению с фенамином действует слабее. Преимуществом препарата (и пиридрола тоже) является отсутствие у них нежелательных периферических адреномиметических эффектов (почти не влияют на ССС).
Применяется при астенических состояниях, слабости, повышенной утомляемости; при угнетении нервной системы, вызванном приемом нейролептиков
Противопоказ: бессонница, склероз сосудов, стенокардия, гипертиреоз, психическое возбуждение
Побочные: бессонница, тошнота, вызывает привыкание
Кофеин
Это алкалоид, содержащийся в листьях чая, семенах кофе, какао, колы и др. имеет психостимулирующее и аналептическое действие. При длительном применении развивается маловыраженное привыкание. Возможно возникновение психической зависимости (теизм).
Механизм действия
Повышение концентрации возбуждающих медиаторов в синаптической щели.
1.Вытеснение НА, дофамина из пресинаптических окончаний в синаптическую щель.
2.Торможение обратного захвата катехоламинов.
3.Ингибирование МАО.
4.Блокада аденозиновых рецепторов (аденозин - тормозной медиатор, т.о. действует кофеин)
Центральные эффекты кофеина связывают с накопление цАМФ. Это происходит в результате угнетения фосфодиэстеразы и нарушения в связи с этим процесса распада цАМФ. Кофеин ингибирует фосфодиэстеразу мозга и сердце в большей степени, но это проявляется только при очень высоких дозах.
Фармакологические эффекты кофеина
1.Влияние на ЦНС – психостимулятор.
2.Аналептический – прямое стимулирующее действие на ДЦ и СДЦ
Повышение симпатической иннервации на сердце и сосуды
Снижение тонуса блуждающего нерва
Увеличение частоты и объема дыхания
3.Влияние на сердце: Кардиостимулирующий – торможение активности фосфодиэстеразы в кардиомиоцитах повышение цАМФ повышение выхода кальция из саркоплазматического ретикулума повышение уровня цитоплазматического кальция сокращение миокарда, увеличение частоты сердечных сокращений, затем повышение тонуса блуждающего
нерва, поэтому возможна аритмия.
4.На сосуды . В сосудах кожи, слизистых оболочек кишечника – преимущественно сужение. На сосуды головного мозга,
почек, сердца, скелетных мышц преимущественно расширение за счет влияния на гладкую мускулатуру сосудов. Влияние на АД зависит от исходного уровня (при пониженном АД повышает, при нормальном не изменяет)
5.Влияние на почки: оказывает слабый диуретический эффект (расширение сосудов почек повышение фильтрации в клубочках и снижение реабсорбции).
6.На бронхи: бронхолитический эффект за счет прямого спазмолитического действия.
7.На пищеварительные железы: повышает секрецию.
8.На надпочечники: умеренно повышает выброс адреналина.
9.На скелетные мышцы: повышение тонуса.
10.На обмен веществ: стимулирует гликогенолиз, а при длительном приеме – гипергликемия, повышает липолиз
(повышение количества свободных жирных кислот).
Показания к применению
Астенические состояние (независимо от причины)
Гипотонии различного генеза.
Спазмы сосудов ГМ (мигрени)
Нарушение дыхания у новорожденных
Для повышения работоспособности и физической выносливости.
Ослабление побочных эффектов при применении сильнодействующих транквилизаторов, противосудорожных
средств.
Противопок: бессонница, ГБ, повышенная возбудимость, психические заболевания, АГ, глаукома, старческий возраст
Побочные: бессонница, тахикардия, повышение АД, тошнота и рвота; при длительном приеме - привыкание
32. АНТИДЕПРЕССАНТЫ.
Антидепрессанты - это лекарственные вещества, оказывающие общестимулирующее действие на ЦНС и применяемые для лечения депрессивных состояний.
Классификация
1.Средства, блокирующие нейрональный захват моноаминов:
Неизбирательного действия, блокирующие захват серотонина и норадреналина (это трициклические антидепрессанты):
Имизин, Амитриптилин
Избирательного действия:
блокирующие нейрональный захват серотонина: Флуоксетин, Пароксетин
блокирующие нейрональный захват норадреналина: Мапротилин
2.Ингибиторы МАО:
Неизбирательного действия (ингибиторы МАО-А и МАО-В): Ниаламид, Трансамин
Избирательного действия (ингибиторы МАО-А): Моклобемид, Пиразидол
Механизм действия
Повышение содержания нейромедиаторов (серотонина или НА) в синаптической щели, усиление их эффекта за счет угнетения нейронального захвата НА и серотонина.
Фармакологические эффекты
Выраженный антидепрессивный эффект (устранение пониженного настроения)
Слабый седативный и психостимулирующий эффект (устранение тревоги и страха)
Средства, блокирующие нейрональный захват моноаминов
Имизин (имипрамин)
Лечебный эффект наступает через 2-3 недели, хорошо всасывается из ЖКТ
Обладает некоторыми периферическими М-холиноблокирующими, 1-адреноблокирующими, папавериноподобным и отчетливым противогистаминным эффектами
Выраженное антидепрессивное свойство, которое сочетается со слабым седативным эффектом (увеличение концентрации серотонина тормозит лимбическую систему), при некоторых состояниях имеется психостимулирующий компонент
Механизм: угнетает нейрональный захват НА и серотонинав области рецепторов накапливаются большое количество медиаторов и их эффекты возрастают. Усиливает тормозное влияние серотонина на лимбическую систему (миндалевидное тело),
что может быть одним из важных механизмов антидепрессивного действия имизина.
Препарат блокирует также пресинаптические а2-АР (что повышает высвобождение норадреналина), серотониновые (5НТ1А-1D) и
гистаминовые рецепторы.
Применение: депрессия, депрессивные состояния при психопатии и неврозах, панические расстройства
Противопоказ: глаукома, беременность, нарушения мочеотделения, заболевания почек, печени, СД, аденома предстательной железы, шизофрения, эпилепсия, ИБС Нельзя комбинироватть с неизбирательными ингибиторам МАО, т.к возникают токсические эффекты.
Побочные: Связаны с атропиноподобными свойствами: сухость в полости рта, нарушение аккомодации, тахикардия, запор,
затрудненное мочеотделение, снижение АД, головная боль, тремор, аллергические кожные реакции, повышение температуры тела.
Амитриптилин (триптизол)
Схож по строению с имизином
По сравнению с имизином выраженное психоседативное свойство
Отсутствует психостимулирующее действие
Лечебный эффект через 10-14 дней Показания: депрессии, энурез
Противопоказ: острая фаза ИМ, детский возраст, нежелательно при беременности и кормлении грудью Побоч: гипоили гипертензия, обморок, тахикардия, аритмии, ИМ, инсульт, нарушения сознания и сна, бред, галлюцинации,
тремор, экстрапирамидные расстройства, мидриаз, нарушение аккомодации, повышение внутриглазного давления,
диспептические расстройства, запор, угнетение кроветворения, импотенция, синдром отмены, аллергические реакции.
Так же несовместим с ингибиторами МАО (возможны гиперпиретические кризы, судороги, смерть)
К трициклическим антидепрессантам относится также азафен (пипофезинум). Он обладает умеренной антидепрессивной активностью и оказывает седативное действие. Отличается отсутствием м-холиноблокирующих свойств. Применяют при депрессиях легкой и средней тяжести. Препарат хорошо переносится. Побочные наблюдаются лишь в отдельных случаях, поэтому азафен нередко рекомендуется больным пожилого возраста. Назначают его внутрь
Флуоксетин (прозак)
Механизм: селективно ингибирует обратный захват серотонина, что приводит к повышению его концентрации в синаптической щели, усилению и пролонгированию его действия на постсинаптические рецепторы. Повышая серотонинергическую передачу, по механизму отрицательной обратной связи ингибирует обмен нейромедиатора. При длительном применении понижает активность
5-НТ1-рецепторов. Блокирует также обратный захват серотонина в тромбоцитах.
Эффект развивается постепенно, в течение 1-4 недели
Хорошо всасывается при введении внутрь, метаболизируется в печени
Высокая антидепрессивная активность
Отсутствие седативного действия и некоторый психостимулирующий эффект.
отсутствует или весьма незначительно м-холиноблокирующее действие, не отмечено влияния на АР
Показания: депрессия (особенно сопровождающаяся страхом), в т.ч. при неэффективности других антидепрессантов, ОКР, нервная
булимия
Противопоказ: эпилепсия, судорожные состояния, суицидальная настроенность, СД, закрытоугольная глаукома, детский возраст
Побочные эффекты: нарушение аппетита, тошнота, нервозность, бессонница, кожные высыпания, головная боль, тремор,
нарушения ритма сердца, потливость, гиперемия лица
Нельзя применять с неизбирательными ингибиторами МАО, поскольку может развиться так называемый «серотониновый синдром», связанный с накоплением избыточных концентраций серотонина. Это может проявляться мышечной ригидностью,
гипертермией и сердечно-сосудистым коллапсом, что представляет опасность для жизни. С учетом сказанного между приемами флуоксетина и неизбирательных ингибиторов МАО должен быть интервал не менее 2 нед.
Парокситин
Обладает высокой антидепрессивной и анксиолитической (противотревожной) активностью. Оказывает незначительное м-
холиноблокирующее действие. Эффект развивается через 1-4 нед.
Применение: депрессии, социальные фобии, паническое расстройство Переносится пароксетин хорошо. Побочные эффекты наблюдаются редко. Возможны тошнота, головная боль, иногда сухость в ротовой полости, сонливость, головокружения и др.
Мапротилин
Механизм: избирательно тормозит обратный захват норадреналина и серотонина пресинаптическими мембранами нейронов коры головного мозга; блокирует центральные альфа-адрено-, гистаминовые и холинорецепторы.
По фармакологическим свойства и показаниям схож с имизином
Всасывается из ЖКТ медленно
Показания: депресии, психосоматические и соматические расстройства, вызванные депрессией/страхом
Побочные: ортостатическая гипотензия, тахикардия, аритмия, повышение АД, головокружение, головная боль, тремор, мышечная слабость, дискинезия, нарушения координации движений и почерка, сонливость или бессонница, повышение аппетита,
нарушение памяти и концентрации внимания, галлюцинации, шум в ушах, изменение вкуса, сухость во рту, усиление потоотделения, нарушения мочеотделения, стоматит, кариес, тошнота, рвота, повышение содержания трансаминаз в плазме крови, гинекомастия, галакторея, лейкопения, агранулоцитоз, эозинофилия, тромбоцитопения, кожная сыпь, крапивница
Ингибиторы моноаминооксидазы Механизм действия: Угнетают процесс окислительного дезаминирования НА и серотонина, как следствие накопление этих медиаторов в мозговой ткани.
Неизбирательные ингибиторы МАО угнетают процесс окислительного дезаминирования норадреналина и серотонина, что приводит к накоплению их в мозговой ткани в значительных количествах. Большинство препаратов этой группы блокируют МАО необратимо На фоне действия ингибиторов МАО резко усиливается прессорный эффект симпатомиметиков (фенамина, эфедрина, тирамина), в
том числе содержащихся в пищевых продуктах (например, в сыре имеются существенные количества тирамина). Эти вещества способствуют выбросу из адренергических окончаний избыточных количеств норадреналина, который накапливается в них в результате угнетения, МАО. При этом возникает гипертензивный криз (т н «эффект сыра»).
Фармакологические эффекты
Антидепрессивный
Психостимулирующий (вызывают эйфорию, возбуждение, бессонницу)
Снижение болевых ощущений при стенокардии (за счет блокирования центральных звеньев рефлексов с сердца)
Возбуждают ЦНС – причина бессонницы, тремора и судорог.
Ниаламид
Показания: депрессия, астения, олигофрения; болевой синдром, в т.ч. при невралгии тройничного нерва и стенокардии.
Побочные: беспокойство, тремор, бессонница, сухость во рту, снижение АД, аллерг реакции
Несовместим (возможно резкое возбуждение) с др. ингибиторами МАО, трициклическими антидепрессантами, резерпином и раунатином (даже после окончания лечения ниаламидом и перед их назначением необходим 2–3-недельный перерыв).
Моклобемид
Механизм: избирательно и обратимо ингибирует МАО типа А, тормозит метаболизм серотонина (преимущественно),
норадреналина, дофамина, вызывая их накопление в синаптической щели.
Показания: при маниакально-депрессивном психозе, различных формах шизофрении, хроническом алкоголизме, социофобия.
Противопоказ: острое нарушение сознания, одновременный прием селегилина, детский возраст (безопасность и эффективность применения у детей не определены). Нежелательно при беременности и лактации
Побочные: головокружение, головная боль, нарушение сна, тревога, сухость во рту, тошнота, кожные реакции
Пиразидол
Механизм: Избирательно ингибирует МАО типа А, блокирует дезаминирование серотонина и норадреналина, в меньшей степени
— тирамина. Частично ингибирует обратный захват моноаминов, потенцирует эффекты предшественника норэпинефрина — диоксифенилаланина (L-дофа) и предшественника серотонина — 5-окситриптофана. Стимулирует адрено- и серотонинергические структуры.
Активирует процессы синаптической передачи нервного возбуждения в ЦНС. Оказывает ноотропное действие, улучшает когнитивные функции.
Показания: депрессии, алкогольный абстинентный синдром, болезнь Альцгеймера
Побочные: сухость во рту, потливость, тремор рук, головокружение, аллерг реакции
Несовместим с антидепрессантами — ингибиторами МАО, фуразолидоном, прокарбазином, селегилином.
33. АНАЛЕПТИКИ.
Вещества, оказывающие выраженное стимулирующее действие на жизненно важные центры (ДЦ, СДЦ) при их угнетении.
Аналептики-стимуляторы ЦНС общего действия. Они либо усиливают процесс возбуждения, облегчая межнейронную передачу нервных импульсов, либо подавляют тормозные механизмы. Действуют на всех уровнях ЦНС, но каждый препарат имеет свою определенную тропность в отношении отделов ЦНС.
Увеличение дозы приводит к генерализации процессов возбуждения, сопровождающейся повышение рефлекторной возбудимости. В токсических дозах вызывают судороги, поэтому иногда их называют судорожными ядами.
Эти судороги возникают в результате облегчения нейронной передачи нервных импульсов, укорочения цикла восстановления потенциалов, иррадиации возбуждения, пролонгирования следовых реакций.
Аналептики являются функциональными антагонистами веществ наркотического типа и могут способствовать выведению из состояния наркоза (т н «пробуждающее действие» аналептиков). Но этот эффект наблюдается при введении аналептиков в значительных дозах, в которых они могут вызывать судороги.
Современный статус аналептиков низкий, тк:
Неадекватно повышают потребность ГМ в кислороде
Усугубляют гипоксию нейронов
Могут вызывать судороги
По аналептической активности препараты можно расположить в следующий ряд:
бемегрид > кордиамин > камфора.
Классификация
По виду действия
●Аналептики прямого действия (прямые стимуляторы нейронов ДЦ): кофеин, бемегрид.
●Аналептики рефлекторного действия (Н-холиномиметики): цититон, лобелин
●Смешанного действия: камфора, кордиамин, сульфокамфокаин.
По преимущественной локализации действия
1.Аналептики с преимущественным действием на центры коры ГМ
Кофеин и его производные
2.Аналептики с преимущественным действием на центры продолговатого мозга (коразол, бемегрид, камфора, кордиамин,
этимизол, лобелин, цитизин)
3.Аналептики с преимущественным действием на спинной мозг
Стрихнин
Секуринин
Основные эффекты
Действие на ДЦ:
Повышают возбудимость ДЦ увеличивается его чувствительность к гуморальным раздражителям (угл газ) и нервным стимулам
Влияние на сосудодвигат центр:
Приводят к увеличению общего периферического сопротивления сосудов и повышению АД. Кровообращение в целом улучшается,
прямого влияния на сердце нет (кроме кофеина и камфоры).
Действующие на кору.
Кофеин (производное пурина)
Содержится в кофе, листьях чая, какао бобах.
Обладает большой широтой терапевтического действия, токсическая доза – 10 г.
Механизм действия
1.Вытеснение НА, дофамина из пресинаптических окончаний в синаптическую щель
2.Торможение обратного захвата катехоламинов
3.Ингибирование МАО
4.Блокирование аденозиновых рецепторов
Фармакологические эффекты Действие на ЦНС:
В терапевтических дозах – диффузное усиление процессов возбуждения коры
Антихолинэстеразное действие – повышение условных рефлексов, улучшение передачи импульсов
Снижение действия наркотиков, снотворных, алкоголя
Действие на ССС:
Возбуждение СДЦ (прямое стимулирующее действие)
Повышение симпатической иннервации на сердце и сосуды
Снижение тонуса блуждающего нерва
Сужение сосудов органов брюшной полости, кожи
Расширение сосудов ГМ, сердца, почек, скелетных мышц
Действие на сердце:
Кардиостимулирующий эффект: торможение активности фосфодиэстеразы в кардиомиоцитах – повышение выхода кальция из СПР – повышение уровня ЦП кальция – сокращение миокарда – увеличение силы сердечных сокращений – тахикардия (положительный ино и хронотропный эффекты)
Действие на скелетную мускулатуру:
Повышение работоспособности, повышение трофики
Повышение чувствительности скелетных мышц к АХ
Действие на обмен веществ:
Гипертермическое действие, усиление основного обмена
Усиление диуреза (расширение почечных сосудов), повышение фильтрации, снижение реабсорбции ( слабый
диуретический эффект)
Действие на бронхи:
Бронхолитический эффект за счет прямого спазмолитического действия
Продолжительность действия 2-4 часа.
Показания
Стимулятор для повышения умственной и физической работоспособности
Отравление наркотическими, снотворными средствами и алкоголем
Острая сердечная слабость
Гипотония, коллапс
Мигрень
Неврозы (в сочетании с бромидами)
Асфиксия новорожденных
Противопоказания
Бессонница
ГБ
Повышенная возбудимость
Психические заболевания
Глаукома
Старческий возраст
Органические заболевания ССС
Действующие на продолговатый мозг
Камфора
Местное действие: раздражающее, обезболивающее, противомикробное, противовоспалительное, сосудорасширяющее.
Рефлекторное действие: раздражение нервных окончаний кожи и слизистых оболочек сегментарные (трофические) и
отвлекающе-обезболивающие рефлексы.(10% масляный и спиртовой растворы и камфорную мазь используют для втирания в кожу при бронхите, радикулите, невралгии, ревматизме).
Резорбтивное действие (до 6 часов) : на ЦНС – небольшое возбуждающее действие на двигательные зоны коры больших полушарий, выраженное действие на ДЦ, СДЦ. На сердце – кардиотоническое (увеличение МОК, УО); противоаритмическое
(повышение автоматизма СА-узла, повышение чувствительности миокарда к Адр.,НА,АХ), стимулирует b-АР сердца к действию НА и адреналина, повышает потребность сердца в кислороде.
Повышение содержания гликогена – стимулирует гликолиз и анаэробное окисление, улучшение синтеза АТФ.
Показания
Отиты, лимфадениты (масляный раствор)
Пролежни (спиртовой раствор)
Коллапс
Отравления снотворными, наркотическими средствами
Тяжелые инфекционные заболевания с токсическим действием на миокард
Острая и хроническая сердечная недостаточность
Противопоказ: период лактации, заболевания, сопровождающиеся судорожным синдромом
Побочные: инфильтрат на месте инъекции, аллергические реакции.
Кордиамин
Слабое повышение возбудимости ЦНС, влияние на хеморецепторы каротидного клубочка – стимуляция дыхания, повышение АД,
индукция обезвреживающих ферментов печени. Денервация каротидных клубочков уменьшает его активирующее влияние на дыхание. Прямого стимулирующего действия на сердце и сосудосуживающего эффекта препарат не оказывает (но смешанное действие).
Показания: ослабление дыхательной функции у больных инфекционным заболеваниями, гипотонические состояния; при коллапсе, шоке, асфиксии как доп средство.
Противопок: судороги
Побочные: судороги
Бемегрид
Наличие пробуждающего действия (антинаркотического)
Выраженное действие на ДЦ
Снижение токсичности барбитуратов, алкоголя (является их антагонистом)
Показания: ускорение пробуждения после глубокого наркоза, отравление снотворными, алкоголем, угарным газом
Побочные: тонота, рвота, мышечные подергивания, судороги, аллерг реакции Действующие на спинной мозг
Стрихнин
Механизм действия:
Стрихнин блокирует постсинаптические глициновые рецепторы в головном и спинном мозге как конкурентный антагонист тормозящего медиатора глицина. В спинном мозге глицин выделяется клетками Реншоу. Эти вставочные нейроны, получая возбуждающий сигнал от холинергических коллатералей мотонейронов, осуществляют реципрокное торможение. Блокада тормозящих синапсов, усиливая поток импульсов в различных афферентных путях, стимулирует рефлекторные ответы
Фармакологические эффекты
ЦНС: обострение работы корковых анализаторов (слуховых, вестибулярных, зрительных), повышение работы органов чувств.
Спинной мозг: повышение рефлекторной возбудимости СМ, снижение времени спинномозговых рефлексов (облегчение синаптической передачи, блокирует постсинаптические глициновые рецепторы).
ССС: возбуждает центр блуждающего нерва – брадикардия, снижение АВ-проводимости, суживает сосуды брюшной полости и кожи, при длительном применении – повышение устойчивости сердца к неблагоприятным воздействиям.
Скелетная мускулатура: повышение тонуса (повышение возбудимости рефлекторных дуг, расширение сосудов скелетной мускулатуры, повышение холинергических влияний).
Показания
Общетонизирующее средство при длительных истощающих заболевания, утомлении, общей слабости
Миастения (параличи, парезы)
Противопоказ: судорожные состояния, тиреотоксикоз, эпилепсия, ГБ, тенокардия, атеросклероз, хронический нефрит, гепатит
При передозировке (клиническая картина)
Выделяют стадии отравления:
1)Досудорожная (повышается рефлекторная возбудимость спинного мозга, напряжение скелетной мускулатуры)
2)Судорожная (последовательно вовлекаются мимические мышцы (сардоническая улыбка), жевательные, мышцы конечностей, межреберные и диафрагма)
Летальный исход в результате удушья (т.к. если диафрагма и другие дыхательные мышцы не могут сокращаться, то дыхание отсутствует). При повышенных дозах смерть через 30 минут. Причем смерть наступает после 2-5 приступов тетануса.
Летальная доза для взрослого – 50-100 мг
Меры помощи
1.Придать телу пострадавшего удобное положение, расстегнуть стесняющую одежду.
2.Обеспечить абсолютный покой, устранив даже самые незначительные раздражители ( убрать источники света, соблюдать тишину).
3.Тетанус купируют с помощью ингаляционного наркоза, затем вводят в/в бензодиазепиновые транквилизаторы сибазон или феназепам (они усиливают ГАМК-ергическое торможение, которое компенсирует дефицит глицинергического торможения).
4.После прекращения судорог промыть желудок (выпить 1-1.5 литра теплой воды с активированным углем и калия перманганатом)
5.Принять солевое слабительное средство (сульфат магния).
Побочные: Напряжение лицевых, затылочных и других мышц, диспноэ, затруднение дыхания, тетанические судороги.
Секуринин
Возбуждает ЦНС, оказывает тонизирующее и аналептическое действие, повышает рефлекторную возбудимость спинного мозга. По характеру действия сходен со стрихнином, но менее активен и токсичен.
Показания: астеническое состояние, гипо- и астеническая форма неврастении, парез, паралич, импотенция на фоне функциональных нервных расстройств, артериальная гипотензия, расстройства зрения.
Побочные: аллергические реакции, напряжение мышц, судороги, затруднение дыхания
Этимизол
Мало токсичен, не вызывает судорог, может возбуждать и угнетать ЦНС, стимулирует продолговатый мозг и возбуждает дыхательный центр.
Активирует гипоталамус это ведет к повышению секреции АКТГ и увеличению уровня глюкокортикоидов; поэтому он обладает противовоспалительной и противоаллергической активностью. Препарат в небольших дозах улучшает кратковременную память и умственную работоспособность, повышает устойчивость тканей к гипоксии
Показания: угнетение дыхания, гиповентиляция, астенодепрессивные состояния, БА, бронхоспазм, асфиксия новорожденных
Противопоказ: возбуждение ЦНС
Побочные: тошнота, рвота, нарушение сна, двигательное возбуждение
Лобелина гидрохлорид
Аналептик рефлекторного действия.
Механизм: Оказывает Н-холиномиметическое действие на рецепторы каротидных клубочков и рефлекторно возбуждает дыхательный центр (и ряд других центров продолговатого мозга).
Показания: Ослабление или рефлекторная остановка дыхания, асфиксия новорожденных (отсутствие дыхания).
Противопоказ: тяжелые органические поражения ССС, остановка дыхания, кровотечения, отек легких.
Побочные: При передозировке возбуждение рвотного центра, остановка сердца, угнетение дыхания и судороги
34. НООТРОПНЫЕ СРЕДСТВА.
ЛС, способные оказывать стимулирующее влияние на высшие функции мозга: процессы обучения, память, умственную деятельность, а также повышают устойчивость мозга к агрессивным воздействиям внешней среды.
Не оказывают выраженного психостимулирующего или седативного действия. Стимулируют передачу информации между полушариями ГМ, улучшают энергетические и пластические процессы в мозговой ткани.
Для ноотропов характерны низкая токсичность и хорошая переносимость.
Многие из них обладают противогипоксической активностью. Оказывают лечебный эффект при умственной недостаточности только при длительном лечении, т.е. они имеют латентный период действия. Могут применяться с др. психотропными препаратами (для лечения психически больных)
Эффект:
Оказывают избирательное мнемотропное действие (ускоряют обучение, улучшают память и тд), причем действуют на кору больших полушарий:
Облегчают межполушарную передачу нервных импульсов
Усиливают контролирующее влияние коры на подкорковые структуры
Улучшают функции нейронов и нейроглии
Классификация
1. Преимущественно действующие на ГАМКергическую систему
-Пирацетам (ноотропил), Пантогам, Фенибут, Оксибутират натрия, Пикамилон, Бемитил, Аминалон
2. Влияющие на др медиаторные системы мозга
-Церебролизин, Пиритинол, Деанол
3. Активаторы центральных холинергических процессов (обратимые блокаторы холинэстеразы)
-Амиридин, Донепезил
4.Препараты с прямым центральным действием холинопозитивным эффектом: Деанол
5.Улучшающие гемодинамику ГМ
- Кофеин, Циннаризин, Флунаризин, Нимодипин, препараты спорыньи
6. Нейрометаболические стимуляторы, неспецифически усиливающие нейрометаболические процессы
-Мексидол, Эмоксипин, Убихинон, Вит Е,С, группы В, Гинкго Билоба
Общий механизм действия
1) Улучшение биоэнергетики ГМ:
Увеличивают синтез АТФ и цАМФ, утилизацию глюкозы; интенсифицируют гликолиз и аэробное дыхание; способствуют росту активности аденилатциклазы
2) Повышение синтеза и выделения нейромедиаторов:
Активируют синтез, освобождение и оборот дофамина, НА, АХ; ингибируют МАО; увеличивают образование b-АР,
холинорецепторов и нейрональный захват холина. В освобождении нейромедиаторов значение имеет блокада калиевых каналов,
что облегчает деполяризацию мембран.
3) Повышение синтеза белка и мембранных фосфолипидов:
Улучшают регенерацию нейронов, активируют их геном и повышают синтез информационных пептидов; интенсифицируют обмен фосфатидилхолина и фосфатидилэтаноламина.
4) Улучшение мозгового потока и гемореологических показателей
Расширяют мозговые сосуды, улучшают кровоток в зонах ишемии мозга: препятствуют развитию его отека; блокируют агрегацию тромбоцитов и тромбообразование; улучшают эластичность эритроцитов и микроциркуляцию
5) Антиоксидантное действие:
Ингибируя свободно-радикальное перекисное окисление, защищают от деструкции фосфолипиды мембран нейронов, что обеспечивает фиксацию следов памяти
6) Потенцирование мнемотропных эффектов нейропептидов памяти:
Это в частности касается Пирацетама – он является антагонистом рецепторов, воспринимающих сигналы от нейропептидов памяти
(фрагменты АКТГ, вазопрессина, субстанции Р). Здесь также большое значение имеет активация АМРА-рецепторов глутаминовой кислоты.
Основные эффекты ноотропных препаратов:
1.Истинное ноотропное действие (влияние на память).
2.Повышение уровня бодрствования, особенно при угнетении сознания
3.Адаптогенное действие (повышение устойчивости к окружающей среде)
4.Антиастеническое действие
5.Психостимулирующее действие
6.Анксиолитическое действие
7.Седативный эффект
8.Вегетостабилизирующий эффект
9.Противопаркинсонический эффект
10.Эффект нейропластичности (формирование новых отростков нейронов)
Пирацетам (ноотропил)
Это циклическое производное ГАМК.
Механизм действия: Оказывает нейропротективный (повышение синтеза белка, модулирующее действие на холинергическую и глутаматергическую системы, стимуляция межполушарного обмена информации и др.) и сосудистый (снижает агрегацию тромбоцитов, улучшает реологию крови) эффекты. Является лигандом активированных при тревоге бензодиазепиновых рецепторов.
Стимулирует включения лейцина в белки мозга; стабилизирует лизосомы нейронов и предотвращает катаболические процессы в ГМ при старении.
Оказывает умеренное противосудорожное действие, имеет антигипоксический эффект.
Больным СД нужно учитывать большое количество сахара в составе гранул Пирацетама
Фармакокинетика: Применяют в больших дозах. При в/в введении – быстрый и недолгосрочный эффект, при в/м введении – эффект наступает через более долгий промежуток времени, но долгосрочен. Проявляет свой эффект спустя 3 недели от начала приема. Имеет большую широту терапевтического действия
Показания к применению
Нарушения мозгового кровообращения, в коматозных состояниях (для повышения уровня бодрствования), нарушения памяти,
речевые нарушения, головокружения, энцефалопатии, комплексная терапия (шизофрения)
Побочные эффекты
Повышение возбудимости, нервозность
Бессонница
Гастротоксичность, диспепс расстройства
Аминалон
Препарат ГАМК.
Обладает способностью повышать мозговой кровоток и напряжение кислорода в тканях мозга, а также умеренная антигипоксическая активность; обладает небольшой противосудорожной активностью (связана с нормализацией содержания ГАМК в тканях мозга и особенно в эпилептогенных очагах).
Вызывает небольшое снижение артериального давления с некоторой брадикардией. Гипотензивный эффект наиболее выражен на фоне гипертензии.
Применяется аналогично Пирацетаму. Переносится тоже хорошо. При длительном приеме – нарушение сна, колебания АД, диспес нарушения.
Фенотропил (фонтурацетам)
Обладает ноотропным, антигипоксическим, противосудорожным, иммуностимулирующим, психостимулирующим эффектом.
Повышает содержание норадреналина, дофамина и серотонина в мозге, не влияет на уровень содержания ГАМК, не связывается с ГАМКА и ГАМКB рецепторами.
Оказывает положительное влияние на обменные процессы и кровообращение мозга, стимулирует окислительно-
восстановительные процессы, повышает энергетический потенциал организма за счет утилизации глюкозы, улучшает регионарный кровоток в ишемизированных участках мозга.
Действует быстро. Курс – 10 дней. Запрещен до 18 лет! Нет зависимости и синдрома отмены
Основные эффекты:
Антигипоксический ноотропный
Улучшение мозгового кровообращения
Противосудорожный
Повышение работоспособности
Показания: невротические состояния, нарушение процесса обучения, депрессия легкой и средней степени, судорожные состояния,
хронический алкоголизм, коррекция суточных биоритмов.
Побочные: нарушение сна, повышение АД, гиперемия кожных покровов
Противопоказания к применению: Детский возраст, беременность, период лактации (грудного вскармливания), повышенная чувствительность к фонтурацетаму.
Глицин
Глицин является регулятором обмена веществ, нормализует и активирует процессы защитного торможения в ЦНС, уменьшает психоэмоциональное напряжение, повышает умственную работоспособность. Обладает ГАМКергическим, α1-
адреноблокирующим, антиоксидантным, антитоксическим действием; регулирует деятельность глутаматных (NMDA) рецепторов.
Наиболее выраженный седативный эффект. Может вызвать аллерг реакции.
Показания
Стрессовые состояния
Психо-эмоциональные напряжения
Нарушения сна
Комплексное лечение хронического алкоголизма
Комплексная терапия ожирения
Ослабляет выраженность побочных эффектов нейролептиков, анксиолитиков, антидепрессантов, снотворных и противосудорожных средств.
Фенибут
Это фенильное производное ГАМК. Обладает свойствами слабого дневного транквилизатора с обезболивающей,
противосудорожной и миорелаксирующей активностью, потенцирует действие веществ, угнетающих ЦНС. Является агонистом ГАМКв-рецепторов, ингибирует ГАМК-трансаминазу и увеличивает освобождение ГАМК.
В виде капель в нос
Применяют отднократно
Проникает в ГЭБ
Ноотропное и транквилизирующее действие.
Показания: успокоение возбужденных детей, пожилым людям при тревожной суетливости, ночном беспокойстве, перед операциями, терапия заикания, тика, тревожно-эмоциональные состояния, нарушение сна, комплексное лечение абстинентного синдрома.
Пикамилон
Сочетает в своей структуре ГАМК и никотиновую кислоту. Обладает ноотропной активностью, улучшает мозговое кровообращение.
Отличается умеренным противотревожным влиянием со стимулирующим компонентом; препятствует прогрессированию атеросклероза; снижает в ГМ содержание ГАМК и активность ГАМК-трансаминазы.
Показания: нарушения мозгового, вегетососудистая дистония, астения, депрессия, сенильный психоз; алкоголизм (период абстиненции), острая интоксикация алкоголем, мигрень, черепно-мозговые травмы, первичная открытоугольная глаукома (для стабилизации зрительной функции)
Противопоказ: болезни почек
Побочные: тошнота, головокружение, возбуждение, тревога, аллерг реакции
Пиридитол
Механизм: повышает проницаемость ГЭБ для глюкозы, жирных кислот, уксусной кислоты и аминокислот; стимулирует окисление и продукцию АТФ в нейронах; снижает образование лактата; создает условия для протекания метаболических процессов без роста потребности в кислороде, а также увеличивает синтез белка и поступление ионов натрия в ГМ.
Эффекты:
В головном мозге он – увеличивает содержание АХ, дофамина, серотонина; повышается количество и чувствительность холинорецепторов и NMDA-рецепторов глутаминовой кислоты, уменьшается гибель холинергических нейронов.
Активирует идеаторную и моторную сферы деятельности, увеличивает физ выносливость, оказывает нейропротекторное действие.
Показания: дисциркуляторная энцефалопатия, последствия мозгового инсульта и черепно-мозговых травм, неглубокая депрессия,
алкогольная интоксикация
Побочные: нарушение сна, возбудимость, кожные реакции, диспес нарушения
Ацефен
Оказывает мнемотропное и умеренное психостимулирующее действие, активирует транспорт глюкозы через ГЭБ, стабилизирует мембраны митохондрий, улучшает окислительное фосфорилирование и синтез АТФ в нейронах, повышает синаптическую передачу нервных импульсов и число холинорецепторов.
Показания: астении, нарушение интеллекта в старческом возрасте, соматогенных психозах, травмах и сосудистых заболевания ГМ,
неврозы
Побочные: бред, галлюцинации, тревога, аритмия (тк является антагонистом холина в синтезе АХ)
Пантогам (гомопантотеновая кислота)
Эта кальциевая соль D- гомопантотеновой кислоты. В норме этой кислоты в ГМ содержится 0,5-1% от количества ГАМК. Оказывает противосудорожное и противотревожное действие, может уменьшать реакцию на болевое раздражение. В ГМ усиливает оксиление жирных кислот, окислительное декарбоксилирование а-кетокислот, ЦТК, имеет гипохолистеринемическое действие.
Применение: невротические состояния, болезнь Паркинсона, тремор, заикание, энцефалит, ДЦП, олигофрения, невралгия тройничного нерва.
Побочные: синдром, аналогичный синдрому Рейе (энцефалопатия и жировая дистрофия органов) – из-за нарушения метаболизма карнитина;
Деанол
Обладает структурным сходством с ГАМК и глутаминовой кислотой. Является нейрометаболическим стимулятором, оказывает церебропротективное, ноотропное, психостимулирующее действие. Облегчает процессы фиксации, консолидации и воспроизведения информации, улучшает способность к обучению. Облегчает передачу возбуждения главным образом по моносинаптическим путям.
Имеет гепатозащитное свойство.
Показания: нейролептический синдром, астенические расстройства, алкогольный абстинентный синдром. + гепатиты, цирроз печени, холестаз, жировая дистрофия печени.
Возможны аллерг реакции
Гинкго Билоба
Механизм: Ингибирует фосфодиэстеразу, что приводит к накоплению в гладкомышечных клетках артериол цГМФ, снижению тонуса артериол, в т.ч. спазмированных, и увеличению кровотока в микроциркуляторном русле. Ингибирует фактор активации тромбоцитов, тормозит агрегацию тромбоцитов и эритроцитов, препятствует тромбообразованию и выделению медиаторов,
повышающих тонус гладкомышечной мускулатуры.
Препятствует образованию свободных радикалов и перекисному окислению липидов клеточных мембран, способствует увеличению количества митохондрий и накоплению АТФ в клетках, повышению утилизации кислорода и глюкозы, нормализации медиаторных процессов в ЦНС.
Показания: черепно-мозговые травмы, дисциркуляторная энцефалопатия, деменция, астенические состояния, синдром Рейно,
нарушение перифер кровообращения.
Возможны аллерг реакции, диспепс расстройства
Есть еще группа препаратов - АКТОПРОТЕКТОРЫ Они повышают физическую и умственную работоспособность в осложненных условиях. Препарат этой группы — производное меркаптобензимидазола БЕМИТИЛ.
Он повышает побуждения, психическую активность и внимание, улучшает мозговое кровообращение. Оказывает сильное противогипоксическое действие, так как снижает потребление кислорода тканями, теплопродукцию, расходование энергетических ресурсов на единицу выполняемой работы, увеличивает сопряженность окислительного фосфорилирования и синтез макроэргических фосфатов. Активирует гликонеогенез, улучшает утилизацию глюкозы мозгом, сердцем и скелетными мышцами,
при этом организм очищается от молочной кислоты и аммиака, утилизируемых в глюкозо-лактатном и глюкозо-аланиновом циклах. Стимулирует синтез РНК, белка и регенерацию тканей. Потенцирует эффекты эндогенных антиоксидантных систем — супероксиддисмутазы и каталазы.
Показания: для терапии заболеваний, сопровождающихся хронической гипоксией, например, при психастении, вестибулярных расстройствах, миокардиодистрофии, остром гепатите, лучевой болезни. Его назначают для быстрого восстановления при интенсивных физических нагрузках в спортивной и производственной медицине; используют также в качестве стимулятора гуморального и клеточного иммунитета.
Противопоказан при гипогликемии.
Побочные: диспепсические расстройства, раздражительность и бессонницу
35. КАРДИОТОНИЧЕСКИЕ СРЕДСТВА.
Группа лекарственных препаратов, стимулирующих деятельность сердечной мышцы (миокарда). Снижают ЧСС, снижают потребность миокарда в кислороде, но при этом увеличивают интенсивность работы сердца.
Отличие от кардиостимулирующих: оба повышают интенсивность работы сердца и действуют в течение короткого времени, НО кардиостимулирующие заставляют работать из “последних” сил.
Классификация:
1.Сердечные гликозиды
2.Препараты «негликозидной» структуры
По механизму действия:
I. Средства, повышающие внутриклеточное содержание ионов Ca
1) Ингибиторы Na+,K+-АТФазы
Сердечные гликозиды: Дигоксин, Целанид, Строфантин, Коргликон
2) Повышающие содержание цАМФ
А. За счет рецепторной активации аденилатциклазы
-средства, стимулирующие b1-АР: Дофамин, Добутамин
Б. За счет ингибирования фосфодиэстеразы III: Амринон, Милринон
II.Средства, повышающие чувсительность миофибрилл к ионам Ca: Левосимендан
Сердечные гликозиды
Сердечные гликозиды - это безазотистые органические эфироподобные лекарственные вещества стероидной структуры с не полностью насыщенным лактоновым кольцом, оказывающие в терапевтических дозах избирательное кардиотоническое действие при различных видах сердечной недостаточности. (по Монахову)
(из учебника) – вещества растительного происхождения, оказывающие кардиотоническое действие и повышающие работоспособность миокарда, но с экономией энергии и эффекта.
Классификация:
Гликозиды наперстянки (Дигитоксин, Дигоксин, Целанид)
Препараты ландыша (Коргликон)
Препараты горицвета (сборы, настои, травы)
Препараты строфанта (Строфантин К)
Строение молекулы
Сердечные гликозиды состоят из несахаристой части (агликона) и сахаров (гликона). Основой агликона является стероидная
(циклопентанпергидрофенантреновая) структура, связанная у большинства гликозидов с ненасыщенным лактоновым кольцом.
Гликон может быть представлен разными сахарами: D -дигитоксозой, D-глюкозой, D-цимарозой, D-рамнозой и др. Число сахаров в молекуле варьирует от 1 до 4.
Иногда к сахаристой части присоединен остаток уксусной кислоты. Кардиотонический эффект связывают с агликоном. От сахаристой части зависят растворимость гликозидов и их фиксация в тканях. Гликон влияет также на активность и токсичность соединений.
Эффекты сердечных гликозидов
Кардиальные
1. В терапевтических дозах положительный инотропный и тонотропный эффекты:
Гликозиды ингибируют Na/K-АТФ-азу -> повышается внутриклеточный Na, а внеклеточный снижается -> повышенный уровень натрия стимулирует обмен натрия на кальций -> повышается Ca внутри клетки (поступление Ca через дополнительные каналы) ->
поступивший кальций стимулирует выход Ca из саркоплазматического ретикулума -> стимуляция образования актино-миозиновых комплексов -> более сильное и быстрое сокращение
2. Оказывают отрицательный хронотропный эффект:
За счет усиленного сокращения сердца возникает большая пульсовая волна. Она возбуждает барорецепторы дуги аорты и синокаротидной зоны, что стимулирует блуждающий нерв. Возбуждение блуждающего нерва приводит к уменьшению частоты сердечных сокращений.
Также угнетается рефлекс Бейнбриджа (который проявляется как увеличение силы и частоты сокращений сердца из-за увеличения центрального венозного давления в устьях полых вен) вследствие мощной систолы.
3. Оказывают отрицательный дромотропный эффект – это снижение скорости проведения импульса через атриовентрикулярный узел (от предсердий к желудочкам).
Данный эффект также связан со стимуляцией блуждающего нерва. За счет такого действия гликозиды предотвращают аритмии.
4. Положительное батмотропное действие на миокард (связано с накоплением ацетилхолина в кардиомиоцитах),
отрицательное батмотропное действие на синатриальный узел (повышение его чувствительности к вагусному влиянию)
В высоких дозах возникновение эктопических очагов возбуждения.
Экстракардиальные
1)На почки: увеличение диуреза (вследствие увеличения почечного кровотока увеличение фильтрации уменьшение реабсорбции натрия и хлора)
2)На ЦНС: небольшое седативное действие
3)На ЖКТ - повышение тонуса и моторики, повышение аппетита и выделение HCl
4)На сосуды: расширение сосудов почек, головного мозга, сужение в брюшной полости.
5)Прочие: повышение тонуса скелетной мускулатуры, матки и бронхов
Применение:
В терапии сердечными гликозидами выделяют 2 стадии
1.Нагрузочная – (фаза насыщения) от начала применения до первых признаков компенсации сердечной недостаточности.
2.Поддерживающая – поддержка компенсирующего состояния.
И в зависимости от быстроты наступления стадии компенсации выделяют способы:
•быстрые – вводят нагрузочную дозу за 24 часа, высока возможность интоксикации
•умеренно-быстрые – нагрузочная доза вводится в течение 3 суток и каждый последующий день увеличивать дозу на коэффициент суточной элиминации препарата. Наиболее безопасный
•медленные – вводят за 5-7 суток. Риск интоксикации минимален.
