
- •ВЛИЯНИЕ НА ЦНС
- •Кора больших полушарий
- •Гипоталамус и железы внутренней секреции
- •Средний мозг
- •Продолговатый мозг
- •Дыхательный центр
- •Центр блуждающего нерва
- •Рвотный центр
- •Сосудодвигательный центр
- •Спинной мозг
- •ВЛИЯНИЕ НА СЕРДЕЧНО-СОСУДИСТУЮ СИСТЕМУ
- •ВЛИЯНИЕ НА ОРГАНЫ С ГЛАДКОЙ МУСКУЛАТУРОЙ
- •ХРОНИЧЕСКОЕ ОТРАВЛЕНИЕ НАРКОТИЧЕСКИМИ АНАЛЬГЕТИКАМИ
- •2. ТРАНКВИЛИЗАТОРЫ (лат. tranquillium - спокойствие, покой), или АНКСИОЛИТИКИ (лат. anxius - тревожный, полный боязни, охваченный страхом, греч. lysis - растворение)
- •3. АНТИДЕПРЕССАНТЫ (греч. anti- против, лат. depressio — подавление)
- •4. ПСИХОСТИМУЛЯТОРЫ (психо - + лат. stimulo — возбуждать, побуждать)
- •5. НООТРОПНЫЕ СРЕДСТВА (греч. noos - душа, мысль, tropos - направление)
- •6. НОРМОТИМИЧЕСКИЕ СРЕДСТВА (СОЛИ ЛИТИЯ)
- •7. ГАЛЛЮЦИНОГЕНЫ (лат. hallutinatio - бред, genos — происхождение), ПСИХОТОМИМЕТИКИ (психо - + греч. mimeticos — способный к подражанию), или ПСИХОДИСЛЕПТИКИ (психо - + греч. приставка dys-, означающая расстройство, нарушение, + lepticos)
- •Антипсихотическое действие
- •Психоседативное действие
- •Влияние на вегетативные функции
- •Гипотермическое действие
- •Противорвотное действие
- •Ортостатическая гипотензия
- •Влияние на сердечную деятельность
- •Изменение секреции гормонов
- •Блокада М-холинорецепторов
- •Влияние на моторику
- •Производные фенотиазина
- •Производное бутирофенона
- •Антипсихотические нейролептики — дофаминоблокаторы
- •1. Производные фенотиазина с пиперазиновым радикалом
- •2. Производное бутирофенона
- •3. Производные замещенного бензамида
- •СУЛЬПИРИД
- •Атипичные нейролептики
- •Транквилизаторы (лат. tranquillium - спокойствие, покой), или Анксиолитики (лат. anxius - тревожный, полный боязни, охваченный страхом, греч. lysis - растворение)
- •Противопоказания к применению:
3. Производные замещенного бензамида
СУЛЬПИРИД
Избирательно блокирует D2- и D3-рецепторы дофамина лимбической системы, не влияет на D2-рецепторы полосатого тела.
Отличается регулирующим эффектом, так как сочетает антипсихотическое действие с умеренным противотревожным, психостимулирующим и антидепрессивным эффектами (тимонейролептик).
Ослабляет негативные симптомы шизофрении как антагонист D3-рецепторов дофамина.
У больных шизофренией в дозах 400 — 1000 мг/сут уменьшает злобность, ажитацию, социальную «отгороженность», аутизм, деперсонализацию, в дозах 1000 — 1600 мг/сут устраняет галлюцинации и бред.
Не обладает синергизмом с веществами, угнетающими ЦНС, повышает секрецию пролактина.
В 140 раз сильнее аминазина подавляет рвоту, улучшает кровоснабжение и регенерацию слизистой оболочки желудка, нормализует двигательную функцию пищеварительного тракта.
Повышает АД.
Редко вызывает экстрапирамидные нарушения.
Сульпирид применяется не только при шизофрении, но и для терапии язвенной болезни, синдрома раздраженного кишечника, бронхиальной астмы, болевых синдромов, импотенции, алкогольного и героинового абстинентного синдрома, соматизированной и маскированной депрессии, астении с потерей энергии, инициативы, интересов.
Возможно, лечебный эффект сульпирида обусловлен редукцией алекситимии.
Это неспособность понимать и оценивать различные виды эмоций, обедненное фантазирование в сочетании с «телесными» сенсациями и особым типом конкретного мышления, направленным на непосредственное окружение больных.
Алекситимия возникает при нарушении передачи информации через мозолистое тело из правого полушария в левое.
Сульпирид облегчает межполушарное взаимодействие.
ТИАПРИД
Избирательно блокирует сенсибилизированные D2-рецепторы дофамина.
В малых дозах стимулирует ЦНС, в больших дозах оказывает умеренное антипсихотическое, противотревожное и анальгетическое действие.
Уменьшает двигательные расстройства, обусловленные гиперфункцией D2- рецепторов.
Показан для коррекции поздней дискинезии пациентам, длительно принимающим другие нейролептики; при хорее Гентингтона, хроническом болевом синдроме, агрессии, психомоторной неустойчивости и вегетативных нарушениях в гериатрической практике и у больных хроническим алкоголизмом.
При проведении классической нейролептической терапии на современном этапе следует учитывать, что число больных, резистентных к нейролептикам, составляет 30 %.
Атипичные нейролептики
Атипичные нейролептики в меньшей степени, чем производные фенотиазина и бутирофенона, блокируют D2-рецепторы дофамина в нигростриарной системе и гипоталамусе, вызывают блокаду этих рецепторов в течение непродолжительного срока, являются антагонистами рецепторов серотонина 5- НТ2A (блокада этих рецепторов сопровождается повышенным выделением дофамина в префронтальной коре
Они эффективно подавляют психопродуктивную симптоматику, коморбидные аффективные расстройства (дисфория, депрессия), медленно, через 1 — 6 мес. терапии, улучшают коммуникативные способности, абстрактное мышление, познавательные функции, внимание, память, речевую беглость у больных шизофренией, редко вызывают экстрапирамидные нарушения и избыточную секрецию пролактина.
Оказывают терапевтическое действие у пациентов, резистентных к лечению традиционными препаратами, пригодны для противорецидивной терапии.
Представителем класса атипичных нейролептиков является производное бензодиазепина клозапин.
КЛОЗАПИН
Обладает низким аффинитетом к D2-рецепторам дофамина в полосатом теле и гипоталамусе, блокирует D4-рецепторы в лимбической системе и
префронтальной области коры больших полушарий, α-адренорецепторы, М- холинорецепторы, H1-рецепторы гистамина и рецепторы серотонина 5-НТ2A.
Проявляет антипсихотическую и психоседативную активность, не вызывает заторможенность, апатию, вялость, сглаживает негативные симптомы (интравертность, бедность речи).
При терапии клозапином не повышается секреция пролактина, редко возникают экстрапирамидные расстройства.
У 1 % больных клозапин вызывает тяжелый агранулоцитоз, у 7 % — ортостатическую гипотензию, в редких случаях создает опасность токсикоаллергического миокардита.
Атипичные нейролептики несколько различаются между собой по профилю психотропного действия и спектру побочных эффектов.
При равной общей антипсихотической активности клозапин и оланзапин характеризуются более выраженным глобальным антипсихотическим влиянием, а рисперидон и амисульприд — избирательным антибредовым и антигаллюцинаторным действием.
Седативные свойства в большей степени выражены у клозапина, оланзапина, кветиапина, активирующий эффект — у амисульприда и рисперидона.
Антиманиальное действие доказано в отношении оланзапина, кветиапина и рисперидона.
Амисульприд и рисперидон эффективно редуцируют депрессивную и энергическую симптоматику.
Длительный прием атипичных нейролептиков сопряжен с риском заболевания сахарным диабетом типа 2.
У пациентов сначала возникает гиперинсулинемия, затем наступают резистентность к инсулину и гипергликемия.
Развитие сахарного диабета обусловлено прибавкой в весе, блокадой рецепторов серотонина 5-НТ2С и рецепторов гистамина Н1 повышением в крови уровня лептина (вырабатывается адипоцитами, стимулирует катаболизм липидов и тормозит их синтез).
Отмена нейролептиков приводит к обратному развитию сахарного диабета.
Наибольший диабетогенный эффект характерен для клозапина.
Применение нейролептиков противопоказано при болезни Паркинсона и лекарственном паркинсонизме, тяжелой депрессии, эпилепсии, выраженном церебральном склерозе, глаукоме, аденоме предстательной железы с расстройством мочеиспускания, гиперпролактинемии, сахарном диабете, порфирии, агранулоцитозе, аритмии, артериальной гипотензии, беременности.
Производные бензамида опасно назначать больным феохромоцитомой.
При лечении нейролептиками следует прекратить грудное вскармливание, воздерживаться от потенциально опасных видов деятельности, требующих высокой скорости и точности психических и двигательных реакций.
Транквилизаторы (анксиолитики).
Транквилизаторы (лат. tranquillium - спокойствие, покой), или Анксиолитики (лат. anxius - тревожный, полный боязни, охваченный страхом, греч. lysis - растворение)
Оказывают противотревожное (анксиолитическое) действие — уменьшают страх, тревогу, агрессию, эмоциональную насыщенность переживаний, обладают также седативным или активирующим влиянием на ЦНС.
Применяются для лечения невротических состояний, соматических заболеваний, сопровождающихся эмоциональными нарушениями, купирования судорог, с целью потенцированного наркоза.
Транквилизаторы — один из самых популярных классов лекарственных средств. 90 % людей в развитых странах эпизодически принимают транквилизаторы, 20 % лечатся ими постоянно.
Использование транквилизаторов растет из года в год.
Это обусловлено их высокой терапевтической эффективностью и относительной безопасностью при невротических состояниях и у здоровых людей в период сильных волнений, стрессовых ситуаций.
Тревогу оценивают как наиболее частую эмоциональную реакцию.
Она может быть чертой личности, эмоциональным компонентом стресса и соматический патологии, симптомом в структуре расстройств личности и психозов (шизофрения, аффективные нарушения, деперсонализация).
Тревога, возникающая как ответ на неопределенную или угрожающую ситуацию, а также на дефицит информации, является нормальной
приспособительной реакцией, мобилизующей организм при реальной угрозе или трудном положении.
Если выраженность тревоги чрезмерна по отношению к вызвавшей ее ситуации, или она вообще не обусловлена внешними факторами, диагностируют патологическую тревогу.
У тревожных людей и при генерализованных тревожных расстройствах уменьшена активность ГАМК-ергической тормозящей системы префронтальной коры, снижена плотность и наблюдается генетически детерминированная модификация бензодиазепиновых рецепторов.
При тревоге изменяется фильтрация информации, поступающей в сознание,
— предпочтение отдается информации, связанной с потенциальной угрозой, все остальные впечатления и воспоминания вытесняются на периферию сознания.
Дефицит этой вытесненной информации затрудняет коррекцию тревожных опасений.
Усиление тревоги еще больше нарушает поступление сбалансированной информации.
В итоге аффективно насыщенные идеи перестают подвергаться коррекции.
Невротические состояния развиваются вследствие ослабления адаптированной психической деятельности с преобладанием психопатологических нарушений невротической структуры.
Их причины, помимо внутренних и личностных, — социально-политическая и экономическая нестабильность, рост безработицы, расслоение по материальному положению, снижение материального благосостояния, обнищание некогда благополучных групп населения, рост социальной напряженности, криминализация общества, экологические катастрофы.
В России за последние 10лет количество пациентов с невротическими расстройствами в возрасте от 16 до 20 лет повысилось с 1 до 13%, доля заболевших женщин увеличилась с 59 до 81 %, появились новые психотравмирующие ситуации — тотальные негативные психологические воздействия, терроризм, жилищные проблемы, удар по самолюбию, падение престижа, изменение привычного стереотипа жизни.
По клиническим проявлениям выделяют:
-неврастеническую,
-депрессивную,
-обсессивно-фобическую,
-истерическую,
-ипохондрическую формы невротических состояний.
Термином «транквилизатор» американский психиатр Бенджамин Раш назвал в 1810 г. сконструированное им деревянное смирительное кресло.
Спустя 150 лет этот термин стали использовать для обозначения нового класса психотропных средств.
Первый транквилизатор хлордиазепоксид (хлозепид) создан группой исследователей фирмы Roche Laboratories под руководством I. Sternbach в конце
1950-х гг.
Вмалых дозах хлордиазепоксид укрощал агрессивных животных и вызывал миорелаксацию.
Внастоящее время в медицинской практике используют более 100 транквилизаторов.
Транквилизаторы оказывают психотропное и нейровегетотропное действие.
Их принято разделять на седативные и дневные (активирующие) средства.
Классификация транквилизаторов
А. По химической структуре
1). Производные бензодиазепина:
-диазепам (седуксен, реланиум, сибазон),
-хлордиазепоксид (элениум),
-оксазепам (тазепам, нозепам),
-мезапам (рутодель, нобриум, мезапам),
-тофизопам (грандаксин),
-гидазепам,
-альпразолам (альпракс, ксанакс),
-лоразепам (транксен),
-феназепам
2). Производные пропандиола:
- мепробамат (мепротан)
3). Производные оксазина:
- триоксазин
4). Производные хинуклидина:
- оксилидин
5). Производные циклооктадинов:
- амизил
6). Производные ГАМК:
- фенибут
7). Производные азапирона:
- буспирон
Б. По длительности действия
1). Короткого действия (Т1/2 меньше 5 ч):
-тразопам,
-мидазолам
2). Препараты средней продолжительности действия (Т1/2 5-20 ч):
-лоразепам,
-оксазепам,
-альпразолом
3). Препараты длительного действия (Т1/2 более 20 ч):
-диазепам,
-феназепам
В. По силе действия
1). Мощные, ночные, тяжелые:
-феназепам,
-лоразепам
2). Дневные, слабые:
-тофизопам,
-триоксазин

Таблица 48. |
Транквилизаторы |
|
|
|
|
||
|
|
|
|
|
|||
Препарат |
|
|
|
|
|
1/2 |
|
|
|
Коммерческие |
Химическое |
|
Пути |
Т , Ч |
Особенности действия |
|
|
названия |
строение |
|
введения |
|
|
ХЛОЗЕПИД |
|
НАПОТОН |
Бензодиазепин |
|
Внутрь, в |
7 — 28 |
Оказывает анальгетическое, |
{ХЛОРДИАЗЕПОКСИД) |
|
||||||
|
|
ЭЛЕНИУМ |
|
|
мышцы, в |
|
противоаритмическое и |
|
|
|
|
|
вену |
|
противогипоксическое |
|
|
|
|
|
|
|
действие, повышает |
|
|
|
|
|
|
|
аппетит, снижает тонус |
СИБАЗОН |
|
РЕЛАНИУМ |
Бензодиазепин |
|
Внутрь, в |
48 |
матки |
(ДИАЗЕПАМ) |
|
|
Повышает порог болевой |
||||
|
|
СЕДУКСЕН |
|
|
мышцы, в |
|
чувствительности, снижает |
|
|
|
|
|
вену |
|
АД, расширяет коронарные |
|
|
|
|
|
|
|
сосуды, оказывает |
|
|
|
|
|
|
|
противогипоксическое |
АЛПРАЗОЛАМ |
|
|
|
|
|
|
действие |
|
|
АЛЗОЛАМ |
Бензодиазепин с |
|
Внутрь |
12 — |
Оказывает |
|
|
КАССАДАН |
триазоловым |
|
|
15 |
противотревожное |
|
|
КСАНАКС |
кольцом |
|
|
|
действие в 10 раз сильнее |
|
|
ФРОНТИН |
|
|
|
|
сибазона, антидепрессант с |
|
|
|
|
|
|
|
тимолептическим |
|
|
|
|
|
|
|
эффектом (ингибирует |
БРОМАЗЕПАМ |
|
ЛЕКСОТАН |
Бензодиазепин с |
|
Внутрь |
10 — |
МАО) |
|
|
|
пиридиновым |
|
|
12 |
|
ЛОРАЗЕПАМ |
|
ЛОРАФЕН МЕРЛИТ |
кольцом |
|
Внутрь, в |
12 — |
|
|
|
Бензодиазепин |
|
|
|||
|
|
|
|
|
мышцы, в |
18 |
|
ФЕНАЗЕПАМ |
|
|
Бензодиазепин |
|
вену |
10 — |
Обладает самым сильным |
|
|
|
|
Внутрь, в |
|||
|
|
|
|
|
мышцы, в |
18 |
седативным эффектом |
ЭСТАЗОЛАМ |
|
НУКТАНОЛ |
Бензодиазепин с |
|
вену |
17 |
Оказывает |
|
|
|
Внутрь |
||||
|
|
|
триазоловым |
|
|
|
антидепрессивное действие |
|
|
|
кольцом |
|
|
|
|
|
|
|
Дневные транквилизаторы |
|
|
||
ГИДАЗЕПАМ |
|
|
Бензодиазепин с |
|
Внутрь |
|
Оказывает благоприятное |
|
|
|
|
||||
|
|
|
гидразиновой |
|
|
|
влияние на сердечно- |
ДИКАЛИЯ |
|
ТРАНКСЕН |
группой |
|
Внутрь, |
48 |
сосудистую систему |
КЛОРАЗЕПАТ |
|
Бензодиазепин |
|
Оказывает наиболее быстро |
|||
|
|
|
|
|
под язык |
|
наступающий |
|
|
|
|
|
|
|
противотревожный эффект, |
|
|
|
|
|
|
|
антидепрессивное |
|
|
|
|
|
|
|
действие, улучшает |
|
|
|
|
|
|
|
познавательную |
|
|
|
|
|
|
|
деятельность у больных |
МЕЗАПАМ |
|
МЕЗАПАМ |
Бензодиазепин |
|
Внутрь |
20 — |
неврозом, снижает АД |
(МЕДАЗЕПАМ) |
|
|
При бронхолегочных |
||||
|
|
НОБРИТЕМ |
|
|
|
176 |
заболеваниях усиливает |
|
|
РУДОТЕЛЬ |
|
|
|
|
альвеолярную |
ТОФИЗОПАМ |
|
ГРАНДАКСИН |
Модифицированный |
|
Внутрь |
6 — 8 |
гиповентиляцию |
|
|
|
Оказывает наиболее |
||||
|
|
|
бензодиазепин |
|
|
|
выраженное активирующее |
|
|
|
|
|
|
|
действие, расширяет |
МЕБИКАР |
|
|
Производное |
|
Внутрь |
|
коронарные сосуды |
|
|
|
|
|
Снижает влечение к табаку |
||
|
|
|
октандиона |
|
|
|
|
К постоянно расширяющемуся классу анксиолитических средств относятся препараты разной химической структуры, с разным механизмом действия.
Однако основными, наиболее важными и многочисленными на сегодняшний день являются производные бензодиазепина.
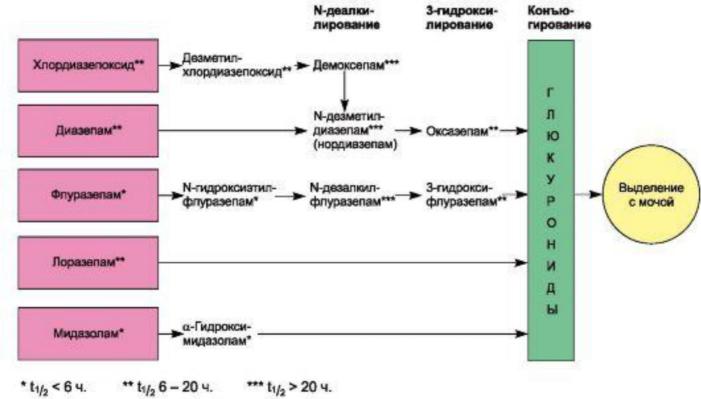
Схема 11.2. Основные пути метаболизма бензодиазепинов.
Бензодиазепины по спектру действия существенно различаются между собой,некоторые препараты были рассмотрены ранее как снотворные средства (нитразепам, мидазолам и др.); другие — в группе средств купирования судорог (диазепам), противоэпилептических (клоназепам), антиспастических средств
(феназепам, диазепам).
Общим свойством всех анксиолитиков является наличие у них анксиолитического, или противотревожного, действия.
Различная выраженность последнего и сопутствующих эффектов позволяет разделить анксиолитики на две группы:
1)«большие» (сильные), обладающие наиболее быстрым, надежным и ярким противотревожным и седативным действием, как правило, отрицательно влияющие на скорость и точность психомоторных реакций, тонкую координацию движений, умственную и физическую работоспособность;
2)«малые» (дневные), обладающие избирательным противотревожным действием, слабой седативной активностью; они оказывают минимальное
влияние на умственную и физическую работоспособность, точность и скорость психомоторных реакций
Механизм действия транквилизаторов.
Производные бензодиазепина взаимодействуют с бензодиазепиновыми рецепторами, повышают чувствительность ГАМКА-рецепторов к тормозному медиатору ГАМК, что приводит к усилению тормозных процессов в ЦНС.
Бензодиазепиновые рецепторы разных структур мозга имеют разную плотность и обладают неодинаковой чувствительностью к препаратам этого ряда.
Наибольшая плотность высокочувствительных рецепторов обнаружена в комплексе взаимосвязанных структур, представляющих собой «нервный субстрат эмоций», который включает лимбическую систему (прежде всего — миндалину,гиппокамп) и кору мозга.
В меньшем количестве и в основном низкочувствительные бензодиазепиновые рецепторы находятся в некоторых ядрах гипоталамуса,таламуса, мозжечке, ретикулярной формации, спинном мозге («малые» бензодиазепиновые анксиолитики практически не взаимодействуют с низкочувствительными рецепторами).
Механизм действия бензодиазепинов связан с тем, что они являются агонистами бензодиазепиновых рецепторов, которые тесно связаны с ГАМКАрецепторами.
При стимуляции бензодиазепиновых рецепторов наблюдается аллостерическая активация ГАМКА-рецепторов.
Поэтому взаимодействие бензодиазепинов с одноименными рецепторами проявляется в виде ГАМК-миметического эффекта (рис. 11.3).
При этом повышается частота открывания каналов для ионов Cl-, что увеличивает входящий ток Cl-.
Возникают гиперполяризация мембраны и угнетение нейрональной активности.
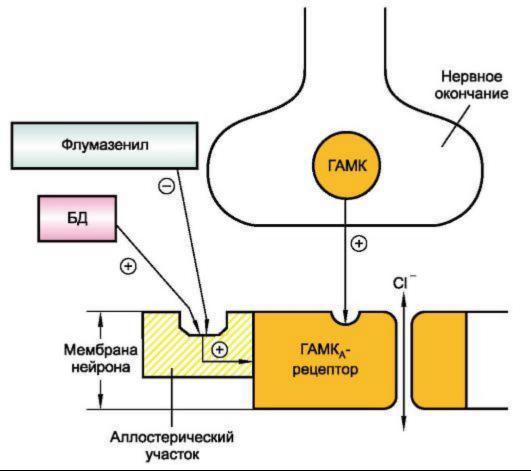
Рис. 11.3. Локализация действия модуляторов ГАМКА-рецепторов и их антагониста флумазенила.
БД - бензодиазепиновое соединение с ГАМК-миметической активностью. Плюс - стимулирующее (активирующее) действие, минус - угнетающее.
Основные фармакологические эффекты транквилизаторов:
Производные бензодиазепина несколько различаются по спектру фармакологической активности, имеют индивидуальные особенности психотропного действия и поэтому используются в медицине в разных направлениях.
Действие препаратов во многом зависит от дозы; по мере увеличения доз различия между отдельными представителями группы ослабевают.
1). Транквилизирующий или анксиолитический (уменьшение тревоги, страха,
эмоциональной напряженности)
Анксиолитическое (противотревожное) действие является основным свойством бензодиазепинов, определяющим их применение.
Оно обусловлено влиянием препаратов на бензодиазепиновые рецепторы в «нервном субстрате эмоций»,с участием которого формируется комплексный эмоциональный ответ с различными психическими, двигательными, вегетативными проявлениями.
Анксиолитический эффект характеризуется уменьшением тревоги, страха, эмоциональной лабильности, снятием психического напряжения, стабилизацией вегетативных функций.
Эмоции отрицательного характера (тревога, страх, психическая напряженность, конфликтность, гнев и т. п.), связанные с трагедиями, жизненными неудачами, конфликтами, воздействием опасной, враждебной среды, психическими и физическими травмами, соматическими болезнями (перечисленные ситуации объединяет общее понятие — «стресс»), ведут к мобилизации защитно-приспособительных механизмов и сопровождаются моторными, вегетативными и эндокринными сдвигами.
Часто повторяясь, отрицательные эмоции могут создавать доминантный очаг в структурах лимбической системы и приводить к стойким невротическим состояниям (неврозам) с соответствующими соматическими проявлениями.
Эти эмоции «отрицательны вдвойне» у людей с патологией сердечнососудистой системы, органов пищеварения, кожных покровов и т. п.
Транквилизаторы способствуют сбалансированию механизмов нарушенной психической адаптации — уменьшают волнение, беспокойство, аффективную насыщенность переживаний и захваченность ими, устраняют страх, тревогу, агрессию.
Повышают устойчивость к стрессу, улучшают адаптацию при конфликтной и экстремальной ситуациях.
Придают больным неврозом выдержку и самообладание, упорядочивают поведение.
Транквилизаторы, не обладая антипсихотическими свойствами, подавляют психопродуктивную симптоматику невротических состояний:
-обсессию (лат. obsessio — блокада, осада) — непроизвольное, непреодолимое возникновение чуждых личности больного, обычно неприятных мыслей, представлений, воспоминаний, сомнений, страхов, влечений, действий при сохраненном критическом отношении к ним;
-фобию (греч. phobos — страх, боязнь) — навязчивую, непреодолимую боязнь некоторых предметов, движений, действий, поступков, ситуаций;
- ипохондрию {hypochondria, греч. hypochondrion — подреберье; в древности это болезненное расстройство связывали с расстройствами в подреберье) — болезненную мнительность с навязчивой идеей болезни и неприятными ощущениями в различных областях тела, тревожные опасения по поводу состояния своего здоровья с обостренным самонаблюдением.
Эффективность транквилизаторов более выражена, если перечисленные состояния образны и чувственно окрашены, сопровождаются вегетативными нарушениями.
Транквилизаторы являются агонистами бензодиазепиновых рецепторов, ассоциированных как аллостерические центры с ионотропными ГАМКрецепторами типа А в коре больших полушарий, гиппокампе, амигладе, полосатом теле, таламусе, гипоталамусе, ретикулярной формации, мозжечке, спинном мозге.
При действии ГАМК на α- и β-субъединицы рецептора возрастает частота открытий хлорных каналов в мембране нейронов.
Повышенный вход ионов хлора вызывает гиперполяризацию мембраны, что уменьшает освобождение возбуждающих нейромедиаторов.
Противотревожное действие транквилизаторов обусловлено влиянием на бензодиазепиновые рецепторы префронтальной коры, лимбической системы и гипоталамуса.
Препараты препятствуют формированию доминантного очага отрицательных эмоций, уменьшают их вегетативное и эндокринное сопровождение, создают охранительное торможение коры больших полушарий.
При применении бензодиазепиновых анксиолитиков жизненные ситуации,которые ранее воспринимались как стрессовые, получают более спокойную, трезвую оценку, в результате чего психика и функции вегетативных систем защищаются от избыточного и не оправданного обстоятельствами участия в стрессовых реакциях.
Таким образом, анксиолитический эффект лежит в основе надежного стресспротективного действия этих препаратов.
Критическое отношение к событиям и собственным поступкам сохраняется полностью (в отличие от действия алкоголя).
При приеме малых доз бензодиазепинов со слабым седативным эффектом (диазепам, оксазепам, алпразолам) и особенно «малых» транквилизаторов (медазепам, тофизопам) анксиолитическое действие сопровождается некоторой активацией поведения.
Наблюдается повышение (восстановление) инициативы, контактности, смелости принятия ответственных решений.
По своей природе это — результат растормаживания, «расковывания» мозга в трудных, опасных стрессовых ситуациях.
Уменьшается значение таких личностных качеств, как робость, неуверенность в себе, боязнь совершить ошибку.
Некоторые препараты (алпразолам, медазепам, тофизопам) при этом оказывают умеренное антидепрессивное действие.
2). Седативный (психомоторная заторможенность, дневная сонливость, снижение концентрации внимания, уменьшение скорости реакций, потенцирование действия алкоголя и других депримирующих ЦНС средств)
Седативные транквилизаторы снижают внимание, скорость психических и двигательных реакций, вызывают вялость и сонливость, потенцируют эффекты наркозных, снотворных, противосудорожных средств, спирта этилового, анальгетиков, нейролептиков.
В реализации седативного эффекта участвуют ГАМК-ергические синапсы таламуса и ретикулярной формации.
3). Миорелаксирующий (проявляется в виде ощущения слабости, вялости, усталости)
4). Противосудорожный (подавление судорожной активности), для купирования судорожного синдрома применяют диазепам в/в, для лечения различных форм эпилепсии — клоназепам.
5). Снотворный (в зависимости от применяемой дозы характерен для всех бензодиазепинов, но особенно для препаратов с коротким Т1/2)
6). Вегетостабилизирующий (регулирование деятельности вегетативной нервной системы); эффект используют для купирования нейровегетативных проявлений тревоги и диэнцефальных кризов
Влияние на нейрофизиологические процессы и вегетативную сферу в наибольшей степени выражено у седативных транквилизаторов.
Препараты этой группы:
-облегчают засыпание, снижают число ночных пробуждений, удлиняют сон;
-уменьшают тонус и силу скелетных мышц, объем активных движений, так как
потенцируют ГАМК-ергическое торможение в спинном мозге и устраняют активирующее влияние ретикулярной формации на спинной мозг (центральный миорелаксирующий эффект);
- купируют судорожные припадки, усиливая процессы торможения в гиппокампе, мозжечке и спинном мозге.
В спектре действия некоторых транквилизаторов иногда выделяют дополнительные эффекты:
7). Психостимулирующий (триоксазин, медазепам, оксазепам, тофизопам, клобазам, гидазепам и другие, так называемые, дневные транквилизаторы)
На фоне терапии дневными транквилизаторами у больных неврозом улучшаются настроение, память, внимание, критическая оценка ситуаций, усиливаются побуждения, появляются бодрость, инициатива, возможность длительно сосредотачиваться на умственном труде, ликвидируются психастенические расстройства.
Больные легче принимают решения, у них уменьшается тревожная мнительность, формируется оптимистическая оценка перспектив.
Активирующий эффект транквилизаторов не имеет ничего общего с действием психостимуляторов.
Транквилизаторы улучшают психические функции, устраняя сковывающее влияние страха, тревоги, неуверенности в себе.
8) Тимоаналептический (алпразолам, адиназолам)
9)Антифобический эффект (ослабление панических расстройств, фобии и навязчивости), например, у алпразолама, клоназепама.
Транквилизаторы хорошо всасываются при приеме внутрь, хотя их липофильность может отличаться в 50 раз.
Участвуют в энтерогепатической циркуляции.
Связь с белками крови составляет 70 — 99 %.
Препараты создают в спинномозговой жидкости такую же концентрацию, как в крови, хорошо проникают через плаценту и в грудное молоко.
Биотрансформация бензодиазепиновых транквилизаторов сопровождается продукцией активных метаболитов с длительным периодом полуэлиминации.
Терапевтический эффект большинства транквилизаторов наступает через 2 — 4 ч после приема внутрь и введения в мышцы и продолжается различное время в зависимости от периода полуэлиминации.
Показания и противопоказания к применению транквилизаторов.
Показания к назначению транквилизаторов следующие:
1.ситуационные тревожные состояния (пугающая медицинская или стоматологическая процедура, болезнь в семье или другая трагедия);
2.пограничные состояния (невроз, истерия, обсессии, фобии, ипохондрия, телесные сенсации типа анестезии или гиперестезии);
3.психопатологические расстройства (паническая атака, агорафобия, посттравматический стресс);
4.приступы сильной тревоги при шизофрении, деперсонализации, тревожнодепрессивном синдроме, назначении высоких доз антидепрессантов с психостимулирующим эффектом;
5.терапевтические заболевания с психоэмоциональными нарушениями (стенокардия, инфаркт миокарда, артериальная гипертензия, язвенная болезнь, бронхиальная астма, климактерический синдром).
Седативные транквилизаторы нашли применение для терапии:
-бессонницы,
-спастичности скелетных мышц,
-купирования эпилептического статуса и судорог другого происхождения,
-абстинентного синдрома,
-премедикации,
-потенцированного наркоза,
-атаралгезии.
Дневные транквилизаторы используют при:
-неврозе с явлениями тревоги,
-апатии и пониженной активности,
-стрессе у здоровых людей.
Транквилизаторы противопоказаны при:
-миастении,
-глаукоме,
-дыхательной недостаточности,
-нарушениях дыхания во сне,
-беременности,
-грудном вскармливании,
-в детском возрасте.
Тофизопам, кроме того, не применяют при:
95
-психомоторном возбуждении,
-раздражительности,
-агрессивности
Побочные эффекты транквилизаторов.
Употребление транквилизаторов вышло из-под контроля врачей и приняло угрожающие размеры, мотивированные не столько медицинскими, сколько социальными причинами.
Депрессия, утрата способности к физиологической адаптации, психологическая зависимость, бессонница, пристрастие — цена, которую платит человек за увлечение транквилизаторами.
Препараты этой группы не относятся к средствам домашней аптечки и должны назначаться врачом по строгим показаниям с учетом анализа индивидуального психического статуса.
Длительный прием транквилизаторов, особенно седативной группы, сопровождается появлением побочных эффектов.
Возникают:
-утомляемость,
-сонливость,
-головокружение,
-головная боль,
-нарушение концентрации внимания и координации движений,
-мышечная слабость,
-антероградная амнезия,
-расстройство аккомодации,
-повышение внутриглазного давления,
-обструктивное апноэ во сне,
-снижение аппетита,
-тошнота,
-диарея,
-желтуха,
-половые дисфункции.
Описана парадоксальная реакция на транквилизаторы — повышенная возбудимость, агрессия, бессонница, галлюцинации, тремор, амнезия.
Она чаще регистрируется у людей пожилого возраста и лиц, страдающих алкоголизмом.
96
Многие транквилизаторы обладают тератогенным эффектом — вызывают расщелины губы, неба, угнетение дыхания и артериальную гипотензию у плода.
Транквилизаторы отличаются большой широтой терапевтического действия и подобно снотворным средствам группы бензодиазепина редко вызывают острое отравление с летальным исходом.
При применении транквилизаторов в течение 6 мес. появляется серьезная опасность психической и физической зависимости, развивается привыкание.
Наркомания характеризуется стремлением к приему не определенного средства, а любого препарата группы транквилизаторов.
Дозы транквилизатора не превосходят обычные терапевтические дозы, сохраняется возможность приема препарата «по необходимости», отсутствуют выраженные поведенческие и социальные последствия.
Зависимость от транквилизаторов чаще возникает у людей, у которых предстоящая отмена препарата вызывает опасения ухудшения состояния.
Страх приводит к появлению соматических симптомов тревоги.
Транквилизаторы представляются как единственный путь контроля вегетативного возбуждения.
Другие стратегии преодоления стресса отсутствуют.
Структура личности сфокусирована на телесных симптомах.
Вэтой группе лиц отмена транквилизатора сопровождается абстинентным синдромом вследствие гипофункции ГАМК-ергической системы.
Влегких случаях его симптомы — раздражительность, тревога, психомоторное возбуждение, бессонница, кошмарные сновидения, головокружение, снижение аппетита.
Втяжелых случаях, как правило, связанных с отменой средств короткого действия, возникают повышенная чувствительность к звукам и свету, бред, галлюцинации, паника, мышечное напряжение, тремор, судороги.
Абстинентный синдром иногда трудно дифференцировать с возвратом невротического состояния.
Транквилизаторы назначают короткими курсами по 7 — 10 дней, тем более, что тревога имеет волнообразное течение.
97
Седативные средства.
Препараты этой группы оказывают недифференцированное успокаивающее действие за счет понижения возбудимости ЦНС, ее реактивности к различным стимулам.
В историческом плане эта группа лекарств появилась значительно раньше антипсихотических средств и анксиолитиков.
Седативные средства обладают умеренно выраженным успокаивающим действием, что приближает их к анксиолитикам.
Однако в отличие от последних они слабо влияют на эмоциональную сферу, не устраняют чувства страха и неэффективны при психических расстройствах.
Седативные средства:
1.усиливают процессы торможения
2.ослабляют процессы возбуждения в коре больших полушарий,
3.регулируют высшую нервную деятельность и другие функции ЦНС,
4.потенцируют эффекты снотворных, анальгезирующих и других нейротропных успокаивающих средств,
5.облегчают наступление естественного сна,
6.не вызывают миорелаксацию и атаксию,
7.не вызывают психическую и физическую зависимости.
Название «седативные средства» происходит от латинского слова sedatio — успокоение.
Вкачестве седативных средств применяются:
-препараты растений (валерианы, пустырника, пассифлоры, мелиссы, пиона,
хмеля, мяты, ромашки и др., различные седативные сборы и официнальные фитопрепараты — ново-пассит, персен и др.);
-бромиды (натрия и калия), бромкамфора;
-снотворные средства в малых дозах, составляющих 1/3—1/10 от снотворной (фенобарбитал) — в составе комбинированных препаратов.
98
Классификация седативных средств
1). Минерального происхождения
а) препараты брома:
-натрия бромид,
-калия бромид,
-бромкамфора
б) препараты магния:
-магния сульфат
2)Растительного происхождения
а) препараты валерианы:
-настойка валерианы,
-экстракт валерианы густой в таблетках,
-комбинированные препараты - корвалол, валокормид и др. б) препараты пустырника:
-настойка пустырника
в) препараты пассифлоры: - экстракт жидкий
Несмотря на наличие современных транквилизаторов, врачи продолжают назначать седативные средства для терапии невротических состояний в амбулаторной практике в связи с их хорошей переносимостью и отсутствием серьезных побочных эффектов.
Вразличных комбинациях действие седативных средств усиливается, поэтому
вмедицинской практике часто используются седативные микстуры (микстура Кватера, Иванова-Смоленского и др.) и комбинированные препараты, выпускаемые фармацевтической промышленностью (корвалол и т. п.).
Успокаивающее действие седативных средств есть наименьшая степень угнетения мозга в ряду: седация — сон — наркоз.
Как и общие анестетики, на системном уровне седативные средства влияют не на все отделы мозга одинаково.
В первую очередь они снижают возбудимость коры мозга, ретикулярной формации ствола с ее связями.
В норме высшая нервная деятельность протекает в условиях равновесия процессов возбуждения и торможения.
Работоспособность коры больших полушарий зависит от их силы и подвижности.
99
Превышение естественного предела силы, уравновешенности и подвижности приводит к невротическому состоянию.
Как правило, невроз возникает на фоне ослабления процесса торможения или усиления процесса возбуждения.
Бромиды потенцируют торможение, а снотворные средства уменьшают возбуждение.
Действие седативных средств характеризуется снижением общего уровня возбудимости мозга, всех видов активности, беспокойства, раздражительности, конфликтности, психоэмоционального напряжения, при этом они не обладают специфическим противотревожным действием.
При невротических состояниях седативные средства уступают по активности «большим» анксиолитикам, причем различия выступают тем ярче, чем выраженнее невроз.
При пограничных состояниях седативные средства неэффективны.
Снижение реактивности ЦНС при приеме успокаивающих средств способствует наступлению сна.
Все они усиливают действие снотворных, анальгетиков и других депрессантов ЦНС.
При длительном приеме седативные средства не вызывают психологической и физической зависимости (кроме комбинированных препаратов, содержащих фенобарбитал).
Показания к применению седативных средств:
-нетяжелые невротические состояния,
-различные вегетоневрозы (кардионеврозы, спазмы ЖКТ и т. п.);
-нарушения сна (затруднение засыпания);
-острое повышение нервной возбудимости в разных ситуациях.
100
Бромиды.
Соли бромистоводородной кислоты — натрия и калия бромиды, бромкамфора
—широко использовались в недалеком прошлом, но в связи с недостаточной активностью и побочными реакциями при длительном применении сейчас назначаются редко и почти исключительно в комбинациях (например, натрия бромид включен в состав микстуры Кватера).
НАТРИЯ и КАЛИЯ БРОМИДЫ известны в медицине с 1826 г.
Действующим компонентом является анион брома.
Недиссоциирующие органические соединения брома не обладают седативным влиянием.
Соли брома представляют собой гигроскопические порошки, при приеме внутрь оказывают сильное раздражающее действие на кишечник, поэтому применяются в форме растворов или микстур с крахмальной слизью.
Механизм седативного действия бромидов был установлен И. П. Павловым и его учениками методом условных рефлексов.
Показано, что бромиды ускоряют угасание условных рефлексов, основанных на процессах возбуждения; облегчают выработку тормозящих условных рефлексов, улучшают дифференцировку возбуждающих и тормозящих раздражителей.
Таким образом, бромиды усиливают торможение в коре больших полушарий.
Дальнейшие исследования И. П. Павлова по выяснению механизма седативного влияния бромидов были проведены на собаках, пострадавших от наводнения в Ленинграде в 1924 г.
У животных, спасенных из залитых водой помещений, оказались нарушенными прочно выработанные условные рефлексы, исчезла дифференцировка (тормозящие раздражители стали вызывать возбуждение).
Лечение заболевших собак бромидами быстро приводило к восстановлению исходной условно-рефлекторной деятельности.
Оптимальный терапевтический эффект проявляется при использовании бромидов только в индивидуальных дозах.
101
При сильном типе высшей нервной деятельности требуются большие дозы, при слабом типе — малые дозы.
Анионы брома вытесняют анионы хлора из межклеточной жидкости в головном мозге.
При насыщении крови бромидами примерно на 60 % от общего содержания хлоридов наступает глубокое угнетение дыхательного центра.
Бромиды в больших дозах, усиливая торможение в двигательных зонах коры больших полушарий, оказывают противосудорожное действие при эпилепсии.
В токсических дозах соли брома вызывают сон и кому.
Растворимые бромиды хорошо всасываются из кишечника, создают высокую концентрацию в крови и межклеточной жидкости, плохо проникают в клетки.
Концентрация аниона брома в головном мозге в 3 — 4 раза меньше, чем в крови.
Из пищеварительного тракта соли брома всасываются хорошо.
Распределяются в организме аналогично хлоридам (главным образом экстрацеллюлярно).
Выделяются в основном почками в течение длительного времени.
Снижение содержания брома в плазме крови на 50% происходит примерно через 12 дней.
Следы брома обнаруживаются через 1 мес и более.
Помимо почек, выведение бромидов осуществляется также кишечником, потовыми и молочными железами.
Бромиды значительно кумулируют.
При однократном введении натрия бромида в средней дозе концентрация брома в крови через 12 сут. оставалась увеличенной в 2,5 — 3 раза, снижалась лишь спустя 20 дней.
Реабсорбция анионов брома и хлора в почечных канальцах происходит по конкурентному принципу.
102
Небольшая часть дозы бромидов выделяется из организма слезными, потовыми, бронхиальными, слюнными железами, при этом из-за раздражающего действия усиливается секреторная функция желез.
Натриевую и калиевую соли брома назначают при:
-невротических состояниях,
-истерии,
-бессоннице с нарушением засыпания,
-артериальной гипертензии.
Дозу подбирают индивидуально.
При сильном типе высшей нервной деятельности бромиды используют в дозах 0,1 — 1 г, при слабом типе — в дозах 0,01 — 0,1 г 3 — 4 раза в день.
Терапевтический эффект бромидов появляется только через 2 — 3 дня курсового назначения и сохраняется несколько дней после отмены.
Длительность курса терапии составляет 2 — 3 нед.
В связи с медленным выведением из организма бромиды кумулируют и могут быть причиной хронического отравления - бромизма.
Проявляется это общей заторможенностью, апатией, нарушением памяти; типичны кожные поражения (acne bromica).
Раздражающее действие бромидов приводит к воспалению слизистых оболочек, что сопровождается кашлем, насморком, конъюнктивитом, диареей.
Симптомы хронического отравления бромидами:
-сонливость,
-ослабление памяти,
-зрительные галлюцинации,
-бред,
-дрожание рук, век, языка,
-расстройство речи,
-снижение аппетита,
-запор.
Возникают также конъюнктивит, насморк, бронхит, угреподобная сыпь на коже (бромодерма).
Лечение бромизма заключается в прекращении приема солей брома и ускорении выведения их из организма.
103
При первых симптомах интоксикации бромиды отменяют, их элиминацию ускоряют, употребляя 3 — 4л жидкости с 5 — 10г поваренной соли.
Экскрецию бромидов с мочой можно повысить путем назначения больших количеств натрия хлорида, обильного питья, а также мочегонных средств (салуретиков).
В первичной моче реабсорбция хлоридов преобладает над реабсорбцией бромидов, что повышает выведение последних из организма.
Бромиды обладают противоэпилептическими свойствами, но значительно уступают по активности другим препаратам, применяемым при эпилепсии.
Как противоэпилептические средства они используются очень редко (в случае неэффективности основных препаратов или в качестве одного из компонентов при комбинированном лечении).
104
Седативные препараты растительного происхождения
Седативные препараты растительного происхождения — многочисленные средства народной медицины.
Используются в виде вытяжек из растительного сырья: настои и настойки валерианы, пустырника, жидкий экстракт пассифлоры (сухие экстракты валерианы, пустырника выпускаются в таблетках); в виде сложных комбинаций (успокоительные сборы № 2 и № 3), комбинированных препаратов (ново-пассит).
Все они эффективны лишь при курсовом применении в условиях, когда повышенная возбудимость, раздражительность, дискомфорт в области сердца, дистония гладкомышечных органов, затруднение засыпания не достигают уровня невроза.
Вместе с тем препараты растительного происхождения обычно малотоксичны, хорошо переносятся и могут назначаться амбулаторно, особенно в гериатрической практике и детям.
Препараты валерианы.
ВАЛЕРИАНА ОБЫКНОВЕННАЯ (по названию местности Валерия в Паннонии на территории современной Венгрии) содержит в корнях и корневищах 0,5 — 2 % эфирного масла (борнеоловый эфир изовалериановой кислоты).
В растении присутствуют также алкалоиды, сапонины, гликозиды валерозиды, валериановая кислота.
О влиянии валерианы на высшую нервную деятельность было известно еще в глубокой древности.
Греческий врач Педаний Диоскорид (I в.) в сочинении «О лекарственных средствах» описал валериану как средство, способное «управлять мыслями».
В Средние века валериану считали лекарством, приносящим благодушие, согласие и спокойствие.
Валериана оказывает местный, рефлекторный и резорбтивный эффекты.
Рефлексы вызывают вкус и запах препаратов валерианы, возбуждающие окончания чувствительных нервов в полостях рта и носа.
105
Валериана усиливает в коре больших полушарий процессы торможения и возбуждения, ее эффект можно сравнить с влиянием комбинации бромидов и психостимулятора кофеина.
В больших дозах валериана угнетает ретикулярную формацию среднего мозга.
Валериана ослабляет судороги, вызванные у экспериментальных животных стрихнином и бруцином, потенцирует действие снотворных средств, нейролептиков и транквилизаторов.
Клиническое значение имеет влияние валерианы на сердечно-сосудистую систему.
Ее препараты:
-усиливают сердечные сокращения,
-препятствуют тахикардии,
-обладают противоаритмическими свойствами,
-расширяют коронарные сосуды и улучшают кровоснабжение сердца,
-снижают АД,
-оказывают миотропное спазмолитическое влияние на артериолы.
Настой корня и корневища, настойку, жидкий и густой экстракты валерианы применяют при:
-невротических состояниях,
-истерии,
-бессоннице,
-мигрени.
Препараты валерианы показаны также при терапевтической патологии:
-кардионеврозе,
-экстрасистолии,
-пароксизмальной тахикардии,
-стенокардии,
-артериальной гипертензии,
-климактерических расстройствах,
-заболеваниях органов пищеварения, сопровождающихся спастической болью.
Лучшая лекарственная форма — настой корня и корневища валерианы из расчета 6 — 10г на стакан воды.
Настой принимают по 1 — 2 столовых ложки в течение дня.
106
Дозу увеличивают в то время суток, когда больной испытывает наибольшее волнение.
Густой экстракт валерианы в таблетках удобен для быстрого приема.
Седативный эффект валерианы появляется через 15 — 20 мин, длительность курса терапии — 10 дней.
Препараты валерианы не кумулируют.
Валериана входит в состав следующих комбинированных седативных средств:
-ВАЛОКОРМИД (настойки валерианы, ландыша, красавки, натрия бромид, ментол);
-ВАЛОКОРДИН, КОРВАЛОЛ (этиловый эфир бромизовалериановой кислоты, фенобарбитал, масло мяты перечной, спирт этиловый).
Нельзя забывать, что в состав ряда комбинированных препаратов —
корвалол, валокордин, корвалдин, валосердин — входит фенобарбитал
(вместе с этиловым эфиром бромизовалериановой кислоты, мятным маслом и другими компонентами).
В 20 каплях этих препаратов (разовая доза) содержится примерно 7,5 мг фенобарбитала.
Кроме седативного эффекта, эти препараты обладают спазмолитическим действием, рефлекторно расширяют коронарные сосуды, ослабляют боли в сердце и тахикардию при кардионеврозах.
Длительный прием таких препаратов может вызвать лекарственную зависимость.
Препараты пустырника.
ПУСТЫРНИК ПЯТИЛОПАСТНЫЙ и ОБЫКНОВЕННЫЙ (сердечный) содержит алкалоиды (леонурин), флавоноидный гликозид, сапонины.
Седативное действие травы пустырника вдвое сильнее, чем эффекты валерианы.
Препараты пустырника не купируют судороги, усиливают сердечные сокращения, препятствуют развитию тахикардии и аритмии, расширяют коронарные сосуды и периферические артериолы, снижают АД при артериальной гипертензии.
107
Настой травы, настойку и жидкий экстракт пустырника назначают при:
-невротических состояниях,
-тиреотоксикозе,
-кардионеврозе,
-миокардите,
-стенокардии,
-в ранних стадиях артериальной гипертензии.
Препараты магния.
108
Фармакологическое действие:
Зависит от способа приема.
При пероральном применении оказывает:
-желчегонное (рефлекторное действие на рецепторы слизистой оболочки двенадцатиперстной кишки)
-слабительное действие (в связи с плохой всасываемостью препарата в кишечнике).
При парентеральном введении оказывает:
-гипотензивное,
-успокаивающее
-противосудорожное,
-антиаритмическое действие,
-в высоких дозах - курареподобное (угнетающее влияние на нервномышечную передачу),
-токолитическое
-снотворное действие.
Механизм действия:
Магний является физиологическим блокатором медленных кальциевых каналов и способен вытеснять его из мест связывания.
Регулирует обменные процессы, межнейрональную передачу и мышечную возбудимость, препятствует поступлению кальция через пресинаптическую мембрану, снижает количество ацетилхолина в периферической нервной системе и ЦНС.
Расслабляет гладкую мускулатуру, снижает АД (преимущественно повышенное), усиливает диурез.
Механизм седативного действия связан с уменьшением высвобождения ацетилхолина из нервно-мышечных синапсов, при этом магний подавляет нервно-мышечную передачу, оказывает прямое угнетающее действие на ЦНС.
Антиаритмическое действие магния обусловлено снижением возбудимости кардиомиоцитов, нарушением натриевого тока, медленного входящего кальциевого тока и одностороннего калиевого тока.
Токолитическое действие развивается в результате угнетения сократительной способности миометрия (снижение поглощения, связывания и распределения кальция в клетках гладкой мускулатуры)
