
- •Студент-медик П. Бергман по заданию профессора Р. Тигерштедта изучал эффекты экстракта почек кролика.
- •При введении этого экстракта другому кролику через 15 мин значительно повысилось АД.
- •Спустя 30 лет П. Голдблатт установил, что действующим веществом экстракта почек является ренин.
- •Ренин синтезируется в юкстагломерулярном аппарате почек.
- •Освобождение ренина из гранул происходит в ответ на:
- •Секрецию ренина тормозят ангиотензин II и натрийуретические пептиды.
- •Колебания АД в течение суток (ночное снижение и повышение в утренние часы) совпадают с динамикой активности ренина в крови.
- •Ангиотензиноген — гликопротеин (α2-глобулин), состоящий из 14 аминокислотных остатков - образуется в печени.
- •Под влиянием ренина от ангиотензиногена отщепляется декапептид ангиотензин I.
- •Эти вещества подобно ангиотензину II вызывают спазм сосудов и стимулируют секрецию альдостерона.
- •Только 10% ангиотензина II образуется в плазме крови, 90% имеет тканевое происхождение или поступает в ткани в результате захвата из крови.
- •Плазменная РАС способна к моментальной активации и оказывает кратковременное воздействие на организм.
- •Она играет роль «скорой помощи» при кровотечении, падении АД, остром инфаркте миокарда.
- •Тканевая РАС находится в легких, сердце, почках, головном мозге и надпочечниках (из этих органов выделены ангиотензиноген, ренин, АПФ, ангиотензины I и II).
- •Активность тканевой РАС нарастает постепенно, что приводит к длительным и часто необратимым изменениям функции и структуры органов.
- •РАС головного мозга регулирует:
- •Эффекты иАПФ, связанные с подавлением активности плазменной РАС:
- •Эффекты иАПФ, связанные с подавлением активности тканевой РАС:
- •Липофильный каптоприл и гидрофильный лизиноприл (лизиновый аналог эналаприловой кислоты) действуют исходной молекулой.
- •Каптоприл превращается в активные и фармакологически инертные дисульфиды, связанные с эндогенными тиолами.
- •Лизиноприл не подвергается биотрансформации.
- •Метаболиты каптоприла и неизмененный лизиноприл выводятся почками.
- •Липофильные карбоксиалкилпептиды и фозиноприл являются пролекарствами и преобразуются в активные диацидные производные (эналаприлат и др.) после гидролиза в слизистой оболочке кишечника и печени.
- •При заболеваниях печени или одновременном приеме ингибиторов метаболизма терапевтическая эффективность пролекарств снижается.
- •Метаболиты элиминируются только почками или почками и печенью.
- •Каптоприл, трандолаприл и эналаприл, проникая через гематоэнцефалический барьер, ингибируют АПФ головного мозга.
- •Новый препарат зофеноприл избирательно блокирует АПФ сердца.
- •При гипертоническом кризе назначают каптоприл под язык, вливают в вену в виде болюса каптоприл или эналаприлат (ВАЗОТЕК).
- •Особенно эти иАПФ эффективны для купирования криза у больных острой левожелудочковой недостаточностью.
- •ИАПФ, подавляя зависимую от ангиотензина II стимуляцию остеокластов, препятствуют развитию остеопороза; ослабляют клинические симптомы климакса, не оказывают канцерогенного действия на молочные железы.
- •ИАПФ оценивают как основные средства терапии хронической сердечной недостаточности, вызванной систолической и диастолической дисфункцией левого желудочка.
- •При хронической сердечной недостаточности ИАПФ назначают в малых дозах, чтобы избежать гипотензивного эффекта.
- •ИАПФ оказывают лечебный эффект при стабильной стенокардии, в том числе у пациентов с нормальными АД и систолическим выбросом крови.
- •Препараты улучшают функции эндотелия, препятствуют прогрессированию атеросклероза и развитию сердечно-сосудистых осложнений, уменьшают число ишемических событий после аорто-коронарного шунтирования.
- •При остром инфаркте миокарда увеличивается функция плазменной и сердечной РАС, в атеросклеротической бляшке возрастает активность АПФ.
- •Лучшие результаты наблюдаются у больных инфарктом миокарда, получавших иАПФ с 3 — 10-го дня в малых дозах.
- •Не рекомендуется применение ИАПФ в первые сутки после инфаркта, когда из-за нестабильности гемодинамики возникает сильная артериальная гипотензия с ухудшением коронарного кровотока и снабжения миокарда кислородом.
- •При нетяжелом хроническом гломерулонефрите иАПФ, расширяя выносящую артериолу, уменьшают внутриклубочковую гипертензию, гиперфильтрацию, протеинурию, риск развития нефросклероза, улучшают функциональный резерв почечных клубочков.
- •У больных начальной формой диабетической нефропатии ИАПФ также снижают внутриклубочковую гипертензию, препятствуют набуханию и деструкции базальной мембраны капилляров, окклюзии капилляров, протеинурии, формированию нефросклероза.
- •Каптоприл снижает летальность, потребность в гемодиализе и трансплантации почки у больных диабетической нефропатией.
- •ИАПФ оказывают лечебное действие:
- •Типы транспорта веществ в почках
- •1. Пассивная диффузия
- •2. Активная диффузия в базальной мембране нефроцитов
- •По характеру мочегонного эффекта:
51
атерогенных фракций липопротеинов.)
ИАПФ, подавляя зависимую от ангиотензина II стимуляцию остеокластов, препятствуют развитию остеопороза; ослабляют клинические симптомы климакса, не оказывают канцерогенного действия на молочные железы.
ИАПФ оценивают как основные средства терапии хронической сердечной недостаточности, вызванной систолической и диастолической дисфункцией левого желудочка.
При хронической сердечной недостаточности ИАПФ назначают в малых дозах, чтобы избежать гипотензивного эффекта.
ИАПФ оказывают лечебный эффект при стабильной стенокардии, в том числе у пациентов с нормальными АД и систолическим выбросом крови.
Препараты улучшают функции эндотелия, препятствуют прогрессированию атеросклероза и развитию сердечно-сосудистых осложнений, уменьшают число ишемических событий после аорто-коронарного шунтирования.
Дискуссионным остается вопрос о целесообразности применения ИАПФ при остром инфаркте миокарда, хотя препараты этой группы сокращают размер зоны инфаркта, расширяют коронарные сосуды, снижают потребность сердца в кислороде, улучшают сердечную деятельность, обладают противоаритмиескими свойствами, вызывают регресс дилатации, гипертрофии и фиброза левого желудочка, препятствуют тромбообразованию.
При остром инфаркте миокарда увеличивается функция плазменной и сердечной РАС, в атеросклеротической бляшке возрастает активность АПФ.
Лучшие результаты наблюдаются у больных инфарктом миокарда, получавших иАПФ с 3 — 10-го дня в малых дозах.
Не рекомендуется применение ИАПФ в первые сутки после инфаркта, когда из-за нестабильности гемодинамики возникает сильная артериальная гипотензия с ухудшением коронарного кровотока и снабжения миокарда кислородом.
При нетяжелом хроническом гломерулонефрите иАПФ, расширяя выносящую артериолу, уменьшают внутриклубочковую гипертензию, гиперфильтрацию, протеинурию, риск развития нефросклероза, улучшают функциональный резерв почечных клубочков.
У больных начальной формой диабетической нефропатии ИАПФ также снижают внутриклубочковую гипертензию, препятствуют набуханию и деструкции базальной мембраны капилляров, окклюзии капилляров, протеинурии, формированию нефросклероза.
Каптоприл снижает летальность, потребность в гемодиализе и трансплантации почки у больных диабетической нефропатией.
Нефропротективный эффект иАПФ развивается исключительно на фоне низкосолевой диеты (не более 5 г поваренной соли в сутки) и не зависит от наличия или отсутствия
52
артериальной гипертензии.
ИАПФ оказывают лечебное действие:
-при легочном сердце и легочной гипертензии на фоне тяжелых приобретенных и врожденных пороков сердца,
-при диабетической ретинопатии,
-болезни Рейно,
-системной склеродермии.
ИАПФ отличаются низкой токсичностью.
Изредка они вызывают гипотензию первой дозы с симптомами гипоперфузии сердца, почек и головного мозга.
У больных тяжелой сердечной недостаточностью с гиповолемией и гипонатриемией и при хронической почечной недостаточности назначение иАПФ может приводить к срыву компенсаторной перестройки внутрипочечного кровообращения — снижается внутриклубочковое давление, происходит сброс крови через атрофированные клубочки, нарушается фильтрация, появляются протеинурия, рост уровня креатинина и гиперкалиемия.
Отрицательное воздействие иАПФ на почки усиливают нестероидные противовоспалительные средства, гиперкалиемию потенцируют калийсберегающие диуретики.
У 9 — 26 % пациентов лечение иАПФ сопровождается персистирующим сухим кашлем вследствие накопления брадикинина, субстанции Р, нейропептида Y и нейрокинина А и освобождения под их влиянием гистамина и простагландина Е2 в слизистой оболочке бронхов.
Эти вещества раздражают рецепторы С-волокон чувствительных нервов, образующих афферентное звено кашлевого рефлекса.
Сухой кашель, как правило, не требует отмены препаратов.
При длительном назначении иАПФ известны редкие случаи:
-анемии,
-нейтропении,
-агранулоцитоза,
-патологии печени,
-расстройства вкуса,
-синдрома «обожженного языка».
Нарушения кроветворения обусловлены устранением стимулирующего влияния ангиотензина II на эритропоэз и повышением содержания циркулирующего пептида, тормозящего созревание гемопоэтических стволовых клеток (этот пептид инактивируется при участии АПФ).
Аллергические реакции на иАПФ проявляются зудящей макуло-папулезной сыпью и ангионевротическим отеком.
Чаще других препаратов ангионевротический отек вызывает лизиноприл.
53
ИАПФ противопоказаны при:
-артериальной гипотензии (систолическое АД ниже 90 — 100 мм рт.ст.),
-тяжелом аортальном стенозе,
-двухстороннем стенозе почечных артерий или стенозе артерии единственной почки,
-первичном гиперальдостеронизме,
-индивидуальной непереносимости (ангионевротический отек в анамнезе),
-беременности,
-лактации.
При аортальном стенозе иАПФ могут ухудшать коронарный кровоток, у людей со стенозом почечной артерии терапия иАПФ вызывает опасность парадоксальной артериальной гипертензии и обратимой острой почечной недостаточности.
Препараты, элиминируемые с мочой, назначают с осторожностью больным с диффузной патологией почек и при выраженной почечной недостаточности.
При беременности иАПФ:
-ухудшают плацентарный кровоток,
-нарушают продукцию амниотической жидкости,
-вызывают артериальную гипотензию,
-гипоплазию легких у плода и
-неонатальную анемию.
Блокаторы рецепторов АII
В конце 1980-х гг. было установлено, что в сердце, почках и легких только 15 — 25% ангиотензина II образуется под влиянием АПФ.
Продукцию основного количества этого вазоактивного пептида катализируют другие ферменты.
ИАПФ, не влияя на альтернативные пути продукции ангиотензина II, проявляют недостаточную терапевтическую эффективность у части больных артериальной гипертензией и сердечной недостаточностью.
Более того, при применении ИАПФ возможна активация альтернативных путей образования ангиотензина II.
Большинство блокаторов являются неконкурентными необратимыми антагонистами AT1-рецепторов сердечно-сосудистой системы, почек, ЦНС и в меньшей степени — надпочечников.
Только эпросартан блокирует AT1-рецепторы как конкурентный обратимый антагонист ангиотензина II.
Эпросартан сильнее, чем другие средства данной группы, блокирует AT1-рецепторы на пресинаптической мембране адренергических синапсов.
В результате такого эффекта снижается выделение норадреналина.

54
Блокада AT1-рецепторов сопровождается активацией AT2-рецепторов, которые в условиях сердечно-сосудистой патологии оказывают благоприятное действие (расширяют сосуды, повышают почечный кровоток и натрийурез, подавляют процессы пролиферации).
Кроме того, блокаторы AT1-рецепторов снижают активность рецепторов тромбоксана А2, что проявляется торможением агрегации тромбоцитов и расширением сосудов.
Блокаторы AT1-рецепторов ослабляют гемодинамические эффекты ангиотензина II независимо от того, каким путем он образовался, не активируют кининовую систему и продукцию окиси азота и простагландинов.
Под их влиянием:
-содержание альдостерона уменьшается слабее, чем при действии АПФ;
-увеличивается количество ангиотензина I и ангиотензина II (по принципу отрицательной обратной связи),
-не изменяются активность ренина, количество брадикинина, простагландина Е2,
простациклина и ионов калия (табл. 72).
Таблица 72. |
Сравнительная характеристика ИАПФ и блокаторов |
AT1 |
-рецептороврецепторов |
|
- |
|
|||
|
|
|
|
1 |
|
||||
|
Фармакологические эффекты |
ИАПФ |
|
|
Блокаторы AT |
|
|||
|
|
|
|
|
|
|
|
|
|
|
Снижение АД |
|
+ |
|
|
+ |
|
|
|
|
Регресс гипертрофии левого желудочка |
|
|
|
|
|
|||
|
Нефропротективное действие |
+ |
|
|
+ |
|
|
|
|
|
Ангиопротективное действие |
+ |
|
|
+ |
|
|
|
|
|
Подавление активности АПФ |
+ |
|
|
+ |
|
|
|
|
|
Секреция ренина |
+ |
|
|
0 |
|
|
|
|
|
Содержание в крови: |
↑ |
|
|
0 |
|
|
|
|
|
|
|
|
|
|
||||
|
ангиотензина I |
↑ |
|
|
↑ |
|
|
|
|
|
ангиотензина II |
↓ |
|
|
|
|
|
|
|
|
|
|
↓ |
|
|
↓ |
|
|
|
|
альдостерона |
|
|
|
↑ |
|
|
|
|
|
норадреналина |
↓ |
|
|
↓ |
|
|
|
|
|
адреналина |
↓ |
|
|
↓ |
|
|
|
|
|
брадикинина |
↑ |
|
|
0 |
|
|
|
|
|
простагландина Е2 и простациклина |
|
|
|
|
|
|||
|
ионов калия |
↑ |
|
|
0 |
|
|
|
|
|
Частота побочных эффектов, % |
↑ |
|
|
0 |
|
|
|
|
|
В том числе: |
|
26 |
|
|
15 |
|
|
|
|
|
|
|
|
|
|
|||
|
кожные реакции |
4 — 5 |
|
|
2 — 3 |
|
|
|
|
|
сухой кашель |
|
|
|
|
|
|||
|
слабость |
|
9 — 26 |
|
|
3 |
|
|
|
|
головокружение |
7 |
|
|
4 |
|
|
|
|
|
|
|
6 |
|
|
4 |
|
|
|
Примечание + — наличие эффекта; 0 — отсутствие эффекта, ↑ — повышение, ↓ — снижение
Кроме того, блокаторы AT1-рецепторов уменьшают продукцию фактора некроза опухоли, интерлейкина-6, молекул адгезии.
55
Проникая через гематоэнцефалический барьер, они тормозят функцию сосудодвигательного центра как антагонисты пресинаптических AT1-рецепторов, регулирующих выделение норадреналина.
Блокаторы рецепторов ангиотензина II уменьшают систолическое и диастолическое АД на 50 — 70 % на протяжении 24 ч (на следующий день после приема препаратов степень снижения АД составляет 60 — 75 % от максимального эффекта).
Стойкий гипотензивный эффект развивается через 3 — 4 нед. курсовой терапии. Блокаторы:
-не изменяют нормальное АД (отсутствует гипотензивное влияние брадикинина),
-снижают давление в легочной артерии и частоту сердечных сокращений,
-вызывают регресс гипертрофии и фиброза левого желудочка,
-тормозят гиперплазию и гипертрофию гладких мышц сосудов,
-улучшают почечный кровоток,
-оказывают натрийуретическое и нефропротективное действие (см. табл. 72).
Общепринятыми показаниями к назначению блокаторов рецепторов ангиотензина II являются:
-эссенциальная артериальная гипертензия,
-реноваскулярная гипертензия и гипертензия, возникающая в результате применения циклоспорина после трансплантации почки;
-хроническая сердечная недостаточность, обусловленная систолической дисфункцией левого желудочка (пока лишь в тех случаях, когда больные плохо переносят иАПФ);
-диабетическая нефропатия (лечение и вторичная профилактика).
При этих заболеваниях препараты:
-улучшают качество жизни больных и отдаленный прогноз,
-предотвращают развитие сердечно-сосудистых осложнений,
-снижают летальность.
При сердечной недостаточности у пациентов с нормальным или низким АД блокаторы рецепторов ангиотензина II меньше иАПФ вызывают артериальную гипотензию.
Предполагается, что блокаторы рецепторов ангиотензина II имеют перспективу применения при остром инфаркте миокарда и для профилактики артериальной гипертензии у людей с повышенным нормальным АД, а также мозгового инсульта и рестеноза после баллонной ангиопластики.
Сведения о блокаторах рецепторов ангиотензина II представлены в табл. 73.
Таблица 73. |
Блокаторы рецепторов ангиотензина II |
|
|
|||||
|
|
|
||||||
Препарат |
Коммерческие |
Биодос |
Связь с |
Активн |
Период |
Печено |
Почеч |
Особенности действия |
|
названия |
туп |
белка |
ые |
полуэл |
чная |
ная |
|
|
|
ность, |
ми |
метабол |
ими |
элими |
экскре |
|
|
|
% |
крови, |
иты |
нации, |
нация, |
ция, % |
|
|
|
|
% |
|
ч |
% |
|
|
|
|
|
|
|
|
|
|
|

56
Бифениловые производные тетразола
ЛОЗАРТАН |
|
БРОЗААР |
|
|
33 |
|
99 |
Р- |
1,3 — |
|
65 |
|
35 |
|
Действует активный |
||||||||
|
|
|
|
|
ЕХ |
|
|
|
|||||||||||||||
|
|
КОЗААР |
|
|
|
|
|
3174 |
2,5 (6 |
|
|
|
|
|
метаболит ЕХ |
Р- |
3174, |
||||||
|
|
|
|
|
|
|
|
|
— 9) |
|
|
|
|
|
необратимо |
|
|
АТ1 |
- |
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
блокирующий |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
рецепторы в 30 000 раз |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
сильнее, чем |
АТ |
2- |
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
рецепторы; сильнее |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
других препаратов |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
блокирует рецепторы |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
тромбоксана |
А2 |
и |
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
подавляет агрегацию |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
тромбоцитов, |
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
увеличивает почечную |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
экскрецию мочевой |
||||||||
ИРБЕСАРТАН |
|
АПРОВЕЛЬ |
|
|
60 — |
|
96 |
|
11 — |
|
80 |
|
20 |
|
кислоты |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Антагонист с индексом |
||||||||||||||
|
|
|
|
|
85 |
|
|
|
15 |
|
|
|
|
|
селективности |
АТ1/АТ2 |
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40 000:1, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
фармакокинетика не |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
нарушается при |
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
почечной |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
недостаточности, |
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
циррозе печени и у |
||||||||
КАНДЕСАРТАН |
|
АТАКАНД |
|
|
34 — |
|
>99 |
Кандес |
3,5 — 4 |
|
67 |
|
33 |
|
пожилых больных |
||||||||
А ЦИЛЕКСЕТИЛ |
|
|
|
|
|
|
|
Подвергается |
|
|
|
|
|
||||||||||
|
|
|
|
|
56 |
|
|
артан |
(9 — |
|
|
|
|
|
гидролизу в слизистой |
||||||||
|
|
|
|
|
|
|
|
|
13) |
|
|
|
|
|
оболочке кишечника с |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
образованием |
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
кандесартана,1 |
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
блокирует |
АТ |
|
- |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
рецепторы в 80 раз |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
сильнее лозартана, |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
оказывает |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
гипотензивное |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
действие в течение 36 |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
— 48 ч |
|
|
|
|
|
|
|
|
|
|
|
|
|
Небифениловые производные тетразола |
|
|
|
|
|
|
|
|
|
|||||||||
ТЕЛМИСАРТАН |
|
МИКАРДИС |
|
|
40 — |
|
>98 |
|
16 — |
|
99 |
|
1 |
|
Блокатор АТ1- |
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||
|
|
ПРАЙТОР |
|
|
50 |
|
|
|
24 |
|
|
|
|
|
рецепторов с высокой |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
селективностью |
|
|||||||
|
|
|
|
|
|
|
Небифениловые нететразолы |
|
|
|
|||||||||||||
ЭПРОСАРТАН |
|
ТЕВЕТЕН |
|
|
13 |
|
98 |
|
5 — 9 |
|
90 |
|
10 |
|
Конкурентный |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
обратимый антагонист |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
АТ1 |
-рецепторов, в том |
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
числе на |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
пресинаптической |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
мембране |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
адренергических |
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
синапсов, снижает |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
выделение |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
норадреналина |
|
|
||||||
|
|
|
|
|
Негетероциклические производные |
|
|
|
|
||||||||||||||
57
ВАЛСАРТАН |
ДИОВАН |
23 — |
94 — |
|
5 — 9 |
83 |
17 |
Антагонист с индексом |
|
|
|
25 |
97 |
|
|
|
|
селективности |
|
|
|
|
|
|
|
|
|
АТ1/АТ2=24 |
000:1. |
|
|
|
|
|
|
|
|
|
|
Примечание В скобках указан период полуэлиминации активного метаболита
Первые блокаторы рецепторов ангиотензина II имели низкую и вариабельную биодоступность, новые препараты отличаются улучшенной и стабильной биодоступностью.
Все препараты значительно связываются с альбуминами, гликопротеинами, γ- глобулинами и липопротеинами крови, создают максимальную концентрацию в крови через 2 ч после приема внутрь, выводятся преимущественно с желчью, характеризуются продолжительным периодом полуэлиминации (9 — 24 ч).
Липофильные вещества — телмисартан и ирбесартан хорошо проникают через клеточные мембраны и имеют большой объем распределения.
Менее 20% дозы блокаторов рецепторов ангиотензина II подвергается метаболизму в печени, большая часть молекул покидает организм в неизмененном виде.
Лозартан, ирбесартан и кандесартан окисляются цитохромом Р-450 с последующим глюкуронированием метаболитов.
Остальные препараты в исходном виде присоединяют глюкуроновую кислоту.
У больных тяжелой печеночной недостаточностью и билиарной обструкцией биодоступность многих блокаторов рецепторов ангиотензина II возрастает, а желчный клиренс снижается.
Первым и наиболее известным непептидным блокатором рецепторов ангиотензина II является производное имидазола ЛОЗАРТАН (КОЗААР):
-он блокирует АТ1-рецепторы в 3000 — 10 000 раз сильнее, чем АТ2-рецепторы,
-больше других препаратов этой группы блокирует рецепторы тромбоксана А2 тромбоцитов и гладких мышц,
-обладает уникальной способностью увеличивать почечную экскрецию мочевой кислоты.
Биодоступность лозартана при приеме внутрь составляет всего 33%.
В слизистой оболочке кишечника и печени он при участии изоферментов цитохрома Р-450 преобразуется в активный карбоксилированный метаболит, избирательное действие которого на АТ1-рецепторы в 30000 раз превышает влияние на АТ2- рецепторы, его гипотензивное действие в 20 раз сильнее, чем у лозартана.
Лозартан является препаратом первого ряда при артериальной гипертензии у больных сахарным диабетом.
58
Выпускается комбинированный препарат ГИЗААР, содержащий лозартан и гидрохлортиазид.
Производное лозартана ИРБЕСАРТАН (АПРОВЕЛЬ) обладает сродством к АТ1- рецепторам 40 000 раз большим, чем к АТ2-рецепторам, связывается с АТ1-рецепторами в 2,5 раза прочнее лозартана.
Ирбесартан окисляется изоферментом цитохрома Р-450 в недействующий метаболит, который выводится с желчью в виде глюкуронида.
Препарат негетероциклической структуры ВАЛСАРТАН (ДИОВАН) в 24 000 раз сильнее связывается с АТ1, чем с АТ2-рецепторами.
Выводится в неизмененном виде, что снижает риск нежелательного взаимодействия с другими лекарственными средствами.
Блокаторы рецепторов ангиотензина II отличаются хорошей переносимостью. Побочные эффекты при их применении встречаются с такой же частотой, как при использовании плацебо.
Иногда в процессе лечения возникают:
-головная боль,
-головокружение,
-общая слабость,
-анемия.
Сухой кашель появляется только у 3 % больных.
После прекращения терапии не наступает синдром отдачи, хотя в крови возрастает содержание ангиотензина II.
Развитию синдрома отдачи препятствует длительное действие препаратов или их метаболитов.
Противопоказания к назначению:
-индивидуальная гиперчувствительность,
-артериальная гипотензия,
-тяжелая почечная и печеночная недостаточность,
-гиперкалиемия,
-обструкция желчевыводящих путей,
-нефрогенная анемия,
-второй и третий триместры беременности,
-грудное вскармливание.
Отсутствуют доказательства безопасности блокаторов рецепторов ангиотензина II при двухстороннем стенозе почечных артерий или стенозе артерии единственной почки.
59
Миотропные вазодилататоры
Вазодилататоры снижают АД, расширяя артерии и/или вены.
Они оказывают влияние на проницаемость ионных каналов и метаболические процессы в гладких мышцах сосудов.
Классификация:
1.Средства, влияющие на ионные каналы (миотропные вазодилататоры непрямого действия):
-Блокаторы кальциевых каналов.
-Активаторы калиевых каналов.
2.Донаторы окиси азота (N0).
3.Препараты с разным механизмом действия.
Блокаторы кальциевых каналов (БКК)
Классификация:
1. Производные фенилалкиламинов
-Первое поколение Верапамил (изоптин)
-Второе поколение Фендилин (сензит)
Амипамил
2.Производные бензотиазипинов
Дилтиазем (дилтиазем, кардил)
3.Производные дигидропиридинов
60
- Первое поколение Нифедипин (фенигидин, коринфар, кордипин, карин)
- Второе поколение Амлодипин (норваск) Фелодипин (плендил) Исрадипин (ломир)
Нитрендипин (нитрендипин, октидипин) Нимодипин (бреинал)
Лацидипин (лаципил) Риодипин (форидон)
У больных артериальной гипертензией:
-возрастает плотность потенциалозависимых кальциевых каналов L-типа в артериях,
-нарушается депонирование Са2+ в саркоплазматическом ретикулуме.
Ионы кальция не только вызывают тахикардию и спазм сосудов с ростом АД, но и способствуют развитию гипертрофии левого желудочка и прекапиллярных сфинктеров.
БКК является препаратами выбора при нарушении региональной гемодинамики у больных артериальной гипертензией:
-вазоспастическая стенокардия,
-атеросклеротическая окклюзия периферических артерий,
-церебральная и почечная ишемия.
В качестве антигипертензивных средств используют:
•блокаторы открытых кальциевых каналов проводящей системы и сократительного миокарда (верапамил);
•блокаторы инактивированных кальциевых каналов гладких мышц артерий (производные дигидропиридина);
•блокаторы кальциевых каналов обеих локализаций (дилтиазем).
ВЕРАПАМИЛ (ВЕРАКАРД, ИЗОПТИН, ЛЕКОПТИН, ФИНОПТИН) вызывает гипотензивный эффект, так как расширяет периферические артерии и снижает частоту сердечных сокращений.
Артериальная гипотензия не сопровождается ортостатическими явлениями.
Верапамил не ослабляет систолу у больных с нормальной сократительной функцией миокарда, однако на фоне сердечной недостаточности проявляет кардиодепрессивные свойства и снижает атриовентрикулярную проводимость.
Верапамил показан:
-при гиперкинетическом типе кровообращения (тахикардия, повышенный сердечный выброс),
-при артериальной гипертензии, вызванной стрессом.
61
Препарат назначают внутрь в таблетках и капсулах короткого и длительного действия.
При приеме верапамила в большой дозе в лекарственных формах с длительным освобождением возможна кумуляция.
Для предупреждения атриовентрикулярной блокады у таких больных необходим регулярный электрокардиографический контроль.
Блокаторы инактивированных кальциевых каналов гладких мышц представлены производными 1,4-дигидропиридина.
Они эффективно расширяют артериолы и крупные артерии, но могут вызывать рефлекторную симпатическую активацию, ослабляя раздражение артериальных барорецепторов.
Это проявляется:
-тахикардией,
-повышением сердечного выброса и концентрации норадреналина в крови.
Секреция ренина не изменяется.
Симпатическая реакция особенно значительна при лечении нифедипином короткого действия больных с нормально функционирующими барорецепторами, потенцируется -адреноблокаторами.
Увеличение симпатического тонуса менее выражено при назначении нифедипина в лекарственных формах с медленным высвобождением и производных дигидропиридина II — III генераций.
У больных пожилого возраста чувствительность артериальных барорецепторов снижается.
Производные дигидропиридина возможно назначать больным мягкой, умеренной и тяжелой артериальной гипертензией в сочетании с брадикардией, атриовентрикулярной блокадой, гиперлипидемией, обструктивными заболеваниями бронхов, сахарным диабетом, когда β-адреноблокаторы противопоказаны.
При гипертоническом кризе принимают нифедипин короткого действия или никардипин внутрь каждые 4 — 6 ч или под язык.
Необходимо учитывать, что эти препараты при приеме под язык могут вызывать:
-ортостатическую гипотензию,
-покраснение лица
-головокружение.
62
У людей, страдающих ишемической болезнью сердца, быстрое снижение АД ухудшает коронарный кровоток вплоть до острого инфаркта миокарда, а при ишемическом инсульте усиливает отек головного мозга.
Никардипин вливают также в вену капельно.
Следует развеять миф о быстром поступлении нифедипина в кровь при приеме под язык, так как он всасывается только в тонком кишечнике.
Для ускорения развития гипотензивного эффекта таблетку или капсулу нифедипина лучше разжевать и проглотить.
Блокаторы кальциевых каналов являются единственным классом препаратов, антигипертензивный эффект которых не ослабляется нестероидными противовоспалительными средствами.
Их рассматривают как средства первого выбора для длительной терапии артериальной гипертензии у пациентов с ревматическими заболеваниями. ДИЛТИАЗЕМ (АЛТИАЗЕМ, ЗИЛЬДЕН, КАРДИЛ) снижает АД в положении лежа и стоя без ортостатических явлений, при этом:
-увеличивает минутный объем крови за счет повышения ударного объема,
-снижает или не изменяет частоту сердечных сокращений,
-уменьшает атриовентрикулярную проводимость,
-мало влияет на секрецию ренина,
-ослабляет гемодинамические и почечные эффекты ангиотензина II.
Для терапии артериальной гипертензии дилтиазем назначают в таблетках и капсулах короткого действия и лекарственных формах с замедленным освобождением.
Блокаторы кальциевых каналов:
-вызывают регресс гипертрофии левого желудочка и мышечной оболочки артерий,
-увеличивают в эндотелии синтез окиси азота,
-оказывают противоатеросклеротическое и антиагрегантное действие.
Терапия блокаторами кальциевых каналов в течение нескольких недель сопровождается натрийуретическим и мочегонным эффектами без сопутствующей гипокалиемии.
Препараты:
-улучшают кровоток в почках,
-преимущественно расширяют приносящую артериолу,
-увеличивают клубочковую фильтрацию
-подавляют кальцийзависимую реабсорбцию ионов натрия в проксимальных извитых канальцах.
При этом экскреция Na+ возрастает до 1 — 2,5%.
63
Под влиянием блокаторов кальциевых каналов активируется синтез депрессорных простагландинов в почках.
Активаторы калиевых каналов
Активаторы калиевых каналов оказывают антиангинальное и гипотензивное действие.
В качестве антигипертензивных средств применяют:
-МИНОКСИДИЛ (ЛОНИТЕН, ЛОНОЛАКС, ПРЕКСИДИЛ)
-ДИАЗОКСИД (ГИПЕРСТАТ, ЭУДЕМИН)
Открытие в 1965 г. гипотензивного действия миноксидила явилось значительным вкладом в терапию артериальной гипертензии, так как препарат эффективен при тяжелых формах заболевания, устойчивых к лечению другими лекарственными средствами.
Производное бензотиадиазина (тиазид) диазоксид применяют для купирования гипертонического криза, когда невозможна длительная инфузия натрия нитропруссида и отсутствуют условия для мониторного контроля АД.
Оба препарата в настоящее время относят к резервным средствам лечения артериальной гипертензии и используют редко.
Миноксидил преобразуется в миноксидил N — О — сульфат.
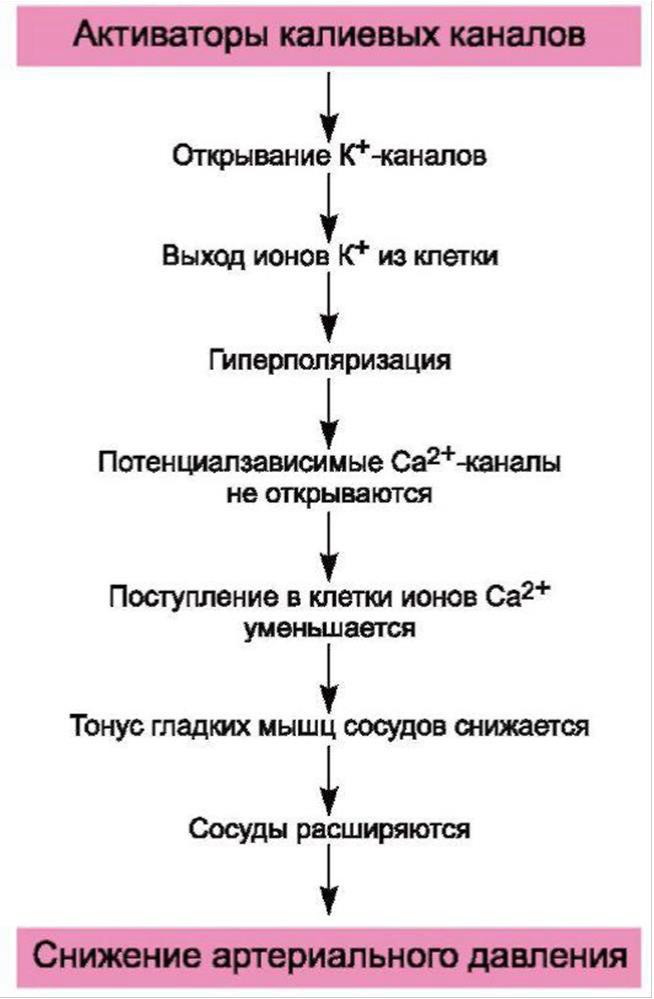
Активный метаболит миноксидила и диазоксид, активируя АТФ-зависимые калиевые каналы гладких мышц, повышают выход ионов калия.
Это вызывает гиперполяризацию мембран и закрытие потенциалозависимых кальциевых каналов.
64
Препараты расширяют артерии, мало изменяют тонус емкостных вен и венозный возврат крови в сердце.
Расширение артерий сопровождается недостаточным раздражением барорецепторов с ростом симпатического тонуса, поэтому при терапии:
-увеличивается секреция ренина и катехоламинов,
-возникают вторичный гиперальдостеронизм, тахикардия,
-возрастает сократимость миокарда (сердечный выброс повышается в три-четыре раза).
Активаторы калиевых каналов расширяют почечную артерию, но при сильном падении АД могут ухудшать почечный кровоток.
Миноксидил хорошо всасывается при приеме внутрь (90 — 95%).
Пик концентрации в крови наступает через 1 ч, хотя гипотензивный эффект развивается позже, спустя 2 — 4 ч — после преобразования в активный метаболит.
65
66
20% дозы выводится почками в неизмененном виде, остальное количество экскретируется в виде глюкуронидов.
Период полуэлиминации — 3 — 4 ч, продолжительность гипотензивного влияния — 24 ч вследствие накопления метаболита в сосудистой стенке.
Диазоксид вводят в вену.
90% его молекул связывается с белками, поэтому необходима быстрая внутривенная инфузия.
20 — 50 % дозы выводится почками в неизмененном виде, остальная часть подвергается метаболизму в печени.
Период полуэлиминации — 20 — 60 ч.
После вливания в вену диазоксид снижает АД через 30 с в течение 4 — 20 ч.
Миноксидил назначают внутрь больным тяжелой артериальной гипертензией, в том числе при злокачественном течении, рефрактерном к другим препаратам, поражении почек.
Максимальный гипотензивный эффект развивается через 3 — 7 дней курсовой терапии.
Диазоксид вводят в вену для купирования гипертонического криза, включая гипертоническую энцефалопатию и эклампсию беременных.
После инъекции диазоксида больные должны 15 — 30 мин лежать.
Раствор миноксидила для местного применения (РЕГЕЙН) втирают в кожу головы при облысении мужского типа у мужчин и женщин.
Регейн стимулирует рост волос и предотвращает их выпадение, улучшая трофику волосяных луковиц.
Рост волос начинается через 4 мес. после ежедневного применения. После прекращения втираний облысение возвращается.
Регейн может вызывать:
-выраженную артериальную гипотензию,
-дерматит,
-крапивницу,
-отек лица.
Активаторы калиевых каналов вызывают многочисленные побочные эффекты:
-тахикардию с увеличением потребности сердца в кислороде и ухудшением течения ишемии миокарда (опасность нестабильной стенокардии и инфаркта миокарда);
-сердечную недостаточность;
-обратимый гипертрихоз (обильный рост волос на лице, шее, руках и ногах).
67
Миноксидил вызывает также:
-легочную гипертензию,
-выпотной перикардит с переходом в тампонаду сердца,
-кожную сыпь,
-тромбоцитопению,
-появление противоядерных антител.
После окончания курса терапии миноксидилом возможен синдром отдачи с ростом АД.
Длительное лечение диазоксидом и в меньшей степени прием миноксидила осложняются гипергликемией.
Активация калиевых каналов в β-клетках островков поджелудочной железы вызывает гиперполяризацию, что нарушает вход ионов кальция.
Устраняется активирующее влияние Са2+ на освобождение инсулина.
При введении диазоксида появляется опасность гиперосмотической некетоновой комы.
Диазоксид вызывает:
-диспепсические расстройства,
-гиперсаливацию,
-приливы крови,
-одышку,
-боль в венах,
-нарушает вкус и обоняние.
Активаторы калиевых каналов противопоказаны при:
-гиперчувствительности,
-феохромоцитоме,
-расслаивающей аневризме аорты,
-выпотном перикардите,
-инфаркте миокарда,
-нестабильной стенокардии.
Диазоксид, кроме того, не применяют при:
-облитерирующих заболеваниях сосудов,
-нарушении мозгового кровообращения,
-компенсаторной артериальной гипертензии у пациентов с коарктацией аорты или артериовенозным шунтом,
-функциональной гипергликемии.
68
Донаторы окиси азота (NО)
Артерии и вены в значительной степени расширяет НАТРИЯ НИТРОПРУССИД (НАНИПРУС, НИПРИД, НИПРУС, НИТРОПРЕСС).
Это вещество было синтезировано в 1850 г. Его гипотензивное действие известно с 1929 г.
Препарат применяется в медицинской практике с 1950 г.
Раствор натрия нитропруссида имеет темно-красный цвет, разрушается на свету с образованием токсического аква-пентацианоферрата.
Раствор готовят перед употреблением, емкость завертывают в темную бумагу.
При восстановлении натрия нитропруссида не только образуется N0, но и появляются цианиды.
Цианиды преобразуются роданазой печени в нетоксические тиоцианаты.
Период полуэлиминации тиоцианатов составляет 3 — 4 дня, при почечной недостаточности он удлиняется.
Натрия нитропруссид метаболизируется в эритроцитах с освобождением окиси азота
(NO).
Он подобно нитроглицерину относится к классу нитровазодилататоров.
В образовании NO участвует нитроксидгенерирующая система, отличающаяся от системы метаболизма нитроглицерина.
При толерантности к нитроглицерину действие натрия нитропруссида сохраняется.
Натрия нитропруссид, активируя цитозольную гуанилатциклазу, повышает синтез цГМФ в гладких мышцах артерий и вен:
-вызывает ортостатическую гипотензию,
-снижает артериальное сопротивление,
-увеличивает венозное депонирование крови.
Под влиянием натрия нитропруссида в большей степени уменьшается преднагрузка на сердце, чем постнагрузка.
Натрия нитропруссид:
-снижает сердечный выброс при нормальной сократительной функции левого желудочка, но повышает выброс крови при сердечной недостаточности;
-мало изменяет кровоток в почках и не ухудшает клубочковую фильтрацию;
-увеличивает активность ренина,
-тормозит агрегацию тромбоцитов.
69
Натрия нитропруссид в отличие от других вазодилататоров только умеренно увеличивает частоту сердечных сокращений и потребность сердца в кислороде.
После вливания в вену сосудорасширяющее действие натрия нитропруссида развивается через 30 с, достигает пика спустя 2 мин и прекращается через 3 — 5 мин после окончания инфузии.
Натрия нитропруссид вводят в вену медленно (с помощью специального дозатора под мониторным контролем АД) для:
-управляемой гипотензии в анестезиологии,
-купирования гипертонического криза,
-неотложной терапии острого инфаркта миокарда с симптомами сердечной недостаточности.
Вливание натрия нитропруссида при расслаивающей аневризме аорты допустимо только в комбинации с β-адреноблокаторами, чтобы избежать усиления сердечных сокращений и повышения давления крови в аорте.
Натрия нитропруссид показан при тяжелом отравлении алкалоидами спорыньи (эрготизм).
Побочные эффекты натрия нитропруссида:
-кратковременные гемодинамические нарушения - головная боль, головокружение, ортостатическая гипотензия и
-интоксикация цианидами и тиоцианатами.
Интоксикация цианидами возможна при вливании натрия нитропруссида с большой скоростью.
Возникает кома, обусловленная метаболическим ацидозом и гистотоксической (тканевой) гипоксией.
Для профилактики отравления используют натрия тиосульфат и оксикобаламин. Последний не только связывает цианиды, но и ликвидирует вызываемый натрия нитропруссидом гиповитаминоз В12.
Риск интоксикации тиоцианатами возрастает при введении натрия нитропруссида в течение 24 — 48 ч, особенно на фоне почечной недостаточности.
При высокой концентрации тиоцианатов в крови появляются:
-анорексия,
-тошнота,
-рвота,
-слабость,
-дезориентация,
-острый психоз,
-симптомы гипотиреоза (нарушается поглощение йода щитовидной железой).

70
После прекращения инфузии натрия нитропруссида возникает опасность синдрома отдачи с ростом АД (повышается секреция ренина).
Натрия нитропруссид противопоказан при:
-гиповолемии,
-оптической атрофии Лейбера,
-беременности (возможно токсическое действие тиоцианатов на плод).
Препарат назначают больным инфарктом миокарда только при нормальном АД, так как артериальная гипотензия может ухудшать коронарный кровоток и вызывать синдром «коронарного обкрадывания».
При повышенном внутричерепном давлении натрия нитропруссид вызывает его дальнейший подъем, при нарушенной функции легких усугубляет гипоксемию, суживая сосуды малого круга в ответ на недостаточное поступление кислорода.
Большая осторожность требуется при назначении натрия нитропруссида больным почечной недостаточностью.
71
Скорость инфузии и доза натрия нитропруссида не должны превышать способность организма удалять цианиды и тиоцианаты.
Препараты с разным механизмом действия (миотропные вазодилататоры прямого действия)
Классификация:
1. Производные изохинолина
Папаверина гидрохлорид Папазол
Дротаверин (дротаверина гидрохлорид, НО-ШПА)
2. Производные имидазола
Бендазол (дибазол )
3. Производные ксантина
Аминофиллин (эуфиллин) Пентоксифиллин (трентал)
4. Производные других химических групп
Гидралазин (апрессин) Магния сульфат
Механизм действия прямых вазодилататоров. Особенности действия. Сравнительная эффективность друг с другом и препаратами из других групп. Показания к применению. Побочные эффекты.
МОЧЕГОННЫЕ СРЕДСТВА (ДИУРЕТИКИ)
Физиологические основы мочеобразования и возможные механизмы действия диуретиков.
Под мочегонными средствами (диуретиками) понимают средства, которые
задерживают реабсорбцию (обратное всасывание) электролитов (прежде всего Na+ и Cl–) и воды в канальцевом аппарате почек, вследствие чего
72
увеличиваются объем и скорость мочеотделения, ликвидируются избыточная гидратация тканей и отеки.
Мочегонные средства имеют весьма широкую сферу применения в медицине, в том числе в неотложной практике.
Они находят применение для лечения отеков, артериальной гипертензии, ускорения элиминации ядов при отравлениях.
Далеко не все лекарственные препараты, увеличивающие диурез, относятся к группе мочегонных средств.
Например, мочегонным эффектом обладают препараты, улучшающие кровоснабжение почек в результате усиления сердечных сокращений (сердечные гликозиды) и расширения почечной артерии (вазодилататоры).
Их применяют для устранения отеков при сердечной недостаточности.
Задержка солей и воды в организме с увеличением гидратации тканей, образованием отеков и скоплением жидкости в полостях сопровождает многие заболевания почек, сердечно-сосудистую недостаточность, некоторые формы патологии печени, гормональные дисфункции и ряд других болезней.
При этом соли и вода первично задерживаются в сосудистом русле, откуда быстро перемещаются в интерстициальный и отчасти во внутриклеточный секторы.
Так как общая поверхность капилляров очень велика (порядка 20 000 м2), обмен жидкости между секторами идет с высокой скоростью; например, за 1 мин полностью обмениваются вся вода и электролиты плазмы.
Тем не менее у здорового человека вода и соли не задерживаются в организме, так как почки выделяют их суточное потребление.
Потенциальные возможности почек исключительно велики: в гломерулах фильтруется в сутки до 180 л воды и 25 000 мэкв. Na, из них в среднем 178 л воды и 99,8 % профильтрованного Na возвращается в кровь благодаря реабсорбции канальцевым эпителием.
При различных формах патологии наблюдается первичная задержка в секторах Na+ и лишь вторичная — воды.
Следовательно, задача терапии диуретиками и смысл первичного механизма их действия состоят прежде всего в удалении избытка Na+ и Cl–, определяющих всю цепь дальнейших событий.
Это достигается в первую очередь путем подавления активных процессов реабсорбции, наиболее уязвимых для препаратов.
73
Мочегонные средства (диуретики), оказывая прямое влияние на функциональное состояние нефронов, повышают натрийурез и диурез.
В почках находится около 1 млн нефронов, в которых происходят фильтрация, реабсорбция и секреция.
Начинается мочеобразование с фильтрации плазмы крови через мембраны капилляров сосудистого клубочка и его капсулы.
Через поры этих мембран проходит почти вся плазма, за исключением белков с большой относительной молекулярной массой и веществ, с ними связанных, а также липидов.
В сутки у взрослого человека фильтруется около 170 л воды, из которых выделяется с мочой только 1,5 л.
Клубочковая фильтрация зависит от:
-гидростатического давления крови в капиллярах почки,
-онкотического давления недиффундированной части плазмы
-количества функционирующих клубочков.
Процессы реабсорбции и секреции происходят на всем протяжении нефрона: - в проксимальных канальцах,
-петле нефрона (петле Генле),
-дистальных канальцах
-собирательных трубках.
В проксимальных канальцах осуществляется реабсорбция ионов натрия.
Одновременно реабсорбируются ионы хлора и вода.
При участии фермента карбоангидразы происходит реабсорбция гидрокарбоната
(HCO3-).
Практически полностью реабсорбируются ионы калия.

74
Рис. 16.2. Процессы, участвующие в мочеобразовании (I), и локализация действия диуретиков (II).
На схеме нефрона: 1 - сосудистый клубочек с капсулой; 2 - проксимальный извитой каналец; 3 - нисходящая часть петли Генле; 4 - восходящая часть петли Генле; 5 - дистальный извитой каналец; 6 - собирательный каналец; 7 - собирательная трубка.
В целом в проксимальных канальцах подвергается реабсорбции около 70-80% фильтрата.
75
Врезультате всех этих процессов внутриканальцевая жидкость остается изоосмотичной (по сравнению с плазмой и интерстициальной жидкостью).
Внисходящей части петли нефрона реабсорбции натрия практически не происходит, но вода свободно диффундирует из канальцев.
Внутриканальцевая жидкость становится гиперосмотичной и в таком виде попадает в тонкую часть восходящей петли нефрона.
В толстом участке восходящей части петли нефрона происходит активная реабсорбция ионов хлора и натрия.
Для воды этот участок нефрона малопроницаем.
Поэтому внутриканальцевая жидкость становится сначала изоосмотичной, а затем, по мере продвижения по восходящей петле нефрона - все более гипотоничной.
Вместе с тем интерстициальная жидкость в мозговом слое гипертонична.
Последнее имеет важное значение для реабсорбции воды из нисходящей части петли нефрона и из собирательной трубки.
В дистальных канальцах, в начальной их части, происходит реабсорбция ионов натрия (и хлора) без реабсорбции воды.
Это еще больше увеличивает гипотоничность жидкости.
Однако в конечной части канальцев реабсорбируется и вода (очевидно, это регулируется вазопрессином).
В последней трети дистальных канальцев жидкость становится изотоничной (до собирательных трубок).
Для дистальных канальцев характерна секреция ионов калия, а также ионов водорода.
Секретируемые ионы калия являются источником тех ионов калия, которые обнаруживаются в моче.
Завершается мочеобразование в собирательных канальцах/трубках.
В собирательных канальцах (и в дистальных канальцах) происходят зависимая от минералокортикоида альдостерона реабсорбция ионов натрия и секреция ионов калия.
Кроме того, реабсорбция ионов натрия осуществляется и независимо от альдостерона. Важным этапом является реабсорбция воды, регулируемая гормоном задней доли гипофиза вазопрессином (антидиуретический гормон).
76
Наряду с этим происходит секреция ионов калия и водорода.
Обычно по мере реабсорбции достаточных количеств воды в собирательных трубках моча постепенно становится гипертоничной.
Однако осмотические свойства окончательной мочи в зависимости от состояния организма и выделительной системы могут варьировать в широких пределах (от гипер до гипоосмотичности).
Процесс мочеобразования находится под нейрогуморальным контролем.
Большую роль играют гормональные влияния.
Как уже отмечалось, антидиуретический гормон задней доли гипофиза (вазопрессин) регулирует реабсорбцию воды.
Гормоны коры надпочечника, особенно минералокортикоиды (например, альдостерон), влияют на выведение ионов натрия и хлора.
Кроме того, из специальных клеток предсердий выделен так называемый предсердный натрийуретический фактор, вызывающий выраженный натрийурез и соответственно повышающий диурез.
Установлена структура этого фактора (является пептидом) и получены его синтетические аналоги (атриопептин, аурикулин, кардионатрин).
Предсердный натрийуретический пептид (ПНП; состоит из 28 аминокислот) содержится в клетках предсердий, заполненных секреторными гранулами.
Взаимодействует со специальными рецепторами, которые связаны с мембранной гуанилатциклазой.
Их стимуляция приводит к повышению концентрации внутри клетки цГМФ.
Основные эффекты ПНП:
-повышение выведения ионов натрия Н2О;
-расслабление гладких мышц;
-повышение проницаемости сосудов.
Диуретический эффект связан с повышением фильтрации (афферентные сосуды почек расширяются, а эфферентные суживаются) и угнетением реабсорбции ионов натрия в проксимальных канальцах.
По диуретической активности этот пептид примерно в 20 раз превосходит фуросемид; действует кратковременно (10-20 мин).
77
Реабсорбция ионов кальция в дистальных канальцах контролируется паратиреоидным гормоном.
Функция почек регулируется также простагландинами.
Их эффект проявляется главным образом при воздействии сосудосуживающих веществ.
Под влиянием последних высвобождаются простагландины, вызывающие компенсаторную вазодилатацию сосудов почек.
Они могут влиять на мочеобразование не только путем увеличения кровотока в почках и, соответственно, фильтрации, но также путем увеличения выведения воды за счет снижения эффекта вазопрессина и уменьшения реабсорбции NaCl в толстом сегменте восходящей петли нефрона.
Исходя из принципов функционирования всей системы, участвующей в образовании мочи, можно выделить две основные группы мочегонных средств:
1)влияющие непосредственно на мочеобразовательную функцию почки;
2)влияющие на гормональную регуляцию мочеобразования.
В случае воздействия веществ на почку выраженное повышение диуреза достигается только при уменьшении процесса реабсорбции (ионов натрия и изоосмотических количеств воды).
Действительно, если увеличить процесс фильтрации, диурез повысится незначительно, так как 99% первичной мочи подвергается обратному всасыванию.
Вместе с тем при небольшом угнетении реабсорбции диурез значительно возрастает.
Уменьшить реабсорбцию можно путем угнетения функции эпителия канальцев (так действует большинство эффективных мочегонных средств) либо путем повышения осмотического давления в просвете канальцев.
В сосудистых клубочках фильтруется плазма крови через мембраны капилляров и капсулы нефрона со скоростью 120 мл/мин.
Через поры мембран проходит почти вся плазма крови, за исключением белков с большой молекулярной массой, веществ, связанных с белками, и липидов.
В проксимальных извитых канальцах реабсорбируется 65% ультрафильтрата — возвращаются в кровь Na+, К+, Са2+ (70 %), Мg2+ (20 — 25 %), НСО3-, фосфаты (80%), аминокислоты, глюкоза, витамины, по осмотическому градиенту всасывается вода.
Первичная моча в конечном отделе проксимальных канальцев напоминает простой раствор натрия хлорида, изоосмотический интерстициальной жидкости и плазме крови.
78
Всреднем сегменте проксимальных канальцев расположены системы секреции органических кислот (мочевая, n-аминогиппуровая кислоты, мочегонные средства, антибиотики группы β-лактамов).
Вначальном и среднем сегментах секретируются органические основания (креатинин, холин, новокаинамид).
Вмеханизмах секреции участвуют белки-транспортеры органических анионов.
Внисходящем колене петли нефрона реабсорбируется вода по осмотическому градиенту в гиперосмотический мозговой слой почки.
Первичная моча становится гиперосмотической.
Втонком сегменте восходящего колена петли происходит реабсорбция Na+, СГ и мочевины.
Втолстом сегменте восходящего колена петли реабсорбируются Na+, K+, СГ,
Са2+(20%) и Мд2+ (70 — 75%).
Первичная моча — сначала изоосмотическая, а затем, по мере продвижения по восходящему колену и всасывания ионов, приобретает гипоосмотический характер.
При этом интерстициальная жидкость мозгового слоя становится гиперосмотической, что необходимо для реабсорбции воды в нисходящем колене.
Всего в петле нефрона реабсорбируется 25% первичной мочи.
В дистальных извитых канальцах реабсорбируются Na+, Ca2+ и СГ без поступления в кровь воды, происходит секреция К+ и Н+.
Первичная моча сохраняет гипоосмотичность, возникшую в восходящем колене петли.
В реабсорбции ионов в дистальных извитых канальцах участвуют гормоны:
- минералокортикоид альдостерон повышает реабсорбцию Na+ и стимулирует секрецию К+ и Н+; - паратиреодин увеличивает реабсорбцию Са2+ через каналы апикальной мембраны и
обмен Na+/Са2+ в базолатеральной мембране.
В собирательных трубочках под влиянием вазопрессина (антидиуретический гормон) реабсорбируется вода в гиперосмотическую среду мозгового слоя почки, продолжаются зависимые от альдостерона реабсорбция Na+, секреция К+ и Н+, всасывается Мg2+ (5%).
Моча становится гиперосмотической.
