
Методические материалы для врачей и студентов / ОАМ и кала
.pdf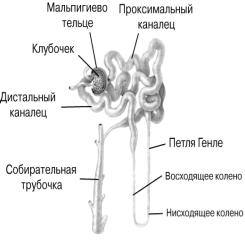
«Общеклинические анализы мочи и кала. Современные аспекты интерпретации»
Строение почек и их мочеобразовательная функция 1.1. Строение и функции почек
Почки – парный орган весом примерно 100-150 гр. Основные функции почек: выведение отходов жизнедеятельности организма, поддержание ОЦК т объема межклеточной жидкости, синтез гормонов (эритропоэтина, ренина, кальцитриола).
Расположены почки за брюшиной по обеим сторонам позвоночника на уровне ХП грудного и 1-П поясничных позвонков. В ворота почек со стороны позвоночника входят сосуды и нервы, почечные лоханки переходят в мочеточники, которые впадают в мочевой пузырь, расположенный в малом тазу. Из мочевого пузыря выходит мочеиспускательный канал.
В среднем за сутки через почки проходит около 1800 л крови, при этом вся масса крови 5-6 литров успевает пройти через почки за 5-10 мин. Нервы почек регулируют просвет кровеносных сосудов и тем самым в зависимости от потребностей организма уменьшают или увеличивают количество крови, протекающей через почки.
В строении почки выделяют 2 слоя: наружный корковый и внутренний мозговой слой, который составляет основную массу почки. Основной функциональной единицей почки является нефрон. Каждый нефрон начинается с бокаловидного расширения – капсулы Шумлянского-Боумена на поверхности коркового слоя почки.
К каждой капсуле подходит приносящая артерия, которая ветвится на сеть капилляров, образуя сосудистый клубочек, который заполняет полость капсулы Шумлянского-Боумена. Затемкапилляры собираются вместе, образуя выносящий сосуд, который после выхода из капсулы снова разветвляется на сеть капилляров. Со дна капсулы Шумлянского-Боумена начинается почечный каналец, состоящий из проксимального, дистального отдела и петли Генле.
Дистальные канальцы нефронов впадают в собирательные трубочки, пронизывающие корковый и мозговой слой почки и направляющиеся к воротам почек, через верхушки пирамид – к малым чашечкам, впадают в лоханки, в которых и собирается моча. Из почечных лоханок по мочеточнику моча поступает в мочевой пузырь, а оттуда по мочевыводящему каналу выводится во внешнюю среду.
Образование мочи происходит в 3 этапа: 1-й этап – клубочковая фильтрация и диффузия.
1
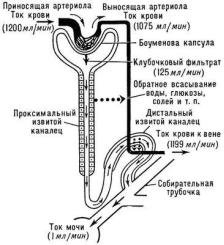
2-й этап – канальцевая реабсорбция (или обратное всасывание). 3-й этап – канальцевая секреция.
Фильтрация происходит под действием механического (фильтрационного) давления, которое создается за счет разницы в диаметрах приносящего и выносящего сосудов (диаметр приносящего сосуда примерно в 2 раза больше, чем выносящего).
Диффузия происходит за счет различной концентрации веществ по обе стороны мембраны. На прохождение молекул через клубочковый фильтр влияют размеры пор мембраны, величина молекул веществ, находящихся в плазме, электрический заряд молекул и клеток тканей, скорость кровотока и другие факторы.
Полученный клубочковый фильтрат называют первичной мочой. Клубочковый фильтрат содержит все небелковые низкомолекулярные части плазмы крови, причем в той же концентрации, что и плазма.
Канальцевая реабсорбция обеспечивается наличием в клетках почечного эпителия, выстилающего канальцы нефрона переносчиков, временно связывающихся с транспортируемыми веществами. Клетки проксимальных канальцев реабсорбируют белки, аминокислоты, витамины, различные электролиты и около 80% воды.
Все реабсорбированные в канальцах почек вещества поступают в соединительную ткань почки, окружающую почечные клубочки и канальцы, а оттуда по кровеносным сосудам возвращаются в общий кровоток.
Канальцевая секреция осуществляется почечным эпителием дистальных отделов канальцев. В просвет канальцев выделяются вещества из околоканальцевых капилляров и вещества, которые образуются непосредственно в канальцевом эпителии: это продукты азотистого обмена – мочевина, аммиак, креатинин; лекарственные препараты, яды, токсины. Благодаря секреции дистальные
канальцы осуществляют стабильность кислотно-основного |
состояния, |
|
регулируют постоянство |
водного баланса и электролитного состава внутренней |
|
среды организма, обеспечивают определенную концентрацию |
ионов К+, Nа+, |
|
Са2+, Мg2+, Сl,ֿНРО4ֿ и |
других в крови. Процессы реабсорбции |
и секреции в |
канальцах приводят к формированию конечной мочи. |
|
|
За сутки человек выделяет около 1,5 л мочи, или менее 1% количества плазмы |
||
крови, профильтровавшейся в клубочках, 99% реабсорбируется в канальцах почек и возвращается в кровоток.
2
1.2. Общий анализ мочи
Общий анализ мочи назначается для оценки, прежде всего функционального состояния почек и имеет большое диагностическое значение. Анализ включает в себя определение физических свойств, химического состава мочи, и микроскопическое изучение осадка мочи. В настоящее время определение физических свойств и химического сотава мочи проводят на анализаторах с использованием тест-полосок, позволяющих получить информацию о 8-12 параметрах мочи.
При изучении физических свойств мочи оценивают ее количество, цвет, прозрачность, плотность.
Количество мочи. У здоровых людей суточное количество мочи составляет 0,8- 2,0 л, в среднем 1500 мл. Увеличение суточного диуреза наблюдают при схождении отеков, сахарном и несахарном диабете. Уменьшение может быть связано с нарастанием отеков, поносом, рвотой, потением. Выраженное снижение диуреза – олигурия (менее 600 мл/сут), менее 50 мл/сут или отсутствие мочи-анурия.
Цвет мочи в норме соломенно-желтый (из-за пигмента урохрома), красный цвет может быть обусловлен макрогематурией или гемоглобинурией, наличием миоглобина, порфирина, лекарственных средств. Темно-желтый с зеленым и бурым оттенком обусловлен выделением билирубина при желтухе. Зеленовато-желтый - присутствие гноя в моче.Темный, черный –гемоглобинурия, алкаптонурия, меланин при меланоме, меланосаркоме. Беловатый цвет – фосфатурия или липурия.
Плотность мочи в норме 1,008 -1,025 г/л и выше. Повышение плотности наблюдают при сахарном диабете (присутствие глюкозы), заболеваниях почек (присутствие белка). Постоянно низкая плотность мочи наблюдается при несахарном диабете и ХПН.
1.3.Химическое исследование мочи
Наиболее часто в лаборатории с помощью тест-полосок определяют рН мочи, наличие белка, глюкозы, кетоновых тел, билирубина, уробилиногена, нитритов, полуколичественно оценивают содержание лейкоцитов и эритроцитов.
рН мочи обычно слабокислый, но может иметь реакцию в пределах 4,5 -8,0. Снижение рН наблюдается при ацидозе, гипокалиемии, обезвоживании, сахарном диабете. Повышение характерно для алкалоза, гиперкалиемии, при растительной диете.
Белок в моче. У здоровых людей белок в моче отсутствует или его концентрация менее 0,002 г/л. Появление белка в моче – протеинурия. Для установления точной концентрации обнаруженного белка лаборатория использует количественные методы исследования.
Физиологическая протеинурия – случаи временного появления белка в моче, не связанные с заболеваниями (после приема белковой пищи, после сильного физического напряжения, эмоционального переживания, эпилептического приступа, юношеская протеинурия).
Патологическая протеинурия – симптом заболевания. По механизму развития различают почечные и внепочечные протеинурии (пре- и постренальные). Внепочечные протеинурии наблюдают при циститах, пиелитах, простатитах, уретритах, вульвовагинитах. Величина таких протеинурий редко превышает 1 г/л.
3
Почечная протеинурия чаще всего связана с повышенной проницаемостью гломерул, ее наблюдают при гломерулонефритах, пиелонефритах, нефропатии беременных, лихорадочных состояниях, анемии, гипертонической болезни.
Глюкоза в моче в норме отсутствует.
Кетоновые тела в моче в норме отсутствуют. Причиной кетонурии может быть декомпенсация сахарного диабета типа 1, прекоматозные состояния, длительное голодание, алкогольная интоксикация.
Билирубин в моче в норме отсутствует. Билирубинурию наблюдают при паренхиматозной или обтурационной желтухе.
Уробилиноген в моче в норме до 10 мг/л. Выявление уробилинурии в клинической практике имеет значение для выявления поражений паренхимы печени, для дифференциальной диагностики желтухи.
Причинами повышенного выделения с мочой уробилиногена может быть повышение катаболизма гемоглобина, внутрисосудистый гемолиз, анемии, увеличение образования уробилиногена в ЖКТ при энтероколите, илеите, увеличение образования и реабсорбции уробилина при холангитах, нарушения функций печени, сердечная и печеночная недостаточность, цирроз печени, тромбоз, обструкция почечной вены.
Лейкоциты в моче в норме отсутствуют. Лейкоцитурия наблюдается при воспалении почек, нижних отделов мочевого тракта, характерный признак пиелонефрита, цистита, уретрита, камней в мочеточнике.
Эритроциты в моче. Физиологическая микрогематурия составляет до 3 эритроцитов в 1 мкл мочи (в п.з. при микроскопии). Гематурия (свыше 5 эритроцитов в 1 мкл мочи) – патологический признак. Основные причины гематуриипочечные и урологические заболевания, камни, опухоли, гломеруло- и пиелонефрит, инфекции мочевого тракта, артериальная гипертензия, системная красная волчанка.
Ложноположительные результаты на обнаружение крови в моче могут наблюдаться при употреблении в пищу свеклы, пищевых красителей, больших доз витамина С, приеме лекарственных средств (ибупрофен, сульфометаксозол, нитрофурантоин, рифампицин, леводопа, хинин, пиридиум), при менструации.
Гемоглобин в моче в норме отсутствует. Гемоглобинурия может наблюдаться при тяжелой гемолитической анемии, отравлениях, сепсисе, ожогах, тяжелых физических нагрузках.
1.4.Анализ мочи по Зимницкому
Анализ мочи по Зимницкому позволяет исследовать концентрационную функцию почек. Не требуется специальной подготовки пациента, фиксируется лишь объем выпитой жидкости. Начиная с 6 утра каждые три часа пациент собирает мочу в отдельные стаканчики, всего 8 порций. В лаборатории определяют объем мочи, плотность, суточный, дневной, ночной диурез.
Референтные показатели мочи при этом исследовании: -суточный диурез 0,8-2,0 л (65-80% выпитой жидкости);
-значительное колебание количества мочи в течение суток в отдельных порциях
(40-300 мл) и плотности (1,008-1,025 г/л);
-дневной диурез преобладает над ночным 2:1; -плотность хотя бы в одной порции не менее 1,020-1,022 г/л.
4
Низкая плотность мочи, несмотря на перерывы в приеме пищи и жидкости, свидетельствует о нарушенной концентрационной функции почек, незначительные колебания плотности (колебания не превышают 0,007 г/л), несмотря на прием жидкости, свидетельствует об утрате способности к разведению.
Изостенурия - отсутствие колебаний плотности мочи в течение суток свидетельствует о почечной недостаточности. Низкая плотность мочи с малыми колебаниями в течение суток встречается при несахарном диабете.
1.5.Анализ мочи по А.З. Нечипоренко
Анализ мочи по Нечипоренко используют для определения содержания в моче лейкоцитов, эритроцитов, цилиндров. Для исследования берут разовую среднюю порцию утренней мочи (10-15 мл). Референтные величины в моче: эритроциты –до 1000 в 1 мл мочи, лейкоциты – до 2000 в 1 мл, цилиндры –до 20 в 1 мл мочи.
Исследование применяют с целью выявления скрытой лейкоцит- и гематурии, для дифференциальной диагностики гломеруло- и пиелонефритов.При хроническом пиелонефрите отмечают значительное увеличение лейкоцитов в суточной моче и преобладание содержания лейкоцитов над эритроцитами. У больных гломерулонефритами эритроциты в моче преобладают над лейкоцитами.
1.6. Микроскопическое исследование осадка мочи
Подготовка мочи к микроскопии
Мочу смешивают для равномерного распределения осадка. В центрифужную пробирку наливают 10 мл мочи, центрифугируют 5-7 минут при 1500-2000 об/мин. Удаляют надосадочную жидкость, каплю осадка наносят на предметное стекло и покрывают покровным.
Условия микроскопии
Сначала микроскопируют под малым увеличением (окуляр х7, объективх8), а затем под большим увеличением 7х40 (без иммерсии). Конденсор опущен, диафрагма слегка сужена.
Различают элементы организованного и неорганизованного осадка мочи. Элементы организованного осадка – эритроциты, лейкоциты, эпителий, цилиндры (слепки почечных канальцев), неорганизованного – кристаллические и аморфные соли. Иногда по внешнему виду осадка можно судить о его характере. Плотные осадки – это осадки солей. Белый осадок – аморфные фосфаты, розовый осадок – ураты. Рыхлые осадки – это осадки форменных элементов: белый осадок – лейкоциты, бурый – эритроциты.
В моче здорового человека под микроскопом обнаруживают единичные эритроциты, 0-2 лейкоцита, 0-3 эпителиальные клетки, до 2000 бактерий на мл мочи. Цилиндры отсутствуют.
Неизмененные эритроциты имеют вид небольших круглых образований,слегка желтоватых или бесцветных, зернистости не имеют.
Измененные эритроциты могут быть звездчатой формы, сморщенные или разбухшие, потерявшие пигмент, с тонкой оболочкой в виде колец (теней) эритроцитов.
За эритроциты могут быть приняты дрожжевые грибки или кристаллы оксалатов круглой формы. Дифференцировать помогает следующие признаки:
1)грибки чечевичной формы, почкующиеся;
2)оксалаты обычно разной величины – от очень мелких до
5
крупных и по-разному преломляющие свет;
3) прибавление к препарату капли слабой 5% уксусной кислоты вызывает гемолиз эритроцитов с образованием бесцветных колец, в то время, как грибки и оксалаты не изменяются.
Кровь в мочу попадает из почек и мочевыводящих путей, Наличие ее может быть обусловлено воспалительными или опухолевыми процессами, продвижением камней. Эритроциты встречаются при остром гломерулонефрите, при острой почечной недостаточности, при травме,инфаркте, туберкулезе почки.
Лейкоцитурия – более 5 лейкоцитов в п.з. микроскопа.
Лейкоциты имеют вид небольших серых зернистых клеток округлой формы.
Вмоче здорового человека встречаются единичные лейкоциты в поле зрения:
-у женщин 1-2 в п/зр
-у мужчин 0-2 в п/зр
Взависимости от реакции мочи лейкоциты имеют различный вид – в кислой моче они зернистые, круглые с дольчатым ядром; в щелочной моче – лейкоциты набухают, увеличиваются в размере и могут разрушаться.
-инфекционная лейкоцитурия (бактериальные воспалительные процессы
мочевого тракта); пиурия соответствует содержанию лейкоцитов 60 и более в п.з. микроскопа.
-асептическая лейкоцитурия наблюдается при гломерулонефрите, амилоидозе, хроническом интерстициальном нефрите.
Цилиндрурия – первый признак реакции почек на общую инфекцию, интоксикацию или изменения в самих почках.
Гиалиновые цилиндры состоят из белка, попадающего в мочу при застойных явлениях или воспалительных процессах. Имеют нежные контуры, прозрачны, при ярком освещении плохо заметны, различной длины и ширины. Образуются из свернувшегося белка, встречаются при всех видах альбуминурий. Появляются в моче при заболеваниях почек, Могут появляться после усиленного занятия спортом, после длительного купания, при охлаждении, после усиленной физическойнагрузки.
Эпителиальные цилиндры – слущивающиеся и склеивающиеся друг с другом клетки канальцев. Их наличие указывает на патологические процессы в почках.
Почечный эпителий. Эпителий канальцев почек, чуть больше лейкоцитов, округлой формы. Ядро крупное круглое, но в некоторых клетках может быть не видно, клетки лежат иногда изолировано, частично скоплениями. В нормальной моче клетки почечного эпителия не обнаруживаются. Появляются в моче при нефритах, в большом количестве – при нефрозах, инфекционных заболеваниях, гломерулонефритах, нефротическом синдроме.
Плоский эпителий. Многоугольной или округлой формы клетки с одним небольшого размера ядром стабильной незернистой цитоплазмой. Клетки плоского эпителия попадают в мочу из влагалища и мочеиспускательного канала. В моче мужчин обычно встречаются отдельные экземпляры эпителий, в то время, как в моче женщин плоский эпителий обнаруживается в большом количестве и располагается отдельно, скоплениями, пластами. Обнаружение в моче плоского эпителия диагностического значения не имеет.
Клетки переходного эпителия. Имеют различную форму (полигональные, хвостатые, цилиндрические,округлые) с крупным ядром. Клетки выстилают слизистую оболочку мочевого пузыря, мочеточников, почечных лоханок. В нормальной моче встречаются единичные клетки, их количество увеличивается при воспалении мочевого пузыря, мочеточников, почечных лоханок, новообразованиях в мочевыводящих путях.
6
Зернистые цилиндры образуются при наличии в эпителиальных клетках выраженной дегенерации. Имеют более резкие контуры, непрозрачны, часто короткие и толстые, с перехватами, состоят из плотной зернистой массы, образуются из распавшихся клеток почечного эпителия или распавшегося на глыбки белка. Встречаются при острых и хронических нефритах, нефрозах, застойной почке.
Восковидные цилиндры появляются при тяжелом поражении паренхимы почек. Крупные, длинные, широкие, серовато-желтоватого цвета, резко контурированные, однородной структуры. Встречаются при тяжелых хронических заболеваниях почек: нефрозах, нефросклерозах, амилоидозе, тяжелых интоксикациях.
Эритроцитарные цилиндры образуются из скоплений эритроцитов, их наличие свидетельствует о почечном происхождении гематурии.
Гемоглобиновые цилиндры - Образования желто-коричневого, желтобурого цвета с мелкой зернистостью, похожие на зернистые цилиндры. Образуются из свернувшегося гемоглобина, встречаются при остром геморрагическомнефрите.
Цилиндроиды по своему внешнему виду напоминают гиалиновые цилиндры. Они такиеже прозрачные, но более длинные, один конец их закруглен, а другой – расщеплен или вытянут в виде нити. Образуются из слизи, могут встречаться в нормальной моче.
Бактериурия – не является достоверным свидетельством воспалительного процесса в мочевыводящей системе. Косвенным признаком наличия воспалительного процесса в мочевых органах может быть наличие 100 тыс. микробных тел в 1 мл мочи. При микроскопии – подвижная кокковая флора или подвижные палочки различных размеров.
1.7. Неорганизованные осадки кислой мочи
Неорганизованный осадок состоит из солей и кристаллических образований, встречающихся в нормальной и патологической моче.
Неорганизованные осадки мочи не имеют большого диагностического значения, так как зависят от характера питья и питания, состояния водносолевого обмена.
Аморфные ураты. Состоят из аморфных мочекислых солей натрия, калия, магнезии и кальция. Осадок уратов обычно в виде небольших бесформенных кристаллов, обильный, окрашен в кирпично-красный, желтый либо оранжевый цвет, напоминает «песок». Ураты растворяются при нагревании. Обильное количество уратов в моче появляется обычно при лихорадке, болезнях сердца и почек, при лейкозах, при мочекислом диатезе. Ураты появляются часто также в моче здоровых людей после сильного физического напряжения, после сильной испарины.
Кристаллы мочевой кислоты. Выделяются часто в виде ярко-желтого песка на дно сосуда в большом количестве при мочекислом диатезе. Под микроскопом кристаллы мочевой кислоты обычно имеют форму бочонка, точильных камней, расположенных крестообразно, ромбов, шестиугольной призмы. Изредка кристаллы мочевойкислоты имеют вид гимнастических гирь, розеток, пучков, снопов.
Щавелевокислая известь – оксалаты. Встречаются, как в кислой, так и в нейтральной среде и щелочной моче. Имеет форму почтовых конвертов, хорошо преломляет свет. Окраска – зеленовато-желтая. Размеры кристаллов различны.
1.8. Неорганизованные осадки щелочной мочи
Аморфные фосфаты. Имеют вид аморфной бесцветной массы, состоящей из
7
мелких зернышек. Очень похожи на ураты. Осадок фосфатов при нагревании увеличивается, чем отличается от уратов, которые при нагревании растворяются. Фосфаты легко растворяются в уксусной кислоте и не растворяются в едкой щелочи.
Углекислая известь. Под микроскопом имеет вид бесцветных, большей частью аморфных,реже кристаллических зернышек различной величины. Иногда эти зернышки расположены в виде друз либо кучками, иногда они принимают вид гимнастических гирь, барабанных палочек. Углекислая известь образует изредка на поверхности мочи блестящую пленку. Углекислая известь легко растворяется в уксусной кислоте.
Кислый мочекислый аммоний. Осадок окрашен в желто-бурый цвет. Под микроскопом имеет вид отдельных и расположенных группами шариков, окрашенных в бурый цвет. Чаще кристаллы имеют шиповидные выросты.
Трипельфосфаты. Под микроскопом имеет вид бесцветных кристаллов различной величины, формой напоминающие гробовые крышки, бородки пеа, листья папоротника. Трипельфосфаты обычно встречается в щелочной моче, хорошо растворяются в слабой уксусной и соляной кислотах. Встречаются в свежей моче при циститах.
Фосфорнокислая магнезия. Эта соль встречается в осадке щелочной мочи редко. Она имеет вид удлиненных, сильно преломляющих свет ромбических пластинок различнойвеличины. Фосфорнокислая магнезия в отличии от гипса, растворяется легко в уксусной кислоте, в щелочах не растворяется.
1.9. Патологические осадки мочи
При тяжелых поражениях печени, глубоких нарушениях обмена веществ в моче могут появиться кристаллы холестерина, лейцина, тирозина, цистина, билирубина, гиппуровая кислота.
Холестерин. В виде тонких, прозрачных, прямоугольных пластинок с обломанным углом. Напоминают битые покровные стекла.
Гиппуровая кислота. В виде бесцветных ромбических призм, расположенных поодиночке или группами
Сернокислая известь. Имеет вид тонких со срезанными концами длинных призм, расположенных в виде розеток или одиночно.
Билирубин. Имеет вид красно-бурых зернышек, ромбических призм, погруженных чаще всего в слизь, в эпителий, в лейкоциты. Билирубин появляется в осадке мочи редко, при желтухе, карциноме печени, раке мочевого пузыря, нефрите.
Гемоглобин. Кровяной пигмент – гемоглобин – бывает в осадке мочи при гемоглобинурии в виде бурых зернышек, бурых глыбок, свободно лежвщих либо включенных в мочевые цилиндры - цилиндры из красящего вещества крови.
Индиго. В результате гниения в кишечнике белковых веществ, в мочевом осадке изредка наблюдается индиго - иглообразные, ромбические либо глыбообразные кристаллы темно-синего цвета.
8
Микроскопическая картина организованных
и неорганизованных осадков мочи
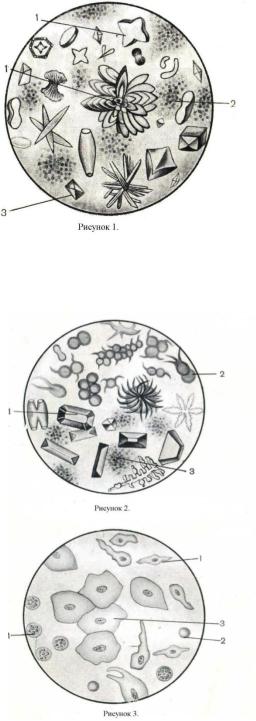
Рисунок 1. Неорганизованные осадки мочи.
1- кристаллы мочевой кислоты, 2 -аморфные ураты, 3 - оксалаты.
Рисунок 2. Неорганизованные осадки мочи.
1 – кристаллы трипельфосфата,
2 - кислый мочекислый
3 - аморфные фосфаты.
Рисунок 3. Организованные осадки мочи.
1– полиморфный эпителий, 2 – эритроцит, 3 -плоский эпителий 4 – лейкоциты.
9
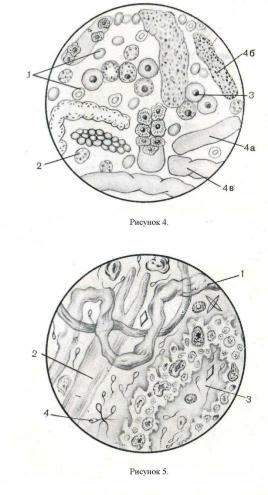
Рисунок 4. Организованные осадки патологической мочи
1– выщелоченные эритроциты,
2 –лейкоциты, 3 – почечный эпителий, 4– цилиндры: а – гиалиновые, б –зернистые, в – восковидные.
Рисунок 5. Прочие осадки мочи
1 – слизь,
2– цилиндроиды,
3- уретральные нити,
4- сперматозоиды
10
