

ЕНДОКРИННА СИСТЕМА |
РОЗДІЛ IX |
|
Перебіг захворювання середньої тяжкості характеризується вираженими емоційними і вегетативними порушеннями, тахікардією — 100—120 серцевих скорочень за 1 хв. При цьому може спостерігатися недостатність кровообігу І— IIA стадії. Основний обмін у межах (+31) — (+60) %.
Розвиток тяжкої форми дифузного токсичного зоба характеризується вираженими й у більшості випадків незворотними змінами у внутрішніх органах. Відзначається тахікардія — понад 120 серцевих скорочень за 1 хв. При цьому часто виникає миготлива аритмія з недостатністю кровообігу. Основний обмін перевищує +60 %.
Гіпотироз
Гіпотироз (hypothyreosis) — захворювання, спричинене зниженням або повною відсутністю функції щитоподібної залози. Тяжку форму гіпотирозу ще називають мікседемою. Розрізняють первинний гіпотироз, що є наслідком ушкодження щитоподібної залози, і вторинний, зумовлений недостатньою продукцією тиротропіну або тироліберину (гормони аденогіпофіза).
Захворювання виникає переважно в жінок. Уроджена функціональна недостатність щитоподібної залози проявляється кретинізмом. Набутий гіпотироз частіше є наслідком струмектомії (видалення частини щитоподібної залози з приводу зоба або пухлини), запальних процесів у залозі, опромінення її Х-променями, лікування радіоактивним йодом (131І). Має значення недостатність йоду в ендемічній щодо зоба місцевості, а також тривале застосування тиростатичних препаратів. У анамнезі хворих на вторинний гіпотироз привертають увагу дані про наявність пухлин, інфекційних уражень гіпофіза і проміжного мозку.
Клінічна картина. Спостерігаються загальна слабість, сонливість, апатія, зниження пам’яті, мерзлякуватість, набряки, випадання волосся, сухість шкіри, закрепи, збільшення маси тіла.
Захворювання розвивається поволі, хворий не завжди може розповісти про його початок. Під час загального огляду (мал. 182, кольорова вклейка) виявляють блідість, набряклість і жовтуватий відтінок шкірних покривів, особливо обличчя, відзначають сповільнення мовлення, зниження слуху, низький і хриплий голос. Шкіра щільна, складки на ній не виражені. Риси обличчя грубі, повіки набряклі, довкола очей утворюються так звані подушечки. Відзначається набряк слизової оболонки та язика, що заповнює всю ротову порожнину й інколи не поміщається в ній. Температура шкіри знижена, спостерігаються її сухість, гіперкератоз і лущення. Відзначаються зроговіння і стовщення епідермісу, особливо на колінах і ліктях, ламкість нігтів, випадання волосся, брів, з боку м’язової системи — міастенія.
Щодо внутрішніх органів, то насамперед відбуваються зміни з боку серцевосудинної системи у 80 % хворих. Відзначається брадикардія, іноді до 40 серцевих скорочень за 1 хв. Межі серця зміщені назовні, серцеві тони ослаблені
501

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
внаслідок випоту муцину в перикардіальну сумку, пульс слабкого наповнення і напруження. НА ЕКГ зниження вольтажу, зменшення зубця Р, подовження інтервалу Р—Q, зниження інтервалу S—Т, сплощення зубця Т. Унаслідок зниження скоротливої функції міокарда і брадикардії зменшуються серцевий викид, швидкість течії крові і об’єм циркулюючої крові. На цьому тлі часто розвивається серцева недостатність. З іншого боку, зниження рівня тироїдних гормонів призводить до пригнічення окисно-відновних процесів. Порушення обмінних процесів у міокарді та муциновий набряк м’язових волокон й інтерстиціальної тканини серця є причиною специфічної дистрофії міокарда, що називається мікседематозне серце. Після приєднання гіперліпідемії, гіперхолестеринемії, підвищення зсідання крові розвивається ішемічна хвороба серця, мозку тощо.
Унаслідок гіпоплазії слизової оболонки шлунка виникають анорексія та ахлоргідрія. Знижуються тонус і моторна функція травного тракту, а також жовчних шляхів, що характеризується метеоризмом, закрепами.
Зміни з боку нервової системи характеризуються зниженням пам’яті, повільністю рухів, апатією, сонливістю, депресією, іпохондрією, часом можуть виникати тривожно-депресивні стани, реактивні психози. З боку периферичної нервової системи спостерігають порушення функції черепномозкових нервів — появу патологічних рефлексів, анізорефлексію; з’являються ознаки радикуліту, поліневриту.
Змінюється функція ендокринних органів, що проявляється зниженням гормональної активності кори надниркових і статевих залоз.
Класифікація захворювання. Виокремлюють легку, середньої тяжкості і тяжку форми гіпотирозу. Легка форма характеризується повільністю рухів, набряклістю обличчя, брадикардією. Артеріальний тиск у межах норми, межі серцевої тупості не змінені. Основний обмін знижується до –20 %. Уміст загального тироксину дещо знижений. Гіпотироз середньої тяжкості характеризується вираженою симптоматикою. У хворих апатія, депресія, виражена пастозність, брадикардія, пульс до 50 за 1 хв, зміщення меж серцевої тупості назовні і зниження артеріального тиску (не завжди). Основний обмін знижений від –20 до –40 %. Значно знижений рівень загального тироксину. Тяжка форма відзначається вираженими симптомами і наявністю ускладнень. При цьому розвивається значна брадикардія. З розвитком недостатності кровообігу межі серця зміщуються назовні, збільшується об’єм внутрішніх органів. Основний обмін нижче –40 %. Значно зменшена кількість загального тироксину. Можлива поява ознак гіпотиреоїдної коми.
Окрім первинного гіпотирозу (мікседеми) відзначають вторинний гіпофізарний гіпотироз, що характеризується симптомами зниження функції надниркових, статевих залоз, причому терапія тироксином погіршує стан хворого, оскільки гальмує активність тиротропіну, вироблення якого зменшене.
Гіпотироїдна кома характеризується непритомністю, вираженою гіпотермією, брадикардією, артеріальною гіпотензією, олігурією. Розвивається зазвичай
502

ЕНДОКРИННА СИСТЕМА |
РОЗДІЛ IX |
|
у нелікованих чи недостатньо лікованих хворих, найчастіше в жінок похилого віку. Вищеназвані симптоми виникають унаслідок глибоких розладів обмінних процесів у тканині головного мозку, зниження мозкового кровообігу і церебральної гіпоксії. Виникнення гіпотироїдної коми провокують травми, інфекції, крововтрати.
Цукровий діабет
Цукровий діабет (diabetes mellitus) — ендокринно-обмінне захворювання, в основі якого лежить абсолютний або відносний дефіцит інсуліну, що зумовлює порушення всіх ланок обміну речовин. За визначенням експертів ВООЗ, цукровий діабет — стан хронічної гіперглікемії, що розвивається внаслідок впливу багатьох як екзогенних, так і генетичних чинників.
Серед ендокринних захворювань цукровий діабет становить 60—70 %, частіше спостерігається в осіб віком 40 років і старших.
Етіологія і патогенез. Відповідно до причини виникнення виокремлюють цукровий діабет І типу і цукровий діабет ІІ типу.
Цукровий діабет І типу виникає в осіб молодого віку і є наслідком переважно органічного ураження інсулінових острівців підшлункової залози (Лангерганса), що призводить до зменшення або повного припинення продукції ними інсуліну. Крім цього, цукровий діабет може виникати внаслідок біосинтезу інсуліну аномальної будови. Перебіг цукрового діабету І типу переважно тяжкий.
Цукровий діабет ІІ типу виникає внаслідок порушення чутливості тканин до інсуліну. Супроводжується переважно гіперінсулінемією, ожирінням і має спадкову залежність. Перебіг може бути різним — від легкого, що потребує лише корекції харчування, до тяжкого, що вимагає регулярного введення інсуліну.
Незалежно від патогенетичних механізмів інсулінова недостатність призводить до розладів усіх видів обміну, передусім вуглеводного. Дефіцит інсуліну в організмі призводить до зниження проникності клітинної мембрани для глюкози в м’язовій і жировій тканинах, гальмування процесів фосфорилювання і окиснення глюкози, порушення синтезу глікогену, сповільнення перетворення вуглеводів на жири, посиленого виділення глюкози з печінки в кров і підвищеної продукції її з амінокислот та жирів. Усі ці порушення утилізації вуглеводів тканинами зумовлюють появу гіперглікемії — головного симптому цукрового діабету. Унаслідок вуглеводного голоду в тканинах зменшується синтез білків, пришвидшується розпад їх з утворенням азотистих шлаків. Знижується ліпогенез і активується ліполіз із накопиченням в організмі недоокиснених продуктів жирового обміну, насамперед кетонових тіл (ацетооцтова і β-оксимасляна кислоти, ацетон), що призводить до кетоацидозу.
Оскільки зменшується процес окисного фосфорилювання глюкози, то активується анаеробний шлях розщеплення її з утворенням у тканинах підвищеної
503

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
кількості молочної кислоти (гіперлактацидемія), що також призводить до збільшення ацидозу.
Підвищення рівня глюкози в крові вище від ниркового порога (9,9 ммоль/л) супроводжується виділенням її із сечею — глюкозурією.
Клінічна картина. Характерними для хворих на цукровий діабет є скарги на відчуття спраги (полідипсія), сухість у роті, збільшений діурез (поліурія), підвищений апетит, зменшення маси тіла, зниження працездатності, загальну слабість, свербіж шкіри.
Під час лабораторного дослідження у хворих з вираженими формами цукрового діабету виявляють гіперглікемію і глюкозурію. При діабеті легкої форми зазвичай під час компенсації (за умови обмеженого споживання вуглеводів) рівень глюкози в крові натще може не перевищувати нормальні показники. Така форма цукрового діабету діагностується на підставі виявлення діабетичного типу проб із навантаженням глюкозою. Для цього у хворого, який перебуває на звичайній дієті, уміст глюкози в крові досліджують 3—4 рази на добу (глікемічний профіль). Більш інформативним є визначення глікемічної кривої після навантаження глюкозою, про що йшлося раніше.
Під час огляду, найчастіше в юнаків і дівчат, можна виявити рум’янець на щоках і підборідді, зумовлений розширенням капілярів шкіри (rubeosis diabetica). Шкіра у хворих на діабет суха, зі зморшками, тургор її знижений. Нігті стовщені, спостерігається піднігтьовий гіперкератоз. Нерідко, особливо до лікування, на шкірі видно розчухи, пустули, фурункули, карбункули, ознаки гангрени нижніх кінцівок, глибокі виразки на стопах (діабетична стопа; мал. 183, кольорова вклейка). У жінок часто відзначаються гіперемія, набряк слизової оболонки статевих органів. На шкірі часто утворюються ксантоми як наслідок гіперліпемії, на долонях і підошвах шкіра жовтуватого забарвлення, що зумовлено порушенням перетворення в печінці каротину (провітаміну А) на вітамін А (ретинол) і накопиченням каротину в шкірі. Часом спостерігається відсутність волосяного покриву, особливо на кінцівках. Характерним для цукрового діабету є ураження ясен (пародонтоз), зубів (карієс), слизової оболонки ротової порожнини (стоматит).
У хворих на цукровий діабет І типу частіше зменшується маса тіла і настає астенічний тип будови тіла. Для хворих старшого віку, у яких діабет ІІ типу, більш характерне ожиріння. Особливість такого ожиріння — його диспластичний характер; відкладання жиру переважно у верхній частині тулуба, що пов’язано з підвищенням глюкокортикоїдної функції надниркових залоз.
При довготривалому декомпенсованому цукровому діабеті відбуваються зміни в кістково-м’язовій системі: атрофія м’язів, особливо нижніх кінцівок, остеопороз кісток і хребців, ураження суглобів (деформівний остеоартроз) і хребта (спондилоартроз).
В основі ураження серцево-судинної системи лежать генералізовані дегенеративні зміни судин (діабетична ангіопатія), насамперед капілярів і артеріол
504

ЕНДОКРИННА СИСТЕМА |
РОЗДІЛ IX |
|
(діабетична мікроангіопатія), а також метаболічні порушення в міокарді (діабетична кардіоміопатія). У молодому віці переважають мікроангіопатії, а у хворих віком 40 років і старших — макроангіопатії в комбінації зі швидко прогресивним атеросклерозом артерій. У цих хворих найчастіше виникають атеросклеротичні зміни у вінцевих артеріях з відповідною клінічною картиною ішемічної хвороби серця (стенокардія, інфаркт міокарда, кардіосклероз). Діабетичні дегенеративні й атеросклеротичні зміни артерій нижніх кінцівок є причиною розвитку гангрени їх. У хворих на цукровий діабет розвиваються мікроангіопатії, які часто поєднуються з ураженням нервових закінчень (поліневрит); при цьому в кінчиках пальців виникають відчуття повзання мурашок, заніміння, поколювання, інші прояви порушення чутливості (парестезія). Окрім змін у периферичній нервовій системі (діабетична периферична нейропатія) відзначаються функціональні розлади її центральних відділів, що проявляється дратівливістю, болем голови, порушенням сну, емоційною лабільністю (діабетична енцефалопатія).
Нерідко у хворих на цукровий діабет унаслідок зниження захисних механізмів розвиваються захворювання органів дихання, зокрема бронхіт, пневмонія, які можуть ускладнюватися пневмосклерозом. На тлі цукрового діабету нерідко розвивається туберкульоз легень, часто з атиповим перебігом.
При цукровому діабеті спостерігаються ураження органів травлення, часто виникають пародонтоз, альвеолярна піорея. Порушується секреторна і моторна функція травного тракту, причому найчастіше знижується кислотоутворювальна функція, що проявляється такими диспепсичними явищами, як анорексія, нудота, блювання. Виникають розлади функції кишок, переважно у вигляді проносу з креатореєю і стеатореєю. У хворих на цукровий діабет часто розвивається хронічний панкреатит. Своєю чергою часто панкреатит із наступним фіброзом підшлункової залози може спричинювати цукровий діабет. При цукровому діабеті зазвичай виникають порушення обмінних процесів у печінці — діабетичний гепатоз, жирова дистрофія, іноді з розвитком цирозу.
Нирки ушкоджуються внаслідок ураження їхніх артеріол і артеріолосклерозу. Також уражуються капіляри ниркових клубочків (діабетична нефропатія). При діабетичній нефропатії виникають протеїнурія, мікрогематурія, циліндрурія, підвищується артеріальний тиск, можуть з’являтись набряки. У канальцях відкладаються глікоген, жир і продукти метаболізму, що призводить до помітної протеїнурії і гіпоальбумінемії, розвитку нефротичного синдрому. Діабетична нефропатія в нефросклеротичній стадії призводить до хронічної ниркової недостатності, при якій окрім артеріальної гіпертензії і анемії відбувається підвищення рівнів залишкового азоту, сечовини і креатиніну. У 50 % хворих на цукровий діабет спостерігається інфекція сечових шляхів і розвиваються цистит, пієліт та пієлонефрит.
Одним із проявів діабетичної мікроангіопатії є ретинопатія (ураження судин сітківки з розвитком мікроаневризм, наявністю ділянок сполучної тканини, крововиливів), унаслідок якої настає зниження гостроти зору, а згодом навіть його втрата. Нерідко розвивається катаракта, особливо в осіб старшого віку.
505

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Класифікація. Цукровий діабет ІІ типу розвивається повільно й малопомітно. У дітей та осіб молодого віку початок його може бути гострим, навіть у вигляді преабо коматозного стану. Розрізняють легку, середньої тяжкості і тяжку форму цукрового діабету. Перебіг діабету переважно прогресивний з розвитком тяжких генералізованих судинних уражень. Окрім того, діабет може бути в стадії компенсації і декомпенсації.
Лікування. Головним завданням під час лікування цукрового діабету є компенсація порушених обмінних процесів, об’єктивними показниками якої є нормоглікемія і відсутність глюкози в сечі.
Обов’язковим у лікуванні цукрового діабету є дотримання дієти № 9 за М.І. Певзнером, яка передбачає вилучення вуглеводів, що легко засвоюються, і обмеження вуглеводів взагалі, значне обмеження жирів тваринного походження. Для підсолодження продуктів використовують замінники цукру, серед яких перевагу надають фруктозі.
Хворі на діабет І типу переважно потребують замісної інсулінової терапії з використанням інсулінів короткої і пролонгованої дії. Дозується інсулін в одиницях дії (в 1 мл є 40 одиниць інсуліну). Для введення використовують тільки спеціальні інсулінові шприци, шкала яких градуйована в одиницях.
Уразі лікування хворих з легкою формою діабету ІІ типу замісну терапію інсуліном чи іншими протидіабетичними засобами не застосовують, а обмежуються дієтичним режимом. Хворі на цукровий діабет ІІ типу середньої тяжкості повинні на тлі дієтотерапії систематично отримувати пероральні протидіабетичні засоби [похідні сульфанілсечовини: глібенкламід (манініл), гліклазид (діамікрон), глюренорм (гліквідон); бігуаніди: адебіт, буформін, метформін тощо]. У разі правильно дібраного лікування виражені ускладнення не виникають. Тяжка форма цукрового діабету ІІ типу потребує інсулінотерапії.
Уразі необхідності хворим призначають симптоматичну терапію — судинорозширювальні препарати, гепатопротектори, холестеринзнижувальні засоби, вітаміни тощо.
506

К²СТКОВО-М’ЯЗОВА СИСТЕМА. ПАТОЛОГ²Я... |
РОЗДІЛ Х |
|
Розділ Х К²СТКОВО-М’ЯЗОВА СИСТЕМА. ПАТОЛОГ²Я
СПОЛУЧНО¯ ТКАНИНИ. АЛЕРГОЗИ
Ураження кістково-м’язової системи і патологія сполучної тканини можуть бути як первинними, так і вторинними, що розвиваються на тлі обмінних, ендокринних та інших захворювань. Серед системних уражень сполучної тканини, кісток, суглобів, м’язів особливу групу становлять так звані колагенові хвороби (група хвороб із запальним ураженням сполучної тканини та її похідних), у розвитку яких провідну роль відіграють імунні та аутоімунні порушення. У класифікації ВООЗ колагенові хвороби називаються системними захворюваннями сполучної тканини. До них належать системний червоний вовчак, системна склеродермія і дерматоміозит.
МЕТОДИ ДОСЛ²ДЖЕННЯ
Розпитування
Скарги
Найчастіше хворі скаржаться на біль у суглобах, хребті або м’язах, ранкову скутість рухів, м’язову слабкість, підвищення температури тіла. Важливо деталізувати особливості болю в суглобах, ураження тієї чи тієї групи суглобів. Так, ураження дрібних суглобів кистей і стоп з болючістю під час рухів та пальпації їх більш характерно для ревматоїдного артриту. У разі прогресування хвороби можна спостерігати чітку деформацію суглобів, утруднення рухів у них і навіть анкілози. Біль у суглобах часто посилюється вночі, під час вологої погоди та на холоді, а вранці хворі відзначають скутість рухів.
При деформівному остеоартрозі частіше уражуються великі суглоби, переважно тазового пояса та професійно переобтяжені суглоби. У хворих на деформівний остеоартроз біль виникає під час навантаження на хворий суглоб і посилюється увечері.
«Летючість» ураження переважно великих суглобів характерна для ревматичного поліартриту. Усі зміни в суглобах і навколосуглобових тканинах зникають після стихання активного ревматичного процесу.
Раптова поява уночі або під ранок сильного болю, частіше у великому пальці стопи — у його плеснофаланговому зчленуванні, припухання суглоба, почервоніння шкіри над ним, яка стає гарячою, дуже характерно для гострого подагричного нападу, спричиненого порушенням обміну пуринів у організмі.
507

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Біль у хребті з прогресивним зменшенням його гнучкості властивий для анкілозуючого спондилоартриту — хвороби Бехтерева.
Нерідко домінуючою скаргою є біль у м’язах, постійний, ниючий при міозиті або розриваючий при періоститі, фасціїті. Біль у литкових м’язах під час ходьби може відзначатися при атеросклерозі й облітерувальному ендартериті артерій нижніх кінцівок, у хворих на цукровий діабет у стадії декомпенсації.
Різкий біль, переважно у проксимальних м’язах кінцівок, що супроводжується вираженою слабкістю в них, через що хворі не спроможні підняти ногу, руку, іноді в поєднанні з порушенням ковтання, дихання, є ознакою дерматоміозиту.
М’язовий біль може також виникати при трихінельозі, цистицеркозі, а також міозиті інфекційного, професійного і травматичного походження.
Важливо визначити локалізацію, інтенсивність, характер і тривалість болю. Часто хворі скаржаться на підвищену мерзлякуватість ніг, що буває в разі недостатності кровопостачання нижніх кінцівок при серцевій недостатності, системних васкулітах, атеросклерозі й ендартериті судин нижніх кінцівок, а також у
разі розладів вегетативної регуляції тонусу судин.
Анамнез захворювання
Необхідно з’ясувати початок і перебіг захворювання. Деякі хронічні захворювання кістково-м’язової системи виникають непомітно і прогресують повільно. Гострий початок спостерігається при ревматизмі, деяких формах ревматоїдного артриту, системному червоному вовчаку, інфекційному артриті (бруцельозному, дизентерійному, гонорейному та ін.). Гостре ушкодження м’язів спостерігається внаслідок міозиту, гострих паралічів.
Поштовхом до розвитку хвороб суглобів та системних захворювань сполучної тканини можуть бути інфекції, зокрема вірусні, переохолодження тіла, травми, інсоляція, вагітність, пологи, вакцинація, нераціональне застосування деяких медикаментів або підвищена чутливість організму до них.
Іноді після деяких діагностичних проб із парентеральним уведенням лікарських речовин або в разі потрапляння їх на слизові оболонки, а також після укусів комах (за наявності набутої чи вродженої надчутливості до них) може виникнути анафілактичний шок. Деякі лікарські засоби, а саме антибіотики, сульфаніламідні препарати, саліцилати, новокаїн, можуть зумовити сповільнену алергійну реакцію у вигляді свербежу шкіри, дерматиту, кропив’янки, гарячки, артралгії, міалгії, лімфаденопатії та інших проявів.
Анамнез життя
Збираючи анамнез життя хворого, необхідно з’ясувати, чи були випадки алергійної реакції на які-небудь ліки, запахи, укуси комах і які були їхні прояви.
508

К²СТКОВО-М’ЯЗОВА СИСТЕМА. ПАТОЛОГ²Я... |
РОЗДІЛ Х |
|
Певне значення надається генетичній схильності до тих чи тих захворювань кістково-м’язової системи, системних захворювань сполучної тканини, а також до найрізноманітніших проявів алергії.
Фізичні методи дослідження
Огляд
Уперше поглянувши на хворого можна не тільки оцінити його загальний стан, а й діагностувати хворобу. Хворі на дерматоміозит, ревматоїдний артрит можуть бути у вкрай тяжкому стані і прикутими до ліжка.
Нерідко постава хворого є високоінформативною ознакою для встановлення діагнозу. Так, при хворобі Бехтерева виникає так звана поза прохача — розвиток анкілозування в суглобах хребта призводить до різкого обмеження як згинання, так і розгинання спини. Міозит, ураження хребта, суглобів спричинюють біль, що сковує і обмежує рухи, інколи призводячи до повної нерухомості.
Шкірні висипання (петехії, еритема, кропив’янка) — часті прояви як системних захворювань сполучної тканини, так і алергозів. Виражений набряк, який супроводжується свербежем, відчуттям пекучості шкіри, може бути проявом синдрому Квінке.
Еритема на обличчі у вигляді метелика властива системному червоному вовчаку. До частих змін шкіри, що спостерігаються у хворих на системний червоний вовчак, належать еритематозні плями, геморагічні висипання та бляшки, іноді з виразкуванням або хронічним інфільтратом. А ще при цьому захворюванні утворюються ерозії й виразки на слизовій оболонці ротової і носової порожнин.
Параорбітальний набряк і еритема повік зі світло-бузковим, а в пізні стадії бурим відтінком називають дерматоміозитними окулярами і вважають патогномонічною ознакою дерматоміозиту (мал. 184, кольорова вклейка).
Ущільнення шкіри пальців, виразки, іноді гангрена в ділянці кінцевих фаланг, ущільнення шкіри обличчя, внаслідок чого воно стає маскоподібним, амімічним типово для системної склеродермії. У таких хворих нерідко звужується рот, що утруднює споживання їжі, користування столовою ложкою. Довкола звуженого ротового отвору шкіра збирається у радіальні складки (симптом кисета; мал. 185, а, кольорова вклейка).
Різко болючі червоні з фіолетовим відтінком вузли (вузлувата еритема) на розгинальних поверхнях нижніх, рідше верхніх кінцівок можуть вказувати на ревматизм, хоча спостерігаються також при інфекційно-алергійному васкуліті, туберкульозі, саркоїдозі, термінальному ілеїті (мал. 186, кольорова вклейка). Неболючі вузлики в навколосуглобових ділянках (noduli rheumatici) і короткотривала кільцеподібна еритема (erythema annulare) є патогномонічними ознаками ревматизму і свідчать про його активність.
М’язова слабкість, що не супроводжується болем у м’язах, може бути при деяких неврологічних захворюваннях (міастенія, прогресивна м’язова дистрофія,
509
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ
парези, паралічі тощо). Парез — ослаблення активних м’язових рухів, а повна неспроможність виконувати рухи називається паралічем. У разі порушення іннервації можуть відзначатися парез або параліч будь-якого м’яза.
Моноплегія характеризується порушенням рухів в одній кінцівці, параплегія — паралічем обох ніг (рук), геміплегія — паралічем верхніх кінцівок з одного боку тулуба, тетраплегія — паралічем усіх кінцівок.
У разі ураження центрального нейрона (церебральний інсульт) виникає спастичний параліч з подальшою атрофією паралізованих м’язів. У разі невриту, травми спинного мозку, спінального інсульту виникає млявий параліч.
Інколи під впливом холоду, негативних емоцій відбуваються похолодання та побіління дистальних фаланг пальців рук, що супроводжується поколюванням, болем, зниженням шкірної, больової і температурної чутливості. Такі напади характерні для синдрому Рейно, який може бути проявом системної склеродермії (мал. 187, кольорова вклейка).
Різка деформація дрібних суглобів кистей і стоп — характерна ознака ревматоїдного артриту. Деформація кінцевих фаланг пальців зі склеротичними змінами шкіри на них, а часом і некротичними змінами (симптом щурячого укусу) вказує на наявність системної склеродермії (мал. 185, б, в, кольорова вклейка).
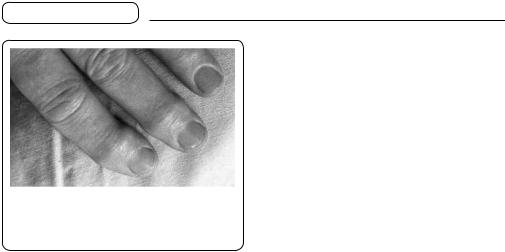
Щільні кісткові розростання на основах дистальних і головках середніх фаланг пальців рук (вузлики Гебердена) характерні для остеоартрозу (мал. 188).
Пальпація
Під час дослідження шкіри за допомогою пальпації у хворих на склеродермію можна визначити підвищену сухість її, щільність аж до здерев’яніння, а потім атрофію, вогнищевий кальциноз у підшкірній жировій клітковині периартикулярних ділянок уздовж сухожилків і фасцій. При синдромі Рейно пальпаторно відзначають, що шкіра кінцевих фаланг пальців у хворих на склеродермію холодніша, ніж у здорових осіб. Ушкодження м’язів у хворих на системну склеродермію й дерматоміозит проявляється набряклістю, ущільненням, болючістю. Інколи ці симптоми можуть спостерігатися в разі банального міозиту.
За допомогою пальпації суглобів можна визначити гіпертермію і набряк шкіри довкола них, болючість, обсяг пасивних рухів. У разі повного анкілозу рухи в суглобі стають неможливими. Обмеження рухів у суглобах може бути
510
