

ЕНДОКРИННА СИСТЕМА |
РОЗДІЛ IX |
|
діагностичних папірців (глюкотест, біофан, клінітикс тощо). У разі позитивної реакції сечі на глюкозу визначають її кількість у грамах на літр та її кількісну втрату із сечею за добу в грамах (добова глюкозурія). Також визначають у відсотках відношення втрати глюкози до цукрової цінності їжі, яка складається із загальної кількості вуглеводів і 50 % кількості білків, що містяться в добовому раціоні. Це дає змогу визначити вуглеводний баланс. Він може бути як позитивним (глюкозурія менша за цукрову цінність), так і негативним (глюкозурія більша за цукрову цінність їжі). Визначення вуглеводного балансу необхідне для оцінювання ступеня тяжкості цукрового діабету та ефективності лікування. У хворих на цукровий діабет окрім добової глюкозурії необхідно провести фракційне дослідження сечі на глюкозу (глюкозуричний профіль). Для цього визначають втрату глюкози із сечею в грамах у трьох порціях (сніданок — обід, обід — вечеря, вечеря — сніданок).
Дані паралельного визначення глікемічного і глюкозуричного профілю дають допоміжну інформацію про нирковий поріг для глюкози. Нирковий поріг для глюкози підвищується в разі ниркових ускладнень цукрового діабету і знижується в разі ушкодження канальців нирок, вагітності, підвищення функції надниркових залоз.
Для гіперінсулінізму характерне зниження рівня глюкози в крові натще нижче ніж 2,75 ммоль/л.
Надниркові залози. Надниркові залози утворені з кіркової і мозкової речовини. Кора надниркових залоз виділяє три групи стероїдів: 1) глюкокортикоїди — сполуки, які впливають на вуглеводний, жировий та білковий обмін і мають протизапальні властивості (їхнім основним представником є кортизол); 2) мінералокортикоїди (альдостерон), які впливають на водно-електролітний обмін; 3) андрогени (дегідроепіандростерон, андростендіон тощо) — речовини, що впливають на вторинні чоловічі статеві ознаки.
Для визначення глюкокортикоїдної активності надниркових залоз у плазмі крові визначають уміст кортизолу, кортикостерону і 11-оксикортикостерону (11-ОКС). У сечі визначають їхні основні метаболіти — 17-ОКС (оксикортикостероїди) і 17-КГС (кетогенні стероїди).
У здорових осіб зранку натще вміст кортизолу в плазмі крові становить 138— 635 нмоль/л, кортикостерону — 12—53 нмоль/л і 11-ОКС — 306—695 нмоль/л. Екскреція сумарних 17-ОКС із сечею в нормі становить 6—21 мкмоль на добу і зазвичай залежить від концентрації глюкокортикоїдів у крові. Рівень глюкокортикоїдів у крові й сечі в чоловіків дещо вищий, ніж у жінок. Стійке підвищення рівня глюкокортикоїдів у крові і сечі спостерігається при пухлинах кіркової речовини надниркових залоз і хворобі Іценка—Кушінга. Зниження рівня цих гормонів у крові і зменшення добової екскреції їхніх метаболітів (17-ОКС, 17-КГС) із сечею свідчать про недостатність кори надниркових залоз. Секреція альдостерону регулюється ренін-ангіотензиновою системою, рівнем калію в плазмі і кортикотропіном. Тому й для оцінювання мінералокортикоїдної
491

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
функції надниркових залоз визначають концентрацію альдостерону і активність реніну в плазмі, екскрецію із сечею альдостерон-18-глюкуроніду, уміст калію і натрію в плазмі і сечі. Вміст альдостерону в плазмі крові в нормі в дорослих становить 100—400 пмоль/л, а екскреція із сечею альдостерон-18-глюкуроніду — 8—55 нмоль за добу. У разі гіперальдостеронізму, особливо первинного (синдром Конна), поряд із підвищенням умісту альдостерону у крові, збільшенням його екскреції із сечею та зниженням активності плазмового реніну спостерігається гіпокаліємія, іноді — гіпернатріємія.
Для оцінювання функціонального стану мозкової речовини надниркових залоз у крові й сечі визначають уміст катехоламінів (адреналін, норадреналін — нейрогормони симпатоадреналової системи). У крові здорових осіб концентрація адреналіну становить 1,9—2,5 нмоль/л, норадреналіну — 0,6—3,2 нмоль/л. У клініці частіше визначають екскрецію катехоламінів із сечею, показники якої в нормі становлять: адреналіну — 10—70 нмоль за добу, норадреналіну — 20— 190 нмоль за добу. Значне підвищення рівня катехоламінів у крові й сечі спостерігається у хворих із феохромоцитомою — пухлиною хромафінної тканини, яка найчастіше локалізується в мозковій речовині надниркових залоз.
Гіпоталамо-гіпофізарна система. Гіпоталамус виділяє гормони (рилізинггормони або ліберини і статини), які регулюють функціональну активність гіпофіза і периферичних ендокринних залоз. Визначити вміст гіпофізотропних гіпоталамічних гормонів у біологічних рідинах людини дуже складно. Тому в клініці для вивчення функції гіпоталамо-гіпофізарної системи визначають концентрацію гормонів гіпофіза і периферичних ендокринних залоз у крові й сечі, а також проводять різні функціональні проби, мета яких — дослідити резервні можливості гормональної активності гіпофіза.
До найточніших методів визначення гормонів гіпофіза, зокрема кортикотропіну і тиротропіну, належать радіоімунологічні. Максимальний рівень кортикотропіну в крові спостерігається зранку. У нормі вміст кортикотропіну в плазмі крові зранку натще коливається в межах 10—80 нг/л. При хворобі Іцен- ка—Кушінга рівень гормону перевищує норму в 1,5—3 рази, а при хворобі Аддісона (первинна хронічна недостатність кори надниркових залоз) його рівень перевищує норму в кілька разів. У хворих із недостатністю аденогіпофіза рівень кортикотропіну знижується. Це саме спостерігається у хворих із гормональноактивними пухлинами кори надниркових залоз.
Уміст тиротропіну в сироватці крові у здорових осіб натще становить 1—3 мкг/л. У хворих на тиротоксикоз рівень тиротропіну в крові знижується. При первинному гіпотирозі рівень тиротропіну в крові різко підвищується, при вторинному, спричиненому патологією гіпоталамуса, — стає нижчим, ніж у нормі.
Концентрація соматотропіну (гормону росту) в плазмі крові здорових дорослих осіб натще коливається від 0,3 до 6,5 мкг/л. Підвищення вмісту гормону спостерігається при акромегалії, гігантизмі, а зниження — при гіпофізарному нанізмі.
492

ЕНДОКРИННА СИСТЕМА |
РОЗДІЛ IX |
|
Щоб діагностувати нецукровий діабет, у крові й сечі визначають уміст вазопресину (гормону нейрогіпофіза).
Інструментальні методи дослідження
Х-променеве дослідження. Для діагностики ендокринних захворювань застосовують звичайні і спеціальні методи Х-променевого дослідження — контрастна ангіографія, комп’ютерна томографія тощо.
За допомогою Х-променевого дослідження гіпофіза (прицільна Х-промене- графія турецького сідла) можна виявити прямі і непрямі ознаки розвитку його пухлин. До прямих ознак належать звапнілі включення в тканинах пухлин, розташованих у ділянці турецького сідла. Непрямі ознаки характеризуються змінами в кістках основи черепа, судинах, порожнинах мозку. Ці зміни пов’язані з ростом пухлини і впливом цього процесу на вказані суміжні структури. Спостерігаються поглиблення дна турецького сідла, збільшення його розмірів, стоншення і деструкція спинки. Особливе діагностичне значення має комп’ютерна томографія, за допомогою якої можна виявляти новоутворення гіпофіза діаметром до 0,2 см.
За допомогою Х-променеграфії грудної клітки вдається виявити загрудинне розташування зоба, відкладення кальцію в щитоподібній залозі, зміщення і стиснення трахеї і стравоходу, що може певним чином свідчити про збільшення щитоподібної залози. Контрастну ангіографію (артеріографію) і лімфографію виконують у тому разі, коли виникає підозра на наявність пухлини залози.
Високоінформативним методом дослідження щитоподібної залози є комп’ютерна томографія. За допомогою цього методу можна вивчити розміри і структурні зміни залози, виявити в ній пухлинне ураження.
Х-променеве дослідження прищитоподібних залоз, особливо артеріовенографія, має значення для діагностики пухлин. Як додаткове дослідження для розпізнавання гіперпаратирозу (хвороби Реклінггаузена) використовують Х-променеграфію плоских і трубчастих кісток (виявляють остеопороз, кісти) і екскреторну урографію (виявляють конкременти у нирках).
Х-променеві методи — ангіографія і комп’ютерна томографія — застосовують для діагностики гормонально активних пухлин острівців підшлункової залози (інсулома, глюкагонома).
За допомогою ангіографії і пневмографії надниркових залоз (контрастування їх газом), а також екскреторної урографії можна виявити пухлини надниркових залоз. Ці Х-променеві методи дослідження надниркових залоз є досить тяжкими для хворого. Останнім часом їх майже повністю витіснили комп’ютерна томографія і ультразвукова ехографія.
Ультразвукова ехографія. Серед сучасних методів дослідження ендокринних залоз значного поширення набула ультразвукова ехографія, за допомогою якої визначають розміри, структуру і топографію залоз, а також виявляють у
493

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
них пухлини та інші процеси. Це стосується щитоподібної залози, острівців підшлункової залози, надниркових залоз, яєчників.
Термографія. Метод термографії застосовують для дослідження функції щитоподібної залози, зокрема для виявлення в ній пухлин. Ракова пухлина залози характеризується інтенсивним інфрачервоним випромінюванням, що реєструється на теплокартограмі.
ОСНОВН² КЛ²Н²ЧН² СИНДРОМИ
Синдром гіперкетонемічної діабетичної коми
Розвитку коматозного стану дуже часто передують такі симптоми, як швидка стомлюваність, загальна слабість, виражена спрага, збільшення кількості сечі, біль голови, запаморочення, анорексія, розлади випорожнень. Виникають нервове збудження, безсоння, які змінюються млявістю, апатією, сонливістю.
У разі коми обличчя стає рожевим, шкіра сухою, тургор її знижується, на шкірі можуть відзначатися трофічні зміни (ксантоматоз, лущення, фурункули). Дихання рідшає, стає глибоким, шумним (дихання Куссмауля), на видиху чути запах ацетону. Тонус м’язів знижений. Під час натискування на очні яблука останні відчуваються м’якими. Зіниці вузькі, відзначаються птоз і асиметрія очних щілин.
Серцеві тони ослаблені, пульс частий, малого наповнення і напруження, частіше ритмічний, але буває й аритмія. Спостерігається артеріальна гіпотензія.
Язик сухий, обкладений. Живіт часто здутий, м’який, але може бути і напруженим.
Відзначається надмірне сечовиділення.
Під час лабораторного дослідження виявляють: гіперглікемію, різке підвищення вмісту кетонових тіл, зниження вмісту калію, хлору, лужних резервів у крові, виражений нейтрофільний лейкоцитоз. У сечі високий рівень глюкози, ацетону, а також білок і циліндри.
В основі патогенезу цієї коми лежить ацидоз, виникнення якого зумовлене накопиченням в організмі хворого кетонових тіл, що справляють виражений токсичний вплив на ЦНС.
Невідкладна допомога полягає у введенні інсуліну внутрішньовенно в адекватній до рівня глікемії дозі, 5 % розчину глюкози, нормалізації кислотноосновного стану крові.
Синдром діабетичної гіперосмолярної (некетонемічної) коми
Діабетична гіперосмолярна кома розвивається переважно в осіб похилого віку, хворих на цукровий діабет легкого або середнього ступеня тяжкості.
494

ЕНДОКРИННА СИСТЕМА |
РОЗДІЛ IX |
|
Особливістю клінічного перебігу коми є виражена дегідратація, що призводить до згущення крові і нерідко до гарячки. Кома розвивається поступово, повільно (упродовж 5—14 діб). У хворих з’являються спрага, полідипсія, поліурія. Переважають неврологічні симптоми: гіперрефлексія, патологічні рефлекси, ністагм, судоми, парези і паралічі, розлади свідомості. Дихання часте, поверхневе. У крові висока гіперглікемія, підвищена осмолярність крові (вище ніж 350 мосм/л), відсутність кетонемії та ацетонурії. У сечі високий уміст глюкози, знижений рівень електролітів. У розвитку коми можуть відігравати роль такі чинники, як інфекція, травми, гостре порушення мозкового кровообігу (у похилих осіб), захворювання травного тракту, що супроводжуються блюванням, надмірне введення розчинів електролітів (реперфузійний синдром) і діуретиків, а також глюкокортикостероїдів.
Синдром гіпоглікемічної коми
До гіпоглікемічної коми може призвести зниження рівня глюкози в крові нижче ніж 2,5—2 ммоль/л, що частіше виникає у хворих на цукровий діабет у разі передозування інсуліну.
Проявами гіпоглікемії є слабість, підвищена пітливість (холодний піт), часте серцебиття, відчуття голоду, тремору та холоду, блідість обличчя, неспокій, двоїння в очах, оніміння губ, кінчика язика. Іноді приєднуються мозкові симптоми: біль голови, блювання, потьмарення свідомості, збудження, галюцинації, розлади мовлення і ковтання, геміплегія, судоми, непритомність. Гіпоглікемічна кома настає швидко. При гіпоглікемічній комі пульс нормальний або дещо сповільнений, шкірні покриви бліді, дуже вологі, м’язовий тонус нормальний або підвищений, очні яблука не м’які, дихання поверхневе.
Невідкладна допомога полягає у внутрішньовенному введенні 20—40 мл 40 % розчину глюкози, після того, як хворий опритомніє, дають солодке питво (компот, кисіль тощо).
Синдром гострої недостатності кори надниркових залоз (синдром Вотергауза—Фрідеріхсена)
Синдром гострої недостатності кори надниркових залоз розвивається раптово внаслідок різкого зниження або повного виключення функції кори надниркових залоз. Гостра недостатність кори надниркових залоз може виникати під впливом інфекції (найчастіше в разі менінгококцемії), інтоксикації, травми, операції. Розрізняють такі форми гострої недостатності кори надниркових залоз: 1) шлунково-кишкова: виникнення різкого болю в животі, холодний піт, нудота, блювання, холероподібний пронос, метеоризм, зневоднення організму, зниження температури тіла, колапс; 2) серцево-судинна: ознаки гострої недостатності кровообігу, що характеризується ціанозом, холодним потом, тахікардією, різким
495

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
зниженням артеріального тиску, колапсом; 3) менінгоенцефалітна: біль голови, раптовий коматозний стан, судоми, колапс; 4) змішана форма: поєднання симптомів трьох попередніх форм.
Під час лабораторного дослідження виявляють лейкоцитоз зі зсувом формули крові вліво, тромбоцитопенію, гіпонатріємію, гіпокаліємію, підвищення рівня залишкового азоту в крові.
Невідкладна допомога полягає у введенні глюкокортикостероїдів і мінералокортикостероїдів, уведенні ізотонічних розчинів натрію хлориду, глюкози.
Синдром хронічної недостатності кіркового шару надниркових залоз
Синдром хронічної недостатності кіркового шару надниркових залоз (бронзова хвороба, гіпокортицизм, хвороба Аддісона) виникає внаслідок або первинного ураження надниркових залоз патологічним процесом (туберкульоз, стрептококова інфекція, імуноалергійний процес, травма, пухлина тощо), або у зв’язку зі зниженням секреції кортикотропіну в разі порушення функції гіпоталамуса і гіпофіза. Основні клінічні прояви в основному зумовлені недостатнім рівнем в організмі глюко- і мінералокортикостероїдних гормонів. Для цього синдрому характерні прогресивна стомлюваність, різка слабість і навіть повне безсилля, безсоння, психічна астенія, артеріальна гіпотензія, може бути посилена пігментація шкіри (меланодермія), відсутність апетиту, нудота, блювання, закрепи, які змінюються проносами, біль у животі, зменшення маси тіла.
Синдром гіперальдостеронізму
Синдром гіперальдостеронізму (інакше — синдром Конна) зумовлений підвищеною секрецією альдостерону внаслідок наявності гормонально-активної пухлини з клубочкової зони кори надниркових залоз (альдостероми) або порушенням обміну альдостерону. Синдром Конна частіше виникає в жінок віком 30—45 років, характеризується нервово-м’язовими змінами (м’язова слабкість, судоми, парестезії), змінами з боку нирок (поліурія і компенсаторна полідипсія, ніктурія, гіпостенурія) і артеріальна гіпертензія (постійний біль голови, запаморочення, відчуття тяжкості в ділянці серця); у разі злоякісного перебігу гіпертензії буває набряк диска зорового нерва і крововиливи у сітківку ока.
Синдром ожиріння
Розрізняють три форми ожиріння: 1) аліментарно-конституціональне; 2) гіпофізарно-церебральне; 3) ендокринно-обмінне.
Аліментарно-конституціональне ожиріння становить майже 75 % усіх випадків ожиріння. У його основі лежать такі чинники, як нераціональне харчування, недостатня фізична активність і спадковість. Ожирінням вважають стан, коли в дорослої людини маса тіла (у кілограмах) на 10 % і більше перевищує дві останні
496
ЕНДОКРИННА СИСТЕМА |
РОЗДІЛ IX |
|
цифри зросту (у сантиметрах). Про ступінь ожиріння осіб віком понад 16 років судять на основі індексу маси тіла (ІМТ), що його запропонував у 1869 р. бельгійський соціолог і статистик Адольф Кетеле (Adolphe Quetelet). ІМТ вираховується як співвідношення маси тіла в кілограмах до квадрату зросту в метрах (табл. 5).
|
Таблиця 5 |
|
²ндекс маси т³ла |
|
|
Індекс маси тіла |
Відповідність між масою людини та її зростом |
15 і менше |
Виражений дефіцит маси тіла |
15—18,5 (іноді 15—20) |
Недостатня маса тіла |
18,5—25 |
Норма |
25—30 |
Надмірна маса тіла (огрядність) |
30—35 |
Ожиріння І ступеня |
35—40 |
Ожиріння ІІ ступеня |
40 і більше |
Ожиріння ІІІ ступеня |
Використання ІМТ за Кетеле для оцінювання ступеня ожиріння може бути неточним або й помилковим в осіб із добре розвиненими м’язами.
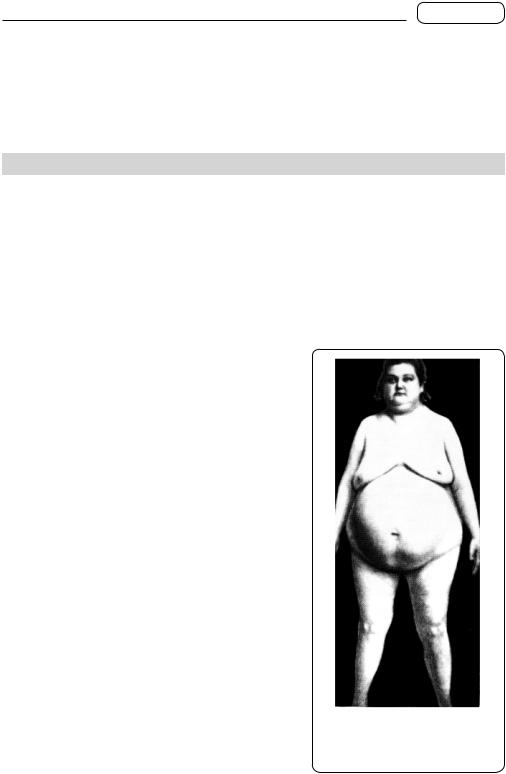
Гіпофізарно-церебральне (гіпоталамічне) ожиріння має свої особливості. Характеризується швидким збільшенням маси тіла. У більшості пацієнтів відзначаються диспластичне (нерівномірне) відкладення жиру і наявність смуг розтягнення (striae distensae) на шкірі живота, стегон і сідниць (мал. 179). Спостерігаються симптомокомплекс ушкодження гіпоталамуса (підвищена пітливість, асиметрія артеріального тиску, приливи, виділення великої кількості сечі), а також симптоми органічних порушень з боку ЦНС.
Ендокринно-обмінне ожиріння є синдромом певних ендокринних захворювань, а саме хвороби Іценка—Кушінга, гіпотирозу тощо.
Очевидно, поділ ожиріння за формами має лише відносне значення. При цьому у формуванні клінічного синдрому провідне місце належить гіпоталамічній ділянці — розладам у діяльності вентромедіальних ядер, відповідальних за апетит. Прогресування синдрому ожиріння спричинює гіперінсулінізм, збільшення вмісту кортикостероїдів, зниження рівня соматотропіну і статевих гормонів, що призводить до стійкої гіперліпідемії.
497

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Більш небезпечним у плані розвитку патології серцево-судинної системи є абдомінальний тип ожиріння. Про нього судять на основі співвідношення окружності талії до окружності стегон (ОТ/ОС; англ.: Waist-Hip Ratio, WHR). Окружність талії вимірюють так, щоб сантиметрова стрічка лежала посередині між нижнім краєм реберної дуги та гребенем клубової кістки. Окружність стегон — на рівні великих вертлюгів стегнових кісток. Коли в разі ожиріння ОТ/ ОС в чоловіків становить понад 1,0, а в жінок — понад 0,85, стверджують про абдомінальний його тип.
Синдром кахексії
Синдром кахексії складається принаймні з двох різновидів цієї патології: 1) кахексії первинно-гіпофізарно-церебрального походження (хвороба Сіммондса); 2) кахексії як наслідку певних захворювань, зокрема злоякісних пухлин, інфекцій, авітамінозу тощо.
У хворих спостерігають загальну слабість, адинамію, відсутність апетиту, порушення випорожнень, сонливість, аменорею.
Під час об’єктивного дослідження відзначають різке зменшення маси тіла, відсутність підшкірної жирової клітковини, атрофію м’язів. Шкіра суха, атрофічна, тургор значно знижений. З боку внутрішніх органів відзначають гіпофункцію і атрофію: серце зменшене в об’ємі, його тони ослаблені. Спостерігаються гіпофункція, а можливо, й атрофія травних залоз та спланхноптоз.
Розвиваються гіпотрофія і гіпофункція всіх ендокринних залоз. З боку нервової системи виявляють депресію, явища негативізму. У периферичній крові зменшується кількість еритроцитів і лейкоцитів, може розвиватися еозинофілія. Глюкозна крива сплощена.
СИМПТОМАТИКА ОСНОВНИХ НОЗОЛОГ²ЧНИХ ФОРМ
Дифузний токсичний зоб
Дифузний токсичний зоб (struma toxica diffusa), або тиротоксикоз, або хвороба Базедова, або Гревса, або Пері — захворювання, в основі якого лежить гіперфункція і гіперплазія щитоподібної залози. Уражуються майже всі органи. Під впливом гормонів щитоподібної залози, що продукуються в надмірній кількості, порушується обмін речовин.
Частіше хворіють жінки. У анамнезі 80 % хворих відзначається гостра або хронічна психічна травма, на другому місці (у 17—20 % хворих) — вплив інфекційного чинника. Розрізняють первинний і вторинний тиротоксикоз. Останній
498
ЕНДОКРИННА СИСТЕМА |
РОЗДІЛ IX |
|
пов’язаний із первинним ушкодженням ЦНС внаслідок нейротравми і нейроінфекції.
Клінічна картина. Найхарактернішими для хворих на дифузний токсичний зоб є скарги на підвищену збудливість, плаксивість, яка раптово змінюється радістю, нервовість, серцебиття, зменшення маси тіла зі збереженим апетитом, загальну слабість, підвищену пітливість, випадання волосся, порушення сну, зниження пам’яті.
Під час загального огляду відзначають зменшення маси тіла, воло-
гість шкірних покривів, тремтіння тіла, часто підвищену пігментацію, особливо шкіри повік (симптом Елінека). Волосся стає тонким, часто випадає.
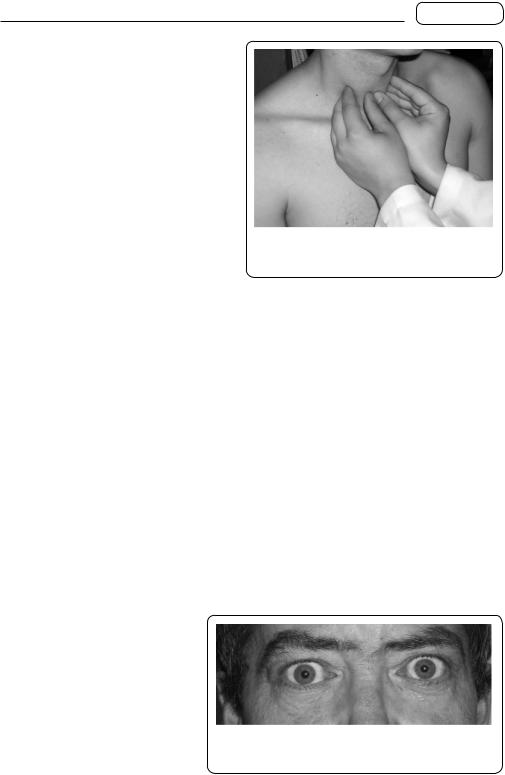
Характерною ознакою є витрішкуватість (очні яблука виступають з орбіт). Під час огляду і пальпації (мал. 180) виявляють зоб — збільшення щитопо-
дібної залози. Частіше залоза збільшена рівномірно, еластична, характеризується різною щільністю. Наявність вузлів у залозі свідчить про змішану форму токсичного зоба. Часом збільшена залоза може розташовуватися за грудиною, навколо трахеї або навіть угорі біля кореня язика.
Розрізняють п’ять стадій збільшення щитоподібної залози:
І — пальпується тільки перешийок, візуально залоза не помітна;
II— щитоподібна залоза не тільки відчувається під час пальпації, а й помітна
вмомент ковтання;
III— збільшення щитоподібної залози помітне й без ковтання;
IV — змінена конфігурація шиї; зоб добре видно;
V — щитоподібна залоза досягає велетенських розмірів (величезне воло). Велике діагностичне значення мають очні симптоми. У хворих на дифузний
зоб очні щілини широко відкриті, очні яблука виступають з орбіт (екзофтальм, витрішкуватість; мал. 181), а погляд хворого здається здивованим (симптом Дельрімпля). Екзофтальм переважно двобічний. Симптом Грефе характеризується появою білої смужкисклериміжкраємверхньої повіки і верхнім краєм рогівки під час руху очного яблука донизу. Симптом
499

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Штельвага відзначається рідким кліпанням повік. Відбувається порушення (слабкість) конвергенції — відхилення очного яблука вбік під час фіксації зором предмета, що наближається (симптом Мебіуса).
Порушується діяльність серцево-судинної системи у вигляді тахікардії; пульс досягає 120 за 1 хв і більше, при цьому він лабільний. Хворі часто відчувають пульсацію в ділянці шиї, голови, тулуба. Особливість розладів серцевої діяльності полягає в тому, що тахікардія має постійний характер навіть під час сну. Можуть спостерігатися екстрасистоли і навіть миготлива аритмія. Систолічний і хвилинний об’єми, маса циркулюючої крові та швидкість її течії збільшуються. Систолічний артеріальний тиск підвищується, діастолічний дещо знижується, а, отже, пульсовий тиск підвищується. Під час перкусії спостерігають зміщення лівої межі серця назовні. Під час аускультації виявляють ляскаючий І тон, систолічний шум на верхівці і на основі серця. На ЕКГ ознаки гіпертрофії лівого шлуночка та метаболічних порушень. Генез порушень електричної функції міокарда (екстрасистолія і миготлива аритмія) пов’язаний із токсичним впливом на кардіоміоцити гормонів щитоподібної залози. Серцева недостатність розвивається на тлі тяжкого перебігу тиротоксикозу, обмінних і електричних порушень у міокарді, характеризується розладами кровообігу за правошлуночковим типом.
У50 % хворих на тиротоксикоз спостерігаються порушення діяльності органів травлення: нестійкі випорожнення, частіше пронос, напади болю в животі, деколи блювання. У разі вираженого клінічного перебігу захворювання секреторна функція травних залоз знижується, а перистальтика кишок посилюється. Зміни в печінці характеризуються білковою і жировою дистрофією з вираженою перевагою процесів катаболізму та можливістю розвитку цирозу.
Розлади нервово-психічної діяльності характеризуються підвищеною збудливістю і реактивністю, унаслідок чого з’являється дратівливість, плаксивість, образливість, схильність до конфліктів. Відзначається тремтіння пальців витягнутих рук (симптом Марі). Перебіг тяжкої форми захворювання може відзначатися розвитком депресивного і делірійного станів.
Порушується також функція низки інших ендокринних залоз. З боку статевих залоз відзначаються дисменорея, аменорея. Функція надниркових залоз спочатку підвищується, а в тяжких випадках знижується. При цьому часто розвивається цукровий діабет.
Упериферичній крові може спостерігатися гіпохромна залізодефіцитна анемія, лейкопенія, лімфоцитоз, а також гіпоальбумінемія, гіпергаммаглобулінемія, гіпохолестеринемія, зниження рівня калію і підвищення рівня натрію в еритроцитах.
Класифікація. За ступенями тяжкості розрізняють легку, середньої тяжкості
ітяжку форми тиротоксикозу.
Для легкої форми характерні помірні тахікардія (до 100 серцевих скорочень за 1 хв), зменшення маси тіла до 10 %. Основний обмін не перевищує +30 %.
500
