

СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
Дослідження функцій нирок
Нирки виконують екскреторну та інкреторну (ендокринну) функції. Поняття екскреторної функції включає підтримку постійності об’єму водних секторів організму, осмотичної концентрації та іонного складу, регуляцію кислотноосновної рівноваги, виділення продуктів азотного обміну і сторонніх речовин (наприклад, медикаментів), економію або виведення різних органічних речовин. Під поняттям інкреторної функції нирок розуміють продукцію реніну і депресорних субстанцій (простагландинів), продукцію еритропоетинів та інгібіторів еритропоезу, участь у метаболізмі вуглеводів, жирів, вітаміну D.
Для характеристики функціонального стану нирок найбільше практичне значення має оцінювання їхньої екскреторної функції. Виокремлюють дві групи методів оцінювання. За допомогою методів 1-ї групи дають характеристику комплексу процесів діяльності нирок (сумарні). За допомогою 2-ї — характеристику функцій окремих частин нефрона (парціальні).
Під час дослідження сумарних показників визначають концентраційну функцію нирок, біохімічний склад крові, деякі її фізико-хімічні властивості (наприклад, осмолярність), а також біохімічний склад сечі і деякі її фізико-хімічні властивості.
Про концентраційну функцію нирок судять на підставі даних проби за Зимницьким. У хворого, що перебуває на звичному питному і харчовому режимі, упродовж доби збирають 8 тригодинних порцій сечі. Хворого просять підрахувати кількість рідини, спожитої впродовж цієї доби. Проба за Зимницьким дає змогу визначити співвідношення спожитої рідини і діурезу (у нормі це співвідношення становить 3:2), співвідношення денного та нічного діурезу, а також коливання відносної густини сечі впродовж доби у фізіологічних умовах. Умовно денним часом є період від 6-ї до 18-ї години, нічним — від 18-ї до 6-ї години наступного ранку. У здорових осіб молодого та середнього віку денний діурез удвічі перевищує нічний,
уосіб старшого віку він становить близько 60 % від добового.
Уздорових осіб максимальна відносна густина сечі перевищує 1020 і впродовж доби коливається в межах 10 од.
Порушення концентраційної функції нирок, підтверджені результатами проби за Зимницьким, раніше виявляються при хворобах нирок, що відзначаються переважним порушенням функції канальців (пієлонефрит, інтерстиціальний нефрит, деякі спадкові та вроджені захворювання), ніж при хворобах із переважним ураженням клубочків (гломерулонефрит).
Ще раніше й точніше порушення концентраційної функції нирок можна встановити за допомогою проби Фольгарда на концентрацію (сухий харчовий режим) і на розведення (з водним навантаженням). У широкій клінічній практиці ці проби застосовують рідко, що зумовлено обтяжливістю їх для хворого і протипоказаннями: пробу з водним навантаженням не можна застосовувати в разі набрякового синдрому, пробу на концентрацію — у разі гіперазотемії.
411

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Для оцінювання ступеня порушення азотовидільної функції нирок у крові визначають концентрації кінцевих продуктів азотного обміну: сечовини, креатиніну, сечової кислоти.
У разі порушення азотовидільної функції найінформативнішим є підвищення концентрації креатиніну в сироватці крові понад 0,176 ммоль/л. Цей показник відносно стабільний і мало залежить від позаниркових чинників. Підвищення концентрації сечовини в сироватці понад 8,3 ммоль/л також насамперед свідчить про порушення функцій нирок. Але концентрація сечовини в крові залежить і від функції печінки: за умов глибокого ураження печінкової паренхіми порушується синтез сечовини з аміаку і тому в окремих випадках, незважаючи на початкові стадії ниркової недостатності, її концентрація може бути нормальною. Підвищення в крові концентрації сечової кислоти понад 0,413 ммоль/л (гіперурикемія) можливе не тільки в разі недостатності нирок, а й при подагрі, сечовому діатезі, у разі клітинного катаболізму (опіки, масивні травми, злоякісні новоутворення тощо).
Для визначення ступеня порушення участі нирок в обміні електролітів необхідно визначити рівень останніх у плазмі, а іноді і в еритроцитах. При багатьох захворюваннях нирок, особливо у разі набряків, при артеріальній гіпертензії, у плазмі крові збільшується кількість натрію (понад 150 ммоль/л), калію (понад 5 ммоль/л), хлору (понад 102 ммоль/л), магнію (понад 1,2 ммоль/л). Наявність поліурії у хворих із початковою стадією хронічної недостатності нирок у поліуричній стадії гострої недостатності нирок призводить до гіпокаліємії (менше ніж 4 ммоль/л), гіпонатріємії (менше ніж 130 ммоль/л), гіпохлоремії (менше ніж 95 ммоль/л). Розвиток гострої та хронічної недостатності нирок супроводжується гіпермагніємією (понад 1,2 ммоль/л) з гіпокальціємією (менше ніж 2,2 ммоль/л).
Участь нирок у підтримці кислотно-основного стану можна визначити на підставі оцінювання показників основного резерву — кількості гідрокарбонатів, зв’язаних із катіонами (у нормі становить 21—25 мекв/л). У хворих із недостатністю функцій нирок спостерігають зниження основного резерву крові — нирковий ацидоз.
Функцію виведення нирками осмотично активних речовин (сечовини, натрію, калію тощо) відображує осмолярність сечі й плазми. При захворюваннях нирок осмолярність сечі знижується, осмолярність плазми підвищується (понад 300 мосм/л).
Парціальні показники функцій нирок характеризують діяльність складових частин нефрона (клубочків і канальців), а також течію крові і плазми, масу діючих нефронів. У клініці зазвичай обмежуються визначенням клубочкової фільтрації за кліренсом ендогенного креатиніну і канальцевої реабсорбції води.
Кліренс (від англ. clear — чистий), або коефіцієнт очищення, умовно характеризує кількість плазми, що проходить через нирки і повністю очищується ними від цієї речовини. Кліренс визначають за формулою:
C=U·V·k/P,
412

СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
де С — кліренс даної речовини, мл/хв; U — концентрація речовини в сечі, ммоль/л; V — об’єм сечі, виділеної за 1 хв; Р — концентрація речовини в плазмі крові, ммоль/л; k — коефіцієнт поправки з урахуванням відношення поверхні тіла хворого до стандартної поверхні (1,73 м2), що визначається за відповідними таблицями або номограмами.
Уклініці використовують кліренс ендогенного креатиніну. Це зумовлено тим, що, по-перше, концентрація цієї речовини в плазмі відносно стабільна і тому
їїможна визначати одноразово, а, по-друге, креатинін надходить до сечі в основному внаслідок клубочкової фільтрації і майже не реабсорбується канальцями. Тому кліренс ендогенного креатиніну, який у нормі становить 110—150 мл/хв, відображує величину клубочкової фільтрації — парціальну функцію ниркових клубочків. Зменшення клубочкової фільтрації може бути зворотним у тому разі, коли воно супроводжується значним зменшенням діурезу (наприклад, при гострому гломерулонефриті, у разі нефротичного синдрому, олігуричної стадії гострої ниркової недостатності, тяжкої недостатності кровообігу) і незворотним (у разі хронічної недостатності нирок).
Уклініці функцію канальців нефрона визначають за реабсорбцією води з використанням формули:
КР = (КФ–ХД)·100/КФ,
де КР — канальцева реабсорбція, %; КФ — клубочкова фільтрація, мл/хв; ХД — хвилинний діурез, мл/хв.
У здорових осіб реабсорбція води в ниркових канальцях становить 97,8— 99,2 % і відзначається стабільністю. При пієлонефриті, у разі спадкових, уроджених уражень канальців, гострої та хронічної недостатності нирок канальцева реабсорбція зменшується.
Інкреторну функцію нирок досліджують переважно в наукових установах, визначаючи в крові концентрацію реніну (пресорна дія), простагландинів (депресорна дія), еритропоетинів та їхніх інгібіторів і деяких інших речовин. Ці методи трудомісткі і в загальноклінічній практиці їх зазвичай не використовують. Непрямими показниками порушення ендокринної функції нирок є артеріальна гіпертензія, уміст гемоглобіну та еритроцитів, концентрація глюкози в крові, зміни в кістках. Усі ці показники залежать від багатьох позаниркових чинників, тому використовувати їх для оцінювання інкреторної функції нирок можна тільки в комплексі з іншими, надійнішими критеріями.
Інструментальні методи дослідження
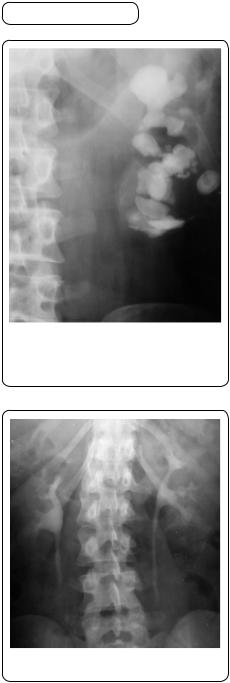
Оглядова Х-променеграфія нирок. Під час оглядової Х-променеграфії нирок можна визначити розташування, розміри, форму їх, наявність конкрементів (Х-променеконтрастних; мал. 155). Уротомографію (пошарову томографію нирок) проводять у положенні хворого лежачи на боці й на спині. Використовуючи цей метод, можна усунути нашарування тіней м’яких тканин і «ділянок просвітлення»,
413
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|||
|
|
|
||
|
|
що утворюються за рахунок газів у киш- |
||
|
|
ках; тому розміри, форма, конкременти, |
||
|
|
а іноді й пухлини нирок на уротомограмі |
||
|
|
видно краще, ніж на оглядовій урограмі. |
||
|
|
Принцип екскреторної |
урографії |
|
|
|
ґрунтується на виведенні нирками трийо- |
||
|
|
дистих контрастних речовин (урографін, |
||
|
|
ГІПАК тощо), уведених внутрішньовен- |
||
|
|
но струминно або краплинно (інфузійна |
||
|
|
урографія). Х-променеграми виконують |
||
|
|
через 1, 3, 5, 7 і 15 хв після введення контр- |
||
|
|
асту (мал. 156). Результати екскреторної, а |
||
|
|
особливо краплинно-інфузійної урографії |
||
|
|
дають інформацію не тільки про макро- |
||
|
|
структуру нирки і чашечко-мискової сис- |
||
|
|
теми, а й про швидкість виділення нир- |
||
Мал. 155. Оглядова |
ками контрастної речовини. Звертають |
|||
увагу на інтенсивність тіней нирок, їхню |
||||
Х-променеграма (урограма) нирок: |
величину, форму, контури, розташування, |
|||
коралоподібний камінь лівої нирки |
форму чашечко-мискової системи, термін |
|||
|
|
|||
|
|
екскреції контрасту, наявність конкремен- |
||
|
|
тів і перешкод у сечовивідних шляхах. |
||
|
|
Ретроградна пієлографія |
— метод, |
|
|
|
який через свою травматичність, ризик |
||
|
|
розвитку інфекційних ускладнень і навіть |
||
|
|
гостру ниркову недостатність застосову- |
||
|
|
ють рідко і лише в тому разі, коли за допо- |
||
|
|
могою інших методів не вдається скласти |
||
|
|
точне уявлення про будову верхніх сечових |
||
|
|
шляхів (наприклад, |
пухлина |
невеликого |
|
|
розміру або Х-промененеконтрастні камені |
||
|
|
миски; мал. 157). Контрастну речовину під |
||
|
|
контролем цистоскопа вводять через ка- |
||
|
|
тетер у вічко сечовода. Одночасно можна |
||
|
|
здійснити тільки однобічне дослідження. |
||
|
|
Х-променеграма |
нирки, |
виконана |
Мал. 156. Екскреторна урограма
на тлі ретропневмоперитонеуму, — це
Х-променеграма, зроблена після введення кисню або вуглекислого газу в заочеревинний простір. При цьому будова нирок і надниркових залоз контурується особливо виразно.
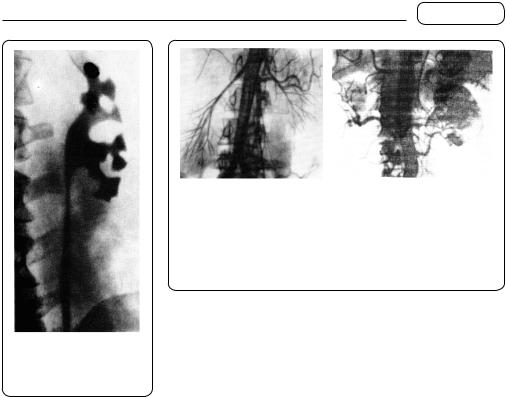
Селективна ниркова аортографія (ренальна ангіографія) — Х-промене- контрастне дослідження судин нирок. При цьому контраст уводять в аорту через
414
СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
а |
б |
Мал. 158. Ниркова ангіографія: а — селективна трансфеморальна ниркова ангіограма (артеріографічна фаза). Розтягнення правої ниркової артерії; б — ниркова ангіограма. Пухлина лівої нирки. Дані сканографії нирок на мал. 150
|
катетер трансфеморально або транслюмбально. Має |
|
велике значення для встановлення точного діагнозу |
Мал. 157. Ретроградна |
вроджених вад і набутих уражень ниркових артерій |
пієлограма: хронічний |
і самих нирок, зокрема пухлин, туберкульозу, пієло- |
пієлонефрит |
нефриту тощо (мал. 158). |
Комп’ютерна томографія — сучасний високоінформативний метод Х-променевого дослідження, під час якого доступні для аналізу зображення почергово виводяться на екран
дисплея. На відміну від звичайного тіньового Х-променевого зображення комп’ютерна томографія дає змогу отримати кількісну інформацію про щільність тканин у площині дослідження. У нефрологічній та урологічній клініках комп’ютерна томографія є цінним об’єктивним методом діагностики і диференціальної діагностики пухлин нирок і сусідніх органів (надниркових залоз, селезінки, хвоста підшлункової залози, печінки), полікістозу нирок, каменів нирок, інших захворювань. Комп’ютерну томографію застосовують після ультразвукового сканування нирок, якщо останній метод не дає переконливої інформації для встановлення діагнозу.
Радіонуклідні методи дослідження
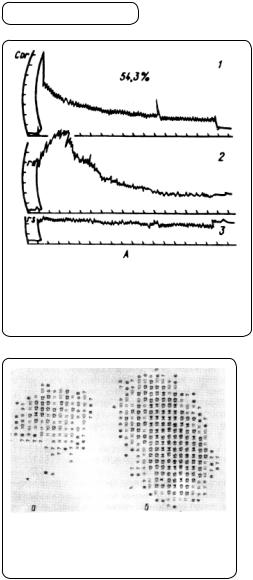
Найчастіше застосовують радіонуклідну ренографію і сканування нирок. Радіонуклідна нефрограма (ренограма) — реєстрація виділення нирками нуклідного індикатора 13ІІ-гіпурану або ІЗІІ-діотрасту. За допомогою багатоканального радіографічного апарата реєструють криву, що дає уявлення про функцію артерій нирок і капілярів клубочків (судинна фаза ренограми), секрецію контрастної речовини клітинами канальців (секреторна, або паренхіматозна, фаза) і виділення контрасту через сечові шляхи (екскреторна фаза; мал. 159).
415
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
||||||
|
|
|
|
|
|||
|
|
|
|
|
|
Радіонуклідне сканування нирок |
|
|
|
|
|
|
|
(γ-ренографія, сцинтиграфія) — гра- |
|
|
|
|
|
|
|
фічна реєстрація розподілу нуклідів |
|
|
|
|
|
|
|
за допомогою автоматичних пристро- |
|
|
|
|
|
|
|
їв, що дає змогу отримати інформа- |
|
|
|
|
|
|
|
цію про розміри нирок, їхні контури, |
|
|
|
|
|
|
|
локалізацію, будову, нефункціонуючі |
|
|
|
|
|
|
|
ділянки паренхіми. Сканування здій- |
|
|
|
|
|
|
|
снюють після |
внутрішньовенного |
|
|
|
|
|
|
введення препарату цитратех, міче- |
|
|
|
|
|
|
|
ного 99mТс, або неогідрину, міченого |
|
|
|
|
|
|
|
197Нg. В останньому випадку промене- |
|
|
|
|
|
|
|
ве навантаження більше. |
|
Мал. 159. Радіонуклідна ренограма: 1 — |
Сканографію нирок використову- |
||||||
ізотопна крива, знята із прекардіальної |
ють для діагностики невеликих пух- |
||||||
ділянки; 2 — нормальна функція правої |
лин нирок, їх аномалій, пієлонефриту, |
||||||
нирки; 3 — нефункціонуюча ліва нирка |
а також для визначення ступеня де- |
||||||
|
|
|
|
|
|
структивних змін у нирках (мал. 160). |
|
|
|
|
|
|
|
Застосування методу протипоказано, |
|
|
|
|
|
|
|
якщо є виражена недостатність нирок. |
|
|
|
|
|
|
|
Ультразвукове |
сканування нирок |
|
|
|
|
|
|
(ультрасонографія) — метод, що ґрунту- |
|
|
|
|
|
|
|
ється на здатності ультразвукових хвиль |
|
|
|
|
|
|
|
відбиватися від меж біологічних сере- |
|
|
|
|
|
|
|
довищ, що мають різну щільність, і вільно |
|
|
|
|
|
|
|
проходити через рідину. Під час прове- |
|
|
|
|
|
|
дення одномірної ехографії реєструється |
||
|
а |
|
б |
||||
Мал. 160. Сканограма нирок. Дефект |
глибина різної щільності, під час прове- |
||||||
дення двомірної — картина перерізу до- |
|||||||
(пухлина) лівої нирки (а); сканогра- |
сліджуваної ділянки тіла (у даному разі — |
||||||
ма правої нирки нормальна (б)
нирки). Перевагою методу є відсутність негативного біологічного впливу, і тому,
якщо необхідне динамічне спостерігання за хворим, дослідження може повторюватися багаторазово. Ультрасонографія має велике значення для діагностики пухлин, солітарних кіст, полікістозу, нефролітіазу, туберкульозу, абсцесу нирки, нефросклерозу. Дослідження проводять і в разі недостатності функцій нирок.
Пункційна біопсія нирки
Пункційну біопсію нирки використовують для прижиттєвого вивчення мікроструктури нирки, а отже, для уточнення діагнозу, оцінювання прогнозу і вибору лікування при хворобах нирок.
416

СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
Зважаючи на можливі ускладнення (паранефральна гематома, артеріовенозна нориця тощо), біопсію нирки виконують тільки у спеціалізованих стаціонарах.
Перед біопсією необхідно зробити розгорнуте коагулологічне дослідження, а також ультразвукове дослідження і (або) томографію чи екскреторну урографію нирки, які дають змогу об’єктивно оцінити розташування нирки. Пункційну біопсію виконують спеціальною голкою закритим (черезшкірним) або напівзакритим (через невеликий розріз шкіри) способом.
За допомогою сучасної методики пункційної біопсії у 70—99 % хворих можна отримати біоптат (найменше — 5—6 клубочків), на основі дослідження якого роблять діагностичний висновок. Для вивчення біоптата бажано використовувати не тільки світлову, а й імунофлуоресцентну й електронну мікроскопію, за допомогою якої отримують додаткову інформацію про ультраструктуру ниркових клубочків, канальців та інтерстиціальної тканини. Ураховуючи відносну складність та інвазивність пункційної біопсії, цей метод застосовують тільки в разі недостатньої інформативності інших методів діагностики.
Показання до пункційної біопсії нирки: сечовий і нефротичний синдром незрозумілого походження, гострий гломерулонефрит із затяжним перебігом, хронічний гломерулонефрит — для визначення його морфологічного типу, щоб обрати метод лікування; криз відторгнення пересадженої нирки тощо.
Абсолютні протипоказання до пункційної біопсії нирки: єдина нирка, зморщені нирки, геморагічний діатез, лікування антикоагулянтами і (або) тромболітичними засобами, якщо неможливо їх відмінити, некоригована артеріальна гіпертензія.
Відносні протипоказання: початкова і помірна недостатність нирок, паранефрит, абсцес, туберкульоз нирки, артеріальна гіпертензія, макрогематурія, виражена серцева недостатність, психоз, негативне ставлення хворого.
ОСНОВН² КЛ²Н²ЧН² СИНДРОМИ
Сечовий синдром
Поняття «сечовий синдром» характеризує зміни, що їх виявляють під час дослідження сечі. Синдром буває ізольованим, якщо не супроводжується іншими клінічними проявами захворювання або є складовою клінічної картини хвороби, що відзначається поряд із набряковим, гіпертензивним синдромом, синдромом хронічної недостатності нирок тощо. До поняття «сечовий синдром» входять: помірна протеїнурія (від 100 мг до 3,5 г за добу), еритроцитурія (понад 1·106/л за добу), лейкоцитурія (понад 4·106/л за добу), циліндрурія, бактеріурія, виведення із сечею солей та їхніх кристалів, ниркового і перехідного епітелію, інших елементів патологічного організованого і неорганізованого осаду сечі.
417

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Найчастіше спостерігають такі причини розвитку сечового синдрому: гострий та хронічний гломерулонефрит, гострий та хронічний пієлонефрит, амілоїдоз нирок, нефропатія вагітних, токсичні, медикаментозні, спадкові і вроджені нефропатії, ураження нирок, що виникають на тлі системних захворювань сполучної тканини, системних васкулітів, цукрового діабету, хронічної недостатності кровообігу, мієломної хвороби, подагри, пухлин нирок і сечових шляхів тощо.
Патогенез основних симптомів, що входять у сечовий синдром, складний і різноманітний.
Протеїнурія — одна з найчастіших ознак ураження нирок; вона може мати преренальне, ренальне (клубочкове і канальцево-інтерстиціальне) і постренальне походження, хоча такий розподіл має умовний характер. Преренальна протеїнурія може визначатися у здорових осіб. Вона ніколи не буває масивною. При цьому крізь неушкоджений нирковий фільтр проходять білки з низькою відносною густиною (альбуміни, β2-мікроглобулін, лізоцим тощо), які потім частково або повністю реабсорбуються епітелієм ниркових канальців.
Розвиток клубочкового механізму протеїнурії найчастіше зумовлений патологічною проникністю гломерулярного фільтра або його функціональними змінами на рівні електростатичних і ферментних змін у клітинних мембранах. Розрізняють селективну і неселективну клубочкову протеїнурію, яка розвивається при гострому і хронічному гломерулонефриті, нефропатії на тлі системних захворювань сполучної тканини (системний червоний вовчак, системна склеродермія, вузликовий поліартерит, геморагічний васкуліт тощо), а також амілоїдозу нирок, діабетичного гломерулосклерозу, нефропатії вагітних, гіпертонічної хвороби тощо.
Розвиток канальцевого механізму протеїнурії зумовлений порушенням здатності проксимальних канальців реабсорбувати низькомолекулярні білки, профільтровані через ниркові клубочки. При цьому протеїнурія не перевищує 2 г за добу; профільтрований білок є переважно низькомолекулярною фракцією. Протеїнурію цього типу спостерігають у разі тубулоінтерстиціальних уражень нирок: гострого і хронічного пієлонефриту, інтерстиціального нефриту, уроджених уражень канальців тощо.
Можливі також інші механізми розвитку протеїнурії. Ортостатична протеїнурія спостерігається у підлітків та юнаків, особливо, якщо в них є нефроптоз. Вона виникає також унаслідок тривалого стояння або ходіння і не перевищує 1 г за добу. Припускають, що механізм її розвитку полягає в перегині ниркових кровоносних судин, який виникає внаслідок опущення нирки і спричинює порушення відтоку венозної крові з нирок. Застійна протеїнурія («серцева нирка») розвивається внаслідок порушення кровообігу IIБ—III стадії, що зумовлено застійним повнокрів’ям нирок та змінами їхньої трофіки. Гарячкова протеїнурія відзначається під час гострого гарячкового стану, виникнення її зумовлене токсичним ураженням клубочкового фільтра.
Еритроцитурія буває ниркового і позаниркового походження і є дуже частим симптомом ураження нирок та сечових шляхів. Еритроцитурія може
418

СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
переважати в сечовому синдромі при сечокам’яній хворобі, у разі сечових діатезів, пухлин нирок, при гломерулонефриті, особливо з гематуричним компонентом, геморагічних діатезах (тромбоцитопенія, тромбоцитопатія, телеангіектазія, передозування антикоагулянтів і препаратів тромболітичної дії тощо).
Доказовими ознаками еритроцитурії ниркового походження є: переважання деформованих і «вилужених» (позбавлених гемоглобіну) еритроцитів над незміненими; наявність еритроцитних циліндрів; поєднання макроабо мікрогематурії з протеїнурією, що перевищує 1 г за добу.
Ренопаренхіматозна клубочкова еритроцитурія виникає в тому разі, коли еритроцити, деформуючись під впливом капілярного тиску і зміни градієнта електричних зарядів між поверхнею еритроцита, клубочковою базальною мембраною і міжклітинним простором ниркового клубочка, а також унаслідок стоншення та розпушення клубочкової базальної мембрани, збільшення в ній пор, проходять із порожнини гломерулярного капіляра в порожнину боуменової капсули. Клубочкова еритроцитурія властива гломерулонефриту різних морфологічних типів, нефропатіям, що розвиваються під час перебігу системних захворювань сполучної тканини, діабетичному гломерулосклерозу, рідше — амілоїдозу і деяким іншим захворюванням.
Ренопаренхімна тубулоінтерстиціальна еритроцитурія — наслідок проникнення еритроцитів крізь ушкоджену стінку кровоносного капіляра, що прилягає до стінки ниркового канальця. Цей тип еритроцитурії виникає при гострому і хронічному пієлонефриті, інтерстиціальному нефриті, полікістозі нирок, інших захворюваннях.
Для позаниркової еритроцитурії характерними є незмінені еритроцити в сечі, відсутність еритроцитних циліндрів і відносно невисока супутня протеїнурія — менше ніж 1 г за добу навіть у разі макрогематурії. Найчастішими причинами позаниркової еритроцитурії є сечокам’яна хвороба, сечові діатези, пухлини, травми сечових шляхів, аномалії їх і запальні захворювання (за наявності останніх еритроцитурія асоціюється з лейкоцитурією).
Лейкоцитурія — виведення із сечею лейкоцитів, кількість яких перевищує норму (у разі 40-разового збільшення об’єктива мікроскопа у здорових чоловіків у осаді сечі міститься 0—2 лейкоцити, у здорових жінок — 0—6 лейкоцитів у полі зору). Під час кількісного дослідження осаду сечі за Нечипоренком лейкоцитурія у здорових осіб зазвичай не перевищує 2·106/л, іноді досягаючи 4·106/л. Виражена лейкоцитурія — піурія (наявність у сечі домішки гною) — визначається візуально: сеча каламутна, з пластівчастим осадом, який не зникає після додавання 10 % розчину оцтової кислоти.
Лейкоцитурія є головним симптомом інфекційного ураження нирок і сечових шляхів — неспецифічного (гострий і хронічний пієлонефрит, цистит, простатит, уретрит) і специфічного (туберкульоз, гонорейний уретрит). Лейкоцитурія, що супроводжує інфекційні захворювання, зазвичай супроводжується бактеріурією. Помірна лейкоцитурія (до 30—40 лейкоцитів у полі зору) може
419

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
бути неінфекційного походження і спостерігатися, наприклад, у хворих на інтерстиціальний нефрит, а разом з еритроцитурією та протеїнурією — у хворих на гломерулонефрит з інтерстиціальним компонентом. Бактеріурія при цьому відсутня.
Щоб визначити походження лейкоцитів (канальці, ниркові миски, сечоводи, сечовий міхур, сечівник), використовують якісну різницю між ними. При пієлонефриті, як і в разі інфекційних уражень сечових шляхів, у сечі переважають нейтрофіли, але в першому випадку багато з них є осмотично активними або являють собою клітини Штернгеймера—Мальбіна. Осмотично активні лейкоцити — бліді, збільшені, у їхній цитоплазмі помітний броунівський рух гранул. Їх виявляють у нативному осаді сечі після додавання до нього дистильованої води і метиленового синього або сафраніну. Активні лейкоцити — клітини Штернгай- мера—Мальбіна утворюються в сечі, яка має низьку відносну густину, з набубнявілих «живих» гранулоцитів. Ці клітини не патогномонічні для пієлонефриту, тому що в умовах гіпоосмолярності (наприклад, при хронічній недостатності нирок або в поліуричній стадії гострої недостатності нирок) можуть спостерігатися і в разі запалення сечових шляхів.
При імуноопосередкованих запальних хворобах нирок, особливо тих, що виникають на тлі системних захворювань сполучної тканини, переважна більшість лейкоцитів є лімфоцитами.
Різним захворюванням нирок властиві різні типи сечового синдрому. Наприклад, для гломерулонефриту характерне поєднання протеїнурії, еритроцитурії та циліндрурії, для пієлонефриту — лейкоцитурії і бактеріурії, для сечокам’яної хвороби — еритроцитурії і наявність солей у сечі. При амілоїдозі нирок головними симптомами є протеїнурія, незначна циліндрурія, а також можлива періодична еритроцитурія.
Для визначення походження еритроцитів та лейкоцитів використовують трисклянкову пробу Томпсона. Суть її полягає в тому, що акт сечовипускання хворий ділить на три порції: починає сечовипускання в першу посудину (15— 20 мл), потім основну частину сечі — у другу посудину і закінчує сечовипускання (15—20 мл) — у третю посудину. Наявність еритроцитів (лейкоцитів) лише у першій порції сечі свідчить про уретральне походження їх, у третій — про походження їх із сечового міхура. Рівномірний розподіл еритроцитів (лейкоцитів) у всіх порціях сечі вказує на ниркове походження їх.
Набряковий синдром
Упереважної більшості хворих з ураженням нирок утворення набряків пов’язане з нефротичним і нефритичним синдромами.
Уразі нефритичного синдрому (див. «Гломерулонефрит») виникнення набряків зумовлене затримкою в організмі натрію та рідини, підвищеною проникністю судинних стінок. Вони бліді, швидко розвиваються, найчастіше тривають
420
