

СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
Анемія у хворих із системними хворобами сполучної тканини з нефротичним синдромом, гострою та хронічною недостатністю нирок супроводжується появою м’якого систолічного (а іноді діастолічного) шуму, який може вислуховуватися в усіх точках аускультації серця і над яремними венами.
Інтерстиціальний набряк легень, характерний для нефротичного синдрому та хронічної недостатності нирок, як наслідок порушення водно-електролітного обміну, має невиражену симптоматику. Відзначають розширення зони притуплення перкуторного звуку в ділянку коренів легень, жорстке або ослаблене дихання над обома легенями, розсіяні сухі або незначні недзвінкі дрібнопухирчасті хрипи. У разі гідротораксу над нижніми відділами легень білатерально, іноді з одного боку визначаються притуплення перкуторного звуку, зменшення дихальної екскурсії легеневих країв. У ділянці притуплення перкуторного звуку спостерігається ослаблене голосове тремтіння і вислуховується ослаблене везикулярне дихання.
У разі асциту у хворих із нефротичним синдромом живіт стає випнутим за рахунок накопичення рідини в черевній порожнині і набряку передньої черевної стінки. Рідина в порожнині живота визначається за методом флюктуації.
Пальпація
Під час пальпації живота у хворих із гострою й хронічною недостатністю нирок іноді визначають поширену болючість, що пов’язано з функціональними розладами і розвитком елімінаційного ентероколіту, зумовлених інтоксикацією та порушенням водно-електролітного обміну. У хворих на гострий пієлонефрит із загостренням хронічного пієлонефриту, а також паранефритом, інфарктом нирки і каменями під час пальпації передньобічної стінки живота спостерігають болючість з одного або з обох боків тіла. У хворих на сечокам’яну хворобу та сечовий діатез біль переважно локалізується у поперековій і здухвинних ділянках. При гострому циститі та пухлинах сечового міхура болючість під час пальпації відчувається в надлобковій ділянці.
Використовуючи метод глибокої ковзної пальпації у хворих із нефротичним синдромом і (або) з недостатністю кровообігу можна виявити збільшення печінки. Окрім цього в печінки гострий або дещо заокруглений край, гладенька поверхня. Під час її пальпації болючості не виникає. При амілоїдозі печінка буває збільшеною, ущільненою і, зазвичай одночасно збільшується селезінка.
Пальпація нирок
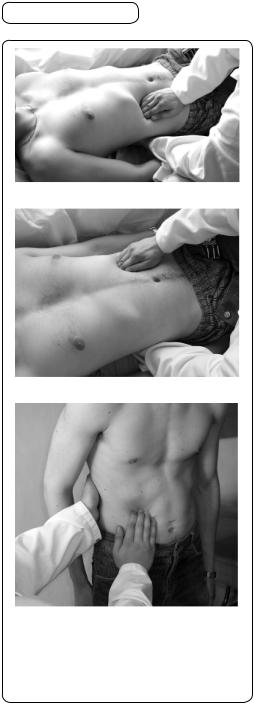
Основним методом фізичного дослідження нирок є глибока ковзна пальпація. Здорові нирки, що розташовані нормально, пропальпувати не вдається. Пальпації доступні лише опущені або збільшені нирки. Пальпацію необхідно виконувати бімануально в положенні хворого стоячи чи лежачи (на спині й на боці). Під час пальпації у положенні стоячи можна виявити навіть незначне
401
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|||
|
|
|||
|
|
|
опущення нирок, але досягти всієї по- |
|
|
|
|
вноти пальпаторного відчуття, як це |
|
|
|
|
буває під час пальпації в положенні |
|
|
|
|
лежачи, через недостатність розсла- |
|
|
|
|
блення м’язів черевного преса не вда- |
|
|
|
|
ється. |
|
|
|
|
Під час пальпації нирок (мал. 153) |
|
|
|
|
у положенні хворого лежачи на спині |
|
а |
|
лікар кладе свою ліву долоню під по- |
||
|
перек з відповідного боку (почина- |
|||
|
|
|
||
|
|
|
ють зазвичай справа). Праву руку зі |
|
|
|
|
злегка зігнутими пальцями кладе на |
|
|
|
|
фланк живота паралельно до хреб- |
|
|
|
|
та. Краї пальців розташовані нижче |
|
|
|
|
від ребрової дуги на рівні Х ребра |
|
|
|
|
(перший момент пальпації). Шкірну |
|
|
|
|
складку утворювати під час пальпації |
|
|
|
|
нирок не потрібно, тому другий мо- |
|
|
|
|
мент відсутній. Під час 2—4-го види- |
|
б |
|
хів правою рукою проникають якнай- |
||
|
глибше (третій момент пальпації). |
|||
|
|
|
||
|
|
|
Після цього хворому пропонують |
|
|
|
|
зробити глибокий повільний, як під |
|
|
|
|
час пальпації печінки, діафрагмовий |
|
|
|
|
вдих (четвертий момент пальпації). |
|
|
|
|
У цей момент права рука розташова- |
|
|
|
|
на в глибині живота, а ліва дещо під- |
|
|
|
|
німає поперекову ділянку, «подаючи |
|
|
|
|
нирку назустріч правій руці». У разі |
|
|
|
|
збільшення або опущення нирка під- |
|
|
|
|
ходить під пальці правої руки і «дає |
|
|
|
|
себе відчути». За допомогою описаної |
|
в |
|
методики можна скласти уявлення |
||
|
про форму нижнього полюса нирки |
|||
Мал. 153. Пальпація нирок: а — правої |
||||
(бобоподібна), її величину, консис- |
||||
нирки в положенні лежачи; б — лівої |
|
тенцію (у нормі еластична), характер |
||
нирки в положенні лежачи; в — правої |
передньої поверхні (у нормі гладень- |
|||
нирки в положенні стоячи |
ка), болючість (у нормі може бути |
|
|
|
чутливою). Іноді кращих результатів |
можна досягти, пальпуючи нирки в положенні хворого лежачи на боці з напівзігнутими в кульшових і колінних суглобах ногами. Для пальпації правої нирки хворого кладуть на лівий бік. Дії лікаря такі самі, як описано раніше.
402

СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
Для дослідження збільшеної або опущеної нирки можна використати метод балотування. Положення хворого лежачи на спині. Лікар робить ритмічні поштовхи пальцями лівої руки в куті між поздовжніми м’язами спини та нижнім ребром. Ці поштовхи сприймаються пальцями правої руки, що розташовані спереду, як своєрідні коливання нирки. Симптом балотування властивий тільки нирці, що дає змогу відрізнити її від інших органів.
Відрізнити опущення нирки (нефроптоз) від її збільшення буває нелегко. Основна різниця — нормальні пальпаторні властивості опущеної нирки. Розрізняють нефроптоз вроджений і набутий. Уроджене опущення нирок нерідко буває двобічним, однаково часто в чоловіків та жінок і зазвичай в осіб із загальним спланхноптозом. Набутий нефроптоз спостерігають переважно у жінок, частіше — правобічний. Розрізняють три ступені нефроптозу. У разі першого ступеня нефроптозу пальпується тільки нижній полюс нирки, другого — 2/3 або вся нирка. У хворих із третім ступенем патології нирка рухома і легко зміщується під час пальпації.
Полікістоз нирки призводить до її збільшення. Нирка стає горбистою, щільною. У разі пухлини нирка виявляється збільшеною, горбистою і дуже щільною. У хворих на сечокам’яну хворобу під час ниркової кольки і нерідко після неї, у період ремісії, у ділянці нирок під час пальпації з’являється болючість. Болючість, що виникає під час глибокої пальпації нирок, є характерною ознакою гострого або загострення хронічного пієлонефриту і особливо паранефриту.
Перкусія
Перкусія нирок є малоінформативною. У здорових осіб у ділянці нирок виявляють тимпанічний звук, спричинений кишковими петлями, що розташовані спереду від нирок. Великі пухлини або полікістоз нирок зумовлює зміну їхньої форми, розмірів і консистенції, над ними з’являється притуплений або тупий перкуторний звук.
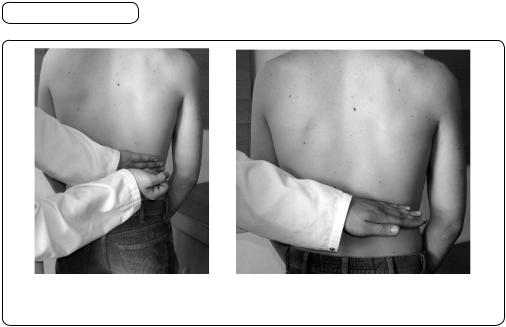
Діагностичне значення має симптом Пастернацького. Для його визначення спочатку наносять легкий удар ребром долоні або кулаком правої руки по тильній поверхні лівої кисті, яка щільно прилягає до нижнього відділу грудної клітки вище від поперекової ділянки. Цей удар потрібний, щоб хворий призвичаївся до відчуття, яке отримає від удару в ділянці попереку поруч з хребтом і латеральніше, у місці проекції нирок (мал. 154). Інтенсивність больового відчуття дає змогу оцінити симптом Пастернацького як слабко, помірно чи різко позитивний, що певною мірою відповідає гостроті патологічного процесу в нирках. Позитивний латеральний симптом Пастернацького спостерігають при гострому пієлонефриті, загостренні хронічного пери- і паранефриту, гострому гломерулонефриті, сечокам’яній хворобі, туберкульозі нирок та деяких інших захворюваннях. Позитивний медіальний симптом Пастернацького частіше спостерігається у хворих на радикуліт, міозит, а не з хворобами нирок.
403
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Мал. 154. Симптом Пастернацького: а — удар кулаком по руці, прикладеної до поперекової ділянки; б — удар ребром руки безпосередньо по поперековій ділянці
Сечовий міхур у нормі не пальпується і не визначається перкуторно. У разі затримки сечі (аденома або рак передміхурової залози, ураження спинного мозку, парез сечового міхура або у тяжкохворих) дно сечового міхура пальпується над лобком як м’якоеластичне утворення, у якому може виникати флуктуація. Перкуторно в цій ділянці відчувається тупий звук. Після випускання сечі катетером утворення над лобком зникає. Ракові та інші пухлини сечового міхура пальпуються рідко.
Отже, незважаючи на відсутність патогномонічної для хвороб нирок семіотики, докладне фізичне дослідження хворого відповідно до прийнятої схеми допомагає в діагностиці багатьох захворювань.
Лабораторні методи дослідження
Загальний аналіз сечі включає визначення кольору, прозорості, реакції, відносної густини, вмісту білка, ацетону, жовчних пігментів, а також мікроскопію сечового осаду.
Фізичні властивості сечі. Колір і прозорість сечі визначають візуально. У здорових осіб колір сечі коливається від світло-жовтого до насичено-жовтого і зумовлений умістом у сечі урохромів, уробіліноїдів, уроеритринів та інших пігментів. Інтенсивність забарвлення сечі співвідносна з її концентрацією. У разі виділення із сечею великої кількості еритроцитів (макрогематурія) сеча набуває кольору м’ясних помиїв.
Домішки білірубіну та білівердину, що їх визначають у разі підпечінкової і печінкової жовтяниці, забарвлюють сечу в зеленувато-жовтий колір. Сеча, що містить значну кількість уратів, коричневого кольору, каламутна. За наявності
404

СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
фосфатів вона теж стає каламутною і набуває білого кольору. Молочно-білого кольору сеча набуває в разі ліпоїдурії, хілурії та домішок гною. Якщо хворий вживає похідні піразолону (амідопірин, анальгін), сеча забарвлюється в рожевочервоний колір, нітроксоліну — у жовтий, метиленового синього — у зелений. Безбарвна або блідого забарвлення сеча у хворих на цукровий та нецукровий діабет і у хворих із поліурією (у разі сходження масивних набряків, після вживання сечогінних, у разі хронічної недостатності нирок тощо).
Відносну густину сечі вимірюють урометром (ареометром) зі шкалою з позначками від 1001 до 1050. Відносна густина сечі залежить від концентрації в ній сечовини, сечової кислоти, солей, а в разі патології — глюкози, меншою мірою — білка. У здорових дорослих осіб густина вранішньої сечі зазвичай коливається в межах від 1018 до 1024, але залежно від питного і харчового режиму може змінюватися в ширшому діапазоні — від 1015 до 1028. У дітей віком до 10 років густина сечі менша, ніж у дорослих: з 5-ї доби життя до 2 років вона становить 1002—1004, у 2—3 роки — 1010—1017, у 4—5 років — 1012—1020.
Відносна густина сечі відображує концентраційну здатність нирок (див. «Дослідження функцій нирок»). Тривале виділення сечі з низькою сталою відносною густиною називається ізостенурією. Постійне зниження відносної густини сечі називається гіпостенурією. Її спостерігають у разі сходження масивних набряків, при нецукровому діабеті, хронічній недостатності нирок та хронічному пієлонефриті, а також в осіб з уродженою патологією канальцевого апарату нирок. Для хронічної ниркової недостатності характерна ізогіпостенурія (відносна густина сечі 1009—1011, тобто на рівні густини безбілкової плазми, первинної сечі). Гіперстенурію (висока відносна густина сечі) спостерігають у хворих на цукровий діабет і в багатьох хворих з олігурією.
Хімічне дослідження сечі. Реакція. У здорової людини в разі змішаного харчування реакція сечі коливається від слабкокислої до нейтральної або слабколужної (рН 5—7,1). У клініці реакцію вимірюють індикаторними паперовими смужками з діапазоном значень 5—9. Зміщення реакції сечі в кислотний бік (гіперацидурія) відбувається за умови переважно білкового харчування, а також при цукровому діабеті, у разі тяжкої недостатності функцій нирок, часто при сечокам’яній хвороби, гіпокаліємії, гіпохлоремії. Зміщення реакції сечі в лужний бік (алкалурія) виникає в разі переважного споживання рослинної їжі, лужних мінеральних вод, лікування препаратами розчинних основ (натрію гідрокарбонат, солі літію), частого блювання, фосфатурії, при циститі.
Визначення білка. У здорових осіб виділення білка із сечею (протеїнурія) не перевищує 50—100 мг за добу. За допомогою рутинних методів у вранішній сечі білок не виявляють або визначають у вигляді слідів, що іноді рівнозначно 0,033 г/л. Якісні та кількісні проби на білок у сечі ґрунтуються на його коагуляції під впливом нагрівання або додавання кислот. При цьому перед визначенням сеча повинна бути прозорою (каламутну сечу попередньо фільтрують) і мати кислу реакцію (сечу лужної реакції попередньо підкислюють 2—3 краплями 5 % розчину оцтової кислоти).
405

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Якісні проби. Проба з кип’ятінням. До 5 мл прозорої сечі додають 1—2 мл ацетатного буфера Банга з рН 5,6, суміш кип’ятять у пробірці впродовж 30 с. За наявності білка сеча стає каламутною. За відсутності буфера Банга метод призводить до значних помилок.
Проба термопреципітації. За допомогою проби термопреципітації визначають наявність у сечі уропротеїнів Бенс-Джонса, які бувають при мієломній хворобі та макроглобулінемії Вальденстрема. Білки Бенс-Джонса (легкі поліпептидні ланцюги) належать до групи парапротеїнів. Вони преципітують під час нагрівання сечі до 50—60 °С і потім розчиняються під час її кип’ятіння. Точнішим методом визначення уропротеїнів Бенс-Джонса є електрофорез білків сечі в агаровому гелі зі специфічними антисироватками.
Проба із сульфосаліциловою кислотою — одна з найчутливіших. До 3—4 мл прозорої сечі додають 6—8 крапель 20 % розчину сульфосаліцилової кислоти. За умов позитивної проби з’являється помутніння.
Як скринінг-тест використовують проби з індикаторними паперовими смужками, забарвлення яких змінюється після змочування їх сечею, що містить білок. Проби застосовують як якісні тести для обстеження великих груп пацієнтів (наприклад, під час диспансерного спостереження).
Кількісне визначення білка. Найчастіше застосовують метод Брандберга— Роберта—Стольникова, що ґрунтується на пробі Гелера, тобто на появі білкового кільця на межі сечі, що містить білок, і 50 % розчину нітратної кислоти. У пробірці розміром 8×100 мм на 1 мл нітратної кислоти обережно нашаровують профільтровану сечу. Наприкінці 3-ї хвилини від моменту нашарування в пробірці, де концентрація білка становить 0,033 г/л, з’являється тонке кільце. Якщо кільце з’являється раніше, то концентрація білка в сечі перевищує 0,033 г/л. Таку сечу розводять дистильованою водою і підбирають ступінь розчинення, під час якого кільце з’являється на 3-й хвилині. Концентрацію білка в сечі визначають, перемножуючи 0,033 г/л на число, що становить ступінь розведення сечі.
Турбидиметричний метод визначення білка в сечі. Принцип методу полягає в додаванні до профільтрованої сечі 3 % розчину сульфосаліцилової кислоти з наступною спектрофотометрією суміші. Ступінь помутніння суміші пропорційний концентрації білка в сечі, тому за коефіцієнтом екстинкції вираховують протеїнурію.
Протеїнурія може бути ниркового і позаниркового (субренального та преренального) походження.
Виникнення функціональної ниркової протеїнурії зумовлене збільшенням проникності мембран клубочкового фільтра під час значного фізичного навантаження, сповільненням кровообігу в клубочках. До функціональної умовно зараховують маршову протеїнурію, протеїнурію спортсменів (наприклад, велосипедистів, бігунів, лижників та ін.), емоційну, холодову й ортостатичну протеїнурії. Останню спостерігають у дітей і підлітків у положенні стоячи, під час ходьби, зникає в положенні лежачи. Протеїнурія органічного походження виникає
406

СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
при багатьох захворюваннях нирок і внаслідок підвищеної проникності клубочкового фільтра запального або незапального походження (гломерулонефрит, нефропатія вагітних, гостра ниркова недостатність, діабетичний гломерулосклероз, пухлини нирок тощо). Значно меншу роль у патогенезі протеїнурії відіграє порушення канальцевої реабсорбції білка. Цю причину необхідно враховувати при пієлонефриті, інтерстиційному нефриті, спадкових ураженнях ниркових канальців.
У разі позаниркової субренальної протеїнурії білок потрапляє в сечу із сечових шляхів (уретрит, цистит, пухлини сечівника і сечового міхура тощо). Причинами преренальної протеїнурії можуть бути підвищений гемоліз, продукція парапротеїнів. Показник позаниркової протеїнурії зазвичай не перевищує 1 г/л, а ниркової — коливається в дуже широких межах: від 100—150 мг до десятків грамів на добу. Концентрація білка в сечі змінюється впродовж доби, сумарне виділення білка залежить від величини діурезу. Тому білок необхідно визначати не тільки у вранішній, але й у добовій сечі і вираховувати добову протеїнурію. Висока протеїнурія (більше ніж 3,5 г за добу) характерна для нефротичного синдрому.
Діагностичне і прогностичне значення має не лише величина протеїнурії, а й якісний склад білків у сечі. Селективна (вибіркова) протеїнурія, під час якої в сечі містяться білки малого розміру (альбуміни, дрібнодисперсні глобуліни), прогностично сприятливіша, ніж неселективна. Під час останньої виділяються як дрібно-, так і грубодисперсні білки.
Визначення глюкози в сечі. Якісні проби базуються на відновних властивостях глюкози.
Глюкозооксидазна (нотативна) проба — ензимна проба, яка вирізняється високою специфічністю і простотою виконання. Індикаторний папір, просякнутий нотатином, пероксидазою та одним із похідних бензидину, занурюють у сечу. За наявності глюкози через 1—2 хв змінюється колір смуги на папері (різні відтінки синьо-зеленого забарвлення). Колір смуги порівнюють зі стандартною шкалою, на підставі чого визначають уміст глюкози в сечі.
Проба Гайнеса ґрунтується на властивостях глюкози відновлювати в лужному середовищі гідрат оксиду міді (синього кольору) на гідрат закису (зеленого кольору) або закис міді.
Проба Ніландера ґрунтується на відновленні глюкозою нітрату вісмуту на металевий вісмут, унаслідок чого з’являється коричневе або чорне забарвлення.
Кількісне визначення глюкози в сечі. Поляриметричний метод ґрунтується на властивості глюкози переміщати площину поляризованого променя праворуч. Концентрацію глюкози в сечі визначають за кутом переміщення. Експресметод із визначенням глюкози в сечі за допомогою стандартного набору дає змогу впродовж 2 хв визначити вміст глюкози в сечі і за спеціальною кольоровою шкалою встановити її концентрацію.
Фізіологічною вважається недовготривала глюкозурія, що її спостерігають або після споживання великої кількості вуглеводів, або після фізичного наван-
407

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
таження, коли рівень глюкози в крові перевищує нирковий поріг (9,9 ммоль/л). Патологічна глюкозурія найчастіше буває при цукровому діабеті, рідше — при тиротоксикозі, синдромі Іценка—Кушінга, цирозі печінки, феохромоцитомі. Унаслідок зниження канальцевої реабсорбції глюкози (нирковий діабет, вторинні глюкозурії, що відзначаються під час нефротичного синдрому, іноді гострої ниркової недостатності) може розвиватися ниркова глюкозурія.
Кетонові тіла в сечі частіше виявляють за допомогою якісної проби Ланге: до сечі додають натрію нітропрусид, після чого нашаровують аміак. За наявності кетонових тіл з’являється фіолетове забарвлення. Найчастіше кетонурію спостерігають при декомпенсованому цукровому діабеті, але може виникати і внаслідок голодування, після тяжких травм і оперативних втручань.
Більшість якісних проб на наявність жовчних пігментів у сечі ґрунтується на перетворенні білірубіну на зелений білівердин під впливом окиснювачів: 1 % спиртового розчину йоду в пробі Розіна або реактиву Фуше — суміші розчину трихлороцтової кислоти і хлориду заліза. Проба Фуше чутливіша. У здорових осіб білірубін із сечею не виділяється. Екскреція білірубіну пов’язана з жовтяницею підпечінкового або печінкового походження, оскільки екскретується тільки зв’язаний (розчинний) білірубін.
Визначення уробілінурії. До уробіліноїдів належать уробілінові (уробіліноген, уробілін) і стеркобілінові (стеркобіліноген, стеркобілін) тіла. У сечі їх визначають за допомогою спеціальних проб. Зокрема в основі проби Нойбауера лежить кольорова реакція з реактивом Ерліха (парадиметиламідобензальдегід і розчин хлоридної кислоти) — з’являється червоне забарвлення. Проба Богомолова ґрунтується на тому, що в присутності уробіліну доданий до сечі хлороформ набуває червоного кольору. За пробою Флоранса до отриманого із сечі ефірного екстракту, що містить уробіліноїди, обережно додають хлоридну кислоту. За наявності уробіліну на межі двох рідин утворюється рожеве кільце. Уробіліноїди виділяються із сечею і в здорових осіб. Патологічна, підвищена, уробілінурія характерна для гемолітичної жовтяниці і її визначають у хворих на гепатит та цироз печінки. Відсутність уробіліну в сечі може спостерігатися під час підпечінкової жовтяниці.
Мікроскопічне дослідження осаду сечі. Досліджується осад уранішньої сечі. Її збирають у посуд із плоским дном і відстоюють упродовж 1—2 год. Осад збирають спеціальною піпеткою у скляну центрифужну пробірку і центрифугують при 1500 об/хв. Центрифугат уміщують на предметне скло, накривають покривним склом і дивляться під мікроскопом спочатку при малому, а потім при великому збільшенні. При малому збільшенні видно циліндри, скупчення клітинних елементів, кристали солей і друзи, а також волокна слизу. При великому збільшенні видно окремі еритроцити, лейкоцити, епітеліальні клітини різного походження, ліпоїдні зерна, бактерії тощо.
Розрізняють організований та неорганізований осад сечі. Елементи організованого осаду — еритроцити, лейкоцити, епітеліальні клітини (плоский епітелій
408

СЕЧОВА СИСТЕМА |
РОЗДІЛ VII |
|
зовнішніх жіночих статевих органів, перехідний епітелій ниркових мисок і сечоводів, нирковий епітелій канальців), гіалінові, зернисті, воскоподібні циліндри, циліндри з еритроцитів, лейкоцитів, крапель жиру, кристалів солей тощо. Елементи неорганізованого осаду сечі — в основному солі (аморфні, у формі кристалів).
Еритроцити, що містяться в сечі, можуть бути незміненими, зміненими
(фрагментованими або набубнявілими внаслідок перебування в середовищі з низькою відносною густиною) і вилуженими, тобто позбавленими гемоглобіну. Наявність в осаді сечі одного незміненого (круглого, не набухлого, світложовтого) еритроцита в кожному полі зору можлива і в здорових осіб. У сумнівних випадках для оцінювання ступеня еритроцитурії необхідно провести дослідження сечі за методами Нечипоренка, Амбурже, Каковського—Аддіса. У разі макрогематурії еритроцити в осаді сечі заповнюють усе поле зору мікроскопа, хоча в разі еритроцитурії такого ступеня не завжди спостерігається макрогематурія.
Розрізняють ниркову і позаниркову (преренальну і субренальну) еритроцитурію. Ниркову еритроцитурію спостерігають при гломерулонефриті, туберкульозі нирки, пухлинах, сечокам’яній хворобі, системних захворюваннях сполучної тканини, що супроводжуються ураженням нирок, рідше — амілоїдозі і пієлонефриті. Позаниркову субренальну еритроцитурію визначають при циститі, сечокам’яній хворобі та сечовому діатезі, пухлинах і травмах нирок і сечових шляхів, преренальну — у разі геморагічного васкуліту, коагулопатій, лікування антикоагулянтами.
Лейкоцити. В осаді сечі виявляють нейтрофільні гранулоцити. У слабкокислому середовищі вони мають вигляд безбарвних зернистих клітин із сегментованим ядром. У лужному середовищі гранулоцити позбавлені зернистості, набухають і збільшуються. У сечі здорової людини можна виявити до 4—6 лейкоцитів у полі зору мікроскопа. При запальних процесах (уретриті, простатиті, циститі, пієлонефриті) кількість лейкоцитів може збільшуватися, вони суцільною масою можуть заповнювати все поле зору. Точно визначити ступінь лейкоцитурії можна під час дослідження сечі за методами Нечипоренка, Амбурже, Каковського— Аддіса. Лейкоцитурія часто супроводжується бактеріурією, клітинами сечових шляхів в осаді сечі.
У разі імунних (аутоімунних) уражень нирок у сечі переважають лімфоцити. Диференціація можлива за умов визначення лейкоцитної формули сечі.
Циліндри. Циліндри утворюються в просвіті ниркових канальців з білка і мають вигляд блідо-сірих, напівпрозорих утворень циліндричної форми. Одиндва гіалінових циліндри в препараті можуть траплятися і в здорових осіб.
Зернисті циліндри утворюються із зернисто-перероджених клітин епітелію ниркових канальців. Вони короткі, широкі і є лише в разі патології нирок.
Воскоподібні циліндри — однорідні, широкі, прямі блідо-жовті утворення; природу їх вивчено недостатньо. Припускають, що вони утворюються з
409

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
преамілоїду та амілоїду. Такі циліндри виявляють у сечі хворих із нефротичним синдромом різної етіології, гострою нирковою недостатністю.
Неорганізований осад сечі в основному утворюють солі. Деякі з них помітні неозброєним оком. Так, аморфні фосфати утворюють білий осад, аморфні урати — рожевий, кристали уратів — червоний або бурий, трипельфосфати (подвійні солі амонію і магнію) — білуватий. Кристали уратів випадають в осад у кислому середовищі і під мікроскопом мають поліморфний вигляд (списи, друзи тощо). У лужній сечі виявляють фосфати і трипельфосфати — кристалічні (у вигляді безбарвних призм) та аморфні. Оксалати, що мають вигляд безбарвних октаедрів, нерідко спостерігають як у кислій, так і в лужній сечі. Крім цього, в осаді сечі можуть бути кристали фосфорнокислого вапна, лейцину, тирозину, цистину, а в разі нефротичного синдрому — краплі нейтрального жиру і циліндри з них, а також двозаломлюючі кристали ліпоїдів, які мають вигляд блискучих хрестів на темному тлі, що їх видно під час дослідження осаду сечі за допомогою поляризаційного мікроскопа.
Кількісне дослідження осаду сечі характеризує ступінь тяжкості патологічного процесу в нирках. В умовах клініки частіше застосовують метод Нечипоренка, що дає змогу визначити кількість еритроцитів, лейкоцитів, циліндрів в одиниці об’єму сечі (мл, л). Для цього збирають середню порцію вранішньої сечі, старанно її перемішують, наливають 10 мл у центрифужну пробірку і центрифугують упродовж 3 хв при 3000 об/хв. Надосадову рідину відсмоктують піпеткою, залишивши 1 мл осаду, який збовтують, і цією суспензією заповнюють камеру Горяєва. Підраховують кількість еритроцитів, лейкоцитів і циліндрів у 100 більших квадратах камери, а потім за спеціальною формулою підраховують кількість елементів в 1 л сечі. У здорових осіб у сечі міститься до 4·106/л лейкоцитів, до 1·106/л еритроцитів і до 20·103/л гіалінових циліндрів. Зернисті, воскоподібні та інші циліндри визначають тільки у разі патологічних відхилень.
Недоліком методу Нечипоренка є те, що в ньому не враховується діурез. Тому використовують метод Амбурже (визначення кількості елементів, що виділяються за 1 хв) або метод Каковського—Аддіса (виділення із сечею за добу). Однак застосування цих методів менш зручне для хворого і медичного персоналу, ніж методу Нечипоренка, а тому їх застосовують рідше.
Мікробіологічне дослідження сечі має значення для діагностики запальних процесів у сечових шляхах. Одного виявлення мікроорганізмів у сечі недостатньо для трактування їх виділення як ознаки розвитку патологічного процесу. Для визначення патологічно значущої бактеріурії сечу в жінок беруть за допомогою катетера, у чоловіків беруть середню порцію сечі. Зібрану сечу досліджують на бактерії якісно (посів на поживні середовища для виділення патогенного збудника і визначення його чутливості до антибактерійних засобів) і кількісно (визначення мікробного числа сечі). Мікробне число сечі — кількість мікроорганізмів у 1 мл сечі — у нормі не перевищує 0,5—1,0·105/мл. При пієлонефриті та інфекційних ураженнях сечових шляхів кількість мікробних тіл перевищує 105/мл.
410
