

ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
з’явитися непомітно для хворого, її помічають лише оточуючі. Жовтяниця може виникати раптово, часто невдовзі після нападу жовчної кольки (у хворих на жовчнокам’яну хворобу вона виникає внаслідок закупорки загальної жовчної протоки каменем). Має значення тривалість жовтяниці. У хворих із хронічними захворюваннями печінки може спостерігатися упродовж багатьох місяців. Осіб із функціональною (доброякісною) гіпербілірубінемією жовтувате забарвлення шкіри і склер супроводжує все життя.
Кровоточивість у вигляді синяків на шкірі при патології печінки може вказувати на зменшення кількості тромбоцитів у зв’язку з підвищенням функції селезінки, що буває при портальній гіпертензії. Порушення зсідання крові, що спостерігається в разі незначних порізів, кровотеч із носа, зумовлене порушенням синтезу печінкою факторів зсідання крові (протромбін, фібриноген).
Під час збирання анамнезу важливо з’ясувати, чи були у хворого в минулому захворювання печінки і жовчного міхура, збільшення печінки і селезінки, печінкова колька. У процесі розпитування необхідно з’ясувати, які чинники та умови могли спричинити захворювання печінки і жовчних шляхів. До таких належить: зловживання жирною м’ясною їжею; вплив різних отрут хімічного і рослинного походження, лікарських речовин (сполуки фосфору, міді, свинцю, миш’яку, аміназин, рифампіцин, фенобарбітал, отруєння грибами). Потрібно дізнатися, чи вживав пацієнт алкоголь (у якій кількості, постійно чи епізодично). Мають значення деякі інфекційні захворювання (вірусний гепатит, черевний тиф, лямбліоз), а також захворювання травного тракту (гастрит, коліт). У виникненні деяких уражень печінки й жовчного міхура певне значення має спадковість.
Фізичні методи дослідження
Огляд
Під час огляду хворого з ураженням печінки й жовчних шляхів передусім можна виявити жовтяницю, яка зумовлена підвищенням умісту в крові білірубіну. Жовтяниця може бути різної інтенсивності. Появу жовтяничного забарвлення шкіри та слизових оболонок спричинює білірубінемія понад 34,2 мкмоль/л. Для її виявлення огляд необхідно проводити при денному освітленні. Жовтяниця стає помітною насамперед на склерах і м’якому піднебінні. За наявності інтенсивнішої жовтяниці забарвлюється вся шкіра, але найвираженішою вона є на долонях, підошвах, біля куточків рота, на лобі, на бічних поверхнях шиї. Якщо рівень білірубіну в крові досягає 120 мкмоль/л, з’являється виражене жовтяничне забарвлення шкіри та слизових оболонок.
Жовтяничне забарвлення може бути різних відтінків. Так, лимонно-жовтий колір шкіри спостерігається у хворих із гемолітичною жовтяницею. Зеленуватожовтий колір може бути зумовлений накопиченням білівердину (продукт окиснення білірубіну), що відзначається при механічній жовтяниці. Оранжевожовтий колір шкіри свідчить про наявність паренхіматозної жовтяниці.
351

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Треба мати на увазі, що шкіра може набувати жовтого кольору внаслідок уживання акрихіну, отруєння пікриновою кислотою, після споживання великої кількості моркви, тобто в тих випадках, коли рівень білірубіну в крові не підвищується. Треба пам’ятати, що в таких випадках склери залишаються незабарвленими.
Ухворих із патологією печінки і жовчних шляхів із наявністю холестазу можна виявити подряпини, розчухи шкіри, які свідчать про свербіж.
Уразі тяжкої печінкової патології на шкірі можна виявити крововиливи у вигляді невеликих синяків та великих екхімозів. Біля куточків рота, очей та біля носа можна побачити засохлу кров.
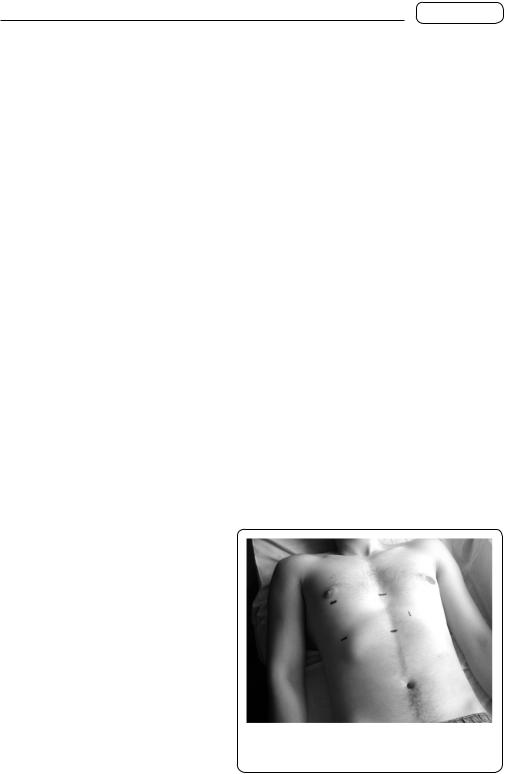
Ухворих на хронічний гепатит і цироз печінки на шкірі обличчя, шиї, грудної клітки та спини можна побачити дрібні телеангіектазії у вигляді червоних павучків діаметром від 2 до 10 мм, рідше — до 10 см — судинні зірочки (мал. 134, кольорова вклейка). У таких хворих на долонях можна побачити почервоніння підвищень, утворених м’язами великого пальця і мізинця, — печінкові долоні. Вважають, що однією з причин появи печінкових долонь і судинних зірочок є погіршення метаболізму в печінці естрогенів, які дають судинорозширювальний ефект. Інколи судинні зірочки можуть бути генетичної природи і виявлятися в осіб з нормальною функцією печінки.
Узв’язку з погіршенням метаболізму в печінці естрогенів у чоловіків хворих на цироз печінки, переважно спричинений зловживанням алкоголю, виникає гінекомастія (мал. 135, кольорова вклейка).
Уразі порушення ліпідного й пігментного обміну, переважно у хворих з явищами холестазу, на шкірі кистей рук, на повіках, у периорбітальній ділянці можна побачити коричневочи оранжево-жовті бородавчасті утворення — ксантоми та різновидність їх — ксантелазми. Ксантома — ділянка шкіри із скупченням макрофагів, нафаршированих ліпопротеїдами і тригліцеридами (від грец. xanthos — жовтий, oma — пухлина). Ксантелазма — плоска ксантома (мал. 136, кольорова вклейка) у вигляді оранжево-жовтої підвищеної бляшки (від грец. xanthos — жовтий, elasma — кована металева пластинка).
Під час огляду живота, який необхідно проводити у вертикальному і горизонтальному положеннях хворого, можна виявити ознаки, які мають діагностичне значення. Так, у разі значного збільшення й опущення печінки, особливо, коли хворий виснажений, спостерігається випинання в ділянці правого підребер’я і в ділянці надчерев’я. Випинання правого підребер’я можна побачити також у разі значного збільшення жовчного міхура (водянка, гнійне запалення, або емпієма, рак загальної жовчної протоки).
Значне збільшення живота може бути наслідком накопичення рідини в черевній порожнині, тобто внаслідок асциту, що відзначається при цирозі печінки
зпортальною гіпертензією або вираженій серцевій недостатності (мал. 137, кольорова вклейка).
Під час огляду живота можна спостерігати розширення венозної сітки на передній черевній стінці. Ця ознака є наслідком варикозного розширення портока-
352
ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
вальних анастомозів між системами ворітної, верхньої і нижньої порожнистих вен. Такі анастомози відкриваються внаслідок утруднення течії крові у ворітній вені й підвищення в ній тиску, тобто внаслідок портальної гіпертензії. Поширені набухлі венозні колатералі розташовуються навколо пупка і відходять від нього променеподібно або вертикально згори донизу (мал. 138, кольорова вклейка). Через схожість зі зміями ці колатералі ще називають «головою Медузи» (горгони Медузи, за давньогрецькою міфологією, у якої на голові замість волосся були змії).
Перкусія
За допомогою перкусії можна визначити межі печінки, а також її розміри. Під час перкусії печінки, яка є щільною і не містить повітря, повинен утворюватися абсолютно тупий звук. Але печінка оточена органами, які містять повітря (легені, кишкові петлі), що суттєво впливає на характер цього перкуторного звуку.
Розрізняють дві верхні межі печінкової тупості — абсолютної і відносної. Верхня межа абсолютної печінкової тупості визначається шляхом перкутування згори донизу, від моменту появи абсолютно тупого перкуторного звуку. Вона збігається з розташуванням нижньої межі легень.
Верхня межа відносної печінкової тупості, яка визначається появою притупленого перкуторного звуку, розташована на рівні висоти стояння купола діафрагми. По правій серединно-ключичній лінії ця межа розташована на рівні V ребра, а по передній пахвовій лінії — на рівні VI ребра.
Нижню межу печінкової тупості визначити важче. Це зумовлено впливом високого тимпанічного звуку, утворення якого спричинене близьким розташуванням кишок, на печінковий звук. Крім того, наповнення кишок повітрям у різний час у тієї самої людини буває неоднаковим. Для визначення нижньої межі печінкової тупості необхідно застосовувати тиху перкусію.
Простий та інформативний метод визначення меж печінки запропонував М.Г. Курлов. Під час перкусії визначають п’ять точок, які характеризують справжні розміри печінки (мал. 139). Перкусію виконують у такій послідовності. Спочатку визначають верхню межу відносної печінкової тупості, тобто верхню межу печінки по правій серединно-ключичній лінії (перша точка). Для цього палецьплесиметр розміщують на вищевказаній лінії горизонтально у третьому міжребровому проміжку і
353

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
виконують середньої сили перкусію, поступово пересуваючи палець-плесиметр донизу до появи притупленого звуку. Позначку роблять дермографом на шкірі по верхньому краю пальця-плесиметра. У нормі перша точка розташована у п’ятому міжребровому проміжку. Далі по цій самій лінії визначають другу точку — нижню межу печінкової тупості. Для цього палець-плесиметр установлюють на рівні пупка паралельно до ребрової дуги, тобто паралельно до межі, яку намагаються визначити, і виконують тиху перкусію знизу догори до отримання тупого звуку. Помітку роблять по нижньому краю пальця. У нормі нижня межа печінки по серединно-ключичній лінії розташована на рівні краю ребрової дуги або на 1 см вище від нього. Визначити за допомогою перкусії верхню межу печінки по передній серединній лінії не вдається, бо в цьому місці печінка прилягає до серця, над яким виникає тупий звук. Тому третя точка є умовною і позначається на передній серединній лінії на рівні першої точки. Потім тихою перкусією визначають четверту точку, пересуваючи палець-плесиметр по передній серединній лінії тіла від пупка догори до появи тупого звуку. Позначку проводять по нижньому краю пальця. У нормі нижня межа печінки по передній серединній лінії тіла розташована між верхньою і середньою третиною відстані між мечоподібним відростком і пупком. Насамкінець нижній край печінки визначають по лівій ребровій дузі (п’ята точка). При цьому палець-плесиметр розміщують перпендикулярно до лівої ребрової дуги на рівні IX ребра і, користуючися тихою перкусією, перкутують у напрямку до третьої точки. У разі появи тупого звуку наносять позначки по зовнішньому краю пальця. У нормі нижня межа печінки по лінії лівої ребрової дуги розташована на рівні VII—VIII ребра.
Після визначення меж розміри печінки вимірюють у сантиметрах. Проводять вимірювання трьох розмірів печінки. Перший є відстанню між першою і другою точками; у нормі він становить 9—11 см. Другий розмір вимірюють між третьою і четвертою точками; у нормі він становить 8—9 см. Третій (косий) розмір печінки вимірюють по лівій ребровій дузі між третьою і п’ятою точками; у нормі він становить 7—8 см. Перший розмір характеризує величину правої частки печінки, другий і третій — лівої.
Визначення перкуторних меж печінки та її розмірів має велике діагностичне значення. Зміщення верхньої межі печінки не завжди свідчить про ураження самої печінки, а може спостерігатися і при інших захворюваннях (випітний плеврит, піддіафрагмовий абсцес, високе стояння діафрагми). Але при деяких захворюваннях печінки (пухлина, ехінококова кіста тощо) може зміщуватися догори лише її верхня межа. Знижується верхня межа внаслідок низького стояння діафрагми, наприклад при емфіземі легень.
Зміщення нижньої межі печінки догори спостерігається в разі зменшення її розмірів, що характерно для атрофії печінки або її зморщування, а також для метеоризму або асциту, коли печінка відтісняється догори.
У разі збільшення печінки (гепатит, серцева недостатність) її нижня межа зміщується донизу.
354

ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
Жовчний міхур у нормі перкуторно не визначається, але в разі його значного розтягнення за допомогою дуже тихої перкусії над ним можна виявити тупий звук.
Пальпація
Пальпація печінки є дуже важливим методом фізичного дослідження. Жодна ультразвукова діагностика, комп’ютерна Х-променева чи магнітно-резонансна томографія не можуть замінити дотичного відчуття.
Методику пальпації печінки докладно описали В.П. Образцов і М.Д. Стражеско. Пальпацію виконують у положенні хворого лежачи на спині з розслабленим черевним пресом і дещо зігнутими в колінних і кульшових суглобах ногами. Перед пальпацією печінки необхідно виконати кілька важливих підготовчих моментів. Перш за все попросити хворого покласти руки так, щоб лікті були щільно приведені до бічних поверхонь грудної клітки, а кисті лежали на грудях. Таке положення рук обмежує рух грудної клітки. Потім переконатися, чи хворий може глибоко дихати, використовуючи для цього не грудні м’язи, а діафрагму. Чоловікам зазвичай це легко вдається, але жінки, у яких переважає грудний тип дихання, потребують певного навчання. Для цього руку кладуть на живіт хворого і пропонують йому робити повільні глибокі вдихи так, щоб рука лікаря піднімалася якомога вище. Коли хворий зуміє так дихати, йому кажуть: «Тепер досить, але, коли я Вас попрошу, Ви зробите такий, як зараз, глибокий повільний вдих». Після цього тихою перкусією визначають нижній край печінки по правій серединно-ключичній лінії. І, лише виконавши всі ці підготовчі етапи, приступають до пальпації печінки.
Пальпацію печінки (мал. 140) виконують у чотири моменти, які повинні бути чітко відмежовані один від іншого. Під час першого моменту лікар кладе праву руку на живіт хворого так, щоб лінія краю пальців розташовувалася на визначеній нижній межі печінки або відразу нижче від ребрової дуги, якщо нижня межа печінки не виступає з-під її краю. Середній палець правої руки повинен розташовуватися на серединно-ключичній лінії.
Ліва рука лікаря щільно охоплює праву реброву дугу так, щоб великий палець був на краю ребрової дуги, а чотири пальці — на задній поверхні грудної клітки. Під час другого моменту пальцями правої руки зміщують шкіру в складку донизу. На третьому моменті пальці правої руки за 3—4 видихи занурюються у праве підребер’я. У цьому разі під час першого видиху пальці занурюють майже вертикально донизу, під час другого — косо донизу і в підребер’я, під
355

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
час 3—4 видихів рука заходить у підребер’я майже горизонтально. Під час четвертого моменту хворому пропонують зробити глибокий повільний вдих. Ліва рука при цьому продовжує щільно утримувати реброву дугу. Пальці правої руки утримуються в підребер’ї і відчувають дотик печінки, нижній край якої в разі її еластичності вільно перекочується через них. Таким чином, четвертий момент пальпації для лікаря є пасивним. У разі значного збільшення печінки, особливо, коли вона щільна, пальпацію треба виконувати дуже обережно, не спричинюючи болю.
Печінка пальпується більше ніж у 80 % здорових осіб, найчастіше в астеніків. Під час пальпації нижнього краю можна дізнатися про його властивості. У нормі він еластичний, рівний, не болючий, помірно гострий, може виходити на висоті глибокого вдиху з-під ребрової дуги на 2 см. Поверхня печінки, якщо вдається її відчути, гладенька.
При цирозі печінки край її щільний, гострий. У хворих на рак печінки, а також за наявності ехінококозу чи абсцесу печінки нижній край стає заокругленим.
Патологічно змінена печінка (ущільнена і збільшена) легше пальпується. При цьому печінку можна пропальпувати по всіх лініях і край її визначається незалежно від фази дихання. Хворих зі значним здуттям живота потрібно обстежувати натще. При асциті пальпацію можна виконувати у вертикальному положенні хворого.
Зміщення нижнього краю печінки донизу спостерігається не тільки в разі її збільшення, а й у разі зміщення донизу незбільшеної печінки. Якщо нижній край печінки зміщений донизу внаслідок її збільшення, то це також супроводжується зміною властивостей краю і передньої поверхні печінки. У розв’язанні цього питання допомагають дані, одержані під час перкусії верхньої межі печінки: у разі збільшення розмірів печінки її верхня межа буває незміненою або стає вищою, ніж у нормі. Якщо ж печінка опущена, то її верхня межа визначається нижче, ніж у нормі.
Опущення печінки може спостерігатися у разі загального опущення інших внутрішніх органів черевної порожнини (спланхноптоз). Причиною відтиснення печінки донизу можуть стати такі захворювання, як випітний правобічний плеврит, піддіафрагмовий абсцес, емфізема легень.
Збільшення печінки може бути зумовлене застоєм у ній венозної крові, що буває внаслідок серцевої недостатності, запалення печінки (гепатит), застою жовчі в умовах її утрудненого відтоку у дванадцятипалу кишку, запалення внутрішньопечінкових жовчних проток (холангіт). Збільшення печінки відбувається при цирозі, злоякісних пухлинах та абсцесах. До збільшення печінки призводять її жирове переродження, хронічний алкоголізм, цукровий діабет, отруєння фосфором, хлороформом та інфекційні захворювання.
Діагностичне значення має консистенція печінки, яку визначають за допомогою пальпації. Ущільнення печінки можна спостерігати при гострому гепатиті. До ще більшого її ущільнення призводить цироз, пухлини. У разі значного ущільнення можна пропальпувати як край, так і поверхню печінки в тому місці, де вона безпосередньо прилягає до черевної стінки.
356

ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
У нормі, а також у разі патологічних процесів (застійного цирозу, амілоїдозу) поверхня печінки буває гладенькою. Але при захворюваннях, які супроводжуються зморщуванням печінкової тканини (портальний цироз, сифіліс), її поверхня стає зернистою, нерівною. При раку печінки її поверхня стає горбистою.
Під час пальпації можна виявити болісність печінки. Це спостерігається у хворих із венозним застоєм, зумовленим серцевою недостатністю, а також у хворих на гострий перигепатит і холангіт. Болісність пов’язана з утягненням у патологічний процес фіброзної оболонки печінки (гліссонової капсули) та очеревинного покриву печінки. Але якщо розтягнення капсули, навіть у разі значного збільшення печінки, відбувається поступово, як, наприклад, при цирозі або амілоїдозі, то її болючість у момент пальпації не відчувається.
Зменшення печінки спостерігають на останній стадії (атрофічній) цирозу, а також у разі гострої дистрофії печінки. Зменшення печінки чіткіше визначається в ділянці її лівої частки, наприклад по передній серединній лінії тіла, оскільки в нормі край печінки не виступає з-під правого підребер’я.
Жовчний міхур. У нормі жовчний міхур не вдається пропальпувати, оскільки він майже не виступає з-під нижнього краю печінки (не більше ніж на 1—1,2 см). Окрім того, щільність жовчного міхура менша, ніж щільність черевної стінки. Але в разі збільшення жовчного міхура він стає доступним для пальпації. Це буває за наявності водянки жовчного міхура, гнійного запалення (емпієма), пухлин. Пальпацію жовчного міхура здійснюють у такому самому положенні хворого, як і пальпацію печінки. Спочатку віднаходять край печінки, а нижче від нього, біля зовнішнього краю правого прямого м’яза, пальпують жовчний міхур, дотримуючись при цьому всіх правил пальпації за методом В.П. Образцова і М.Д. Стражеска.
Під час пальпації жовчний міхур найлегше знайти, ковзаючи пальцями упоперек до осі міхура. Пальпаторно він визначається у вигляді грушоподібного тіла різного розміру і щільності, що залежить від характеру патологічного процесу в ньому або в прилеглих органах. Наприклад, у хворих із компресією загальної жовчної протоки пухлиною (ознака Курву- азьє—Терьє) можна виявити збільшений еластичний міхур. У разі пухлин стінки жовчного міхура, переповнення його каменями або ураження гнійним запальним процесом міхур стає щільним і горбистим. Якщо запальних спайок між жовчним міхуром та прилеглими органами або передньою черевною
357

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
стінкою немає, то під час пальпації виявляють його дихальну рухомість. Рухомість міхура втрачається в разі запалення очеревини, яка його вкриває (перихолецистит). За наявності у жовчному міхурі та навколо нього гострих запальних процесів під час його пальпації виникає болісність.
Для виявлення болісності в точці жовчного міхура натискують вказівним пальцем правої руки або великим пальцем лівої руки в ділянці проекції жовчного міхура (мал. 141).
Аускультація
Аускультація печінки і жовчного міхура не має великого діагностичного значення. Лише іноді при перигепатиті чи перихолециститі над печінкою і жовчним міхуром вдається прослухати шум тертя очеревини, що нагадує шум тертя плеври. Шум тертя очеревини у хворих на гострий холецистит свідчить про глибоке поширення запального процесу на всі шари стінки жовчного міхура, також про можливу його перфорацію.
Інструментальні та лабораторні методи дослідження
Х-променеве дослідження. Оглядова Х-променескопія і Х-променеграфія печінки і жовчного міхура мають обмежене діагностичне значення, оскільки затемнення, яке дає щільна печінкова тканина, складно відрізнити від тіні інших органів черевної порожнини. Під час звичайного Х-променевого дослідження лише рідко вдається визначити нижню межу печінки і скласти уявлення про її розміри та розміщення. Іноді на передньоверхній поверхні печінки вдається виявити абсцес, ехінококову кісту, пухлину, а також накопичення гною і газу між печінкою та діафрагмою.
Для огляду судин печінки застосовують різні методи контрастного Х-променевого дослідження, зокрема спленопортографію. Принцип цього методу полягає в контрастуванні селезінкової та ворітної вен і їх внутрішньопечінкових розгалужень із наступною Х-променеграфією. Для цього використовують контрастні речовини (кардіотраст, тріомбрин), які вводять методом пункції селезінки. Зроблена відразу ж після цього серія знімків дає уявлення про портальний кровообіг і стан жовчовидільної системи. На Х-променеграмах можна побачити розгалуження вен, за характером яких визначають стан колатерального кровообігу, наявність поза- і внутрішньопечінкових причин портальної гіпертензії, ступінь поширення патологічного процесу в печінці
Мал. 142. Спленопортографія. Пору- при таких захворюваннях, як цироз,
шення кровообігу в ворітній вені
рак, тромбоз ворітної вени (мал. 142).
358
|
ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
||
|
|
|
||
Для Х-променевого дослідження артері- |
|
|
|
|
альних систем печінки контрастні речовини |
|
|
|
|
вводять у черевну артерію (целіакографія) |
|
|
|
|
через катетер, який через стегнову артерію |
|
|
|
|
вводять у черевну частину аорти. За допомо- |
|
|
|
|
гою цього методу вдається виявити вогнища |
|
|
|
|
ураження печінки, пухлини, абсцеси, кісти. |
|
|
|
|
У діагностиці пухлин, кіст, абсцесів пе- |
|
|
|
|
чінки важливе значення має комп’ютерна |
|
|
|
|
Х-променева та магнітно-резонансна томо- |
|
|
|
|
графія. Застосування контрастних речовин |
|
|
|
|
під час проведення комп’ютерної томографії |
|
|
|
|
полегшує виявлення гемангіом і пухлин пе- |
|
|
|
|
чінки. |
|
|
|
|
Для дослідження жовчного міхура і жов- |
|
|
|
|
чних шляхів застосовують пероральну і вну- |
|
|
|
|
трішньовенну холеграфії. Під час проведен- |
Мал. 143. Х-променеграма жов- |
|||
ня пероральної холецистографії контрастну |
||||
чного міхура. Наявні множинні |
||||
речовину, що містить йод, уводять через рот. |
||||
конкременти |
||||
Вона всмоктується в тонкій кишці і по воріт- |
||||
|
|
|
||
ній вені потрапляє в печінку, а потім разом із |
|
|
|
|
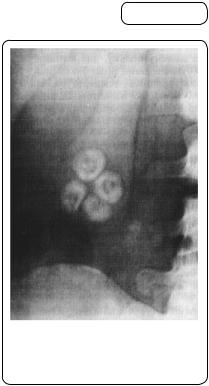
жовчю — у жовчні шляхи і в жовчний міхур. Контрастну речовину (білітраст, холевід тощо) дають хворому напередодні дослідження після легкої вечері. Уранці натще хворому виконують Х-променеграфію жовчного міхура. Якщо жовчний міхур функціонує нормально, то на Х-променеграмах чітко визначається його тінь. Якщо виникає непрохідність міхурової протоки або порушується концентраційна здатність міхура, на Х-променеграмі тіні від жовчного міхура немає.
При жовчнокам’яній хворобі тінь жовчного міхура на Х-променеграмах неоднорідна. У жовчному міхурі виявляють тіні й просвітлення, зумовлені конкрементами, що є в ньому і дають уявлення про кількість їх і розміри (мал. 143).
Рухову функцію жовчного міхура можна визначити за тривалістю періоду його спорожнення й розміром під час його максимального скорочення. Для цього після вживання хворим холецистокінетику (можна двоє сирих яєчних жовтків), який зумовлює скорочення і спорожнення жовчного міхура, виконують серію Х-променеграм.
Метод внутрішньовенної холeграфії дає змогу виявити положення й прохідність внутрішньо- і позапечінкових жовчних проток, а також камені в жовчному міхурі. Під час холеграфії хворому вводять внутрішньовенно повільно (після проби на підвищену чутливість!) 30—40 мл 20 % розчину білігносту. У нормі, якщо прохідність жовчної протоки не порушена, через 5—10 хв після введення контрастної речовини на Х-променеграмах можна побачити зображення великих внутрішньопечінкових і позапечінкових проток.
359

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Ендоскопічна (ретроградна) холангіопанкреатографія. Під час цього дослідження контрастну речовину вводять у загальну жовчну і панкреатичну протоки методом катетеризації, після чого виконують Х-променеграфію. За допомогою цього методу можна виявити звуження загальної жовчної протоки, її стиснення ззовні і побачити в ній жовчні камені.
Радіонуклідні методи дослідження. В основі методів радіонуклідного дослідження функції і структури печінки лежить реєстрація розподілу в печінковій тканині введених в організм радіонуклідів. Для цього використовують короткоживучі радіонукліди, якими мітять певні органічні та неорганічні сполуки, що поглинаються різними клітинами печінкової тканини і виявляються за допомогою спеціальної радіометричної апаратури. Найчастіше використовують такі радіонукліди, як бенгальський рожевий, мічений 131I, що вибірково поглинається гепатоцитами печінки, колоїдний розчин золота — 198Au, який поглинається ретикулогістіоцитарними клітинами печінки, селезінки і кісткового мозку.
Радіонуклідна гепатографія. Принцип методу полягає в тому, що стерильний розчин барвника бенгальського рожевого, міченого 131І активністю від 15 до 20 мкКи, уводять хворому внутрішньовенно, після чого виконують радіометричне дослідження функції печінки. Сцинтиляційні датчики радіометричної установки розміщують над трьома ділянками: над ділянкою серця для визначення кліренсу крові (виведення барвника з крові), над правою часткою печінки для визначення накопичення і виведення барвника і в центрі живота для контролю за виведенням препарату жовчними шляхами в кишки. Радіоактивність підраховують на всіх трьох ділянках упродовж 1—1,5 год; результати зображують графічно у вигляді гепатограм. При обтураційній жовтяниці, цирозі печінки термін реєстрації радіоактивності значно подовжується. У нормі термін напівочищення крові від барвника і термін його половинного поглинання печінкою (напівперіод кліренсу) становить 10—15 хв. У перші 2 хв після введення барвника у здорових осіб можна спостерігати різке підвищення радіоактивності печінки, що дає уявлення про її кровопостачання. Потім барвник повільно поглинається паренхімою печінки. У нормі максимальне накопичення барвника в печінці відбувається через 16—22 хв, що минули від моменту його введення. Виведення половинної кількості барвника з печінки в жовчний міхур і тонку кишку, тобто період його напіввиведення, триває 75—110 хв. Через 24 год у нормі в печінці лишається не більше ніж 2,5 % уведеного барвника.
За допомогою методу радіонуклідної гепатографії можна одночасно визначити характер кровообігу в печінці та її поглинально-видільну активність, а також прохідність жовчних шляхів. Усі ці функції змінюються при захворюваннях печінки. Так, у разі запалення печінки і порушення прохідності жовчних шляхів швидкість і ступінь виділення радіоактивної сполуки зменшуються. Ураження полігональних клітин печінки призводить до зменшення інтенсивності поглинання бенгальського рожевого.
360
