

|
ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
|
|
|
|
еластичного, неболючого валика |
|
|
|
на хребті та з обох боків від ньо- |
|
|
|
го на 2—4 см вище від пупка. Під |
|
|
|
час пальпації великої кривизни |
|
|
|
іноді можна відчути звук, що на- |
|
|
|
гадує бурчання чи плескіт. Велика |
|
|
|
кривизна пальпується у 50—60 % |
|
|
|
осіб. |
|
|
|
У воротаря постійна локалі- |
|
|
|
зація, оскільки він щільно фіксо- |
|
|
|
ваний до задньої стінки живота. |
|
|
|
Перед пальпацією воротаря по- |
|
|
|
трібно визначити місце його роз- |
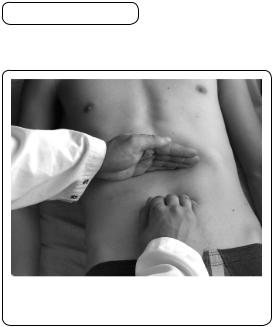
Мал. 119. Пальпація воротаря |
||
ташування. Для цього до середин- |
|
|
|
ної лінії живота на 3 см вище від пупка з правої бічної поверхні проводять перпендикулярну лінію; при цьому
утворюється прямий кут, який потрібно поділити бісектрисою навпіл.
Дещо нижче від точки перетину бісектриси з ребровою дугою розташований воротар. Щоб його пропальпувати, кінчики пальців правої руки встановлюють уздовж бісектриси так, щоб вказівний палець розмістився з боку ребрової дуги (мал. 119). Пальпацію здійснюють, дотримуючися описаних раніше чотирьох моментів пальпації. Воротар пальпується у вигляді короткого циліндра, який змінює свою консистенцію і форму. Через 20—40 с він то скорочується, то розслаблюється; його діаметр становить близько 2 см, рухомість — 2—3 см. Натискуючи пальцями, зрідка можна почути звук, який нагадує писк миші, що з’являється внаслідок витискання з воротаря рідини й пухирців газу. Воротар краще промацується під час скорочення. Якщо скоротлива функція воротаря підвищується, відзначають його характерну «живу гру» — періоди скорочення стають довшими. У разі спастичного стану, наприклад, спричиненого виразковою хворобою воротаря, останній тривалий час може перебувати в стані скорочення і під час пальпації відзначається болісність. Воротар пальпується у 20—25 % осіб.
У разі захворювання шлунка і дванадцятипалої кишки на шкірі біля хребта з’являються точки підвищеної чутливості (вісцеросенсорний рефлекс), під час натискання на які виникає біль. Описано кілька видів точок:
•точки Боаса розташовані в ділянці поперечних відростків Х—ХІІ грудних хребців; у разі локалізації виразки на малій кривизні біль відчувається ліворуч від згаданих хребців; біль праворуч від хребців з’являється у хворих із виразкою воротаря або дванадцятипалої кишки;
•точка Гербста розташована в ділянці поперечних відростків III поперекового хребця;
•точки Опенховського розташовані в ділянці остистих відростків VIІ—Х грудних хребців.
311
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Перкусія
Нижню межу шлунка визначають за допомогою тихої перкусії одним пальцем правої руки. Перкутувати починають від мечоподібного відростка донизу в напрямку до пупка в положенні хворого лежачи на спині. Нижня межа розташована вздовж середньої лінії на 2—4 см вище від пупка. Зміни перкуторних меж шлунка відповідають змінам об’єму шлунка. Звичайна перкусія великого значення для діагностики не має, бо тимпанічний перкуторний звук шлунка мало відрізняється від подібного звуку сусідніх петель кишок.
Для визначення розмірів шлунка і його тонусу застосовують перкуторну пальпацію, або сукусію, за В.П. Образцовим (мал. 120). У положенні хворого лежачи на спині лівою долонею натискують на надчеревну ділянку, а зігнутими та розведеними чотирма пальцями правої руки наносять короткі глибокі поштовхи, тим самим викликаючи рух рідкого вмісту в шлунку і його плескіт, який добре відчувається. Визначення шуму плескоту рідини починають від мечоподібного відростка. Нижню межу шлунка визначають за найнижчою точкою, де ще визначається шум плескоту рідини.
Шум плескоту виникає у здорових осіб після споживання рідкої їжі, але через 1—2 год він зникає. Неможливість викликати шум плескоту через півгодини після споживання рідкої їжі вказує на підвищений тонус шлунка або пришвидшену евакуацію вмісту в кишки. Шум плескоту натще і через 7—8 год після їди спостерігають у разі вираженої гіперсекреції або звуження воротаря і застою шлункового вмісту. У разі гіпотонії шлунка шум плескоту чути на відстані під час ходьби, рухів тіла.
Аускультація
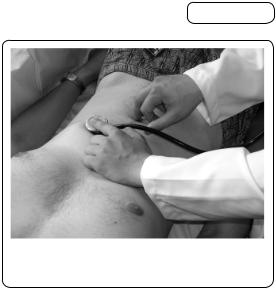
Аускультація шлунка важливого значення не має. Однак вона використовується в аускультативно-африкційному способі для визначення нижньої межі шлунка. Для цього стетоскоп чи фонендоскоп установлюють під лівою ребровою дугою над проекцією шлунка (під ділянкою простору Траубе). Одночасно легкими короткими дотично-ковзними рухами пальця викликають африкти зі шкірою, поступово віддаляючись по серединній лінії донизу від стетоскопа або наближаючись до нього. Якщо африкти викликають над порожниною шлунка,
312
ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
|
|
|
можна вислухати голосне з тим- |
|
|
панічним відтінком шелестіння, |
|
|
подібне до такого, що виникає під |
|
|
час коротких ковзних дотиків до |
|
|
повітряної кульки. Різке затихан- |
|
|
ня цього звуку свідчить про вихід |
|
|
пальця за межі ділянки шлунка |
|
|
(мал. 121). |
|
|
Інструментальні і лабораторні методи дослідження
Х-променеве дослідження. |
Мал. 121. Визначення нижньої межі шлун- |
ка аускультативно-африкційним способом |
|
Х-променеве дослідження є |
|
важливим методом одержання об’єктивних даних, необхідних для своєчасного встановлення правильного
діагнозу, точної локалізації патологічних змін і характеру порушення функції шлунка.
Якщо функція кишок нормальна перед Х-променевим дослідженням спеціальної підготовки хворого не проводять. Проте, якщо у хворого значний метеоризм і схильність до закрепів, уранці, за 1 год до дослідження потрібно очистити кишки за допомогою клізми. Якщо в шлунку виявляють велику кількість слизу і залишків їжі, то за 1—2 год до дослідження його промивають теплим 2—3 % розчином натрію гідрокарбонату.
Спочатку Х-променеве дослідження проводять у вертикальному положенні хворого натще. Потім дослідження можна провести і в горизонтальному положенні. Починають дослідження з оглядової Х-променескопії органів грудної та черевної порожнин на тлі природної контрастності. Після цього хворому дають контрастну речовину, зазвичай водну суспензію барію сульфату (з розрахунку 100 г барію сульфату на 80 мл води). Після першого ковтка барію сульфату простежують хід контрастної суміші по стравоходу і вивчають рельєф слизової оболонки шлунка, починаючи з тіла або з антрального відділу. Потім пацієнт уживає решту контрастної речовини, і дослідження шлунка триває за умов його тугого наповнення в різних проекціях. При цьому вивчають форму, розмір, положення, тонус, перистальтику, особливості контурів, функцію воротаря, тривалість першої і подальшої евакуації вмісту та больові точки.
Х-променеве дослідження дає уявлення про тонус шлунка, зумовлений скороченням його м’язових волокон. З тонусом пов’язана і форма шлунка. Так, у хворих із гіпертонією шлунка останній має форму рога, піскового годинника, а з гіпотонією — форму мішка. У нормі стінки незаповненого шлунка стискуються і тільки його верхній відділ залишається заповненим газом — шлунковий газовий
313
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
||
|
|||
|
|
міхур. Під час заповнення шлунка його |
|
|
|
стінки розсовуються і щільно охоплю- |
|
|
|
ють контрастну масу незалежно від її |
|
|
|
кількості. |
|
|
|
Під час Х-променевого дослідження |
|
|
|
можна простежити за перистальтикою |
|
|
|
шлунка. Перистальтика зумовлена рит- |
|
|
|
мічними скороченнями циркулярних |
|
|
|
м’язів, які утворюють хвилі по великій |
|
|
|
і малій кривизні. Ритм перистальти- |
|
|
|
ки, тобто термін повного проходження |
|
|
|
перистальтичної хвилі, у середньому |
|
|
|
становить 20 с. У разі нормальної пе- |
|
|
|
ристальтики на всьому шлунку можна |
|
|
|
бачити 1—2 хвилі. Перистальтику вва- |
|
|
|
жають жвавою, коли виникає кілька пе- |
|
Мал. 122. Х-променеве дослідження |
ристальтичних хвиль, які швидко вини- |
||
кають одна за одною як по великій, так і |
|||
щлунка, симптом “ніші” (показано |
|||
по малій кривизні. Буває глибока перис- |
|||
стрілкою) |
|||
|
|
тальтика, коли кілька глибоких хвиль |
|
|
|
повільно проходять по стінці шлунка. |
|
Важливе діагностичне значення має відсутність перистальтики, що буває в разі запалення або пухлини шлунка.
Певне діагностичне значення має характер спорожнення шлунка, яке в нормі починається швидко (через кілька хвилин) і закінчується через 1,5—2,5 год після проковтування всієї контрастної суміші. Якщо є патологія, спорожнення шлунка затримується і наявність контрастної суміші можна визначити через 5—6 год і пізніше.
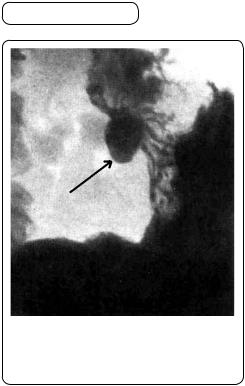
Х-променеве дослідження особливе значення має для діагностики виразкової хвороби. Під час обстеження можна визначити виразку і її локалізацію, найчастіше в шлунку і у дванадцятипалій кишці. При цьому можна встановити як анатомічні, так і функціональні зміни. При виразці шлунка основним Х-променевим симптомом є ніша (мал. 122) — патологічне випинання барієвого силуету шлунка, утворення якого зумовлене заповненням барієм сульфатом кратера виразки. Під час спазму і стенозу воротаря, які часто ускладнюють розвиток виразки, шлунок різко розширений і його нижній полюс опускається.
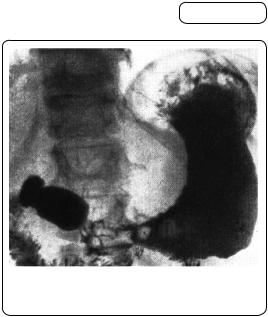
Х-променеве дослідження є важливим методом виявлення раку шлунка. Основною ознакою злоякісної пухлини шлунка є дефект наповнення, оскільки пухлина, виступаючи в просвіт шлунка, витісняє контрастну речовину (мал. 123). Дефект наповнення має нерівні контури, що пояснюється горбатістю й нерівністю ракової пухлини.
Гастрофіброскопія. Гастрофіброскопія — метод дослідження внутрішньої поверхні шлунка за допомогою гастроскопа. Використовуючи цей метод, можна
314
|
|
|
ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
||
|
|
|
|
|
||
уточнювати діагноз важливих за- |
|
|
|
|||
хворювань шлунка. Гастроскоп — |
|
|
|
|||
спеціальна трубка, на кінці якої |
|
|
|
|||
вмонтовано електричну лампочку |
|
|
|
|||
та оптичну систему. Нині у клініч- |
|
|
|
|||
ній практиці застосовують |
лише |
|
|
|
||
гнучкі гастроскопи з волоконною |
|
|
|
|||
оптикою |
(гастрофіброскоп), |
що |
|
|
|
|
значно спрощує дослідження і ро- |
|
|
|
|||
бить його безпечним, а також дає |
|
|
|
|||
змогу застосовувати біопсію, ци- |
|
|
|
|||
тологічне дослідження і гастро- |
|
|
|
|||
фотографію (мал. 124, кольорова |
|
|
|
|||
вклейка). |
|
|
Мал. 123. Дефект наповнення. Рак пре- |
|||
За допомогою гастроскопії мож- |
||||||
пілоричної ділянки шлунка. |
||||||
на діагностувати ерозії, поверхневі |
||||||
|
|
|
||||
виразки, |
початкові стадії ракової |
|
|
|
||
пухлини, поліпи, відрізнити злоякісну пухлину від доброякісної.
Біопсія слизової оболонки шлунка з наступним гістологічним вивченням препарату є одним з найточніших методів діагностики злоякісних пухлин шлунка, атрофії його слизової оболонки, гастриту. Для ендоскопічного дослідження дванадцятипалої кишки застосовують дуоденофіброскоп, що дає змогу дослідити слизову оболонку кишки, виявити виразки чи ерозії, а також оглянути великий сосочок дванадцятипалої кишки.
Морфологічне дослідження. Для діагностики в основному злоякісних новоутворень проводять мікроскопічне вивчення клітин слизової оболонки шлунка. Перед дослідженням шлунок промивають ізотонічним розчином натрію хлориду, іноді комбінуючи з механічним подразненням слизової оболонки. Промивні води центрифугують і з осаду готують препарат, який досліджують за допомогою фазово-контрастної, люмінесцентної або світлової мікроскопії.
У препаратах здорових осіб виявляють переважно лейкоцити і плоский епітелій. Якщо трапляються залишки їжі у вигляді м’язових волокон, жиру, жирних кислот, клітковини, це вказує на порушення евакуаторної функції шлунка. Наявність в осаді значної кількості еритроцитів може свідчити про ерозії, виразку чи пухлину.
Для цитологічної діагностики захворювань шлунка досліджують змиви, які одержують методом гастроскопії, ексфоліативний матеріал. Під час дослідження препаратів оцінюють стан і характер пухлинних клітин, стан епітелію, мезотелію, ступінь проліферації. Іноді для абразивного відокремлення епітелію слизової оболонки використовують механічні пристосування, наприклад балончик Папаніколау, обтягнутий нитковою сіткою.
Найінформативнішою є біопсія шматочка з підозрілої ділянки шлунка, отриманого під час гастрофіброскопічного дослідження.
315

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Дослідження секреторної функції. Дослідження шлункового вмісту має допоміжне значення для розпізнавання різних захворювань шлунка. Для оцінювання секреторної функції шлунка визначають кислотність шлункового соку, протеолітичну активність та інтенсивність соковиділення. Загальна кислотність шлункового соку складається з вільної хлоридної кислоти, кислих фосфатних солей, вільних і зв’язаних органічних кислот (оцтової, молочної).
На сьогоднішній день одномоментне взяття шлункового вмісту за допомогою товстого зонда не використовують, а вдаються до фракційного методу із застосуванням тонкого зонда. Це є основним методом дослідження секреції шлунка.
Зондування шлунка протипоказано хворим із тяжкими серцево-легеневими розладами, аневризмою аорти, тяжкими захворюваннями стравоходу з утрудненням ковтання, різким виснаженням, гострими запальними процесами в черевній порожнині, а також вагітним.
Шлунковий уміст завжди беруть натще і після застосування перорального стимулятора, який збуджує соковиділення (пробний сніданок) або, що краще, після парентерального введення гістаміну.
Для фракційного зондування застосовують тонкий еластичний зонд діаметром 4—5 мм завдовжки близько 1 м. Під час уведення зонда пацієнт повинен сидіти спокійно. Кінець зонда, який уводять у зів, він повинен проковтнути. Зонд уводять під час ковтальних рухів на глибину, що на 100 см менша від зросту людини в сантиметрах. Зонд упродовж усього дослідження залишається в шлунку. Після евакуації за допомогою шприца або спеціального вакуумного пристрою вмісту, що є в шлунку натще, через кожні 15 хв упродовж 1 год відсмоктують шлунковий сік, який віддзеркалює базальну (нестимульовану) секрецію. Потім через зонд уводять стимулятор шлункової секреції. Є багато різновидів стимуляторів шлункової секреції, так званих пробних сніданків. Серед них — капустяний відвар, хлібний настій, м’ясний бульйон, 5 % розчин алкоголю, пиво, розчин кофеїну тощо. Кожен із них має певні недоліки. На особливу увагу заслуговує пробний сніданок за Лепорським, тобто 200 мл соку свіжої капусти.
Через 10 хв після введення стимулятора секреції відсмоктують 10 мл шлункового вмісту, тобто суміші шлункового соку і стимулятора, а ще через 15 хв (через 25 хв після введення стимулятора) — увесь залишок шлункового вмісту. Після цього через кожні 15 хв упродовж 1 год отримують чотири порції соку стимульованої секреції.
Найпоширенішим у клінічній практиці і потужним парентеральним стимулятором виділення хлоридної кислоти є гістамін, який безпосередньо активує Н2-рецептори обкладкових клітин. Для субмаксимальної стимуляції під шкіру вводять гістаміну основного в дозі 0,01 мг/кг маси тіла хворого, гістаміну фосфату кислого або дифосфату — 0,025 мг/кг, гістаміну дигідрохлориду — 0,0166 мг/ кг. Уведення гістаміну протипоказано особам з високим артеріальним тиском, а також схильним до алергійних реакцій.
316

ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
Завдяки гістаміновій пробі можна віддиференціювати функціональну, або просту, анацидність від органічної, що виникає найчастіше на тлі атрофічного гастриту. Якщо під впливом того чи того пробного сніданку в шлунковому соку не було виявлено вільної хлоридної кислоти, а при стимуляції гістаміном кислота виділяється, то антацидний стан заперечується.
Під час проведення фракційного дослідження загальна тривалість стимульованої секреції в здорової людини становить 100—120 хв і ділиться на три періоди: 1) поступового наростання секреції хлоридної кислоти (триває в середньому 40 хв); 2) максимальної кислотності (триває 20—30 хв); 3) зменшення секреції зі зниженням кислотності (триває 40 хв).
При патологічних змінах спостерігають різні відхилення, зокрема швидке підвищення кислотності з довшою тривалістю секреції або сповільнене досягнення максимальної кислотності з меншою порівняно з нормою величиною.
Діагностичне значення має також виявлення в шлунковому вмісті слизу, жовчі, крові.
Хімічне дослідження шлункового вмісту проводять в основному для визначення загальної кислотності, кількості вільної і зв’язаної хлоридної кислоти. Для цього застосовують метод титрування 0,1 н розчином їдкого натру. Принцип методу полягає у визначенні кількості основи, необхідної для нейтралізації кислот шлункового вмісту. При цьому користуються відповідними індикаторами. Для вільної хлоридної кислоти застосовують 0,5 % спиртовий розчин диметиламідоазобензолу, який у присутності кислоти дає яскраво-червоне забарвлення. Індикатором для визначення загальної кислотності слугує 1 % спиртовий розчин фенолфталеїну, який лише в разі основної реакції має червоний колір. Титрування можна проводити і в разі одночасного додавання обох індикаторів. Нормальні показники наведено в Додатку.
Реакція на молочну кислоту. Для проведення якісної реакції на молочну кислоту використовують 2 % розчин карболової кислоти з додаванням до нього 1—2 крапель розчину заліза півторахлориду. Ця суміш має аметистове забарвлення. Якщо в шлунковому соку є молочна кислота, то під час його додавання суміш забарвлюється в темно-жовтий колір.
Дослідження моторної функції. Для вивчення рухової функції шлунка досліджують його тонус (перистолу), перистальтику натще і після споживання їжі, внутрішньошлунковий тиск і евакуаторну функцію. Для цього, крім Х-променевого методу, використовують балонну кімографію, електрогастрографію, радіотелеметрію.
Балонна кімографія. Найчастіше використовують поплавкову систему реєстрації, під час проведення якої одержують лінійний запис рухів шлунка і реєструють висоту перистальтичних хвиль. Натще хворому дають проковтнути зонд із спеціальним балончиком на кінці. Положення балона в ділянці тіла шлунка контролюють за допомогою Х-променевого екрана. Результати гастрограм, одержаних у здорових осіб, свідчать про те, що робота шлунка триває 10—40 хв,
317

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
періоди відносного спокою становлять від 40 хв до 2 год. Висота хвиль під час реєстрації рухової функції в ділянці тіла шлунка становить 3—6 см, а кількість скорочень — 1—2 за 1 хв, тиск у межах 6—10 см вод. ст. У пілоричному відділі шлунка скорочення частіші і становлять 2—3 за 1 хв, а висота хвиль досягає 7 см і більше.
Електрогастрографія. За допомогою електрогастрографії можна визначити показники біоелектричної активності шлунка і стежити за динамікою його рухової діяльності. Це найкращий метод реєстрації так званої травної перистальтики шлунка, оскільки відведення струмів дії з поверхні тіла хворого не потребує введення зонда. Дослідження проводиться так: активний електрод накладають під мечоподібним відростком по серединній лінії живота, що відповідає проекції антрального відділу шлунка. Другий електрод накладають на праву гомілку. Перед записом електрогастрограми (ЕГГ) хворому дають пробний сніданок (150 г білого хліба і 1 склянку солодкого чаю). Перистальтична діяльність шлунка найбільше виражена через 30—120 хв після пробного сніданку. У здорової людини найбільша амплітуда коливань на ЕГГ не вища за 0,25 мВ і лише деякі з них наближуються до 0,5 мВ або 1 мВ у разі ритму 3 коливання за 1 хв. Результати електрогастрографії бувають особливо цінними в разі дослідження впливу різних фармакологічних речовин на перистальтику шлунка під час травлення в процесі лікування.
Радіотелеметричне дослідження. У порожнину шлунка вводять тоненький зонд із прикріпленою на кінці спеціальною радіокапсулою. За допомогою радіоприймального пристрою реєструють сигнали цього мініатюрного передатчика (ендорадіозонда), який реагує на різні фізіологічні, хімічні і фізичні подразники (тиск, рН, температуру). На хворого надягають спеціальний пояс із вмонтованою гнучкою антеною для приймання сигналів радіокапсули. Реєстрацію проводять за допомогою самописця. Залежно від поставленого завдання дослідження можна проводити натще або після споживання їжі.
ОСНОВНІ КЛІНІЧНІ СИНДРОМИ
Синдром підвищеної секреторної функції шлунка
Посилення секреторної функції шлунка частіше супроводжується збільшенням загальної кількості шлункового секрету (hypersecretio) і збільшенням у ньому вмісту хлоридної кислоти (hyperaciditas).
Іноді кислотність шлункового соку може підвищуватися і в здорових осіб. Проте наявність гіперацидного соку здебільшого свідчить про патологічні процеси у травній системі. Серед них запалення слизової оболонки шлунка, особливо у відділі воротаря, що посилює утворення гуморальних чинників — активаторів шлункової секреції, виразкова хвороба шлунка чи дванадцятипалої кишки, пухлина підшлункової залози (інсулома), хронічний закреп, що
318

ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
спричинює рефлекторне подразнення шлунка. Посилює секрецію хлоридної кислоти куріння, зловживання кавою, міцним чаєм, смаженими, копченими продуктами.
При синдромі гіперсекреції хворі скаржаться на печію, відрижку кислим, гіркоту в роті, закрепи. Біль виникає при гастриті чи виразці шлунка або дванадцятипалої кишки, а також вираженому пілороспазмі.
Виявляють підвищення загальної кислотності і кількості вільної хлоридної кислоти як у порції натще, так і в базальній та стимульованій за Лепорським секреціях. Результати дослідження фракційним методом свідчать про те, що збільшення вмісту вільної хлоридної кислоти у стимульованій секреції відбувається дуже швидко.
Збільшення загальної продукції шлункового секрету (hypersecretio) характеризується великою кількістю шлункового соку в шлунку натще — понад 50 мл. Під час дослідження через кожні 15 хв тонким зондом відсмоктують більші за об’ємом порції. «Годинне напруження» базальної секреції перевищує 100 мл, а стимульованої за Лепорським — 150 мл.
За допомогою Х-променевого дослідження теж можна виявити гіперсекрецію, а саме: вище від контрастної маси, між нею і шлунковим повітряним міхуром, можна побачити широку сіру тінь — гіперсекреторну ділянку.
Залежно від причин і механізму розвитку розрізняють такі форми шлункової гіперсекреції: 1) гастросукорея, під час якої і в стані спокою виділяється велика кількість секрету (трапляється в разі переваги парасимпатичного відділу вегетативної нервової системи, інсуломи, ураження ЦНС); при цьому хворі відчувають біль у надчерев’ї вночі і вранці, а також печію, спрагу, сухість у роті, закрепи; 2) періодична гіперсекреція, що характеризується раптовими нападами блювання рідкими кислими масами; під час нападу хворі скаржаться на біль голови і відчуття слабості; така гіперсекреція нерідко центрального походження або супроводжує виразкову хворобу шлунка; 3) харчова гіперсекреція, що виникає лише після подразнення слизової оболонки їжею; спостерігається при органічних і функціональних захворюваннях шлунка.
Синдром секреторної шлункової недостатності
Зменшення кількості шлункового соку супроводжується зниженням кислотності і навіть повною відсутністю вільної хлоридної кислоти. Зниження шлункової секреції може бути різного ступеня. Якщо сік виділяється і містить у собі пепсин і хлоридну кислоту, але менше, ніж у нормі, цей стан називають гіпосекрецією. Відсутність хлоридної кислоти може спостерігатися за наявності пепсину (ахлоргідрія, або anaciditas). Повне припинення продукції пепсину і хлоридної кислоти називають ахілією. Ахілія буває різного походження. Вона має важливе значення для діагностики раку шлунка. При цьому ахілія супроводжується значним зменшенням маси тіла, часто — наявністю крові в калі.
319

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Характерна ахілія і для злоякісного недокрів’я. Ахілією супроводжуються деякі ендокринні захворювання. Патологія може розвинутися унаслідок гострих і хронічних інфекцій та інтоксикацій, наприклад дизентерії, черевного тифу, а також алкоголізму.
Зниженням шлункової секреції супроводжуються різні захворювання шлунка та інших органів. Гіпосекреторний стан супроводжує анацидний гастрит (гастрит із секреторною недостатністю), для якого характерні диспепсичні явища: відрижка, нудота, особливо після їди, відчуття тяжкості в надчерев’ї, зниження апетиту. Такі хворі скаржаться на часті випорожнення. Власне, пронос є найхарактернішим симптомом ахілії. У випорожненнях виявляють неперетравлені м’язові і сполучнотканинні волокна. У разі ахлоргідрії порушується процес травлення в шлунку, зокрема розщеплення харчових білків до пептонів. Відсутність хлоридної кислоти призводить до зяяння воротаря, і тому в дванадцятипалу кишку надходить неперетравлена в шлунку їжа. Через відсутність хлоридної кислоти, яка має бактерицидні властивості, у кишках розвиваються процеси бродіння і гниття, виникає дисбактеріоз. З часом розвивається анемія, а через тривалу інтоксикацію — ураження печінки, ЦНС.
Синдром звуження воротаря
Звуження (pylorostenosis) найчастіше розвивається внаслідок різних захворювань шлунка: виразки, опіки концентрованими кислотами й основами, доброякісні і злоякісні пухлини, розташовані в ділянці воротаря.
Звуженняворотаряшлункаможебутифункціональногохарактеруіпов’язаним зі спазмом його м’язів (пілороспазмом). Під час Х-променевого дослідження після використання спазмолітиків (холінолітиків) пілороспазм усувається.
У разі пілороспазму звуження стає постійною перешкодою для переходу шлункового вмісту в дванадцятипалу кишку. Як компенсаторні явища відзначаються посилення перистальтики й підвищення м’язового тонусу, внаслідок чого вміст шлунка спочатку проходить через звужений прохід. У цій фазі компенсації розвивається гіпертрофія стінки шлунка. Але пізніше, коли м’язи шлунка стоншуються, настає фаза декомпенсації і перистальтика слабшає. У цій стадії шлунок у вигляді розтягнутого мішка опускається, що призводить до ще більших розладів евакуації його вмісту.
Спочатку хворі скаржаться на відчуття повноти в надчерев’ї після їди і періодичне блювання. Пізніше виникають постійне відчуття тяжкості в надчерев’ї, відрижка тухлим, блювання. Натще зі шлунка за допомогою зонда викачують велику кількість застояного вмісту з ознаками гниття та бродіння. Ще пізніше розвивається фаза декомпенсації, для якої характерні порушення водноелектролітного балансу (гіпокаліємія, гіпохлоремія, гіпокальціємія).
Для встановлення діагнозу застосовують зондування, гастроскопію, Х-променеве дослідження й вивчення рухової функції шлунка. За допомогою
320
