

ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
нападоподібно, іноді має характер парадоксальної дисфагії. Парадоксальність полягає в тому, що тверда їжа проходить по стравоходу відносно добре, а проходження рідини періодично утруднюється. Органічна дисфагія, навпаки, розвивається поступово і має прогресивний характер. Спочатку під час ковтання їжі хворий відчуває незначне утруднення, пізніше суха їжа проходить складно, через що він змушений ковтати з перервами, малими порціями і кожен ковток запивати водою, ще пізніше не проходить і вода.
Затримка їжі вище від місця звуження спричинює відчуття тиснення, тяжкості за грудиною.
Захворювання стравоходу можуть супроводжуватися болем. Значний біль уздовж стравоходу буває при езофагіті, що виник унаслідок опіків кислотами, основами. Біль може бути постійним, іррадіювати в міжлопаткову ділянку і посилюватися під час ковтання. Іноді виникає виражений пекучий біль за грудиною, що має нападоподібний характер. У таких випадках необхідно припускатися думки, що у хворого стенокардія або інфаркт міокарда. Часом такий біль є ознакою раку стравоходу.
При захворюваннях стравоходу може бути стравохідне блювання, зумовлене тим, що в разі тривалого звуження стравоходу проковтнута їжа на деякий час затримується вище від місця звуження, спричинюючи зворотну перистальтичну хвилю. Особливістю стравохідного блювання є й те, що йому не передує нудота і під час блювання викидається неперетравлена, незмінена їжа, яка не містить хлоридної кислоти і ферментів.
Уразі порушення проходження їжі внаслідок звуження стравоходу, спазму кардіальної частини шлунка, а також неврозу іноді спостерігається зригування — зворотне повернення частини проковтнутої їжі в порожнину рота.
Ухворих зі значним звуженням стравоходу їжа надовго затримується в стравоході, а це призводить до того, що блювотні маси набувають гнильного характеру, містять слиз і домішку крові, з’являється неприємний запах із рота (fetor ex ore).
Масивне криваве блювання частіше пов’язане з розривом варикозно розширених вен стравоходу, що буває при портальній гіпертензії.
Тривале звуження стравоходу незалежно від етіології завжди призводить до загального виснаження хворих.
Анамнез захворювання
З анамнезу захворювання важливо з’ясувати, як саме розпочиналася недуга — гостро чи поступово, яка, на думку хворого, причина виникнення такого основного прояву захворювання, як дисфагія. Езофагіт починається переважно раптово, після опіків, після споживання гострої, смаженої їжі або в разі рефлюксезофагіту. Деякі хворі з ахалазією стравоходу початок дисфагії пов’язують із сильними психотравмами. Безпричинна прогресивна дисфагія може вказувати на рак стравоходу.
301

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Анамнез життя
З анамнезу життя треба з’ясувати особливості харчування хворого — споживання надмірно гострої з приправами їжі, захоплення гарячими ставами, алкогольними напоями тощо.
Під час огляду хворого потрібно звернути увагу на загальний стан, розвиток підшкірної жирової клітковини. При злоякісних пухлинах стравоходу хворі можуть втрачати значну масу тіла. У разі венозного застою в нижньому відділі стравоходу на грудях і животі можна помітити розвинуті венозні колатералі.
Фізичні методи дослідження
У діагностиці захворювань стравоходу основні методи об’єктивного дослідження мають обмежене значення. Часом незначну роль може відігравати аускультація. У здорової людини під час проковтування рідини в ділянці мечоподібного відростка спереду чи на рівні Х—ХІІ грудних хребців позаду вислуховуються два шуми: один — безпосередньо після ковтка, другий — через 7—9 с після нього (момент наближення перистальтичної хвилі до кардіальної частини шлунка). Відсутність чи запізнення другого шуму може бути наслідком органічного чи функціонального звуження стравоходу.
Інструментальні і лабораторні методи дослідження
Х-променеве дослідження. Х-променеве дослідження має велике значення для діагностики захворювань стравоходу. Для цього використовують контрастне Х-променеве дослідження із застосуванням водної суспензії барію сульфату.
Х-променеве дослідження дає змогу з максимальною точністю діагностувати таке захворювання, як рак стравоходу, уточнити його локалізацію і протяжність, динаміку рубцювання після опіків стравоходу, визначити дивертикули й дифузне розширення стравоходу, його різноманітні аномалії розвитку, сторонні тіла, локалізацію їх.
Ендоскопічне дослідження. Важливу роль у дослідженні хворих з ураженням стравоходу відіграє ендоскопічний метод із використанням фіброезофагоскопа. За допомогою цього методу можна визначити прохідність стравоходу, виявити пухлини, уточнити локалізацію звуження та його ступінь. За допомогою фіброезофагоскопа, що має пристрій для відщипування шматочка слизової оболонки, проводять біопсію пухлини стравоходу.
Моторну функцію стравоходу можна визначити за допомогою балоннокімографічного методу дослідження з використанням поплавкової системи реєстрації. При цьому одержують лінійний запис рухів стравоходу.
Із лабораторних методів діагностики має значення цитологічне дослідження промивних вод: стравохід промивають ізотонічним розчином натрію хлориду або проводять штучне відділення клітин за допомогою зонда з балоном. За цим методом діагностують злоякісні пухлини.
302
ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
ОСНОВНІ КЛІНІЧНІ СИНДРОМИ
Синдром порушення пасажу їжі по стравоходу
Порушення просування їжі по стравоходу може настати в разі його звуження, спричиненого пухлиною стравоходу, його рубцевими стриктурами, стисненням зовні розташованими пухлинами, збільшеними лімфатичними вузлами, збільшеним серцем, а також у разі ахалазії стравоходу.
Основною скаргою є порушення ковтання, болюче відчуття зупинки харчової грудки за грудиною, яке іррадіює в міжлопаткову ділянку, слинотеча, відрижка, зригування, стравохідне блювання.
У разі органічного звуження стравоходу спостерігається погіршення просування густої їжі, а рідина на початку захворювання проходить вільно, у зв’язку з чим хворий змушений кожний ковток їжі запивати рідиною. У разі прогресування звуження спостерігається перешкода для проходження і рідкої їжі.
З часом стравохід вище від місця звуження значно розширюється, де може поміститися до 2 л, а іноді й більше їжі, яка легко піддається мікробному гнильному розпаду.
Блювотні маси у разі блювання через короткий час після споживання їжі містять незмінену їжу з
лужним рН. Тривало застояний уміст має дуже неприємний гнилісний запах. Під час об’єктивного обстеження переважно відзначається помітне схуднен-
ня хворого. З рота відчувається неприємний запах.
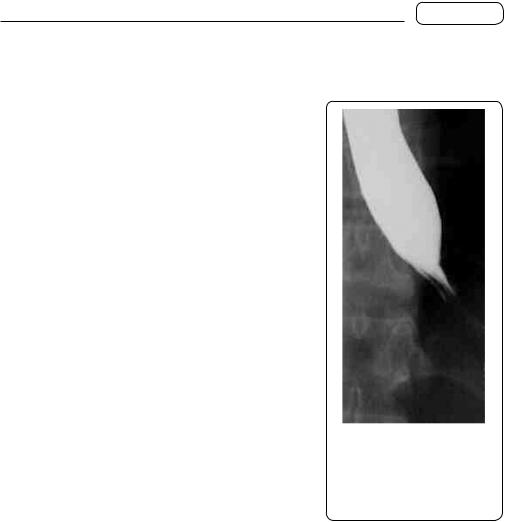
У верифікації синдрому найважливіше значення має Х-променеве дослідження з контрастуванням стравоходу барієвою сумішшю, яке виявляє звуження у вигляді об’ємного утворення, стриктур чи ахалазії стравоходу або стиснення його ззовні (мал. 117).
За допомогою езофагофіброскопії можна отримати біопсію пухлинного утворення, а в певних випадках — проводити лікувальні маніпуляції.
Синдром зяяння входу в шлунок
Причиною зяяння входу в шлунок може бути грижа стравохідного отвору діафрагми, короткий стравохід, ожиріння, перевага активності симпатичного
303

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
відділу вегетативної нервової системи над парасимпатичним, вживання спазмолітичних, холінолітичних лікарських препаратів.
Відкритий вхід у шлунок супроводжується закидом шлункового вмісту в стравохід. Кислий шлунковий уміст подразнює слизову оболонку стравоходу, що призводить до її запалення (рефлюкс-езофагіт), появи ерозій, а іноді й глибоких виразок.
Основною скаргою в разі зяяння входу в шлунок є печія, що посилюється після споживання гострої, кислої їжі. Вираженість печії збільшується під час перебування хворого в горизонтальному положенні. Буває сухість, іноді кислогіркий присмак у роті. З рота відчувається неприємний запах. У тяжких випадках з’являється дисфагія, ниючий біль за грудиною, який може віддавати у міжлопаткову ділянку. Біль посилюється через 1 год після споживання гострої, смаженої, кислої їжі, іноді — після молока. Поліпшення настає після вживання обволікальних засобів (відвару льону, крохмалю, альмагелю тощо), антацидних засобів (натрію гідрокарбонату, паленої магнезії, лужних мінеральних вод без газу).
Діагноз підтверджується насамперед за допомогою езофагофіброскопії, яка виявляє зяяння входу в шлунок, а також явища езофагіту.
Певне значення в діагностиці має також Х-променеве дослідження, яке іноді дає можливість виявити причини синдрому, побачити постійно відкритий вхід у шлунок, закидання шлункового вмісту в стравохід (особливо у горизонтальному положенні). У тяжких випадках виявляються деформація внутрішньої поверхні стравоходу й виразки.
ШЛУНОК
МЕТОДИ ДОСЛІДЖЕННЯ
Розпитування
Скарги
Захворювання шлунка характеризуються такими ознаками, як порушення апетиту і смаку, відрижка, печія, нудота, блювання, біль у надчеревній ділянці.
Для діагностики захворювань шлунка велике значення має ретельне вивчення скарг хворого. На основі таких симптомів ураження шлунка, як біль, блювання їжею, кров’ю чи кислим шлунковим соком, відрижка і печія, залежно від їх поєднання, часу виникнення, головним чином по відношенню до ритму харчування, нерідко можна визначити характер патології шлунка.
Порушення апетиту і смаку. Зміна апетиту супроводжує більшість гострих і хронічних інфекційних захворювань, інтоксикацій екзогенного та ендогенного походження. Апетит може як підвищуватися, так і знижуватися в психічнохворих. Зміни апетиту можуть розвиватися рефлекторно при різних патологічних
304

ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
станах травної системи. Під час перебігу деяких захворювань шлунка апетит може знижуватись і навіть зовсім втрачатися, а інколи може підвищуватися.
Зниження апетиту спостерігається у хворих на хронічний гастрит із секреторною недостатністю. До зниження апетиту також призводить затримка їжі в шлунку в разі стенозу воротаря. Повна втрата апетиту (анорексія) відзначається у хворих на гострий гастрит, а також на рак шлунка.
При деяких захворюваннях шлунка апетит може зберігатися, що має значення, наприклад, для діагностики виразкової хвороби. У разі підвищеної секреторної діяльності шлунка, що супроводжується неприємним відчуттям «смоктання в надчеревній ділянці», виникає потреба в частому споживанні їжі.
При гострому гастриті поряд із порушенням апетиту хворі відзначають неприємний присмак у роті, а також притуплення смакових відчуттів. У такому разі в них виявляють білувато-сірий наліт на язиці, зумовлений набуханням, помутнінням і наступним злущенням епітелію. Смакові відчуття знижуються або й зовсім втрачаються в разі ураження гілок, рідше — центрів язико-глоткового і блукаючого нервів. Смакові відчуття можуть знижуватися під впливом деяких лікарських препаратів (інгібіторів ангіотензинперетворювального ферменту (АПФ), місцевих анестетиків).
Відрижка. Відрижка (еructatio) виникає у зв’язку з виходом через рот проковтнутого повітря чи газів, які утворюються в шлунку внаслідок бродильних або гнильних процесів. Разом із повітрям у порожнину рота може потрапити певна кількість шлункового вмісту — відрижка їжею (regurgitatio). Патофізіологічний механізм відрижки полягає у скороченні м’язів шлунка за умови відкритого кардіального отвору. При хронічному гастриті із секреторною недостатністю, а також у разі затримки спорожнення шлунка підвищується розпад білкових речовин, унаслідок чого утворюється сірководень і відрижка набуває запаху тухлих яєць. Відрижка з гірким присмаком буває в разі підвищення кислотності шлункового соку, що зумовлено гірким смаком пептонів, або в разі закиду в шлунок жовчі із дванадцятипалої кишки. У хворих із гіперсекрецією шлунка може з’являтися відрижка кислим. Процеси бродіння в шлунку і накопичення в ньому молочної та інших органічних кислот нерідко спричинюють відрижку згірклим маслом. Відрижка з гнильним запахом спостерігається у хворих на рак шлунка; виникнення її пов’язане зі значним розширенням шлунка, застоєм їжі в умовах зниженої кислотності.
Печія (pyrosis) характеризується відчуттям жару і печіння в надчеревній ділянці та за грудиною. Найчастіше виникнення її пов’язане з порушенням тонусу грудної частини стравоходу і кардіальної частини шлунка, внаслідок чого шлунковий уміст потрапляє в стравохід. Найчастіше печія спостерігається у хворих із підвищеною кислотністю шлунка. Відчуття печії може не тільки свідчити про надмірну продукцію хлоридної кислоти, а й виникати у хворих зі зниженою секреторною функцією шлунка під впливом органічних кислот (масляна, молочна).
305

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Нудота (nausea) — це своєрідне неприємне відчуття в надчеревній ділянці, у грудях і порожнині рота, яке нерідко передує блюванню. Цей стан іноді супроводжується загальною слабістю, потовиділенням, слиновиділенням, похолоданням кінцівок, зблідненням шкіри, зниженням АТ. Відчуття нудоти пов’язують з антиперистальтичними рухами шлунка. У механізмі розвитку нудоти лежить збудження блювотного центру, ступінь якого ще недостатній для виникнення блювання. Нудота може спостерігатися у хворих з органічними захворюваннями ЦНС, ураженням внутрішнього вуха, інтоксикацією, а також унаслідок рефлекторного збудження блювотного центру в разі ушкодження органів травної системи.
Блювання (vomitus) — складний рефлекторний акт. Найчастіше його виникнення пов’язане з подразненням рецепторів шлунка недоброякісною їжею, а також із патологічним підвищенням збудливості рецепторів у разі захворювання шлунка. Таке блювання називають шлунковим. Окрім шлунка, рефлексогенною зоною блювотного рефлексу може бути задня стінка глотки, клубовосліпокишкова (ілеоцекальна) ділянка.
Блювотний центр може збуджуватися під впливом імпульсів від рецепторів очеревини, нирок, матки, печінки та інших органів. Аферентний шлях блювотного рефлексу здійснюють чутливі волокна блукаючого нерва, які несуть імпульси у блювотний центр, розташований у нижній частині дна IV шлуночка. Відцентрові імпульси до ефекторів поширюються по рухових волокнах блукаючого нерва, а також по діафрагмовому, спинних і черевних нервах.
Блювання може бути центрального походження, тобто виникати внаслідок подразнення блювотного центру токсинами, отрутами (апоморфін, продукти метаболізму плода під час вагітності), при деяких захворюваннях головного мозку. Відзначається умовнорефлекторне блювання, наприклад у разі сприйняття запаху, що спричинює відразу, або навіть самої згадки про нього. Блювання центрального походження характеризується стійкістю, раптовістю появи, відсутністю попередньої нудоти; таке блювання не приносить хворому полегшення.
Акт блювання здійснюється так. Спочатку виникає глибокий вдих, на якому дихання затримується. Закривається воротар і відкривається вхід у шлунок, скорочуються воротарна частина шлунка, діафрагма, м’язи черевного преса і харчові маси видаляються назовні. Перистальтика дванадцятипалої кишки під час блювання посилюється і може виникати антиперистальтика. У цьому разі до блювотних мас потрапляє жовч із дванадцятипалої кишки. У момент блювання стравохід розслаблений, глотка розширена, гортань і під’язикова кістка спрямовані догори і допереду. Завдяки закриттю голосової щілини, опущенню надгортанника і скороченню м’язів, які підіймають м’яке піднебіння, блювотні маси не потрапляють у дихальні шляхи і порожнину носа.
Блювання має захисне значення, коли воно спрямоване на очищення травного тракту від недоброякісної їжі, токсичних речовин. Але часте блювання може призвести до виснаження і зневоднення організму, до порушень кровообігу, а також зсуву кислотно-основного стану в бік алкалозу.
306

ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
Блювання, спричинене патологією шлунка, може мати різні механізми виникнення: 1) подразнення слизової оболонки різними чинниками — недоброякісною їжею, лікарськими засобами, хімічними речовинами (основами, кислотами, миш’яком, сулемою); 2) пілороспазм; ця форма блювання спостерігається в разі гіперсекреції, при виразковій хворобі шлунка, коли створюються умови для функціонального звуження воротаря (у цьому разі блювотні маси кислі); 3) пілоростеноз, який виникає внаслідок органічних змін у шлунку, наприклад за наявності рубців після виразки або ракової пухлини. Ця форма блювання є постійною і найчастіше виникає ввечері або вночі. Виходить велика кількість блювотних мас із гнильним запахом.
Для діагностики захворювань шлунка важливе значення мають характер і особливості блювання. Тому треба враховувати кількість блювотних мас, їх реакцію, наявність домішок у шлунковому вмісті і час виникнення блювання.
Кількість блювотних мас може відповідати кількості спожитої їжі, як це буває при катаральному гастриті. Велика кількість блювотних мас виділяється в разі розширення шлунка, зумовленого атонією, а також стенозу воротаря. Це зумовлено тим, що блювання виникає тільки в разі значного наповнення шлунка. Незначна кількість блювотних мас виділяється у вагітних та в разі зловживання алкоголем.
Блювання може виникнути в різний час після споживання їжі, що залежить від виду патології. Так, при виразці і раку кардіальної частини шлунка, коли підвищена чутливість рецепторів слизової оболонки, блювання починається через 5—10 хв після споживання їжі.
При гастриті, виразці і раковій пухлині в тілі шлунка блювання виникає на висоті травного процесу — через 45—60 хв після споживання їжі.
У разі виразки воротаря і дванадцятипалої кишки, а також при хронічному гастриті, коли відзначаються атонія і значне розширення шлунка, блювання зазвичай виникає через 4—6 год після споживання їжі.
Пізнє блювання (через 6—12 год після їди) пов’язане з тим, що в разі ослаблення м’язів шлунка для виникнення блювотного рефлексу потрібне більш тривале подразнення рецепторів слизової оболонки шлунка. Це буває, наприклад, у хворих зі стенозом воротаря.
Реакція блювотних мас може бути кислою, нейтральною або лужною. Кисла реакція свідчить про гіперсекрецію шлунка з підвищеним рівнем хлоридної кислоти; нейтральна — про відсутність хлоридної кислоти, що буває при атрофічному гастриті; лужна реакція вказує на процеси гниття білків з утворенням аміаку, що буває при раку шлунка та в разі звуження воротаря і наступного розширення шлунка.
До блювотних мас можуть домішуватися слиз, гній, жовч, кров. Домішка слизу свідчить про хронічне запалення шлунка — гастрит. У хворих з гіпоацидним станом або ахілією шлунка через відкритий воротар може закидатися жовч із дванадцятипалої кишки і потрапляти в блювотні маси. Кров може
307

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
потрапляти у блювотні маси в разі заковтування її після носових кровотеч чи зі слизової оболонки порожнини рота. Це треба враховувати під час розв’язання питання про походження кривавого блювання (haematemesis). Криваве блювання як прояв шлункової кровотечі найчастіше спостерігається при виразці й раку шлунка. Масивне криваве блювання може спостерігатися в разі кровотечі з варикозно розширених вен стравоходу у хворих із портальною гіпертензією. Шлункова кровотеча може виникати у хворих на ерозивний гастрит, геморагічний діатез. Блювотні маси при шлунковій кровотечі можуть нагадувати кавову гущу. Це буває тоді, коли кров поступово накопичується в шлунку і під впливом хлоридної кислоти шлункового соку гемоглобін перетворюється на хлоридний гематин, який має темно-коричневе забарвлення. Водночас у разі великої кровотечі з виразки шлунка з блювотними масами може виділятися незмінена кров. Після шлункової кровотечі кал стає чорного кольору й дьогтеподібного вигляду — мелена (melaina, від грец. melas — чорний). Це зумовлено руйнуванням гемоглобіну в шлунку й утворенням із нього в кишках сірчистого заліза.
Під час розпитування важливо довідатися, як часто у хворого буває блювання, якого кольору блювотні маси, чи є в них залишки раніше спожитої їжі.
Біль. Одним із характерних симптомів захворювань шлунка є біль у надчеревній ділянці. Розпитуючи про біль, треба з’ясувати його локалізацію, характер, інтенсивність, іррадіацію, час появи, а також залежність від споживання їжі та фізичного чи емоційного напруження.
Шлунковий біль може бути ниючим, кóлючим, пекучим, ріжучим, постійним або періодичним, у вигляді нападів. Виникнення його може залежати від споживання їжі чи не залежати від нього.
Уразі підвищення секреторної діяльності шлунка може відзначатися періодичний біль через 30—60 хв після споживання їжі. Такий біль спостерігається у хворих із виразкою шлунка. Спочатку хворий відчуває в надчеревній ділянці печіння, а згодом — гострий, ріжучий, стискаючий біль. Поліпшення настає після вживання натрію гідрокарбонату, а також після блювання.
Ухворих із виразкою дванадцятипалої кишки відзначається періодичний, інтенсивний, «голодний», «нічний» біль в епігастральній ділянці, що виникає у вигляді нападів через 2 год і пізніше після споживання їжі, натще, уночі. Після споживання їжі настає полегшення. Механізм розвитку такого болю пов’язаний із постійною гіперсекрецією шлунка, зяянням воротаря порожнього шлунка і потраплянням кислоти на виразку. У такому випадку достатньо пожувати шматочок хліба — воротар рефлекторно закривається і біль частково стихає.
Постійний біль характерний для раку шлунка. Якщо пухлина розташована у воротарній частині, що зумовлює виникнення спазму, то внаслідок посилення перистальтики може відзначатися дуже сильний біль. Постійний біль може бути спричинений ускладненням виразкової хвороби шлунка чи дванадцятипалої кишки, зокрема виникненням перигастриту чи перидуоденіту.
308

ТРАВНА СИСТЕМА |
РОЗДІЛ VI |
|
Напади сильного болю в надчеревній ділянці, які супроводжуються блюванням і відзначаються періодичністю незалежно від споживання їжі, можуть зумовлюватися періодичним підвищенням секреції шлунка. У механізмі таких кризових станів може відігравати роль збудження парасимпатичної нервової системи.
Ухворих з опущенням шлунка (гастроптоз) може розвиватися тупий біль, який значно погіршує загальне самопочуття. Такий нутрощевий (вісцеральний) біль посилюється в положенні стоячи і припиняється в положенні лежачи. У такому разі виникнення болю пояснюється натягненням нервових сплетень і перитонеальних зв’язок.
Ураховуючи те, що під час перебігу захворювання шлунка можуть порушуватися функції кишок, необхідно розпитати хворого, чи є в нього розлади випорожнення. Наприклад, у разі гіперсекреції і виразки шлунка спостерігаються закрепи, у разі гіпоацидних та анацидних станів — проноси.
Удіагностиці захворювань шлунка можуть допомогти відомості про перенесені захворювання, особливо патологію травного тракту. Треба мати на увазі, що гострі повторні, нетривалі запальні процеси в шлунку можуть спричиняти в ньому хронічні захворювання і надалі.
Розпитуючи хворого, з’ясувати, чи немає в нього інших супровідних захворювань, які можуть спричинити симптоми, характерні для патології шлунка, наприклад, ниркової недостатності, серцевої патології, розладів ендокринної системи. Потрібно з’ясувати, чи хворий не вживає ліків, які можуть негативно впливати на слизову оболонку шлунка (нестероїдні протизапальні препарати, антибіотики тощо). Розпитати хворого про його спосіб життя, умови праці і можливий вплив шкідливих професійних чинників. Важливо також знати про особливості харчування. Відомо, що нерегулярне споживання їжі, надмірна кількість, з великими інтервалами, особливо в поєднанні з курінням та вживанням алкоголю має значення у виникненні захворювань шлунка.
Фізичні методи дослідження
Огляд
Насамперед лікар повинен здійснити загальний огляд хворого. Значне схуднення спостерігається у хворих на рак шлунка і у хворих із тривалим стенозом воротаря. Після шлункових кровотеч спостерігається виражена блідість шкіри.
Необхідно оглянути порожнину рота, особливо язик. У хворих із гострими захворюваннями шлунка язик обкладений, відчувається неприємний запах із рота. При гіперсекреції і виразці шлунка язик чистий, червоний, без нальоту. Відсутність значної кількості зубів порушує процес подрібнення і пережовування їжі в порожнині рота.
За нормального стану під час огляду живота контури шлунка побачити неможливо. Однак у виснажених людей і пацієнтів із тонкою черевною стінкою контури
309
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
наповненого шлунка, а також перистальтичні скорочення стають помітними. Наявність грубих перистальтичних рухів, які періодично піднімають черевну порожнину в ділянці шлунка, свідчить про органічне звуження чи спазм воротаря або дванадцятипалої кишки й у зв’язку із цим утруднене просування шлункового вмісту. У разі значного звуження іноді спостерігаються випинання черевної стінки відповідно до локалізації шлунка і зміщення його під час дихання. Перистальтика й антиперистальтика краще помітні, коли шлунок наповнений.
Пальпація
Пальпацію шлунка здійснюють у положенні хворого лежачи, черевна стінка має бути повністю розслабленою. Проводити пальпацію треба теплою рукою, щоб не спричинити скорочення м’язів черевної стінки.
Орієнтовну поверхневу пальпацію живота (у тому числі ділянки шлунка) описано раніше. За допомогою поверхневої пальпації можна виявити обмежене напруження черевної стінки. Такі обмежені напруження шлунка можуть спостерігатися при запальних процесах у ньому, які поширюються на очеревину, наприклад унаслідок виразки шлунка або перигастриту. У хворих на виразкову хворобу шлунка і дванадцятипалої кишки можна виявити ділянку підвищеної чутливості шкіри (гіперестезія). Потрібно мати на увазі, що гіперестезія може бути і у хворих із захворюваннями ЦНС і хребта.
Під час виконання методичної глибокої і ковзної пальпації можна пропальпувати велику кривизну й воротар шлунка. Якщо у хворого значний спланхноптоз (опущення органів), то за наявності м’яких стінок живота іноді вдається про-
|
пальпувати також малу кривизну |
||
|
шлунка. |
|
|
|
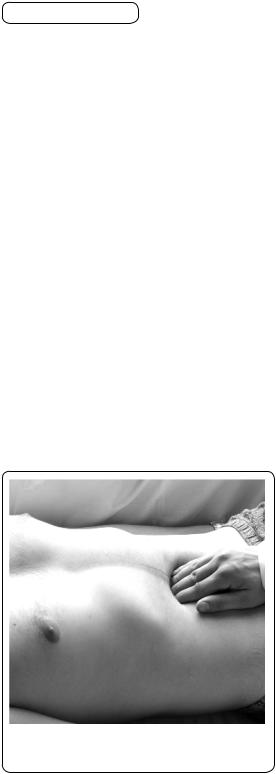
Під час пальпації великої кри- |
||
|
визни шлунка кінчики |
пальців |
|
|
правої руки лікар встановлює на |
||
|
рівні визначеної аускультативно- |
||
|
африкційним методом |
нижньої |
|
|
межі шлунка (в осіб нормосте- |
||
|
нічної конституції, без гастропто- |
||
|
зу — на 2—3 см вище від пупка). |
||
|
При цьому лінія кінчиків пальців |
||
|
проходить |
перпендикулярно до |
|
|
передньої |
серединної лінії (мал. |
|
|
118). Глибоку пальпацію шлунка |
||
|
виконують, витримуючи |
вимоги |
|
|
чотирьох моментів глибокої паль- |
||
Мал. 118. Пальпація великої кривизни |
пації, описаних раніше. |
Велика |
|
шлунка |
кривизна |
дає відчуття |
м’якого, |
310
