

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
навантаження використовують різні проби з дозованим фізичним навантаженням. Одним із найточніших способів контролю за обсягом фізичного навантаження є велоергометрія. Під час фізичного навантаження виникає посилення роботи серцевого м’яза, що зумовлює зростання його потреби в енергетичних речовинах і кисні. У здорових осіб це легко компенсується збільшенням припливу крові по еластичних вінцевих судинах. У разі склеротичного звуження останніх виникає невідповідність між потребою в кисні та його доставкою по судинах до міокарда, що призводить до появи болю за грудиною або (і) в ділянці серця і до змін на ЕКГ.
За величиною фізичного навантаження, під час якого виникли зазначені больові відчуття і зміни на ЕКГ, оцінюють ступінь тяжкості стабільної стенокардії, тобто так званий її функціональний клас.
Велоергометр — це видозмінений статичний велосипед. Навантаження виконуються рухом його педалей. За допомогою електричного пристрою дозується ступінь опору педалей. Перед пацієнтом установлюють спеціальний спідометр, який показує, з якою швидкістю необхідно обертати педалі під час цього навантаження. Є різні методики велоергометрії. Для визначення величини навантаження враховують вік, стать, масу тіла, тренованість людини. Під час навантаження реєструють ЕКГ, артеріальний тиск, пульс. Поява загрудинного болю, нудоти, блювання, запаморочення, частих екстрасистол, пароксизмальної тахікардії, пароксизму фібриляції передсердь, порушення провідності, депресії сегмента S—T, інверсії зубця T є показаннями до негайного припинення велоергометрії. Чим нижча толерантність до фізичного навантаження, тим більше виражена хронічна коронарна недостатність.
Окрім велоергометрів для дозованого фізичного навантаження використовують бігові доріжки (тредміли, тредбани).
Голтерівське моніторування — це тривала реєстрація ЕКГ, запропонована американським фізиком, дослідником у галузі біофізики Норманом Голтером (Norman J. Holter). У клініці метод застосовується з 1960 р. Суть моніторування за Голтером полягає в тому, що пацієнтові амбулаторно впродовж 24 год реєструється ЕКГ із запам’ятовуванням інформації на записному пристрої (портативному магнітофоні, спеціальному цифровому диктофоні, флеш-пам’яті тощо). Поведінка пацієнта в період обстеження нічим не обмежується. Обстежуваний повинен детально записати в протоколі дослідження час, коли в нього були фізичні чи емоційні навантаження (піднімання по сходах, емоційна розмова по телефону, споживання їжі тощо), а також відзначити період сну. Після цього лікар, використовуючи комп’ютерну техніку, аналізує записані ЕКГ. У висновку вказує всі зміни, зареєстровані під час обстеження, із зазначенням часу їх виникнення: кількість періодів зниження чи підвищення сегменту S—T, кількість надшлуночкових і шлуночкових екстрасистол, епізодів фібриляції або тріпотіння передсердь чи шлуночків, виявлених порушень провідності тощо.
211

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Х-променеве дослідження
Розрізняють X-променескопічне і X-променеграфічне дослідження серця. Основним і загальнодоступним методом є X-променескопія серця. Тому X-променеве дослідження серця зазвичай починають з його «просвічування». Х-променеве дослідження серця проводять у трьох проекціях: прямій, або фасній, коли пацієнт стоїть спиною до трубки апарата і обличчям до екрана, першій косій, коли пацієнт стоїть під кутом 45° до екрана правим плечем уперед, і другій косій, коли стоїть під кутом 45° до екрана лівим плечем уперед.
Упрямій проекції правий контур серця представлений такими дугами: верхня — верхня порожниста вена і частково висхідна аорта, нижня — праве передсердя. Між першою і другою дугами утворюється заглибина, яка називається правим передсердно-судинним кутом. Зліва контур серця має чотири дуги (згори донизу): перша — дуга аорти і частково низхідний її відділ, друга — легеневий стовбур і частково ліва легенева артерія, третя — вушко лівого передсердя, четверта — лівий шлуночок. Між другою і третьою дугами утворюється заглибина, яка називається лівим передсердно-судинним кутом, який разом із правим передсердно-судинним кутом утворює талію серця. Досліджуючи серце в прямій проекції, оцінюють також його конфігурацію і положення.
Упершій косій проекції передній контур серця представлений трьома дугами. Верхню дугу утворює висхідна аорта, середню — легеневий стовбур і артеріальний конус правого шлуночка, нижню — переважно верхівка лівого шлуночка. Задній контур представлений також трьома дугами. Верхня дуга утворена верхньою порожнистою веною і частково аортою, середня — лівим передсердям, нижня — правим передсердям. У нормі в цій проекції між серцем і хребтом є світлий простір завширшки 2—3 см, який називається ретрокардіальним (засерцевим) простором. У разі збільшення лівого передсердя звужується верхня частина цього простору, у разі збільшення правого — нижня.
Удругій косій проекції передній контур утворює три дуги. Верхня дуга представлена висхідною аортою, середня — вушком правого передсердя, нижня — правим шлуночком. Задній контур утворений висхідною аортою і легеневим стовбуром, лівим передсердям, лівим шлуночком. У нормі задній контур не повинен нашаровуватися на хребет. Нашарування спостерігається в разі гіпертрофії лівого шлуночка. У другій косій проекції добре видно дугу і низхідну частину аорти.
Під час X-променевого дослідження серця проводять контрастування стравоходу. Пацієнтові дають випити ковток густої суспензії барію сульфату. Оцінюють хід стравоходу. У нормі — він прямий. У разі гіпертрофії лівого шлуночка стравохід відхиляється в другій косій проекції по дузі великого радіуса, у разі збільшення лівого передсердя — по дузі малого радіуса.
Під час X-променевого дослідження також звертають увагу на глибину скорочень різних відділів серця, на зміщення їх у систолу і діастолу.
212

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
Х-променеграфія доповнює X-променескопію, проводиться в таких самих стандартних проекціях, що й X-променескопія. Окрім звичайної X-промене- графії серця застосовують інші її методи. Деякі з них викладено нижче.
Томографія (пошарова X-променеграфія) серця — метод, за допомогою якого можна вивчити об’єми його порожнин і великих судин, виявити звапнення клапанів серця, аневризми шлуночків, плевроперикардіальні зрощення.
Фазо-Х-променекардіографія — метод, що дає змогу проводити X-про- менеграфію серця в запрограмовану фазу серцевого циклу. Х-променевий апарат умикають через спеціальний електрокардіограф — фазо-X-променекардіограф. Зрозуміло, що для отримання чіткого контуру серця експозиція під час проведення X-променеграфії повинна бути короткою і не перевищувати 0,02—0,04 с. Фазо-X-променекардіографію використовують для визначення амплітуди скорочень серця, об’єму серця в систолу і діастолу, для вивчення постінфарктної аневризми серця, спайкового перикардиту.
Х-променетелебачення — відтворення X-променевого зображення на екрані телевізора. Завдяки можливості регулювання яскравості й контрастності можна значно підвищити якість зображення. Метод дає змогу зменшити інтенсивність проникного опромінення, працювати в незатемненому приміщенні, передавати зображення на відстані, фотографувати зображення, записувати його на відеочи кіноплівку.
Електрокімографія — метод дослідження пульсації контуру серця і великих судин за допомогою фотоелемента, який перетворює енергію X-променів на електричні коливання, що реєструються у вигляді кривої — електрокімограми (електро-X-променекімограми). Фотоелемент фіксується в центрі X-променевого екрана. Хворому пропонують сісти на лавочку між екраном і X-променевою трубкою. Посилений сигнал фотоелемента реєструється на багатоканальному електрокардіографі. Запис ведуть з 8—10 точок у передньозадній і обох косих проекціях. Під час реєстрації електрокімограми вікно діафрагми звужується, що дає змогу значно зменшити інтенсивність опромінення. Тривалість обстеження — 3—7 хв, причому загальна інтегральна доза опромінення удвічі менша, ніж під час проведення звичайної X-променескопії тривалістю 1,5 хв. Метод високоінформативний. За його допомогою можна діагностувати вроджені і набуті вади серця, судин, спайковий перикардит, аневризми серця, рубцеві зміни в міокарді тощо.
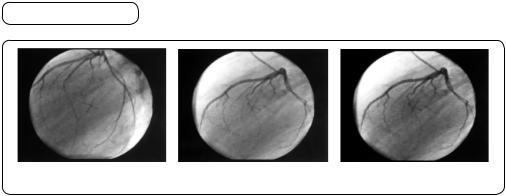
Ангіокардіографія — метод X-променевого дослідження порожнин серця й великих судин після введення в них контрастної речовини. Розрізняють венозну і селективну ангіокардіографію. Виконуючи венозну ангіокардіографію контрастну речовину (наприклад, кардіотраст) уводять внутрішньовенно і здійснюють серію X-променевих знімків. Виконуючи селективну ангіокардіографію, контрастну речовину вводять безпосередньо в порожнини серця. Нині виконують селективну ангіографію судин мозку, вінцевих артерій (мал. 107). Ангіокардіографію застосовують для виявлення оклюзійних уражень судин перед
213
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Мал. 107. Ангіокардіографія. Коронарограма
оперативним втручанням, наприклад, для визначення показань до аортокоронарного шунтування чи стентування звужених судин. Ангіокардіографія допомагає уточнити, чи є вроджені вади серця.
Зондування (катетеризацію) серця застосовують для вимірювання внутрішньосерцевого тиску в різні фази серцевої діяльності, вивчення газового складу крові в порожнинах серця, виявлення дефектів перегородок, ангіографії.
В умовах асептики під Х-променевим контролем через великі периферичні вени у праві відділи серця вводять спеціальний катетер. Для зондування лівих відділів серця катетер уводять через стегнову артерію, аорту в лівий шлуночок. У ліве передсердя катетер увійти не може (не пропускає мітральний клапан), тому в нього входять із правого передсердя шляхом міжпередсердної транссептальної пункції. За допомогою спеціального реєстраційного пристрою записують криву тиску.
Якщо є набуті вади серця, крива тиску значно змінюється: у разі мітрального стенозу помітно підвищується тиск у лівому передсерді, у разі недостатності клапанів аорти значно змінюється крива тиску в лівому шлуночку. Якщо є дефекти міжшлуночкової перегородки окрім кривої тиску значно змінюється газовий склад крові лівого та правого шлуночків: під час скиду крові зліва направо артеріалізується кров правого шлуночка, під час скиду крові справа наліво збільшується кількість відновленого гемоглобіну в лівому шлуночку.
Радіонуклідні методи дослідження
Радіонуклідна ангіокардіографія — метод, подібний до Х-промене- контрастної ангіографії. Як індикатор використовують 99mТс-пертехнетат, що його самого або в суміші з білковим препаратом уводять внутрішньовенно. Променеве навантаження становить близько 100 мрад. Випромінення реєструється за допомогою γ-камери з паралельним коліматором. На послідовно виконаних серійних знімках після введення препарату в ліктьову вену спочатку візуалізуються верхня порожниста вена, праві відділи серця, потім простежується легенева артерія, «легенева фаза». Ліве передсердя зазвичай не помітне, а реєструються лівий шлуночок й аорта. Період проходження індикатора через камери серця і мале коло кровообігу в нормі становить 6—7 с.
214

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
Радіонуклідну вентрикулографію виконують з використанням 99mТс-пер- технетату або 99mТс-альбуміну на γ-камері. Тригерним (пусковим) пристроєм є спеціальний електрокардіограф. Отримана інформація реєструється на сцинтиграфі, автоматично обробляється комп’ютером. Під час серійного фотографування тривалість кожного кадра не перевищує 50 мс. Радіонуклідна вентрикулографія має особливе значення для виявлення зон гіпокінезії міокарда у хворих на ішемічну хворобу серця, після перенесеного інфаркту міокарда.
Сцинтиграфію міокарда виконують шляхом роздільного введення в праву і ліву вінцеві судини мікросфер альбуміну, помічених ізотопами з різною енергією γ-випромінення (наприклад, 99mТс і 131I). Мікросфери розташовуються пропорційно розподілу вінцевого кровообігу і фіксуються на артеріолокапілярному рівні під час першого проходження індикатора через вінцеві судини. Випромінення реєструється за допомогою сканера або γ-камери. За допомогою сцинтиграфії міокарда з радіоактивними мікросферами альбуміну можна виявити локальні зміни коронарного кровообігу і порушення кровопостачання міокарда у хворих на ішемічну хворобу серця.
Такі сполуки, як 99mТс-тетрациклін або 99mТс-глюкогептанат, мають властивість накопичуватися в некротичних ділянках серцевого м’яза, що дає змогу візуалізувати інфаркт міокарда.
Функціональні методи дослідження системи кровообігу
Швидкість поширення пульсової хвилі. Для визначення швидкості поширення пульсової хвилі використовують синхронний запис різних сфігмограм. Для визначення в судинах еластичного типу (аорта) одночасно записують сфігмограму із сонної і стегнової артерій. Для визначення швидкості в судинах м’язового типу реєструють сфігмограму із сонної і променевої артерій. Знаючи відстань між датчиками (у сантиметрах) і час запізнення периферичного пульсу що до центрального, підраховують швидкість поширення пульсової хвилі. Швидкість поширення пульсової хвилі (С) визначають за формулою:
С = L/T,
де L — довжина шляху (у сантиметрах), яким пройшла пульсова хвиля; Т — час запізнення периферичного пульсу (у секундах). У нормі (у здорових осіб) швидкість поширення пульсової хвилі по еластичних артеріях становить 500— 700 см/с, по м’язових — 500—800 см/с. Швидкість поширення пульсової хвилі в судинах нижніх кінцівок завжди більша, ніж у судинах верхніх кінцівок. У нормі співвідношення становить 1:3. У разі підвищення тонусу судин, зокрема при атеросклерозі, швидкість зростає. За наявності оклюзії артерій швидкість поширення пульсової хвилі зменшується.
Швидкість кровотоку (течії крові) — час, упродовж якого кров у серцевосудинній системі проходить певний відрізок шляху. Є криваві і безкровні способи визначення швидкості течії крові. Кривавий метод полягає у введенні в
215

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
ліктьову вену кальцію хлориду, магнію сульфату, нікотинової кислоти, барвника чи радіоактивного ізотопа. Розчин індикатора вводять дуже швидко (упродовж 2 с). За часом появи суб’єктивних відчуттів у певних ділянках тіла, за пневмограмою, за зміною кольору губ, за виявленими радіолічильником радіоактивними ізотопами в певній ділянці судинного русла (залежно від того, яка індикаторна речовина використовувалася) вираховують швидкість течії крові. Одним із найдоступніших методів визначення швидкості кровообігу є проба з магнію сульфатом. У ліктьову вену вводять 2 мл 25 % розчину магнію сульфату і відзначають час появи відчуття жару в порожнині рота. У здорових осіб швидкість течії крові, визначена цим способом, становить 10—15 с.
Виконання безкровного методу полягає в такому: на прогрітій вушній часточці фіксують датчик оксигемографа, вмикають пристрій і реєструють оксигемограму. Пацієнтові пропонують глибоко вдихнути і затримати дихання на 10— 15 с. Під час апное оксигемограф реєструє зниження насичення крові киснем. Після цього пацієнт відновлює дихання. Оксигемометрична крива ще певний час продовжує знижуватися, а потім раптово піднімається догори. Час від моменту відновлення дихання до початку підйому кривої фіксує швидкість течії крові на ділянці легені — вухо. У здорових осіб цей показник становить 3,6—6 с.
Швидкість течії крові сповільнюється в разі серцевої недостатності, збільшення маси і в’язкості циркулюючої крові (при еритремії), при артеріальній гіпертензії. Пришвидшення течії крові спостерігається в разі гарячки, тиротоксикозу, анемії, вроджених дефектів міжпередсердної і міжшлуночкової перегородок.
Систолічний і хвилинний об’єм крові. Для підрахунку систолічного (ударного) і хвилинного об’єму крові використовують непрямі методи: інтегральну (частіше тетраполярну) реографію, балістокардіографію, ехокардіографію. Прямі способи визначення хвилинного об’єму крові, незважаючи на їх високу ймовірність і точність, наприклад метод Фіка, використовують рідко і зазвичай лише у хворих із серцевими вадами в разі діагностичної катетеризації серця. У нормі ударний (систолічний) об’єм лівого шлуночка становить 50—75 мл. У спортсменів унаслідок навантаження цей об’єм може зростати до 200 мл. Хвилинний об’єм — ударний об’єм, помножений на частоту серцевих скорочень за 1 хв. У здорових осіб у стані спокою хвилинний об’єм становить 3,5—8 л. У хворих із недостатністю кровообігу, що з’явилася внаслідок вад серця, уражень міокарда (кардіосклероз, інфаркт міокарда, міокардит), хвилинний об’єм крові знижується.
Маса циркулюючої крові. Найпоширенішими є фарбувальний і радіонуклідний методи визначення маси циркулюючої крові. Користуючись фарбувальним методом, внутрішньовенно вводять 20 мл барвника — синьки Еванса. Через 5 хв із вени беруть кров і визначають концентрацію барвника в крові. Знаючи концентрацію барвника до і після введення, за ступенем його розбавлення вираховують масу циркулюючої крові. Рідше використовують радіонуклідний метод, принцип якого полягає у внутрішньовенному введенні еритроцитів нульової (І)
216

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
групи крові, мічених радіонуклідами 151Сr, 32P, 131I. За розведенням еритроцитів вираховують масу циркулюючої крові. У нормі маса циркулюючої крові становить 7,5 % маси тіла.
Гематокритне число. Гематокритне (від грец. haima — кров, krites — визначальний) число показує, який відсоток від усього об’єму крові припадає на кров’яні тільця. Гематокритне число визначають так. У спеціальну проградуйовану від 0 до 100 гематокритну трубку набирають капілярну кров до позначки 100. Попередньо трубку промивають антикоагулянтом. Центрифугують зі швидкістю 4000 об/хв упродовж 25 хв. Визначають, до якої позначки осіли клітинні елементи крові. У нормі в чоловіків гематокритне число становить 40—48 %, або 0,40—0,48 л/л за системою СІ, у жінок — 36—42 %, або 0,36—0,42 л/л. Гематокритне число зменшується при анемії і зростає в разі згущення крові.
Ортостатична проба. Унаслідок переходу людини з горизонтального положення у вертикальне настає перерозподіл крові в нижні частини тіла. На це організм реагує зміною тиску, збільшенням частоти пульсу, відповідними змінами на ЕКГ. У нормі реакція серцево-судинної системи на зміну положення тіла нічим не проявляється або є незначною. У разі недостатності кровообігу, а також в осіб із вираженою симпатикотонією відзначаються тахікардія (більше ніж на 20 серцевих скорочень за 1 хв), зниження систолічного тиску (більше ніж на 15 мм рт. ст.) і підвищення діастолічного (більше ніж на 10 мм рт. ст.), на ЕКГ можуть фіксуватися зниження інтервалу S—T, зменшення амплітуди зубців T.
Проба із затримкою дихання. У здорових осіб затримка дихання на висоті глибокого вдиху в середньому триває 30—40 с, на висоті максимального видиху — 20 с. Частота дихальних рухів після затримки дихання не повинна підвищуватися, бо компенсація кисневої заборгованості відбувається за рахунок поглиблення дихання.
Уразі розладів кровообігу, дихальної недостатності, метаболічних порушень
ворганізмі, зокрема пов’язаних з ураженням печінки, ці показники значно знижуються. Причому після відновлення дихання помітно підвищується частота дихальних рухів.
Фармакологічні проби
Для виявлення стенотичних змін вінцевих артерій використовують дипіридамолову пробу. Дипіридамол має здатність ефективно розширювати вінцеві артерії. Водночас у ділянках міокарда, які живляться склеротично звуженою артерією, спостерігаються збіднення кровопостачання і дефіцит кисню, тобто так званий ефект обкрадання, що проявляється на ЕКГ ознаками ішемії (депресія сегмента S—T, згладженість або інверсія зубця T).
Проби з пропранололом або калію хлоридом використовують частіше. Ці проби слугують для диференціації функціональних (некоронарних) і метаболічних порушень міокарда від ішемічної хвороби серця. У разі змін кінцевого
217

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
шлуночкового комплексу (двофазний або негативний зубець T) після реєстрації вихідної ЕКГ (через 1—2 год після споживання їжі) пацієнт вживає всередину 40 мг пропранололу або 0,1 г/кг маси тіла (у середньому 6—8 г) калію хлориду. Контрольні ЕКГ записують через 1—2 год після вживання препарату. Нормалізація ЕКГ вказує на функціональні або метаболічні порушення в міокарді. При ішемічній хворобі серця ЕКГ не змінюється. Проводити ці проби протипоказано при виразковій хворобі шлунка, бронхіальній астмі, у разі блокади серця, ниркової недостатності, а також в осіб віком понад 60 років.
Лабораторні методи дослідження
Серед допоміжних методів діагностики захворювань серцево-судинної системи важливе місце посідають лабораторні дослідження.
Загальний аналіз крові. У разі запальних процесів у серці, зокрема ревмокардиту, гострого інфекційного ендокардиту, васкуліту, а також у гострий період інфаркту міокарда спостерігається лейкоцитоз із зсувом лейкоцитної формули ліворуч і збільшенням швидкості осідання еритроцитів (ШОЕ). У разі вірусних запалень міокарда, навпаки, можлива лейкопенія з відносним лімфоцитозом. У хворих із затяжним інфекційним (бактерійним) ендокардитом часто відзначаються лейкопенія, анемія і збільшення ШОЕ. У разі вираженої серцевої недостатності за рахунок згущення крові спостерігаються еритроцитоз, гіпергемоглобінемія і сповільнення ШОЕ.
У хворих на атеросклероз підвищується рівень у крові загального холестерину і ліпопротеїдів низької щільності (β-ліпопротеїдів), тригліцеридів, зниження рівня ліпопротеїдів високої щільності.
Для виявлення причини (мікробного збудника) інфекційного ендокардиту проводять посіви крові на спеціальні поживні середовища.
Ферментодіагностика. Інформативним діагностичним тестом ушкодження міокарда є підвищення активності в сироватці крові креатинкінази (КК), аспартатамінотрансферази (АсАТ), лактатдегідрогенази (ЛДГ). У гострий період інфаркту міокарда в сироватці крові помітно підвищується активність АсАТ, КК і її МВ-ізоферменту , а також ЛДГ і її ізоферментів ЛДГ1 і ЛДГ2. Ізоферменти КК й ЛДГ містяться в міокардіальних клітинах, звідки внаслідок некротичних змін у міокарді вивільнюються і потрапляють у кров’яне русло. Отже, підвищення в крові активності вказаних ізоферментів є високоспецифічним і цінним діагностичним тестом при інфаркті міокарда.
З появою некротичних змін у міокарді виникає міоглобінурія, у крові підвищується рівень міокардіальних тропонінів, що також має важливе значення для діагностики гострого інфаркту міокарда.
Білкові фракції. Склад білкових фракцій у дорослої людини: альбумінів — 56—67 %, глобулінів — 33—44 %, α1-глобулінів — 3—6 %, α2-глобулінів — 7—11 %, β-глобулінів — 7—13 %, γ-глобулінів — 12—20 %.
218

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
Абсолютна гіперальбумінемія спостерігається під час загальної гіперпротеїнемії. Абсолютна гіпоальбумінемія реєструється в разі втрати білка. Частіше трапляється відносна гіпоальбумінемія (за наявності гіперглобулінемії). Збільшення рівня α-глобулінів, особливо α2-фракції, характерне для гострих і хронічних запальних процесів, злоякісних новоутворень, травм, некрозів тканин. Кількість β-глобулінів збільшується в разі гіперліпопротеїдемії, γ-глобулінів — унаслідок активації імунних процесів, розвитку гіперпарапротеїнозів. Для активної фази ревматизму характерна диспротеїнемія — збільшення вмісту α2-глобулінів із наступним підвищенням рівня γ-глобулінів.
Антистрептолізин-O. Введення позаклітинного продукту (антигену) стрептокока — стрептолізину-O в сироватку, що містить антитіла до нього (анти- стрептолізин-O), призводить до специфічного зв’язування антитіл і затримання гемолізу еритроцитів, доданих до тієї самої сироватки. Максимальне розведення сироватки, здатне спричинити гальмування гемолізу еритроцитів, є титром антистрептолізину-O (АСЛ-O). У практично здорових осіб титр АСЛ-O у сироватці крові не перевищує 250 одиниць в 1 мл (1:250).
Титр АСЛ-O підвищується при стрептококових інфекційних захворюваннях (скарлатині, ангіні, хронічному тонзиліті, ревматизмі, гломерулонефриті, бешисі). Після перенесених захворювань титр АСЛ-O тривалий час залишається підвищеним.
Антистрептогіалуронідаза (АСГ) інгібує фермент гіалуронідазу, що її виявляють гальмуванням розщеплення муцинового згустка, який містить гіалуронову кислоту. Титр сироватки виражають числом одиниць АСГ в 1 мл.
Титр АСГ у сироватці крові здорових осіб не перевищує 300 од. Він підвищується у хворих на стрептококові інфекційні захворювання, особливо на ревматизм. Кількісна характеристика антитіл може бути критерієм активності ревматичного процесу, проте необхідно пам’ятати, що рівень антитіл залежить насамперед від імунної реактивності організму.
С-реактивний протеїн. Сироватка крові або інша біологічна рідина, що містить С-реактивний протеїн, утворює преципітат із С-полісахаридом пневмокока. Для визначення С-реактивного протеїну використовують кролячу антисироватку до С-реактивного протеїну.
Унормі С-реактивний протеїн у сироватці крові відсутній. Поява його свідчить про запальний процес в організмі. Є дані про те, що наявність С-реактивного протеїну вказує на прогресування атеросклеротичного процесу і може свідчити про загрозу судинних катастроф.
Сіалові кислоти. Сіалові кислоти — ацетильовані похідні нейрамінової кислоти. Це один із компонентів білково-вуглеводних комплексів (глікопротеїдів, мукопротеїдів), що містяться в сполучній тканині і біологічних рідинах організму людини.
Уздорових осіб уміст сіалових кислот у сироватці крові (за методом Геса) становить 0,18—0,20 од. оптичної щільності. Концентрація сироваткових
219

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
сіалових кислот (за рівнем N-ацетилнейрамінової кислоти) у нормі становить 2,00—2,33 ммоль/л. Вміст сіалових кислот у сироватці крові підвищується за будь-якого запального процесу, зокрема в активній фазі ревматизму, а також при інфаркті міокарда і злоякісних новоутвореннях.
Гаптоглобін — макромолекулярний комплекс, що належить до α2-фракції глікопротеїдів. У нормі вміст гаптоглобіну в сироватці крові становить 0,55— 1 г/л. У разі виникнення запальних процесів рівень гаптоглобіну підвищується. В активній фазі ревматизму, а також при системних захворюваннях сполучної тканини (колагенозах) кількість сироваткового гаптоглобіну збільшується відповідно до ступеня активності процесу.
Церулоплазмін — фермент плазми крові, що містить мідь. Утворюється в печінці. У здорових осіб уміст церулоплазміну в сироватці крові становить 0,23—0,50 г/л (1,52—3,31 мкмоль/л).
У хворих на активний ревматизм концентрація церулоплазміну в сироватці крові підвищується. При гепатолентикулярній дегенерації (хворобі Вільсона) рівень сироваткового церулоплазміну різко знижений, що має діагностичне значення для цього захворювання.
ОСНОВН² КЛ²Н²ЧН² СИНДРОМИ
Синдроми порушення ритму серця
Під порушенням ритму серця (аритміями) розуміють зміни частоти, порядку й сили скорочень серця. В основі розладів серцевого ритму лежать порушення автоматизму, збудливості й провідності міокарда. Очевидно, для діагностики того чи того виду порушення ритму серця найважливіше значення має електрокардіографія. Характерні особливості ЕКГ хворих із різними порушеннями серцевого ритму розглянуто у відповідному підрозділі (див. «Електрокардіографія»).
Клінічні прояви аритмії здебільшого залежать від причин, що призвели до розладів ритму серця. До таких причин належать ураження міокарда (міокардит, інфаркт міокарда, кардіоміопатії, кардіосклероз), нейроендокринні порушення в організмі, вроджені й набуті вади серця, порушення електролітного балансу. Певні порушення ритму серцевої діяльності характеризуються низкою симптомів.
Порушення функції синусового вузла (номотопні розлади автоматизму) серця. Синусова тахікардія. Хворі скаржаться на посилене серцебиття, іноді — відчуття нестачі повітря, пульсацію в голові. Під час огляду хворого можна помітити пульсацію судин шиї, яремної ямки і надчеревної ділянки. Іноді з’являється акроціаноз. Якщо тахікардія зумовлена ураженням міокарда, під час пальпації ділянки серця виявляють зменшення величини верхівкового поштовху. У більшості хворих аускультативно відзначають ослаблення тонів серця. Коли ж
220
