

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
нормі його амплітуда у II відведенні становить 10—20 мм, у грудних відведеннях амплітуда зубця R y правих грудних відведеннях спочатку збільшується з мінімальної до V4, а потім дещо зменшується.
Зубець S у нормі в стандартних відведеннях має амплітуду не більшу ніж 6 мм. У грудних відведеннях його амплітуда змінюється протилежно амплітуді зубця R. Зубець S відображує закінчення збудження шлуночків. У нормі його тривалість не перевищує 0,04 с. Таким чином, комплекс QRS характеризує охоплення збудженням шлуночків і тому називається шлуночковим. У нормі він триває 0,06—0,08 с, а при брадикардії — до 0,1 с. Після зубця S іде сегмент S–T, який у нормі або лежить на ізолінії, або зміщується догори від неї на 1 мм чи донизу від неї на 0,5 мм. У цей період настає повна деполяризація волокон міокарда шлуночків, і тому різниця потенціалів не виявляється.
Зубець T — це припинення збудження шлуночків. Період називається реполяризацією. Реполяризація відбувається плавно, тому зубець T не гострий на відміну від Q чи R. У нормі триває від 0,1 до 0,25 с. У стандартних відведеннях амплітуда становить 2—6 мм, у грудних — до 8 мм.
Зубець U трапляється рідко й особливого діагностичного значення не має. Розшифровувати ЕКГ після вимірювання амплітуди зубців і відповідних
інтервалів треба в такій послідовності: 1) ритм; 2) частота; 3) електрична вісь; 4) виявлення екстрасистол; 5) виявлення порушення провідності; 6) висновок. Дотримуючися такої послідовності, можна уникнути помилок під час аналізу ЕКГ.
Ритм. Ритм серцевої діяльності правильний, якщо імпульси, які сприяють скороченню серця, виникають у синусовому вузлі через рівні проміжки часу. Натомість виникнення імпульсів поза синусовим вузлом (у центрах другого і третього порядку), електрична дестабілізація та зміни рефрактерності у волокнах міокарда різних відділів серця призводять до порушень правильного ритму серцевої діяльності. Деякі порушення серцевого ритму (наприклад, тріпотіння передсердь) вдається розпізнати лише за допомогою ЕКГ.
Залежно від місця розташування генератора імпульсів, що призводять до серцевих скорочень, розрізняють такі варіанти ритму діяльності серця: синусовий, вузловий, або передсердно-шлуночковий (супранодальний, мезонодальний, інфранодальний), ідіовентрикулярний, миготлива аритмія (з фібриляцією і тріпотінням передсердь), пароксизмальна тахікардія (надшлуночкова і шлуночкова форми), тріпотіння і фібриляція (миготіння) шлуночків.
Синусовий ритм — це ритм практично здорових осіб. Електричні імпульси генерує синусовий вузол Кіса—Флака. Відомо, що синусовий вузол включає в себе два види клітин — Р і Т: Р-клітини генерують імпульси для збудження серця, а Т-клітини проводять імпульси до передсердь. Синусовий вузол розташований субепікардіально у верхній частині правого передсердя між устями порожнистих вен. У 60 % випадків він живиться від правої вінцевої артерії, у 40 % — від лівої. Завдяки спонтанній деполяризації, властивій Р-клітинам,
191

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
імпульс зароджується в синусовому вузлі й доходить до передсердь, що зумовлює збудження їх.
На ЕКГ збудження синусового вузла не помітно. Про його функціонування свідчить збудження передсердь у вигляді позитивного (спрямованого догори) зубця P, услід за яким прямує шлуночковий комплекс QRS. Таким чином, провідною ознакою синусового ритму є наявність позитивного зубця P перед комплексом QRS.
Властивостями синусового ритму є: а) регулярність (імпульси, які сприяють скороченням серця, виникають через рівні проміжки часу), якщо зазвичай немає екстрасистол і неповної передсердно-шлуночкової блокади; б) частота ритму за звичайних умов у здорових осіб становить 60—80 серцевих скорочень за 1 хв; в) висока залежність частоти серцевих скорочень від впливу вегетативної нервової системи, а також від метаболічних процесів, тому можуть розвиватися синусова дихальна аритмія, синусова тахікардія та синусова брадикардія. Якщо є синусова брадикардія, частота серцевих скорочень сповільнюється, стає нижчою, ніж 60 і рідко нижчою, ніж 50 за 1 хв, що зумовлено зниженням збудливості синусового вузла, яке найчастіше пов’язано з підвищенням тонусу блукаючого нерва. Це спостерігається у тренованих спортсменів, у разі підвищення внутрішньочерепного тиску, при патології черевної порожнини, після вживання деяких медикаментів — антихолінестеразних препаратів, серцевих глікозидів тощо. Якщо є синусова тахікардія, частота серцевих скорочень перевищує 80 і рідко буває вищою, ніж 160. Такий стан спостерігається, якщо переважає активність симпатичної частини нервової системи (хвилювання, тиротоксикоз), підвищення температури тіла, у разі фізичного навантаження. В осіб молодого віку, а також у період одужання після інфекційних хвороб може бути хвилеподібна зміна частоти серцевих скорочень у такт з дихальними рухами — дихальна аритмія. Під час вдиху тонус блукаючого нерва знижується і відповідно зростає частота серцевих скорочень; під час видиху, навпаки, тонус його збільшується і сповільнюється робота серця.
Вузловий (атріовентрикулярний) ритм. У тих випадках, коли синусовий вузол виключається з діяльності, функцію водія бере на себе вузол другого порядку — атріовентрикулярний (Ашоффа—Тавари), який розташований у нижній частині правого передсердя праворуч від міжшлуночкової перегородки, поруч з устям вінцевої пазухи. Довжина вузла становить 5 мм, товщина — 2 мм. Як і синусовий, він утворений із Р- і Т-клітин. На відміну від Р-клітин синусового вузла, в атріовентрикулярному вони значно інертніші. Збудження може надходити з верхньої, середньої та нижньої частин атріовентрикулярного вузла. У цьому разі ритм відповідно називатиметься супранодальним, мезонодальним і інфранодальним.
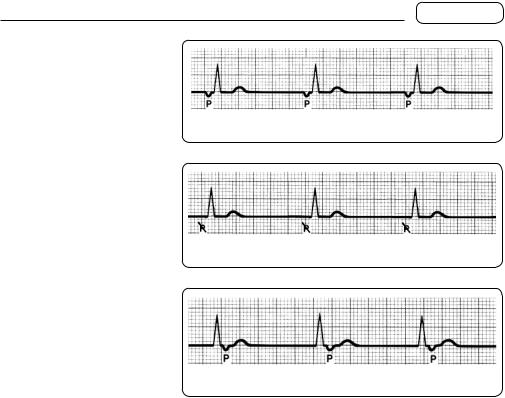
Супранодальний ритм. Якщо водій ритму міститься у верхній частині атріовентрикулярного вузла, спочатку збудженням охоплюються передсердя, але напрямок збудження протилежний тому, що спостерігається під час синусового
192
СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
ритму, тобто не згори донизу, а, навпаки, знизу догори. На ЕКГ перед комплексом QRS визначається зубець P, але негативний, спрямований донизу (мал. 72).
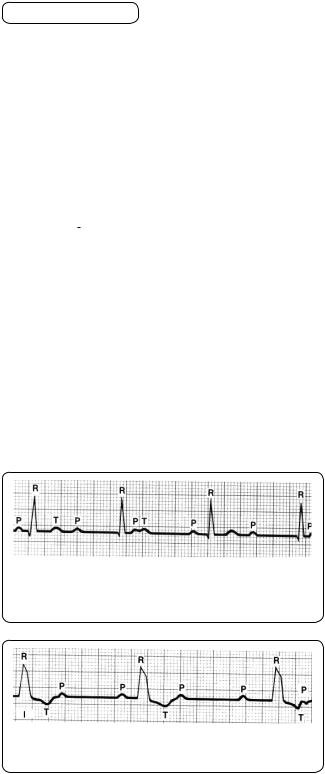
Мезонодальний ритм. Імпульс із середньої частини атріовентрикулярного вузла майже водночас доходить до передсердь і до шлуночків: на ЕКГ зубець P нашаровується на комплекс QRS і не диференціюється (мал. 73).
Інфранодальний ритм. Імпульс надходить із нижньої частини атріовентрикулярного вузла, тому спочатку збудженням охоплюються шлуночки, по-
тім — передсердя. Збудження передсердь відбувається ретроградно: на ЕКГ негативний зубець P розташований після комплексу QRS (мал. 74).
Властивості вузлового ритму: а) якщо немає екстрасистол і неповної атріовентрикулярної блокади, вузловий ритм є регулярним; б) частота серцевих скорочень становить 40—50 за 1 хв; в) комплекси QRS не розширені, якщо немає внутрішньошлуночкових блокад; г) відзначається мала залежність частоти від вегетативних і метаболічних впливів.
Не можна плутати мезонодальний ритм із фібриляцією передсердь, під час якої теж відсутній зубець Р, але спостерігається нерегулярний ритм із різними інтервалами між комплексами QRS!
Є твердження, що в разі вузлового атріовентрикулярного ритму збудження зароджується в цілому вузлі одночасно, але швидкість поширення імпульсу до передсердь і шлуночків буває різною, що зумовлює різну картину ЕКГ.
Ідіовентрикулярний, або шлуночковий, ритм виникає тоді, коли виключено функції і синусового, і атріовентрикулярного вузлів, або частіше у разі повної поперечної блокади. Через таку блокаду шлуночки не отримують імпульсу з передсердь, тому генерують власний, — включається автоматичний центр третього порядку. У цьому разі вогнище генерації імпульсів може міститися або в міжшлуночковій перегородці (пучок Гіса), або в правій чи лівій ніжці пучка Гіса, рідше — у волокнах Пуркіньє. Якщо імпульс виходить із пучка Гіса, збудження
193
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
охоплює шлуночки у звичайному (поздовжньому) напрямку, тому шлуночковий комплекс QRS не розширений, не змінений. Якщо вогнище генерації імпульсів локалізується в одному із шлуночків, спочатку збуджуватиметься м’яз цього шлуночка, а потім імпульс через верхівку перекинеться на другий шлуночок, тобто хід збудження буде поперечним.
У разі поперечних збуджень шлуночків комплекс QRS обов’язково має бути розширеним (більшим ніж 0,1 с), адже процес охоплення шлуночків збудженням є тривалішим.
Окрім цього, у разі виникнення поперечних збуджень комплекси QRS часто деформовані, амплітуда їх більша, вони розщеплені, зазубрені, можуть мати дискордантний зубець T (протилежно спрямований до найбільшого зубця комплексу QRS).
Під час поперечного збудження шлуночків висхідна частина комплексу QRS у І відведенні відображує збудження правого шлуночка, низхідна — лівого, у III відведенні — навпаки.
Властивості ідіовентрикулярного ритму: а) ритм регулярний, якщо немає екстрасистол; б) частота скорочень шлуночків становить 20—40 за 1 хв; в) частота скорочень шлуночків дуже мало залежить від метаболічних і вегетативних впливів.
На мал. 75 зображено ідіовентрикулярний ритм: генератор імпульсів для шлуночків міститься в пучку Гіса (комплекси QRS не розширені). На мал. 76 зображено ідіовентрикулярний ритм із правого шлуночка: у І відведенні першою йде висхідна частина комплексу QRS, тобто збудженням охоплюється спочатку м’яз правого шлуночка.
Мал. 75. Ідіовентрикулярний ритм: генератор імпульсів для шлуночків міститься в пучку Гіса — комплекси QRS не розширені
Мал. 76. Ідіовентрикулярний ритм: генератор імпульсів для шлуночків міститься в правому шлуночку
Окрім ідіовентрикулярного ритму поперечні збудження шлуночків характерні також для шлуночкової екстрасистолії, пароксизмальної шлуночкової тахікардії, блокади ніжок пучка Гіса, синдрому WPW.
Миготлива аритмія з фібриляцією передсердь. Коротка назва цього виду порушення ритму — фібриляція передсердь. Вона найчастіше виникає внаслідок перезбудження міокарда (тиротоксикоз), перевантаження передсердь
194

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
Мал. 77. Миготлива аритмія
(мітральний стеноз, недостатність мітрального клапана), розвитку атеросклеротичного кардіосклерозу, гіпертонічної хвороби, міокардиту.
В основі механізму виникнення фібриляції передсердь лежить порушення синхронності рефрактерних періодів окремих волокон передсердя: одні волокна вступають у рефрактерний період раніше, інші — пізніше. Унаслідок цього імпульс, що поширюється на передсердя, натрапляє на низку перешкод і тому прямує зигзагоподібно.
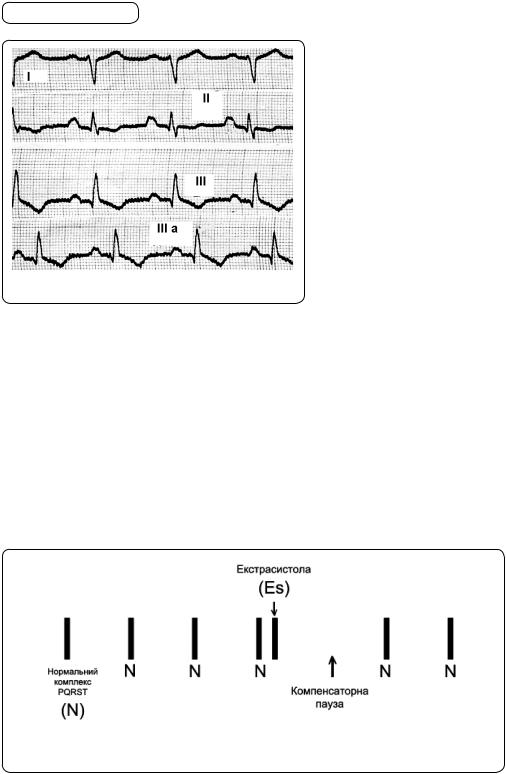
Якщо є фібриляція передсердь, останні не скорочуються, а їх окремі волокна чи групи волокон посіпуються без усякого порядку і послідовності. Для фібриляції передсердь (мал. 77) на ЕКГ характерними є три ознаки: 1) відсутність зубця P, оскільки передсердя не охоплюється послідовно збудженням; 2) інтервали R—R абсолютно різні (миготлива аритмія); 3) у II стандартному та V1—2 відведеннях між комплексами QRS можна часом побачити хвилі різної амплітуди й тривалості, які відображують фібриляцію передсердь і називаються хвилями f (fibrillatio), частота їх становить 400—600 за 1 хв.
Під час тріпотіння передсердь останні хоча й з низькою ефективністю, а все ж скорочуються з частотою 220—350 за 1 хв. На ЕКГ (мал. 78) між комплексами QRST y II стандартному і V1—2 відведеннях помітні правильної форми хвилі, які позначаються літерою F (від лат. слова fluctuatio). Завдяки фільтрувальній здатності атріовентрикулярного вузла шлуночки відповідають збудженням не на кожен імпульс із передсердь (інакше виникло б тріпотіння шлуночків). Частіше під час тріпотіння передсердь встановлюється певна закономірність у кількості хвиль F перед кожним шлуночковим комплексом. У тому разі, коли, наприклад, перед кожним шлуночковим комплексом є по 5 хвиль F, записують так: «Тріпотіння передсердь з атріовентрикулярною провідністю 5:1». У подібних випадках пульс регулярний, рівний. Щоправда, можливо, що під час тріпотіння передсердь атріовентрикулярна провідність стрибкоподібно змінюється. Тоді для пульсу характерними будуть ознаки миготливої аритмії з
фібриляцією |
передсердь. |
|
Тріпотіння |
передсердь |
|
небезпечніше, |
аніж їх |
|
фібриляція, через мож- |
|
|
ливість тромбоемболіч- |
|
|
них ускладнень, а також |
Мал. 78. Тріпотіння передсердь |
|
виникнення |
тріпотіння |
|
195

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
іфібриляції шлуночків. На одній ЕКГ може бути комбінація фібриляції і тріпотіння передсердь.
Про пароксизмальну тахікардію, тріпотіння та фібриляцію шлуночків ітиметься далі.
Частота серцевих скорочень. Для підрахунку частоти серцевих скорочень необхідно знати швидкість руху паперової стрічки (або променевого зайчика) під час реєстрації ЕКГ. У вітчизняній апаратурі встановлюється різна швидкість — 5, 10, 25, 50, 100 мм/с, але робочими, найбільш прийнятними швидкостями є 50 і 25 мм/с. Якщо швидкість 50 мм/c, тривалість 1 мм — 0,02 с, 5 мм — 0,1 с. Тривалість інтервалів відразу визначають не в міліметрах, а в секундах. Частоту скорочень шлуночків вираховують за формулою: частота = 60 с : (R—R) с.
Щоб не пропустити аритмії, визначають частоту для чотирьох поспіль інтервалів R—R і записують, наприклад, так: «Частота шлуночкових комплексів — 72, 75, 73, 74, у середньому — 74 за 1 хв». У разі невідповідності зубців P і комплексів QRS, що визначається, наприклад, при повній поперечній блокаді, окремо визначають частоту зубців P і комплексів QRS.
Укабінетах функціональної діагностики для визначення тривалості інтервалів і частоти користуються спеціальними лінійками. Сучасні електрокардіографи автоматично визначають частоту шлуночкових комплексів і відзначають її на електрокардіограмі.
Електрична вісь. На мал. 79, а зображено схему стандартних відведень. Виходячи з того, що основну масу серця становлять шлуночки, за співвідношенням зубців шлуночкових комплексів у різних відведеннях можна оцінювати положення серця в грудній клітці. У нормі серце розташоване справа наліво, згори донизу. Таке розташування відповідає II відведенню. У цьому разі відзначають
характерну нерівність зубців R (мал. 79, б), де RII>RI>RIII.
Якщо позиція серця горизонтальна, електрична вісь теж буде горизонтальною. Це відзначається у пацієнтів з асцитом, ожирінням та у вагітних і, як видно з мал. 79, в, буде таке співвідношення: RI>RII>RIII.
Уразі вертикального положення серця електрична вісь буде вертикальною
(в астеніків, дітей), що виражатиметься таким чином: RIII>RII>RI (мал. 79, г). Поява негативної частини комплексу QRS вказує на різке обернення елек-
тричної осі, що буває в разі гіпертрофії відділів серця або внутрішньошлуночкових блокад. Якщо крім характерного для горизонтальної позиції електричної осі співвідношення зубців R, є ще глибокий зубець S у III відведенні, що не зникає на висоті глибокого вдиху, це свідчить про різкий поворот електричної осі ліворуч,
іце називають лівограмою (мал. 80). Коли ж окрім характерного для вертикальної позиції співвідношення зубців R, є глибокий зубець S y І відведенні, це вказує на різкий поворот електричної осі праворуч, і це називають правограмою (мал. 81). Лівограма характерна для гіпертрофії лівого шлуночка, для повної блокади лівої ніжки передсердно-шлуночкового пучка (Гіса); правограма — для гіпертрофії правого шлуночка, блокади правої ніжки пучка Гіса.
196

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
Мал. 79. Стандартні відведення і положення електричної осі серця: а — схема стандартних відведень; б — нормальна електрична позиція серця; в — горизонтальна електрична позиція серця; г — вертикальна електрична позиція серця
Насправді питання визначення електричної осі не таке вже й просте. У відділах функціональної діагностики користуються спеціальними таблицями (Дьєда), таблицями кутів поворотів α (альфа) тощо.
Для оцінювання повороту серця навколо вертикальної осі користуються грудними відведеннями, їх перехідною зоною. Перехідною зоною називають те грудне відведення, у якому зубці R і S рівні. У нормі перехідна зона лежить
197
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
між V3 і V4. Вона зміщується, якщо є внутрішньошлуночкові блокади, гіпертрофія шлуночків, поворот серця.
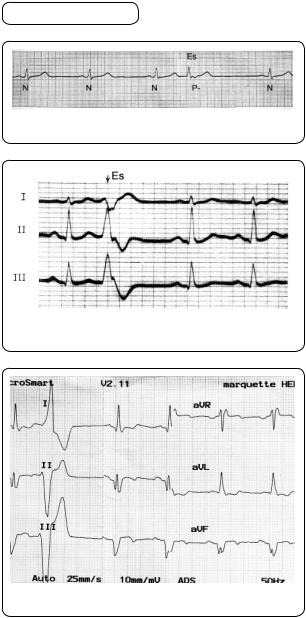
Екстрасистолія. Екстрасистоли — позачергові, передчасні скорочення серця, зумовлені імпульсами, що виникають у різних його ділянках. Такі вогнища в міокарді, в яких утворюються позачергові імпульси, називаються ектопічними. Оскільки нормальний наступний електричний імпульс потрапляє у рефрактерний період серця,
після екстрасистоли зазвичай спостерігається довший період, ніж між нормальними комплексами. Цей подовжений післяекстрасистолічний період називається компенсаторною паузою (мал. 82).
Ектопічні вогнища можуть локалізуватися в самому синусовому вузлі, передсерді, атріовентрикулярному вузлі, шлуночках. Таким чином, залежно від місця виникнення екстрасистоли поділяють на синусові, передсердні, атріовентрикулярні і шлуночкові.
Синусова екстрасистолія. У разі синусових екстрасистол позачергове збудження матиме нормальний, звичайний хід, тому екстрасистолічний (позачерговий) комплекс не відрізняється від нормального. Характерним є також те, що це єдиний виняток, коли немає компенсаторної паузи, тобто за тривалістю післяекстрасистолічний інтервал є таким самим, що й інтервал між нормальними
Мал. 82. Екстрасистола. Подовжений післяекстрасистолічний період Es–N називається компесаторною паузою
198

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
комплексами. Отже, єдиною ознакою синусової екстрасистолії буде поява передчасного комплексу PQRST (мал. 83).
|
Передсердна |
екстрасис- |
Мал. 83. Синусова екстрасистола: в екстрасисто- |
||||||
толія. |
Ектопічне |
вогнище |
лічному комплексі наявний позитивний зубець |
||||||
збудження міститься в од- |
Р, компенсаторна пауза відсутня |
||||||||
|
|||||||||
ному з передсердь. На ЕКГ |
|
||||||||
передсердні |
екстрасистолії |
|
|||||||
зазвичай |
характеризують- |
|
|||||||
ся |
наявністю |
|
всіх |
зубців |
|
||||
(PQRST), які не відрізняються |
|
||||||||
від нормальних. Зубець P рід- |
Мал. 84. Передсердна екстрасистола: в екстра- |
||||||||
ко буває деформованим, а ін- |
|||||||||
систолічному комплексі наявний позитивний |
|||||||||
тервал P—Q — вкороченим. |
зубець Р, є компенсаторна пауза |
||||||||
Це |
трапляється |
тоді, |
коли |
|
|||||
екстрасистоли |
виникають із |
|
|||||||
вогнищ, що містяться побли- |
|
||||||||
зу |
вузла |
Ашоффа—Тавари. |
|
||||||
Шлуночковий |
комплекс без |
|
|||||||
особливостей. |
Передсердна |
Мал. 85. Антріовентрикулярна (вузлова) супра- |
|||||||
екстрасистолія відрізняється |
|||||||||
від |
синусової |
компенсатор- |
нодальна екстрасистола |
||||||
ною паузою (мал. 84). |
|
|
|||||||
|
Атріовентрикулярна (вуз- |
|
|||||||
лова) екстрасистолія. За ана- |
|
||||||||
логією |
з |
вузловим |
ритмом |
|
|||||
розрізняють супранодальні, |
|
||||||||
мезонодальні й інфранодаль- |
Мал. 86. Вузлова мезонодальна екстрасистола |
||||||||
ні |
екстрасистоли |
(залежно |
|||||||
|
|||||||||
від того, у якій частині атріовентрикулярного вузла міститься ектопічне вогнище). Супранодальні екстра-
систоли характеризуються наявністю на ЕКГ негативних зубців P перед незміненими шлуночковими комплексами (мал. 85). Для мезонодальної екстрасистоли характерною є відсутність зубця P, комплекс QRS нормальний, не змінений (мал. 86). I нарешті, інфранодальна екстрасистола (з нижньої частини атріовентрикулярного вузла) має негативний зубець P після незміненого шлуночкового комплексу QRS (мал. 87). Отже, у описаних вище екстрасистолах шлуночковий комплекс QRS не змінений.
Шлуночкова екстрасистолія. У разі виникнення шлуночкових екстрасистолій збудженням спочатку охоплюється один шлуночок, а потім, через
199
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
верхівку, — другий, тобто охоплення деполяризацією міокарда шлуночків відбувається в поперечному напрямку. Таким чином, для екстрасистолічного шлуночкового комплексу характерними будуть усі ознаки «поперечного» збудження шлуночків: QRS розширений, більший за амплітудою, іноді деформований, зазубрений, може мати дискордантний зубець T. На мал. 88 зображено лівошлуночкову екстрасистолію, а на мал. 89 — правошлуночкову.
Якщо є лише одне ектопічне вогнище, екстрасистоли називаються монотопними. Екстрасистоли, які утворюються в різних ектопічних вогнищах, називаються політопними. Стан, коли екстрасистоли чергуються в певному порядку з нормальними скороченнями серця, називається алоритмією. Прикладами алоритмії є: бігемінія, коли на ЕКГ визначається чергування нормального імпульсу із синусового вузла з екстрасистолою; тригемінія, коли через два
нормальних імпульси з’являється одна екстрасистола; квадригемінія — коли після трьох нормальних імпульсів з’являється одна екстрасистола. Виникнення двох або трьох екстрасистол поспіль має назву групової екстрасистолії. Групова екстрасистолія та бігемінія є небезпечними явищами; вони можуть призвести до виникнення пароксизмальної тахікардії або навіть фібриляції шлуночків. Небезпечними є навіть поодинокі шлуночкові екстрасистоли «Q на T», тобто коли початок QRS екстрасистолічного комплексу нашаровується на зубець T попереднього нормального шлуночкового комплексу.
200
