

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
Перед дослідженням обстежуваному рекомендується відпочити впродовж 10—15 хв, сидячи в кріслі або лежачи. Під час вимірювання артеріального тиску обстежуваний повинен сидіти або лежати спокійно, не розмовляти і не стежити за ходом вимірювання.
На оголене плече пацієнта накладають манжетку так, щоб її край, від якого відходить гумова трубка, був знизу і розташовувався на 2—3 см вище від ліктьового згину, а трубка лежала ззовні ліктьової ямки. Манжетка повинна прилягати до плеча настільки щільно, щоби між нею і шкірою проходив лише один палець. У разі вимірювання артеріального тиску в осіб із товстим, об’ємним плечем накладену й закріплену манжетку обмотують кількома шарами широкого бинта. Після закріплення манжетки обстежуваний кладе руку долонею догори. Рукав одягу, якщо він не знятий, не повинен тиснути на руку, м’язи мають бути розслабленими. У ліктьовому згині пальпаторно віднаходять пульсацію плечової артерії (дещо медіальніше середини ліктьової ямки), прикладають до цієї ділянки стетоскоп, закривають вентиль для припинення виходу повітря назовні, і поступово нагнітають повітря в манжетку. Оскільки манометр з’єднаний із манжеткою, під тиском повітря ртуть у манометрі піднімається в скляну трубку (або стрілка в пружинному манометрі починає відхилятися). Цифри на шкалі показують висоту тиску в манжетці, тобто ту силу, з якою стиснена через м’які тканини артерія, у якій вимірюють тиск.
Повітря в манжетку нагнітають доти, доки не зникнуть тони або шуми, що виникли в ліктьовій артерії, після чого підвищують тиск у манжетці ще на 30 мм. Після цього повільно відкривають вентиль і починають не поспішаючи випускати повітря з манжетки. Одночасно стетоскопом вислуховують артерію і стежать за показаннями шкали манометра. Коли тиск у манжетці й манометрі стає трошки меншим за систолічний тиск в артерії, над артерією починають вислуховуватися тони — це є початком першої фази звукових явищ Короткова. Показання манометра в момент появи І тону означають висоту систолічного (максимального) артеріального тиску.
У разі подальшого поступового зниження тиску повітря в манжетці під час аускультації після фази тонів в артерії з’являються шуми — друга фаза звукових явищ Короткова, а потім знову тони — третя фаза Короткова. Ці «кінцеві» тони поступово посилюються, стають дедалі голоснішими, а потім раптово слабшають — четверта фаза Короткова — і швидко припиняються. Момент зникнення тонів відповідає діастолічному (мінімальному) тиску. Є думка, що мінімальному артеріальному тиску відповідає момент різкого ослаблення тонів — перехід третьої фази Короткова у четверту.
Інколи кінцеві тони залишаються голосними до самого кінця, тобто до повного розслаблення манжетки і зниження показань манометра до нуля. Цей феномен є характерним для вираженої недостатності аортальних клапанів. В окремих випадках за низького тонусу судин тони Короткова теж можуть прослуховуватися до 0 мм рт. ст. Тоді за величину діастолічного тиску приймають показники, що відповідають різкому ослабленню тонів.
181

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Трапляються випадки, коли під час вимірювання артеріального тиску аускультативним методом (у хворих з артеріальною гіпертензією або атеросклерозом) спостерігається так званий аускультаторний провал, для якого характерне короткочасне зникнення звукових явищ. Наприклад, після визначення у хворого систолічного тиску на рівні 220 мм рт. ст. спостерігається раптове зникнення звукових явищ між 190 і 170 мм рт. ст., після чого вони знову з’являються і вислуховуються аж до рівня діастолічного тиску. Причину цього явища до кінця не з’ясовано, проте в разі його виникнення можна припуститися істотної помилки, якщо тиск у манжетці випадково підвищений тільки до рівня такого провалу. Причому помилка у визначенні висоти систолічного тиску може становити 50 мм рт. ст. і більше.
Пальпаторним методом можна визначити лише величину систолічного тиску. Вимірюючи тиск цим методом, спочатку нагнітають повітря в манжетку до моменту зникнення пульсу на променевій артерії. Після цього повітря дуже повільно випускають, доки знову не з’явиться пульс на променевій артерії. Рівень ртутного стовпчика в цей момент відповідає висоті систолічного артеріального тиску.
Артеріальний тиск можна вимірювати також у скроневих, задньогомілкових та інших артеріях. У скроневій артерії тиск визначається лише пальпаторно, і він становить 60—70 мм рт. ст.
Треба пам’ятати, що у здорових осіб артеріальний тиск значно коливається під впливом різних фізіологічних чинників: фізичного навантаження, емоційного напруження, положення тіла, часу споживання їжі тощо. Найнижчий артеріальний тиск буває зранку натще в стані спокою, тобто за таких умов, коли визначається основний обмін, тому такий тиск називається основним, або базальним. Унаслідок реакції людини на процедуру вимірювання артеріальний тиск під час першого дослідження зазвичай дещо вищий, аніж під час наступних. Тому вимірювання рекомендується повторити 2—3 рази, не знімаючи манжетки з руки. За величину артеріального тиску вважають найменші величини.
Короткочасне підвищення артеріального тиску може спостерігатися в разі значного фізичного навантаження, особливо у нетренованих осіб, під час психічного збудження, після вживання алкоголю, міцного чаю, кави, у разі куріння, сильних больових нападів. У хворих із нестійким артеріальним тиском його бажано досліджувати кілька разів на день. Це дає змогу визначити діапазон коливань під впливом різноманітних чинників.
За нормативами ВООЗ (1999), нормальний рівень систолічного артеріального тиску в дорослих осіб не перевищує 139 мм рт. ст., а діастолічного — 89 мм рт. ст. Стан, за якого ці показники вищі, називають артеріальною гіпертензією.
Зниження систолічного тиску нижче за 100 мм рт. ст. і діастолічного нижче за 60 мм рт. ст. називається артеріальною гіпотензією.
Відхилення артеріального тиску від норми спостерігається при багатьох захворюваннях.
182

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
Стійке підвищення артеріального тиску найчастіше спостерігається при есенціальній гіпертензії (гіпертонічній хворобі), а також при низці захворювань, при яких артеріальна гіпертензія є одним із симптомів і називається симптоматичною. Серед численних видів симптоматичної артеріальної гіпертензії найпоширенішою є нефрогенна, або ниркова, гіпертензія у хворих із запальними ураженнями нирок; реноваскулярну гіпертензію спостерігають у разі порушення кровопостачання однієї або обох нирок; ендокринопатична гіпертензія властива особам із деякими захворюваннями залоз внутрішньої секреції (пухлини гіпофіза та кори надниркових залоз, феохромоцитома, дифузний токсичний зоб тощо). При феохромоцитомі систолічний артеріальний тиск може досягати 200—250 мм рт. ст. і вище, діастолічний — 120—160 мм рт. ст. Підвищення систолічного і діастолічного тиску не завжди однаково виражене. Особливо велике значення має підвищення діастолічного тиску, яке вказує на ступінь підвищення тонусу артеріол. Зниження рівня систолічного тиску за незмінно підвищеного діастолічного свідчить про ослаблення серцевої діяльності.
Зниження артеріального тиску — гіпотензія — може проявлятися як конституціональна особливість в осіб з астенічною будовою тіла, особливо, якщо вимірювання проводиться у вертикальному положенні хворого (так звана ортостатична гіпотензія). Як патологічний симптом гіпотензія спостерігається при багатьох гострих і хронічних інфекційних захворюваннях, аддісоновій хворобі, а також гіпотирозі. Стабільна артеріальна гіпотензія — головна ознака гіпотензивної хвороби як самостійного захворювання, виникнення якого пов’язане з порушенням регуляції артеріального тиску. Раптове зниження артеріального тиску виникає внаслідок великих крововтрат, шоку, колапсу, інфаркту міокарда.
Іноді знижується тільки систолічний тиск, тоді як діастолічний залишається нормальним або навіть підвищується, що призводить до зниження пульсового тиску. Це спостерігається у хворих на міокардит, ексудативний і констриктивний перикардит, коли різко знижується серцевий викид і відповідно знижується систолічний тиск. Пульсовий тиск також знижується в разі звуження устя аорти.
Значне підвищення пульсового тиску внаслідок незначного підвищення систолічного тиску і різкого зниження діастолічного (аж до 0) характерно для недостатності аортальних клапанів, під час якої кров у діастолу частково відтікає назад до лівого шлуночка, що призводить до різкого зниження діастолічного тиску. Підвищення пульсового тиску внаслідок підвищення систолічного і зниження діастолічного тиску спостерігається у хворих на атеросклероз аорти (унаслідок зменшення еластичності стінки аорти) і гіпертироз (унаслідок зниження тонусу артеріол і збільшення систолічного викиду).
Для діагностики деяких захворювань має значення різниця артеріального тиску в різних артеріях, у зв’язку з чим іноді необхідно вимірювати тиск на обох руках і на обох ногах. Наприклад, у хворих з коарктацією (вродженим звуженням) аорти в стегнових артеріях тиск значно нижчий порівняно з тиском у
183

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
||
|
|
||
|
|
|
плечових артеріях. Для визначення |
|
|
|
тиску в стегновій артерії манжетку |
|
|
|
накладають на стегно обстежувано- |
|
|
|
го, який лежить на животі, і вислу- |
|
|
|
ховують артерію в підколінній ямці |
|
|
|
(мал. 65). |
|
|
|
Вимірювання венозного тис- |
|
|
|
ку. Венозний тиск — такий тиск, |
|
|
|
який чинить циркулююча кров на |
|
|
|
внутрішню поверхню стінки вен. У |
|
|
|
різних ланках венозної системи він |
|
|
|
неоднаковий: у венулах — високий, |
Мал. 65. Вимірювання артеріального тис- |
у порожнистих венах — низький і |
||
може бути негативним. |
|||
ку у стегновій артерії |
|
Вимірювання венозного тиску |
|
|
|
|
|
(флеботонометрія) непрямим безкровним методом, принцип якого полягає в стисненні вени ззовні різними способами до повного закриття її просвіту, виявилося неточним. Тому в клінічній практиці венозний тиск вимірюють прямим кривавим способом за допомогою різного типу апаратів — флеботонометрів. Основною частиною цих приладів є манометр — скляна градуйована трубка діаметром 3 мм і завдовжки 35—50 см, закріплена на металевому штативі. Нижній кінець трубки з’єднаний із порожнистою голкою за допомогою гумової трубочки. Приступаючи до вимірювання, систему заповнюють стерильним ізотонічним розчином натрію хлориду. Під час обстеження хворий лежить на спині. Флеботонометр установлюють так, аби нульова позначка манометра знаходилась на рівні правого передсердя, що відповідає нижньому краю грудного м’яза в пахвовій ямці. На цьому ж рівні повинна лежати і рука хворого, у ліктьову вену якої вводять стерильну голку. Важливо, щоб одяг не стискував плече хворого. Пункцію вени бажано зробити без попереднього накладання джгута, оскільки в разі його накладання у вені утворюється застій, що може вплинути на результати дослідження. Якщо джгут був накладений для проведення венопункції, затискач із гумової трубки знімають через 1—2 хв, упродовж яких тиск у вені вирівнюється.
Принцип методу полягає в тому, що після зняття затискача кров з вени починає надходити в систему, піднімаючи рідину в скляній трубці до рівня венозного тиску.
Венозний тиск зумовлений в основному припливом венозної крові до правого передсердя, повноцінною роботою правого шлуночка, тонусом вен, внутрішньогрудним тиском.
У здорової дорослої людини венозний тиск у ліктьовій вені коливається від 60 до 120 мм вод. ст. Венозний тиск підвищується в разі фізичного навантаження, психічних хвилювань, затримки дихання і глибокого видиху і досягає
184

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
високих цифр (200—400 мм вод. ст.) при серцевій недостатності, особливо правошлуночковій. Найвищі цифри спостерігаються в разі недостатності тристулкового клапана, ексудативного та констриктивного перикардиту, дещо нижчі — при мітральних вадах. Венозний тиск підвищується внаслідок розвитку пухлин середостіння (стискається верхня порожниста вена), а також захворювань легень (бронхіальна астма, пневмосклероз, пневмоторакс, ексудативний плеврит тощо).
Венозний тиск може бути низьким у разі зниження тонусу вен і малого припливу крові до серця (шок, кровотечі, інтоксикації, інфекційні захворювання). В осіб похилого віку венозний тиск у середньому нижчий. Оскільки для венозного тиску характерна значна лабільність і великий діапазон коливань, на практиці має значення оцінювання динаміки результатів його повторних досліджень.
Про величину венозного тиску орієнтовно можна судити за висотою, на яку пацієнт, що перебуває в положенні лежачи на спині, повинен підняти руку, щоб спалися вени тильної поверхні кисті. Крім того, на рівень венозного тиску вказує висота, до якої опускається ізотонічний розчин натрію хлориду в трубці системи під кінець внутрішньовенного краплинного введення. Для оцінювання центрального венозного тиску система повинна бути підключена до підключичної вени.
Сфігмографія. Графічна реєстрація пульсових коливань артерій називається сфігмографією, а крива запису — сфігмограмою. Розрізняють пряму і об’ємну сфігмографію. Під час прямої сфігмографії перетворювач (фотоелектричний, тензоелектричний, п’єзоелектричний) фіксують над пульсуючою судиною. Під час об’ємної сфігмографії (вона ще називається плетизмографією) реєструється пульсація манжетки, накладеної на кінцівку. Посилений сигнал реєструється за допомогою самописця або електрокардіографа. На сфігмограмі розрізняють висхідну частину, що називається анакротою, і низхідну — катакроту (мал. 66). На катакроті диференціюється дикротична хвиля, яка йде після інцизури. Форма сфігмограми змінюється при захворюваннях серця і судин, зокрема в разі недостатності аортальних клапанів, стенозу устя аорти (швидкий і високий пульс та повільний і малий) і зниження тонусу периферичних артерій (дикротичний пульс).
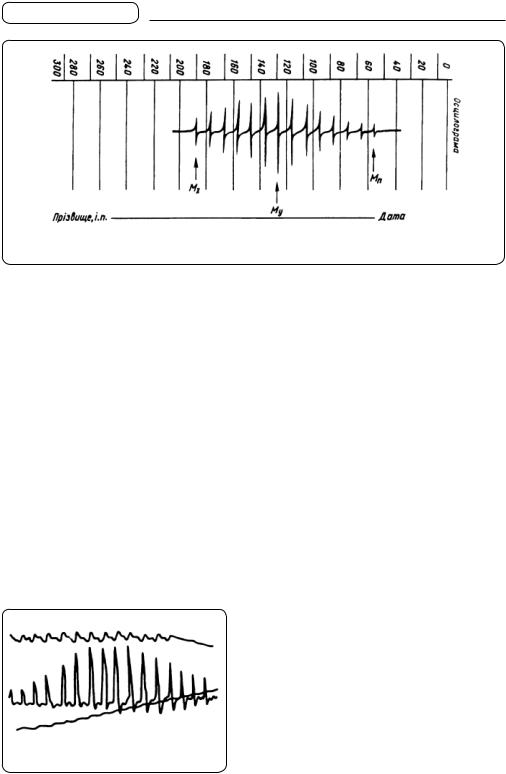
Осцилографія. Метод осцилографії раніше використовували для графічної реєстрації артеріального тиску. Під час вимірювання артеріального тиску непрямим способом Короткова можна помітити, як у момент появи тонів Короткова коливається ртутний стовпчик чи стрілка манометра. Графічна реєстрація цих коливань (осциляцій)
і є осцилографією. Осци-
ляції записують за допомо-
Мал. 66. Сфігмограма
гою ртутного осцилографа.
185
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Мал. 67. Осцилограма
Спочатку в манжетку нагнітають повітря до повного стиснення плечової артерії, потім повітря поступово випускають. Коли тиск стає дещо нижчим від систолічного, з’являються перші осциляції, що й відповідають величині систолічного тиску. Зі зниженням тиску в манжетці амплітуда осциляцій зростає, а потім — зменшується. Осциляції значно знижуються, коли тиск у манжетці стає рівним діастолічному. Максимум амплітуди осциляцій відповідає рівню середнього артеріального тиску (мал. 67).
Тахоосцилографія. Графічна реєстрація швидкості систолічного наповнення і діастолічного спорожнення артерій називається тахоосцилографією. Тахоосцилограму (швидкісну осцилограму) записують за допомогою апарата — механокардіографа, сконструйованого М.М. Савицьким. На відміну від осцилограми тахоосцилограму записують під час підвищення тиску в манжетці від нуля до моменту зникнення пульсу на артерії дистальніше (нижче) від манжетки. На тахоосцилограмі розрізняють позитивні і негативні зубці (осциляції). Позитивні зубці відображують швидкість наповнення артерії в систолу, а негативні — швидкість її спорожнення в діастолу. За допомогою цього методу можна також визначити мінімальний (діастолічний), середній, бічний (справжній) систолічний і максимальний кінцевий артеріальний тиск. Тахоосцилографія має
певне допоміжне значення в розпізнаван-
|
ні захворювань периферичних артеріаль- |
|
них судин (атеросклероз, облітераційний |
|
ендартерит; мал. 68). |
|
Нині, ураховуючи наявність інформа- |
|
тивніших методів дослідження судин, тахо- |
|
осцилографію використовують рідко. |
|
Реографія. Реографія (від грец. rheo — |
Мал. 68. Тахоосцилограма |
течу і grapho — пишу) — простий, доступ- |
ний метод оцінювання стану кровообігу |
186

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
в різних органах. Ґрунтується на графічній реєстрації змін опору тканин тіла електричному струму залежно від кровонаповнення судин. Найчастіше використовують реографи з частотою зондуючого струму 80—220 кГц і амплітудою напруги до 0,5 В. Використовують як біполярні, так і тетраполярні реографи. Тетраполярні реографи зручніші в роботі, ніж біполярні, бо не потребують попереднього балансування. Реографічна крива нагадує сфігмограму, її форма залежить від еластичності, прохідності
судин, роботи клапанного апарату Мал. 69. Реоенцефалограма серця, скоротливої функції міокар-
да. Реографія є дуже цінним методом, за допомогою якого вивчають стан судин головного мозку (мал. 69), печінки,
кінцівок. Особливо інформативною є асиметрія реограм.
Під час аналізу реограми враховують інтервал Q—A (від зубця Q електрокардіограми до початку анакроти), який подовжується в разі оклюзій артерій, та крутизну підйому анакроти (чим нижчий тонус артерій, тим крутіший її підйом). Ураховують також амплітуду реограми, яка має пряме відношення до величини кровонаповнення. Розташування дикротичного зубця свідчить про тонус артерій: чим ближче до вершини реограми міститься дикротичний зубець, тим вищий тонус. При певній патології серця та судин може змінюватися і форма реограми. Так, у разі глибоких склеротичних змін артерій реограма є пологою, платоподібною. Для диференціації органічних стенотичних змін судин і спазму їх використовують фармакологічні проби. Якщо після вживання папаверину гідрохлориду чи нітрогліцерину реографічна крива нормалізується, роблять висновок про відсутність органічних склеротичних змін у судинах.
Ультрасонографія судин з використанням ефекту Допплєра (допплєрографія судин) — сучасний високоінформативний метод, який дає змогу бачити звуження судин, аневризми їх, наявність у судинах атеросклеротичних бляшок, кальцинатів тощо.
Флебографія. Графічний спосіб реєстрації венного пульсу у вигляді кривої називається флебограмою. Для перетворення пульсових коливань вен на електричний сигнал використовують п’єзодатчик, фотодатчик, ємкісні датчики. Порівняно з реєстрацією сфігмограми під час виконання флебографії виникають значні труднощі, зумовлені досить низьким тиском у вені. Зручними є безконтактні резонансні способи флебографії. Найчастіше флебограми записують з яремної вени.
187
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
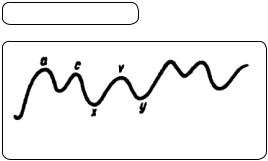
Синхронно з флебограмою реєструються електрокардіограма, фонокардіограма, сфігмограма сонної артерії. Флебограму записують під час затримки дихання. У нормі флебограма складається з трьох позитивних і двох негативних хвиль (мал. 70). Передсердна хвиля a зумовлена
припиненням відтоку крові з яремних вен у систолу передсердь. Поява зниження хвилі a—x, тобто негативної хвилі x, пояснюється відтоком крові з вен до правого передсердя в діастолу і систолу шлуночків. Підвищення хвилі x—v, тобто хвиля v виникає через сповільнення відтоку крові з вен у зв’язку з наповненням кров’ю правого передсердя. Зниження хвилі v–y (негативна хвиля y) виникає у зв’язку з відтоком крові з передсердь у момент розкриття тристулкового клапана в діастолу шлуночків. На зниженні хвилі a—x може реєструватися позитивна хвиля c, спричинена ударом крові правого шлуночка об тристулковий клапан у систолу шлуночка. Вважають також, що ця хвиля виникає за рахунок передачі пульсової хвилі із сонної артерії на яремну вену. У здорових осіб мінімальне наповнення яремних вен збігається з максимальним наповненням сонних артерій. Це є негативний (передсердний) венний пульс, коли на флебограмі відзначається хвиля а, виникнення якої зумовлено систолою правого передсердя.
Флебограма відзначається характерними змінами в разі недостатності тристулкового клапана: з’являється позитивний (шлуночковий) венний пульс унаслідок одночасного наповнення вен і артерій; висота хвилі а (передсердної) значно зменшується.
Капіляроскопія. За допомогою капіляроскопа — модифікованого мікроскопа зі збільшенням у 30—80 разів і з достатнім бічним освітленням, здійснюють огляд капілярів нігтьового ложа, кон’юнктиви (кон’юнктивальна біомікроскопія), шкіри. Метод дає змогу стежити за змінами в мікроциркуляції, що відбуваються при захворюваннях серцево-судинної і центральної нервової системи, а також вивчати динаміку цих змін у процесі лікування. На нозі зазвичай досліджують капіляри нігтьового валика великого пальця, на руці — IV пальця. Дослідження зазвичай проводять в один і той самий час натще у жінок у міжменструальний період. За допомогою цього методу вивчають кровонаповнення капілярного русла, функціональну здатність капілярів, проникність їх, швидкість руху крові в капілярах, час припливу і відпливу, забарвлення капілярного тла, агрегацію клітинних елементів крові.
Інструментальні методи дослідження серця
Електрокардіографія. Електрокардіографія займає чільне місце в арсеналі інструментальних методів обстеження хворого. За допомогою цього методу
188

СЕРЦЕВО-СУДИННА СИСТЕМА |
РОЗДІЛ V |
|
можна виявити патологію автоматизму, збудливості і провідності серця. Електрокардіограма (ЕКГ) — графічна реєстрація з поверхні тіла біопотенціалів працюючого серця. Відомо, що під час збудження міокардіальної клітини у фазу деполяризації мембрани на її зовнішній поверхні виникає негативний потенціал. Отже, між збудженою частиною міокарда і ділянкою, що в стані спокою, у цей момент з’являється різниця потенціалів, яка може бути зафіксована гальванометром, тобто електрокардіографом, у вигляді зубця ЕКГ. Завдяки добрій провідності тканини можна реєструвати біопотенціали не тільки безпосередньо із серця, а й з поверхні тіла, від кінцівок.
Першу ЕКГ людини записав у 1887 р. англійський фізіолог Август Уоллер (Augustus D. Waller), використавши капілярний електрометр.
У 1903 р. нідерландський фізіолог Уільям Ейнтговен (Willem Einthoven) сконструював перший електрокардіограф на основі точнішого приладу — струнного гальванометра Швайггера (J.S.C. Schweigger). Перший елекрокардіограф був досить громіздким і важив 270 кг. Уільям Ейнтговен запропонував назви зубців ЕКГ, три стандартні відведення від кінцівок, що використовуються й донині. Він описав ЕКГ в нормі. У 1924 р. Ейнтговен був відзначений Нобелівською премією в галузі фізіології і медицини «За відкриття техніки електрокардіограми».
Грудні однополюсні відведення були запропоновані в 1933 р. американським кардіологом Уілсоном (F.N. Wilson), а посилені однополюсні відведення (aVR, aVL, aVF) — у 1942 р. американським кардіологом Ґольдберґером (Е. Goldberger).
Умовно з’єднані дві точки, між якими під час електрокардіографії реєструється різниця потенціалів, називають відведенням. Звичайне електрокардіографічне дослідження включає в себе реєстрацію 12 відведень: а) стандартні — І, II, III (І — між правою і лівою рукою; II — між правою рукою і лівою ногою; III — між лівою рукою і лівою ногою); б) посилені однополюсні від кінцівок — аVR, аVL, аVF; а — перша літера англ. слoва augmented, що означає посилений; V — перша літера англ. слова voltage, що означає вольтаж, напруга; R, L, F — початкові літери англ. слів Right (правий), Left (лівий), Foot (стопа); аVR — активний електрод на правій руці, індиферентний — від з’єднаних лівої руки і лівої ноги; аVL — активний електрод на лівій руці, індиферентний — від з’єднаних правої руки і лівої ноги (це відведення доповнює, уточнює І відведення; аVF — активний електрод на лівій нозі, індиферентний — від з’єднаних правої і лівої руки (це відведення уточнює, доповнює III); в) грудні однополюсні — V1—V6 (у цих відведеннях індиферентний електрод утворюється від з’єднання в одну точку правої і лівої руки і лівої ноги, а активний електрод фіксується на грудній клітці): V1 — по правому краю грудини в четвертому міжребровому проміжку, V2 — по лівому краю грудини в четвертому міжребровому проміжку, V3 — посередині між V2 і V4, V4 — у п’ятому міжребровому проміжку вздовж лівої серединно-ключичної лінії, V5 — у п’ятому міжребровому проміжку вздовж передньої пахвової лінії, V6 — у п’ятому міжребровому проміжку вздовж середньої пахвової лінії.
189

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
На практиці нерідко застосовують й інші відведення (за Небом, Слапаком, стравохідні) з вужчим спеціальним призначенням.
Усучасних багатоканальних кардіографах електроди накладаються один раз,
авідведення вмикаються за допомогою системи перемикачів. Для зручності в роботі електроди мають кольорову позначку. Так, на праву руку прикладається електрод з червоною позначкою, на ліву руку — з жовтою, на ліву ногу — із зеленою і на праву ногу (заземлення) — з чорною позначкою. Для запам’ятовування! Таку послідовність мають кольори вертикального світлофора. Грудні електроди білого кольору, пронумеровані.
Під час фіксування електродів треба забезпечити надійний контакт за допомогою серветок, змочених у 5 % розчині натрію хлориду (шкіра й електроди перед цим повинні бути ретельно знежирені, електроди — зачищені від окислів). Для доброго контакту використовують також спеціальні електропровідні пасти.
Приміщення для проведення електрокардіографії має бути теплим, щоб не виникало тремтіння м’язів. Апарат не можна розміщувати поблизу потужних випромінювачів електромагнітних хвиль. Зазвичай запис здійснюють, якщо величина калібрувального імпульсу становить 1 мВ = 10 мм.
Зубці електрокардіограми. На ЕКГ можуть диференціюватися зубці, які позначаються літерами латинського алфавіту: P, Q, R, S, T, U (мал. 71).
Зубець R може бути тільки позитивним, тобто спрямованим угору; якщо він роздвоєний, то додатковий зубець позначається як R1. Зубці Q та S — тільки негативні, тобто спрямовані донизу. Якщо зубця R немає, тоді негативний зубець називають QS.
Зубець P віддзеркалює збудження передсердь, у нормі його амплітуда становить 1—2 мм, тривалість — до 0,10 с. Після зубця Р настає період збудження передсердно-шлуночкового вузла; цей період називають атріовентрикулярною затримкою. Вона закінчується зубцем Q, за його відсутності — зубцем R. Зубець P разом з атріовентрикулярною затримкою утворюють інтервал P—Q, тривалість якого в нормі залежить від частоти серцевих скорочень — від 0,12 с до 0,18 с, при брадикардії — до 0,20 с.
Зубець Q відображує збудження міжшлуночкової перегородки. Його тривалість у нормі становить не більше ніж 0,03 с. Амплітуда не повинна перевищувати 1/3 амплітуди зубця R.
Зубець R характеризує поширення збудження в шлуночках, яке йде від основи лівого шлуночка по бічних стінках і поверхні обох шлуночків у напрямку до верхівки, з субендокар-
Мал. 71. Зубці електрокардіограми |
діальної зони до епікарда. У |
|
190
