

ДИХАЛЬНА СИСТЕМА |
РОЗДІЛ IV |
|
Перебіг бронхіальної астми залежить від частоти нападів ядухи, приєднання хронічного бронхіту, пневмосклерозу й емфіземи. У тяжких випадках виникають явища легенево-серцевої недостатності, яка може бути причиною смерті хворого.
За тяжкістю перебігу захворювання виокремлюють 4 стадії бронхіальної астми. Визначаючи стадії тяжкості хвороби, враховують частоту нападів свистячого дихання, задушливого кашлю вночі або вранці, кашлю після фізичного навантаження, а також кашлю, свистячого дихання або відчуття стиснення в грудях після вдихання повітряних алергенів (триґерів).
І стадія — інтермітуюча бронхіальна астма — характеризується виникненням названих вище симптомів рідше ніж 1 раз на тиждень, нічними симптомами астми двічі на місяць або рідше.
ІІ стадія — персистувальна бронхіальна астма легкого перебігу — характеризується виникненням симптомів бронхоспазму від 1 разу на тиждень до 1 разу на добу, нічні напади ядухи 1 раз на 1—2 тиж.
ІІІ стадія — персистувальна бронхіальна астма середньої тяжкості — характеризується щоденними симптомами бронхіальної астми, порушенням загального стану, фізичної активності та сну. Нічні напади ядухи виникають частіше, ніж 1 раз на тиждень. Хворі змушені щоденно застосовувати інгаляції бронхолітиків.
IV стадія — персистувальна бронхіальна астма тяжкого перебігу — характеризується постійними симптомами хвороби, частими нічними нападами ядухи, значним обмеженням фізичної активності.
Лікування бронхіальної астми. Розрізняють терапію, спрямовану на припинення нападу ядухи і тривале підтримувальне лікування. Під час нападу потрібно насамперед забезпечити хворому доступ чистого повітря, ізолювавши його від впливу триґерів, дати невелику кількість теплого питва, заспокоїти, із медикаментозних засобів — інгаляційні і таблетовані агоністи β2-адренорецепторів короткої дії (сальбутамол, бітолтерол, фенотерол, пірбутерол, тербуталін), антихолінергічні препарати (іпратропію бромід, окситропію бромід), ксантини (теофілін, еуфілін, амінофілін), симпатоміметики (адреналіну гідрохлорид). У тяжких випадках, у разі астматичного стану, внутрішньовенно увести глюкокортикостероїди (преднізолон, гідрокортизон).
Для тривалої підтримувальної терапії використовують інгаляційні глюкокортикостероїди (беклометазон, будезонід, флунісолід, флутиказон, тріамцинолон), кромони (препарати кромоглікату або недокромілу натрію), агоністи β2-адренорецепторів пролонгованої дії (сальметерол, формотерол), ксантини пролонгованої дії (теофілін-ретард, теотард, афонілум СР), лейкотрієнові антагоністи (сингуляр, зафірлукаст, аколат), інгібітори синтезу лейкотрієнів (зилейтон, зифло), антигістамінні препарати (кетотифен). У тяжких випадках застосовують глюкокортикостероїди системної дії (преднізолон, метилпреднізолон). У лікувальному комплексі використовують кліматотерапію, спелеотерапію, фізіотерапію, рефлексотерапію.
131

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Пневмонія
Пневмонія (pneumonia) — запалення легень, яке може виникати самостійно або розвиватися як ускладнення під час перебігу інших захворювань. Етіологія пневмонії пов’язана з бактеріями, вірусами, хімічними, фізичними та іншими чинниками. Перебіг пневмонії може бути гострим і затяжним.
Гостра пневмонія може бути частковою, лобарною (крупозна пневмонія) і вогнищевою (часточковою, лобулярною).
Крупозна пневмонія (pneumonia crouposa) — гостре захворювання, що характеризується ушкодженням усієї частки легені (частіше нижньої) фібринозним запальним процесом. При крупозній пневмонії запальний процес завжди охоплює плевру, тому її ще називають плевропневмонією. Причиною розвитку запального процесу переважно є пневмокок Френкеля. Бурхливий перебіг крупозної пневмонії зумовлений гіперергічним характером запалення як проявом алергійної реакції організму. У виникненні крупозної пневмонії значну роль відіграють такі чинники, як переохолодження, ослаблення резистентності організму.
Симптоматика. Крупозна пневмонія починається гостро. У її перебігу можна виділити 3 стадії:
1-а стадія (початкова, гіперемії) починається з ознобу, підвищення температури тіла до 39—40 °С (febris continua), болю голови. Унаслідок ураження плеври з’являється біль (іноді дуже сильний) у грудній клітці з боку ураженої частки легені. У разі ушкодження базальних відділів плеври виникає біль у верхній частині живота, який може симулювати гострий холецистит, панкреатит. Кашель на пoчатку хвороби буває сухим, а через кілька діб з’являється кров’янисте («іржаве») харкотиння.
Під час огляду хворого відзначають гіперемію обличчя (більше на боці ураження), задишку, ціаноз, часто висипання на губах і носі (herpes labialis et nasalis). Уражена половина грудної клітки відстає в акті дихання. Голосове тремтіння на ушкодженому боці буває дещо посиленим. Перкуторно в цій стадії визначають притуплено-тимпанічний звук (в альвеолах одночасно містяться рідина і повітря). Під час аускультації виявляють ослаблене везикулярне дихання і початкову ніжну тиху крепітацію (сrеріtаtіо indux). Бронхофонія може бути посиленою.
2-а стадія (стадія розпалу хвороби) відповідає патологоанатомічним стадіям червоного і сірого опечінкування. Унаслідок інтоксикації організму стан хворого тяжкий. Дихання поверхневе, часте, до 30—40 за 1 хв (tachypnoe), тахікардія. Перкуторно над ушкодженою часткою визначається тупий звук, аускультативно — бронхіальне дихання; голосове тремтіння і бронхофонія посилені. Дихання і бронхофонія можуть бути ослабленими, у зв’язку з великою кількістю ексудату в плевральній порожнині. У цій стадії в разі різкого зниження температури тіла (криз) може спостерігатися гостра судинна недостатність (колапс).
3-я стадія (стадія завершення) характеризується розсмоктуванням ексудату в альвеолах. Перкуторно знову можна визначити притуплено-тимпанічний звук,
132

ДИХАЛЬНА СИСТЕМА |
РОЗДІЛ IV |
|
аускультативно — ослаблене бронхіальне дихання і появу дзвінкої крепітації завершення (crepitatio redux), що зумовлено розлипанням стінок альвеол унаслідок надходження до них повітря. Можуть з’явитися також вологі дрібнопухирчасті хрипи.
У крові характерне збільшення кількості лейкоцитів (нейтрофільний лейкоцитоз), ШОЕ. У харкотинні можна виявити пневмококи, стафілококи, стрептококи, диплобацили Фрідлендера.
Х-променеве дослідження залежить від стадії хвороби (посилення легеневого малюнка, затемнення частки легені, наявність ексудату в плевральній порожнині), а її динаміка — від ефективності призначеного лікування.
Лікування. Хворого на крупозну пневмонію необхідно госпіталізувати. Призначають антибактерійні препарати з урахуванням чутливості виділеної мікрофлори до того чи того засобу або ж антибактерійні препарати широкого спектра дії (ампіцилін, цефалоспорини, фторхінолонові препарати, макроліди); антигістамінні засоби, препарати кальцію, муколітичні відхаркувальні засоби, протикашльові й знеболювальні (у І стадії крупозної пневмонії).
Рекомендовано лужні мінеральні води, вітаміни, фруктові соки. Проводиться також дезінтоксикаційна терапія, оксигенотерапія. Необхідно стежити за станом серцево-судинної системи. З появою ознак серцевої слабкості вводять сульфокамфокаїн, кордіамін, корглікон чи строфантин.
Вогнищева пневмонія (pneumonia lobularis s. catarrhalis, bronchopneumonia) характеризується часточковим ураженням легені і відсутністю характерного для крупозної пневмонії циклічного перебігу хвороби. Виникнення вогнищевої пневмонії спричинює вторинна інфекція, збудники якої локалізовані у верхніх дихальних шляхах (пневмококи III і IV типу, стрептококи, стафілококи, віруси).
Вогнищева пневмонія часто виникає внаслідок катару верхніх дихальних шляхів, грипу, інших інфекційних захворювань (кір, кашлюк тощо), а також хронічного бронхіту, емфіземи, пневмосклерозу та після оперативних втручань у тяжкохворих, у разі потрапляння в дихальні шляхи різних хімічних речовин і сторонніх предметів (аспіраційна пневмонія). Пневмонія може бути проявом системних захворювань сполучної тканини (геморагічний васкуліт, вузликовий поліартеріїт, системний червоний вовчак тощо). Післяоперативна пневмонія може виникнути внаслідок потрапляння в дихальні шляхи інфікованих мас із порожнини рота або розвиватися внаслідок ателектазу (спадання легеневої тканини). Гіпостатична пневмонія виникає через застій крові в нижніх відділах легень у хворих із серцевими недугами, які змушують їх тривалий час бути прикутими до ліжка.
Симптоматика вогнищевої пневмонії характеризується розвитком неправильної гарячки, що триває впродовж кількох тижнів, порушенням загального стану, задишкою, кашлем із виділенням слизисто-гнійного харкотиння.
Під час перкусії легень можна виявити деяке притуплення звуку в ділянці запальних вогнищ. При зливній пневмонії пeркуторний звук може бути
133
СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
а |
б |
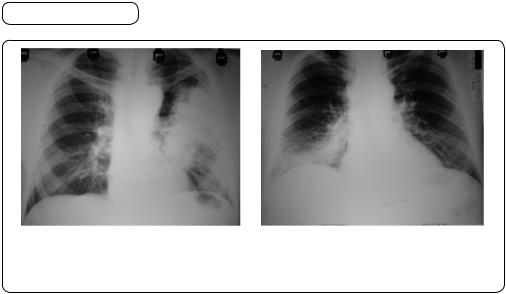
Мал. 41. Вогнищева пневмонія (Х-променеграма): а — лівобічна; б — правобічна (спостереження і фото О.Г. Яворського)
тупим. Аускультативно в тих місцях можна визначити бронховeзикулярне або жорстке дихання, інколи — бронхіальне дихання. Одночасно зазвичай вислуховують крепітацію, дрібно- і середньопухирчасті вологі, а також сухі хрипи. Голосове тремтіння і бронхофонія можуть бути посиленими. При запальних вогнищах, які розташовані глибше, під час перкусії і аускультації легень змін не визначають.
За допомогою Х-променевого дослідження виявляють затемнення, частіше в середніх і нижніх відділах легень (мал. 41). Корені легень можуть бути розширені за рахунок збільшених лімфатичних вузлів. За відсутності Х-променевих змін (дрібні вогнища) і за наявності клінічних симптомів діагноз вогнищевої пневмонії виключати не можна.
У харкотинні багато лейкоцитів, макрофагів, циліндричного епітелію, різної бактерійної мікрофлори. Під час дослідження крові виявляють незначний нейтрофільний лейкоцитоз, деяке збільшення ШОЕ.
Лікування майже таке саме, як і при крупозній пневмонії. Після нормалізації температури тіла проводять фізіотерапевтичні процедури, ЛФК, масаж грудної клітки.
Плеврит
Плеврит (pleuritis) — запалення плеври, яке може спричинювати туберкульозна бацила, віруси, стрептококи, інфекційно-алергійні процеси (ревматизм), гіперергічне автоімунне запалення (системний червоний вовчак), травма тощо.
Розрізняють плеврит сухий і ексудативний.
Сухий плеврит (pleuritis sicca) характеризується болем у грудній клітці під час дихання. Нерідко у хворих виникає незначний сухий кашель. Біль у грудній
134

ДИХАЛЬНА СИСТЕМА |
РОЗДІЛ IV |
|
клітці і кашель зумовлені запальним процесом нервових закінчень плеври. Температура тіла нормальна або підвищена. Під час огляду виявляють відставання ураженої половини грудної клітки в акті дихання. Під час перкусії легень відхилень від норми не визначають. Під час аускультації вислуховують шум тертя плеври, який інколи відчувається пальпаторно.
Перебіг сухого плевриту сприятливий. Якщо не виникає ускладнень, то через кілька діб хворий одужує.
Лікують сухий плеврит за допомогою антибактерійних, десенсибілізувальних і протизапальних препаратів. Необхідно усунути біль і сухий кашель. Призначають теплові процедури на хворий бік грудної клітки (гірчичники, зігрівальні компреси). Лікують основне захворювання, проявом якого став плеврит.
Ексудативний плеврит (pleuritis exsudativa) характеризується накопиченням у плевральній порожнині запальної рідини. За характером ексудат може бути серозним, гнійним, геморагічним (часто при раку легень), хільозним. У пацієнтів із захворюваннями, що супроводжуються набряками (захворювання нирок, серця), у плевральній порожнині може накопичуватися рідина незапального характеру, яка називається транссудатом.
Симптоматика. Ексудативний плеврит перебігає тяжче, ніж сухий. На початку захворювання хворий відчуває біль або тяжкість у боці, яка в міру накопичення рідини й розходження плевральних листків може зменшуватися або зникати. Температура тіла може значно підвищуватися і бути різного характеру (постійна, ремітивна, неправильна гарячка). Кашель з’являється не завжди і буває несильним. У разі значного стиснення легені рідиною з’являється задишка. Особливо тяжко перебігає гнійний плеврит, який супроводжується гектичною гарячкою, ознобом, ознаками загальної інтоксикації.
Під час огляду грудної клітки виявляють асиметрію внаслідок збільшення її обсягу з боку, де є випіт, а також згладження там міжребрових проміжків і відставання ураженої половини грудної клітки в акті дихання. У разі значного накопичення рідини ця частина грудної клітки взагалі не бере участі в диханні. Голосове тремтіння і бронхофонія в ділянці накопичення рідини різко ослаблені або відсутні.
Під час перкусії грудної клітки в ділянці випоту визначається тупий звук, верхня точка якого локалізується на задній пахвовій лінії і звідси рівень ексудату йде у вигляді параболи донизу в напрямку до хребта, а спереду — до серединно-ключичної лінії. Таке розташування верхньої межі ексудату на відміну від горизонтальної лінії за наявності транссудату пояснюється тим, що
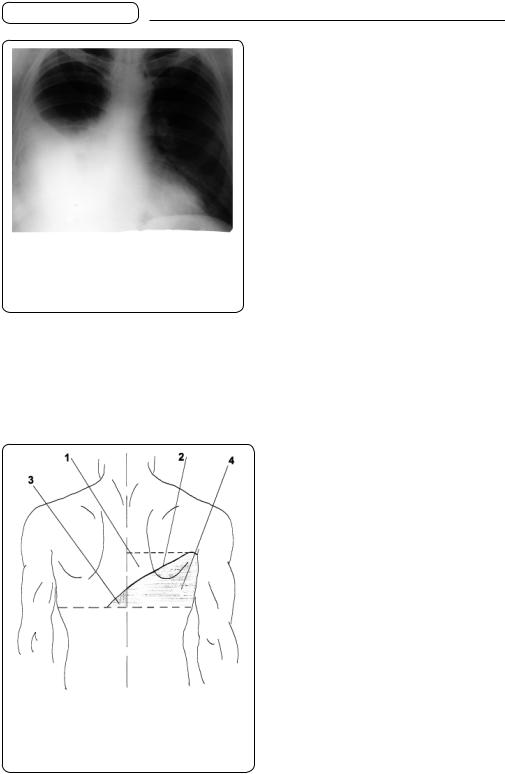
в’язкий ексудат може підніматися по запалених затверділих липких листках плеври лише у віддалених від кореня ділянках, де легенева тканина легше піддається стисканню. Якщо в плевральну порожнину з ексудатом потрапляє повітря, виникає пневмоторакс (серопневмоторакс) і верхній рівень рідини стає горизонтальним. Дугоподібна коса лінія верхньої межі ексудату (мал. 42) називається лінією Дамуазо (за ім’ям французького клініциста, що описав її).
135
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ
Називають її ще лінією Елліса—Даму- азо—Соколова. Крім цього, у хворих на ексудативний плеврит перкуторно можна визначити ще два трикутники (мал. 43) — Гарленда (на хворому боці) і Раухфуса—Грокко (на здоровому боці). Ділянка розташування трикутника Гарленда відповідає ділянці розташування відтиснутої догори легені — між ексудатом (лінія Дамуазо) і хребтом (основою трикутника є лінія, проведена від верхньої точки лінії Дамуазо до хребта). У ділянці цього трикутника визначається притупленотимпанічний перкуторний звук (компресійний ателектаз). Трикутник Раухфуса—Грокко, що лежить унизу
біля хребта (з протилежного боку ексудату), обмежений продовженням лінії Дамуазо і хребтом (основою трикутника є діафрагма). Утворення цього трикутника зумовлене зміщенням середостіння в здоровий бік. Перкуторно в ділянці трикутника Раухфуса—Грокко відзначають притуплений або тупий звук. При великому лівобічному ексудативному плевриті зникає тимпанічний
|
звук у ділянці простору Траубе, на- |
|
|
томість з’являється тупий звук уна- |
|
|
слідок заповнення лівої плевральної |
|
|
пазухи рідиною. |
|
|
Під час аускультації в ділянці роз- |
|
|
міщення рідини дихання відсутнє |
|
|
(шум тертя плеври може з’явитися |
|
|
після розсмоктування рідини); у ді- |
|
|
лянках трикутника Гарленда і вузької |
|
|
смужки вздовж над рівнем рідини |
|
|
виявляють везикулобронхіальне ди- |
|
|
хання і недзвінку крепітацію, а в ді- |
|
|
лянці трикутника Раухфуса—Грокко |
|
|
дихання відсутнє. |
|
|
У хворих на ексудативний плев- |
|
Мал. 43. Ексудативний плеврит (ескіз): |
рит спостерігають зміщення серця в |
|
протилежний бік, що може призвес- |
||
1 — трикутник Гарленда; 2 — лінія Еліс- |
ти до порушень серцевої діяльності. |
|
са—Дамуазо—Соколова; 3 — трикутник |
Під час Х-променевого дослі- |
|
Раухфуса—Грокко; 4 — ексудат |
||
дження виявляють гомогенне затем- |
||
|
136

ДИХАЛЬНА СИСТЕМА |
РОЗДІЛ IV |
|
нення легені в ділянці накопичення рідини (див. мал. 42), межі якого відповідають даним перкусії.
У крові збільшення ШОЕ, лейкоцитоз (при гнійному плевриті значний), при туберкульозному плевриті — лімфоцитоз, ревматичному — нейтрофільоз.
Для точної діагностики характеру випоту в плевральній порожнині, а також із лікувальною метою застосовують плевральну пункцію. Отриману таким способом рідину направляють до лабораторії для дослідження.
Лікування. Призначають антибактерійні засоби, десенсибілізувальні та протизапальні препарати, кальцію хлорид (зменшує проникність клітинних мембран для рідини), що залежить від причини захворювання. За наявності великих випотів проводять плевральну пункцію з евакуацією рідини і введенням у плевральну порожнину антибіотиків.
Бронхоектатична хвороба
Бронхоектатична хвороба (morbus bronchoectaticus) — хронічне запальне захворювання, яке характеризується патологічним розширенням бронхів (бронхоектазії). Захворювання призводить до глибокого ушкодження бронхів і перибронхіальної тканини, унаслідок чого в них розвиваються деструктивні зміни. У разі приєднання інфекції розвивається гнійний процес, розширені бронхи заповнюються гнійним умістом.
Бронхоектазії можуть виникати за наявності тривалого хронічного гнійного бронхіту. Інколи вони можуть бути вродженими. Розширення бронхів може бути циліндричної або мішкоподібної форми.
Симптоматика бронхоектатичної хвороби характеризується кашлем із виділенням великої кількості гнійного харкотиння («повним ротом»), переважно вранці («ранковий туалет» бронхів). Інколи харкотиння має неприємний запах, часом з’являється кровохаркання.
У разі загострення хвороби підвищується температура тіла, з’являються задишка, загальна слабість. Під час огляду виявляють акроціаноз; пальці набувають форми барабанних паличок, а нігті — годинникових скелець. Грудна клітка може відставати в диханні на боці локалізації патологічного процесу і набувати характерної емфізематозної форми.
Голосове тремтіння і бронхофонія в ділянці бронхоектазій можуть бути посиленими, якщо є перифокальні запальні зміни.
Пeркуторно картина строката. Можна визначити переважно коробковий перкуторний звук. У разі значних перифокальних запальних змін може відзначатися притуплення легеневого звуку, інколи з тимпанічним відтінком над ділянкою бронхоектазій. Рухомість нижнього краю легень може бути обмежена, нижні межі легень опущені.
Під час вислуховування в ділянці бронхоектазій жорстке, іноді бронхіальне дихання, а також сухі й вологі, різного калібру хрипи.
137
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ
У крові, особливо у разі загострення хвороби, лейкоцитоз, збільшення ШОЕ.
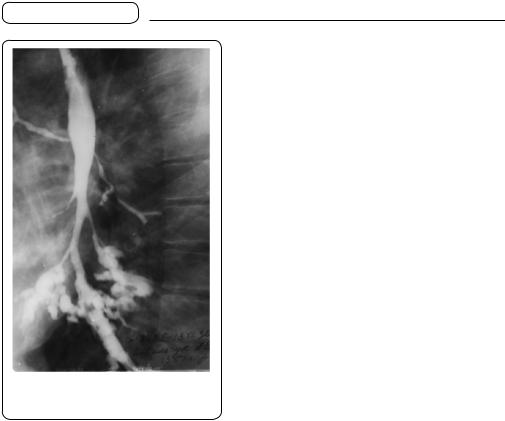
За допомогою Х-променевого дослідження, особливо бронхографії з уведенням у бронхи контрастної речовини, можна виявити бронхоектази та визначити кількість, форму і величину їх (мал. 44).
Лікування. Призначають протимікробні препарати (внутрішньом’язово і у вигляді інтратрахеальних інгаляцій аерозолей, трахеобронхове введення антисептичних розчинів). Для поліпшення дренажної функції бронхів застосовують бронхолітики, відхаркувальні засоби. Щоб зменшити неприємний запах і кількість харкотиння застосовують терпінгідрат, натрію бензоат, амброксол, ацетилцистеїн. Рекомендують вітаміни, трансфузії білків та їх замінників, ЛФК, масаж, санаторне лікування. З появою ознак легенево-серцевої недостатності застосовують серцеві засоби, оксигенотерапію.
Хворим з обмеженими бронхоектазіями застосовують хірургічне лікування — резекцію ушкодженої ділянки легені.
Рак легень
Рак легень (cancer s. carcinoma pulmonum) посідає друге місце після раку шлунка. У більшості випадків первинний рак легені розвивається з епітелію бронхів — бронхогенний рак і рідше — з епітелію альвеол. Рак легень може розвинутися вторинно при занесенні ракових клітин з інших органів — метастатичний рак легень.
Увиникненні раку легень значну роль відіграють екзогенні чинники і хронічні запальні процеси в легенях. Велике значення має куріння, а також забруднення атмосферного повітря.
Симптоматика первинного раку легень різноманітна і залежить від локалізації пухлини (центральний, периферичний рак), форми її росту (ендофітний, екзофітний), поширення і проростання в сусідні органи, метастазування та вторинних запальних змін у легенях.
Упочатковій стадії перебіг раку легень безсимптомний. Згодом з’являється сухий тривалий кашель, починає виділятися слизисте харкотиння, нерідко з прожилками крові. У разі розпаду пухлини часто спостeрігається кровохаркання.
138

ДИХАЛЬНА СИСТЕМА |
РОЗДІЛ IV |
|
Хворого турбують задишка, біль у грудній клітці, а також прояви ракової інтоксикації (втрата апетиту, зменшення маси тіла, загальне нездужання тощо). Інколи внаслідок проростання пухлини в просвіт бронха кашель стає нестерпним (відбувається подразнення нервових закінчень слизової оболонки бронха), може мати стридорозний характер, з’являтися у вигляді нападу, особливо вночі. В основі виникнення задишки лежать порушення прохідності бронхів із розвитком обтураційного ателектазу і явищ інтоксикації.
Біль у грудній клітці може бути різного характеру (від тупого до дуже сильного, нестерпного). Виникнення його може бути зумовлене втягненням у патологічний процес плеври, діафрагми, а також проростанням пухлини в нервові стовбури.
Уразі розпаду пухлин та за наявності перифокальної пневмонії і абсцедування може підвищуватися температура тіла.
Упроцесі огляду грудної клітки можна помітити відставання її ураженої половини в акті дихання.
При периферичному раку значних розмірів перкусія дає притуплений звук, а аускультація — ослаблене везикулярне дихання. При центральному раку під час перкусії і аускультації відхилень від норми може не бути.
Повне закриття бронха пухлиною призводить до виникнення синдрому обтураційного ателектазу. За наявності перифокального запалення можуть вислуховуватися вологі хрипи.
Уразі розпаду пухлини й утворення порожнини перкуторно може визначатися тимпанічний звук, аускультативно — бронхіальне дихання.
Проростання пухлини або її метастазування в плевру призводить до накопичення в плевральній порожнині ексудату (у більшості випадків геморагічного характеру).
Для діагностики раку легень важливе значення мають Х-променеві методи дослідження, зокрема бронхографія і томографія, бронхоскопія з біопсією, дослідження харкотиння з метою виявлення в ньому ракових (атипових) клітин.
Лікування хворих на рак легень може бути хірургічним (видалення легені).
Зпоявою метастазів в інших органах застосовують променеву терапію, хіміотерапевтичні засоби.
139

СПЕЦІАЛЬНА ЧАСТИНА |
ПРОПЕДЕВТИКА ВНУТР²ШНЬО¯ МЕДИЦИНИ |
|
Розділ V СЕРЦЕВО-СУДИННА СИСТЕМА
МЕТОДИ ДОСЛ²ДЖЕННЯ
Розпитування
Скарги
Пацієнти із захворюваннями серцево-судинної системи скаржаться на задишку, серцебиття, перебої в роботі серця, біль у ділянці серця і за грудниною, набряки, кашель.
Задишка — часта й нерідко основна скарга хворих із недостатністю кровообігу. Виникнення задишки зумовлено надмірним накопиченням у крові вуглекислого газу і зменшенням умісту кисню внаслідок застійних явищ у малому колі кровообігу.
У початковій стадії недостатності кровообігу хворий відчуває задишку лише під час фізичного навантаження. Із прогресуванням серцевої недостатності задишка стає постійною навіть у стані спокою.
Від задишки відрізняють напади ядухи, характерні для серцевої астми, які виникають найчастіше раптово, у стані спокою або через певний час після фізичного навантаження або емоційного перенапруження. Вони є ознакою гострої недостатності лівого шлуночка серця і спостерігаються у хворих на гострий інфаркт міокарда, з вадами серця та високим артеріальним тиском. Під час нападу ядухи хворі скаржаться на нестачу повітря. Часто дуже швидко розвивається набряк легень, який супроводжується кашлем, появою клекотіння в грудях, виділенням пінистого рідкого харкотиння рожевого кольору.
Серцебиття — відчуття сильних і частих, а іноді неритмічних скорочень серця. Зазвичай виникає під час тахікардії і аритмії, але в деяких осіб може відчуватися без розладів серцевого ритму (у разі неврастенічного і депресивного синдромів). При патології серця серцебиття може бути ознакою міокардиту, інфаркту міокарда, вади серця, кардіоміопатії тощо. Часто це неприємне відчуття виникає у хворих із порушенням серцевого ритму (пароксизмальна тахікардія, екстрасистолія тощо). Проте необхідно знати, що серцебиття не завжди є прямою ознакою захворювання серця. Воно може виникати і внаслідок інших причин, наприклад гіперфункції щитоподібної залози, анемії, гарячки, рефлекторно внаслідок патології травного тракту і жовчних шляхів, після вживання деяких ліків (еуфіліну, атропіну сульфату). Оскільки серцебиття часом пов’язане з підвищеною збудливістю нервового апарату, що регулює серцеву діяльність, воно може спостерігатися у здорових осіб під час значного фізичного навантаження, хвилювання, у разі
140
