
- •1. Структура и организация гинекологической помощи в рф. Виды медицинской помощи пациенткам с гинекологическими заболеваниями.
- •Включает в себя:
- •Этапы оказания медицинской помощи:
- •Первичная медико-социальная помощь (мероприятия):
- •Профилактический медицинский прием:
- •Профилактический медицинский осмотр группы здоровья:
- •Дневной стационар:
- •Стационарная помощь
- •Первичная медико-санитарная помощь несовершеннолетним включает:
- •Группы диспансерного наблюдения:
- •Психологическое доабортное консультирование:
- •Искусственное прерывание беременности по желанию женщины:
- •Искусственное прерывание беременности по медицинским показаниям:
- •2. Методы инструментальной диагностики гинекологических заболеваний.
- •3. Методы лабораторной диагностики гинекологических заболеваний.
- •4. Периоды развития женского организма. Специальные методы гинекологического обследования девочек.
- •Внутриутробный период
- •Период новорожденности
- •Нейтральный период
- •Препубертатный период
- •Пубертатный период
- •Период половой зрелости
- •Менопауза
- •5. Анатомо-физиологические особенности половых органов девочки в различные возрастные периоды. Стадии развития вторичных половых признаков по Таннер.
- •Рост волос в подмышечной впадине (Ax):
- •Дополнительные методы обследования при подозрении на половую патологию у детей:
- •6. Преждевременное половое созревание. Этиология, клиника, диагностика, принципы терапии.
- •Степень полового развития Tanner 2 и более у девочек младше 9 лет - признак ппр!
- •Конституциональная форма ппр носит наследственный, семейный характер.
- •7. Задержка полового развития девочек. Этиология, клиника, диагностика, принципы терапии
- •8. Пороки развития половых органов. Классификация. Принципы диагностики и терапии.
- •Ещё одна, более понятная классификация:
- •9. Гематокольпос, гематометра у девочек. Этиология, клиника, диагностика и лечение.
- •10. Современные представления о регуляции менструального цикла. Характеристика нормального менструального цикла. Тесты функциональной диагностики.
- •Параматеры нормального Менструального цикла:
- •Регуляция Менструального цикла:
- •Циклические изменения в яичниках:
- •Циклические изменения в матке:
- •Циклические изменения в шейке матки и во влагалище:
- •Циклические изменения в молочных железах:
- •1) Цитологическое исследование влагалищных мазков (кольпоцитология):
- •2) Изучение свойств цервикальной слизи:
- •3) Определение базальной температуры (бт):
- •11. Аномальные маточные кровотечения репродуктивного и пременопаузального периодов. Патогенез, клиника, диагностика.
- •12. Аномальные маточные кровотечения периода полового созревания. Диагностика. Принципы терапии.
- •13. Олигоменорея. Классификация, методы исследования уровней поражения, принципы лечения.
- •14. Аменорея. Классификация. Методы исследования уровней поражения регуляции менструального цикла, принципы лечения.
- •15. Первичная аменорея. Классификация. Методы исследования, принципы Лечения.
- •Аменорея вследствие нарушения функции гонад
- •Аменорея обусловленная экстрагонадными причинами
- •16. Вторичная аменорея. Классификация. Методы исследования, принципы Лечения. (см. Подробнее вопросы 75-79 большого файла)
- •17. Дисменорея. Этиология, классификация методы исследования, дифференциальная диагностика, методы лечения девочек-подростков.
- •Первичная альгодисменорея
- •Вторичная альгодисменорея
- •18. Синдром поликистозных яичников. Клинические проявления заболевания. Фенотипы спя.
- •19. Методы диагностики и принципы лечения синдрома поликистозных яичников.
- •20. Воспалительные заболевания внутренних половых органов у женщин. Этиология, классификация, клиника и диагностика.
- •21. Острые воспалительные заболевания придатков матки. Этиология, клиника, диагностика. Принципы лечения больных с острыми воспалительными заболеваниями придатков матки.
- •22. Эндомиометрит. Этиология, клиника, диагностика, терапия.
- •23. Острый пельвиоперитонит. Этиология, клиника, диагностика, терапия.
- •24. Воспалительные заболевания наружных половых органов. Классификация. Методы обследования. Принципы терапии.
- •25. Заболевания вульвы и влагалища у девочек. Классификация, принципы терапии. Особенности течения воспалительных заболеваний половых органов у девочек.
- •26. Бактериальный вагиноз. Клиника, диагностика, лечение
- •27. Урогенитальный хламидиоз. Этиология, патогенез. Клиника, классификация, диагностика, основные принципы лечения.
- •28. Трихомониаз. Этиология, клиника, диагностика, лечение. Особенности у девочек.
- •У девочек:
- •29. Гонорея. Этиология. Классификация, диагностика. Особенности у девочек.
- •У девочек:
- •30. Острая восходящая гонорея. Клиника, дифференциальная диагностика. Принципы лечения. Критерии излеченности.
- •31. Хроническая гонорея. Клиника, диагностика. Принципы лечения. Критерии излеченности.
- •32. Туберкулез половых органов. Классификация, этиология, особенности течения, диагностика, лечение.
- •33. Внематочная беременность. Классификация, этиология. Клиника. Диагностика. Тактика ведения. Осложнения.
- •34. Внематочная беременность. Разрыв маточной трубы. Трубный аборт. Клиника. Диагностика, лечение.
- •35. Трубная беременность прогрессирующая. Клиника. Диагностика. Тактика ведения. Осложнения.
- •36. Классификация трофобластических опухолей. Критерии диагноза злокачественных трофобластических опухолей.
- •37. Трофобластическая болезнь: патогенез, классификация, клиника, лечение.
- •38. Пузырный занос. Патогенез, классификация, клиника, диагностика, лечение.
- •39. Герминогенные опухоли яичников. Дисгерминома яичника. Клиника, диагностика, лечение. Особенности течения и лечения ее у девочек.
- •40. Зрелая тератома яичника. Перекрут ножки опухоли. Клиника, диагностика, лечение. Понятие анатомической и хирургической ножки.
- •41. Опухолевидные образования яичников. Тактика ведения. Методы обследования девочек при подозрении на опухоль половых органов.
- •42. Кисты яичников. Классификация. Дифференциальная диагностика. Тактика ведения. См. Выше
- •43. Опухоли стромы полового тяжа. Клиника, диагностика, лечение. Особенности течения и лечения их у девочек.
- •44. Эпителиальные опухоли яичников. Простая серозная и папиллярная цистаденомы. Диагностика и лечение.
- •45. Миома матки. Классификация. Этиология. Клиника. Методы диагностики. Принципы ведения.
- •1. Лабораторные исследования:
- •2. Медикаментозная подготовка
- •47. Показания к оперативному лечению миомы матки. Виды операций.
- •1. Лабораторные исследования:
- •2. Медикаментозная подготовка
- •49. Вторичный и метастатический рак яичников. Диагностика, тактика ведения.
- •50. Перекрут ножки опухоли яичника. Клиника, диагностика, лечение.
- •51. Апоплексия яичника. Клиника. Дифференциальная диагностика., лечение. Особенности течения у девочек.
- •52. «Острый живот» в гинекологии. Этиология. Методы диагностики. Дифференциальная диагностика. Особенности «острого живота» у девочек.
- •53. Эндометриоз. Определение понятия. Теории возникновения эндометриоза. Классификация. Современные методы диагностики.
- •54. Клиника генитального эндометриоза. Современные методы диагностики и принципы лечения генитального эндометриоза.
- •2. Физикальное обследование
- •3. Инструментальная диагностика
- •55. Аденомиоз. Клиника, диагностика и лечение.
- •56. Клиника экстрагенитального эндометриоза (пупка, послеоперационного рубца и других органов).
- •1. Эндометриоз пупка
- •2. Эндометриоз послеоперационного рубца
- •3. Эндометриоз других органов
- •57. Хирургические и консервативные методы терапии эндометриоза. Реабилитация больных.
- •1. Медикаментозная поддержка
- •2. Физиотерапия
- •3. Диета и питание
- •59. Предрак эндометрия. Этиология, классификация, клиника, Диагностика и лечение.
- •60. Рак эндометрия. Клиника, диагностика, стадии распространения, Лечение.
- •61. Фоновые состояния шейки матки. Диагностика, терапия.
- •!Вирус папилломы человека (впч) (99,7%):
- •Факторы риска развития патологии шейки матки:
- •Ниже мелким шрифтом подробно будут описаны фоновые и предраковые заболевания: фоновые заболевания шейки матки:
- •Предраковые заболевания шейки матки:
- •62. Предрак шейки матки. Этиология, клиника, диагностика, лечение. См. Вопрос №61
- •63. Методы диагностики заболеваний шейки матки. Кольпоскопия диагностике патологии шейки матки.
- •64. Рак шейки матки. Этиология, классификация. Клиника, диагностика, лечение и профилактика.
- •65. Оказание неотложной помощи при кровотечении из пораженной раком шейки матки. Профилактика рака шейки матки.
- •66. Бесплодный брак. Алгоритм и методы обследования супружеской пары. Вспомогательные репродуктивные технологии.
- •67. Современные методы контрацепции. Классификация. Подростковая контрацепция.
- •Традиционные методы контрацепции:
- •1. Механические методы:
- •3. Ритмические методы:
- •Современные средства контрацепции:
- •68. Внутриматочная контрацепция. Виды, показания и противопоказания.
- •69. Гормональные методы контрацепции. Классификация. Преимущества и недостатки.
- •70. Современные методы искусственного прерывания беременности.
- •Ранние сроки (до 12 недель (периода имплантации) включительно):
- •Поздние сроки (с 12 недели (момента имплантации) и до 21 недели:
- •71. Медикаментозное прерывание беременности: особенности, показания противопоказания, осложнения.
45. Миома матки. Классификация. Этиология. Клиника. Методы диагностики. Принципы ведения.
Миома матки (лейомиома) – доброкачественная опухоль, состоящая из фенотипически измененных гладкомышечных клеток миометрия.
Синонимы: миома, фиброма, фибромиома.
Клинически миома матки проявляется у 30-35% женщин старше 35 лет. У городских жительниц частота выявления миомы матки составляет 19-27%, в сельской местности она существенно ниже.
 Этиология:
Этиология:
Существует две теории происхождения клетки-предшественницы миомы матки: Одна из них подразумевает появление дефекта клетки во время онтогенетического развития матки (вследствие удлиненного, самого нестабильного периода эмбриональных гладкомышечных клеток), вторая – предполагает возможность повреждения клетки в зрелой матке.
По данным аутопсийных исследований, распространенность миомы матки составляет около 50%, что позволяет считать вторую теорию происхождения клетки-предшественницы более правдоподобной.
К факторам риска возникновения миомы матки относятся:
• наследственная предрасположенность (наличие миомы матки у прямых родственниц); • нарушения менструальной функции;
• нарушение репродуктивной функции (бесплодие, невынашивание беременности);
• нарушение обмена веществ (ожирение, сахарный диабет);
• неоднократные аборты и диагностические выскабливания.
Патогенез:
Причины возникновения миомы матки до настоящего времени окончательно не установлены.
- Сокращение миометрия, обеспечивающее прекращение менструальных кровотечений, способствует ишемии и гипоксии гладкомышечных клеток. Гладкомышечные клетки отвечают на ишемию усилением клеточной пролиферации и выработкой вне клеточного матрикса. В этих клетках могут происходить соматические мутации. Таким образом, миома матки может развиваться из одной измененной в результате мутации гладкомышечной клетки миометрия за счет взаимодействия половых стероидов, цитокинов во время повторяющихся менструальных циклов.
- По современным представлениям, миома матки является дисгормональной опухолью, сочетающейся с нарушениями в системе гипоталамусгипофиз-кора надпочечников-яичники.
- Число ядерных эстрогенных рецепторов и суммарное число проге стероновых рецепторов в клетке при миоме матки значительно меньше, чем в норме. Это дает основание считать, что рост и развитие миомы матки в значительной степени обусловлены нарушениями эстрогенрецепторной системы миометрия. Прогестерон играет ключевую роль в инициировании каскада молекулярно-генетических нарушений, возникающих в процессе развития опухоли, и вместе с эстрадиолом является физиологическим регулятором роста миомы.
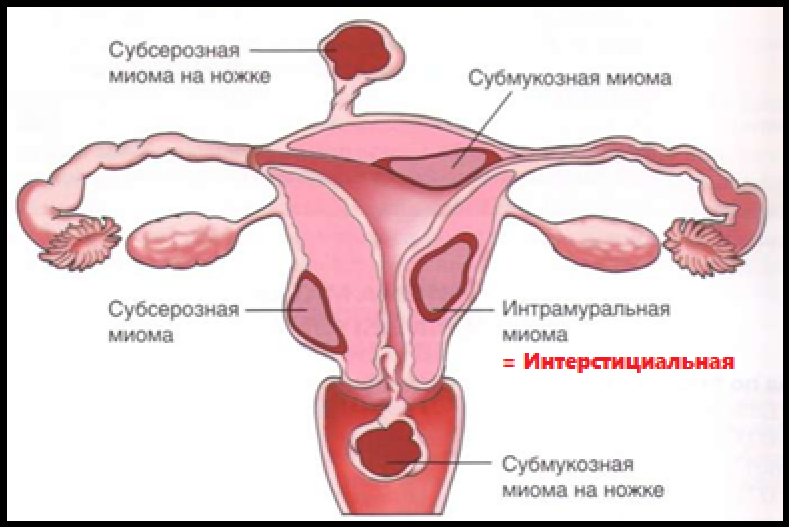
Классификация:
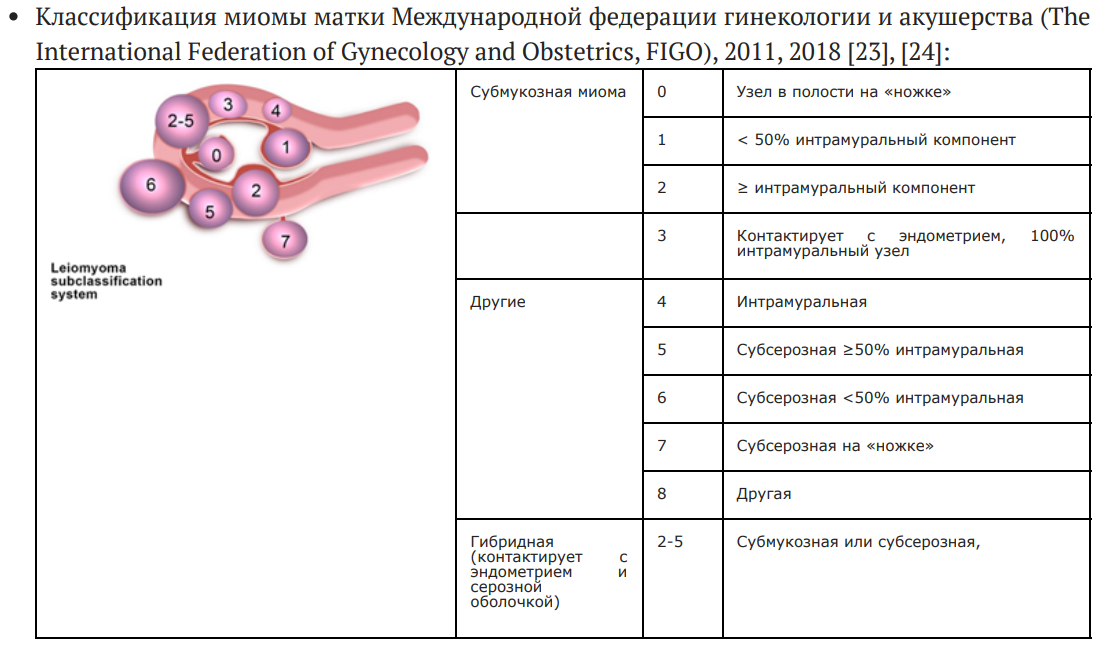
Клиническая картина:
У 50-60% больных миома матки протекает бессимптомно. Основными симптомами у женщин репродуктивного возраста она проявляется АМК (аномальными маточными кровотечениями), ОМК (обильными = меноррагии), ММК (межменструальные = метроррагии), бесплодием, сдавлением смежных органов (мочевой пузырь, прямая кишка), хроническими тазовыми болями, острым болевым синдромом при ишемин узла (некроз, подкрут, перекрут миоматозного узла = острый живот), железодефицитная анемия.
Около 4% беременностей протекают на фоне миомы матки. У 10-40% беременных на фоне миомы матки развиваются осложнения: прерывание беременности, гипотрофия и анатомические повреждения плода, преждевременные роды, кровотечения в послеродовом периоде. При этом у 50-60% женщин выявляют незначительные изменения в размерах миоматозных узлов, у 22-32% беременных происходит рост узлов, а у 8-27%, напротив уменьшение размеров узлов. Как правило, на фоне беременности растут в основном большие миоматозные узлы, маленькие, наоборот, стабилизируются или даже уменьшаются в размерах.

При субсерозной миоме, менструальная функция обычно не изменяется. Характерный симптом миомы такой локализации - бола внизу живота. Боль может быть связана с сопутствующим воспалительным процессом в придатках матки или остаточными явлениями воспаления тазовой брюшины, но чаще обусловлена сдавлением соседних органов, рас тяжением опухолью серозного покрова матки, натяжением или частичным перекрутом ножки опухоли.
Диагностика, обследование:
Размеры миомы определяются в сантиметрах или неделях. Если гинеколог указал, что размер опухоли составляет «12 недель», это значит, миоматозный узел достиг размеров плода на 12 неделе беременности.
~ 4 недели – куринное яйцо;
~ 8 недель – гусиное яйцо или же яйцо крокодила ;)
~ 10 недель – кулак среднего размера;
~ 12 недель – голова новорожденного.
Несмотря на отсутствие патогномоничных жалоб и специфического анамнеза, диагностика обычно труд ностей не представляет.
При сборе анамнеза следует активно выявлять факторы риска возникновения миомы (см. выше).
При физикальном обследовании нужно обращать внимание на бледность кожного покрова и слизистых оболочек (железодефицитная анемия), иногда - на повышенную массу тела.
С помощью специального гинекологического исследования можно пропальпировать увеличенную матку с бугристой поверхностью неправильной формы или опухоль на ножке (>3см), исходящую из матки
Для дифференциации источника опухоли применяют пробу с пулевыми щипцами: опухоль, исходящая из матки, смещается при тракциях вместе с ней.
Лабораторно: для диагностики анемии выполняют общий клинический анализ крови, определяют содержание железа в сыворотке крови. Возможны изменения в свертывающей системе крови.
Инструментально: УЗИ (трансвагинальное, трансабдоминальное) позволяет определить размеры матки, выявить наличие узлов, их локализацию, состояние кровотока, сопутствующую патологию. Зондирование матки с последующим раздельным диагностическим выскабливанием слизистой оболочки цервикального канала и полости матки. Гистероскопия применяется для диагностики субмукозных узлов и интрамуральных узлов с ростом внутрь просвета матки. Спиральная КТ. МРТ в ряде случаев позволяет уточнить локализацию узлов и положе ние относительно матки, но при наличии УЗИ применение МРТ становится неоправданным. При неясности диагноза обследование больной заканчивают лапароскопией. С помощью этого метода можно уточнить диагноз миомы, определить характер изменений в придатках, а при необходимости взять кусочек ткани для патоморфологического исследования, удалить обнаруженные узлы или провести гистерэктомию.
Консервативные методы лечения:
Цели лечения миомы матки: восстановление репродуктивной функции. сохранение органа, устранение симптомов.
Условия для консервативного метода лечения миомы матки:
- Размеры миомы < 12 недель и нет прогрессирующего роста;
- Детородный возраст;
- Нет болей и АМК.
Консервативное лечение должно быть комплексным, оно предусматривает коррекцию нейроэндокринных нарушений, определяющих причину возникновения и патогенез миомы, лечение экстрагенитальных и гинекологических заболеваний, способствующих росту опухоли, устранение симптомов, отягощающих течение заболевания.
Основой консервативной терапии миомы матки являются гормональные препараты:
- Гестагены: Противоопухолевое действие гестагенов проявляется в сниже нии митотической активности клеток опухоли, что способствует торможе нию ее роста.
- Препараты с антигонадотропным эффектом. Используют агонисты гонадолиберина пролонгированного действия, подавляющие секрецию гонадотропинов и вызывающие тем самым псевдоменопаузу.
- Антипрогестагены. Вызывают блокаду эффектов эндогенного стероида, конкурируя с прогестероном на уровне клеток-мишеней за взаимодействие с рецепторами (мифепристон).
- Возможно применение фитоэстрогенов.
Показания к оперативному лечению:
- Субмукозная миома с обильными АМК;
- Миома размером ≥ 12 недель;
- Быстрый рост опухоли (больше чем на 4 недели за 1 год (с куринного до гусинного яйца за год);
- Рост опухоли в менопаузе;
- Некроз миоматозного узла (экстренная операция);
- Хроническая тазовая боль;
- Другие опухоли в малом тазу;
- Бесплодие, Нарушение нормального функционирования соседних с маткой внутренних органов (прямая кишка, мочевой пузырь, мочеточники)
Показания для экстренной госпитализации:
- Экспульсия (рождение) миоматозного узла (↑tо, боли, АМК);
- Симптомы острого живота (например, при перекруте ножки, либо некрозе миом. узла).
Предоперационная подготовка (DeepSeek):
