
- •1. Структура и организация гинекологической помощи в рф. Виды медицинской помощи пациенткам с гинекологическими заболеваниями.
- •Включает в себя:
- •Этапы оказания медицинской помощи:
- •Первичная медико-социальная помощь (мероприятия):
- •Профилактический медицинский прием:
- •Профилактический медицинский осмотр группы здоровья:
- •Дневной стационар:
- •Стационарная помощь
- •Первичная медико-санитарная помощь несовершеннолетним включает:
- •Группы диспансерного наблюдения:
- •Психологическое доабортное консультирование:
- •Искусственное прерывание беременности по желанию женщины:
- •Искусственное прерывание беременности по медицинским показаниям:
- •2. Методы инструментальной диагностики гинекологических заболеваний.
- •3. Методы лабораторной диагностики гинекологических заболеваний.
- •4. Периоды развития женского организма. Специальные методы гинекологического обследования девочек.
- •Внутриутробный период
- •Период новорожденности
- •Нейтральный период
- •Препубертатный период
- •Пубертатный период
- •Период половой зрелости
- •Менопауза
- •5. Анатомо-физиологические особенности половых органов девочки в различные возрастные периоды. Стадии развития вторичных половых признаков по Таннер.
- •Рост волос в подмышечной впадине (Ax):
- •Дополнительные методы обследования при подозрении на половую патологию у детей:
- •6. Преждевременное половое созревание. Этиология, клиника, диагностика, принципы терапии.
- •Степень полового развития Tanner 2 и более у девочек младше 9 лет - признак ппр!
- •Конституциональная форма ппр носит наследственный, семейный характер.
- •7. Задержка полового развития девочек. Этиология, клиника, диагностика, принципы терапии
- •8. Пороки развития половых органов. Классификация. Принципы диагностики и терапии.
- •Ещё одна, более понятная классификация:
- •9. Гематокольпос, гематометра у девочек. Этиология, клиника, диагностика и лечение.
- •10. Современные представления о регуляции менструального цикла. Характеристика нормального менструального цикла. Тесты функциональной диагностики.
- •Параматеры нормального Менструального цикла:
- •Регуляция Менструального цикла:
- •Циклические изменения в яичниках:
- •Циклические изменения в матке:
- •Циклические изменения в шейке матки и во влагалище:
- •Циклические изменения в молочных железах:
- •1) Цитологическое исследование влагалищных мазков (кольпоцитология):
- •2) Изучение свойств цервикальной слизи:
- •3) Определение базальной температуры (бт):
- •11. Аномальные маточные кровотечения репродуктивного и пременопаузального периодов. Патогенез, клиника, диагностика.
- •12. Аномальные маточные кровотечения периода полового созревания. Диагностика. Принципы терапии.
- •13. Олигоменорея. Классификация, методы исследования уровней поражения, принципы лечения.
- •14. Аменорея. Классификация. Методы исследования уровней поражения регуляции менструального цикла, принципы лечения.
- •15. Первичная аменорея. Классификация. Методы исследования, принципы Лечения.
- •Аменорея вследствие нарушения функции гонад
- •Аменорея обусловленная экстрагонадными причинами
- •16. Вторичная аменорея. Классификация. Методы исследования, принципы Лечения. (см. Подробнее вопросы 75-79 большого файла)
- •17. Дисменорея. Этиология, классификация методы исследования, дифференциальная диагностика, методы лечения девочек-подростков.
- •Первичная альгодисменорея
- •Вторичная альгодисменорея
- •18. Синдром поликистозных яичников. Клинические проявления заболевания. Фенотипы спя.
- •19. Методы диагностики и принципы лечения синдрома поликистозных яичников.
- •20. Воспалительные заболевания внутренних половых органов у женщин. Этиология, классификация, клиника и диагностика.
- •21. Острые воспалительные заболевания придатков матки. Этиология, клиника, диагностика. Принципы лечения больных с острыми воспалительными заболеваниями придатков матки.
- •22. Эндомиометрит. Этиология, клиника, диагностика, терапия.
- •23. Острый пельвиоперитонит. Этиология, клиника, диагностика, терапия.
- •24. Воспалительные заболевания наружных половых органов. Классификация. Методы обследования. Принципы терапии.
- •25. Заболевания вульвы и влагалища у девочек. Классификация, принципы терапии. Особенности течения воспалительных заболеваний половых органов у девочек.
- •26. Бактериальный вагиноз. Клиника, диагностика, лечение
- •27. Урогенитальный хламидиоз. Этиология, патогенез. Клиника, классификация, диагностика, основные принципы лечения.
- •28. Трихомониаз. Этиология, клиника, диагностика, лечение. Особенности у девочек.
- •У девочек:
- •29. Гонорея. Этиология. Классификация, диагностика. Особенности у девочек.
- •У девочек:
- •30. Острая восходящая гонорея. Клиника, дифференциальная диагностика. Принципы лечения. Критерии излеченности.
- •31. Хроническая гонорея. Клиника, диагностика. Принципы лечения. Критерии излеченности.
- •32. Туберкулез половых органов. Классификация, этиология, особенности течения, диагностика, лечение.
- •33. Внематочная беременность. Классификация, этиология. Клиника. Диагностика. Тактика ведения. Осложнения.
- •34. Внематочная беременность. Разрыв маточной трубы. Трубный аборт. Клиника. Диагностика, лечение.
- •35. Трубная беременность прогрессирующая. Клиника. Диагностика. Тактика ведения. Осложнения.
- •36. Классификация трофобластических опухолей. Критерии диагноза злокачественных трофобластических опухолей.
- •37. Трофобластическая болезнь: патогенез, классификация, клиника, лечение.
- •38. Пузырный занос. Патогенез, классификация, клиника, диагностика, лечение.
- •39. Герминогенные опухоли яичников. Дисгерминома яичника. Клиника, диагностика, лечение. Особенности течения и лечения ее у девочек.
- •40. Зрелая тератома яичника. Перекрут ножки опухоли. Клиника, диагностика, лечение. Понятие анатомической и хирургической ножки.
- •41. Опухолевидные образования яичников. Тактика ведения. Методы обследования девочек при подозрении на опухоль половых органов.
- •42. Кисты яичников. Классификация. Дифференциальная диагностика. Тактика ведения. См. Выше
- •43. Опухоли стромы полового тяжа. Клиника, диагностика, лечение. Особенности течения и лечения их у девочек.
- •44. Эпителиальные опухоли яичников. Простая серозная и папиллярная цистаденомы. Диагностика и лечение.
- •45. Миома матки. Классификация. Этиология. Клиника. Методы диагностики. Принципы ведения.
- •1. Лабораторные исследования:
- •2. Медикаментозная подготовка
- •47. Показания к оперативному лечению миомы матки. Виды операций.
- •1. Лабораторные исследования:
- •2. Медикаментозная подготовка
- •49. Вторичный и метастатический рак яичников. Диагностика, тактика ведения.
- •50. Перекрут ножки опухоли яичника. Клиника, диагностика, лечение.
- •51. Апоплексия яичника. Клиника. Дифференциальная диагностика., лечение. Особенности течения у девочек.
- •52. «Острый живот» в гинекологии. Этиология. Методы диагностики. Дифференциальная диагностика. Особенности «острого живота» у девочек.
- •53. Эндометриоз. Определение понятия. Теории возникновения эндометриоза. Классификация. Современные методы диагностики.
- •54. Клиника генитального эндометриоза. Современные методы диагностики и принципы лечения генитального эндометриоза.
- •2. Физикальное обследование
- •3. Инструментальная диагностика
- •55. Аденомиоз. Клиника, диагностика и лечение.
- •56. Клиника экстрагенитального эндометриоза (пупка, послеоперационного рубца и других органов).
- •1. Эндометриоз пупка
- •2. Эндометриоз послеоперационного рубца
- •3. Эндометриоз других органов
- •57. Хирургические и консервативные методы терапии эндометриоза. Реабилитация больных.
- •1. Медикаментозная поддержка
- •2. Физиотерапия
- •3. Диета и питание
- •59. Предрак эндометрия. Этиология, классификация, клиника, Диагностика и лечение.
- •60. Рак эндометрия. Клиника, диагностика, стадии распространения, Лечение.
- •61. Фоновые состояния шейки матки. Диагностика, терапия.
- •!Вирус папилломы человека (впч) (99,7%):
- •Факторы риска развития патологии шейки матки:
- •Ниже мелким шрифтом подробно будут описаны фоновые и предраковые заболевания: фоновые заболевания шейки матки:
- •Предраковые заболевания шейки матки:
- •62. Предрак шейки матки. Этиология, клиника, диагностика, лечение. См. Вопрос №61
- •63. Методы диагностики заболеваний шейки матки. Кольпоскопия диагностике патологии шейки матки.
- •64. Рак шейки матки. Этиология, классификация. Клиника, диагностика, лечение и профилактика.
- •65. Оказание неотложной помощи при кровотечении из пораженной раком шейки матки. Профилактика рака шейки матки.
- •66. Бесплодный брак. Алгоритм и методы обследования супружеской пары. Вспомогательные репродуктивные технологии.
- •67. Современные методы контрацепции. Классификация. Подростковая контрацепция.
- •Традиционные методы контрацепции:
- •1. Механические методы:
- •3. Ритмические методы:
- •Современные средства контрацепции:
- •68. Внутриматочная контрацепция. Виды, показания и противопоказания.
- •69. Гормональные методы контрацепции. Классификация. Преимущества и недостатки.
- •70. Современные методы искусственного прерывания беременности.
- •Ранние сроки (до 12 недель (периода имплантации) включительно):
- •Поздние сроки (с 12 недели (момента имплантации) и до 21 недели:
- •71. Медикаментозное прерывание беременности: особенности, показания противопоказания, осложнения.
42. Кисты яичников. Классификация. Дифференциальная диагностика. Тактика ведения. См. Выше
43. Опухоли стромы полового тяжа. Клиника, диагностика, лечение. Особенности течения и лечения их у девочек.
К опухолям стромы полового тяжа относятся гранулезостромальные клеточные опухоли (гранулезоклеточная опухоль и группа теком-фибром) и андробластомы. Это гормонально-активные опухоли и по клиническому течению они разделяются на феминизирующие (гранулезоклеточная и текома) и маскулинизирующие (андробластома). Феминизирующие опухоли встречаются в любом возрасте: гранулезоклеточная - чаще у детей и в молодом возрасте, текома - в пре- или постменопаузе.
---------------------------------------------------------------------------------------------------------------------
Феминизирующие опухоли яичников – это гормонально-активные новообразования, продуцирующие эстрогены, что приводит к гиперэстрогении и соответствующим клиническим проявлениям.
Основные представители: гранулёзоклеточные опухоли (гранулемы), текомы.
Феминизирующие опухоли встречаются в любом возрасте: гранулезоклеточная (гранулема) – чаще у детей и в молодом возрасте, текома – чаще в пре- или постменопаузе.
Гранулёма развивается из гранулезной ткани, сходной по строению с зернистым эпителием зреющего фолликула.
Текома состоит из клеток, похожих на текаклетки зреющих и атрезирующих фолликулов.
Клиническая картина:
Клинические проявления связаны с гормональной активностью этих опухолей – они секретируют эстрогены.
При возникновении феминизирующих опухолей у девочек развивается преждевременное половое развитие, появляются нерегулярные кровянистые выделения из половых путей при незначительном развитии вторичных половых признаков; возникают черты эстрогенного влияния – цианотичность вульвы, складчатость влагалища, увеличение матки, появление симптома «зрачка». Однако при этом ускорения соматического развития не происходит: костный возраст, масса тела и рост соответствуют календарному.

В репродуктивном периоде выявляют нарушение менструальной функ ции по типу метроррагии.
Возникновение феминизирующих опухолей в пожилом возрасте приводит к «омоложению» больной, появлению кровяных выделений из половых путей и признаков эстрогенного влияния. В эндометрии развивается железистая гиперплазия, а под влиянием длительной гиперэстрогении возможно возникновение рака эндометрия.
Злокачественность феминизирующих опухолей яичника обусловлена метастазами и рецидивами. Метастазы возникают преимущественно в области серозного покрова органов брюшной полости, париетальной брюшины и сальника. Злокачественное течение чаще наблюдается у гранулёзоклеточной опухоли и крайне редко – у текомы.
Диагностика:
Диагноз устанавливают на основании выраженной клинической картины, по результатам общего осмотра, данным гинекологического исследования, тестам функциональной диагностики. Определяют уровень половых гормонов, проводят ультразвуковое сканирование; при необходимости – лапароскопию с биопсией яичника.
Лечение:
Лечение феминизирующих опухолей только оперативное:
А. У женщин репродуктивного возраста (при доброкачественных/пограничных опухолях):
Цель: сохранение фертильности:
Варианты операций:
Цистэктомия (вылущивание опухоли):
При небольших доброкачественных образованиях (например, текомах).
Обязательно гистологическое исследование во время операции (экспресс-биопсия).
Односторонняя аднексэктомия (удаление яичника с трубой):
При гранулезоклеточных опухолях (из-за риска малигнизации).
Если опухоль крупная или интраоперационно подозрительна на злокачественность.
Дополнительные манипуляции:
Биопсия контралатерального яичника – не обязательна, если нет видимых изменений.
Ревизия брюшной полости (исключение метастазов).
Б. У женщин в постменопаузе или при злокачественных формах:
Цель: радикальное удаление опухоли и профилактика рецидивов.
Варианты операций:
Радикальная гистерэктомия с двусторонней аднексэктомией и оментэктомией:
Стандарт при злокачественных гранулезоклеточных опухолях.
Удаляются: матка, шейка, оба яичника, трубы, сальник.
Лимфаденэктомия (удаление тазовых и парааортальных лимфоузлов):
Проводится при подозрении на метастазы (по данным МРТ/КТ).
Не всегда обязательна, так как лимфогенное метастазирование редко.
Особенности при разных типах опухолей:
А. Гранулезоклеточные опухоли (ГКО):
Часто рецидивируют (даже через 10–20 лет), поэтому требуется длительное наблюдение.
Химиотерапия – только при метастазах или неоперабельных формах.
Б. Текомы:
Обычно доброкачественные, но могут быть гормонально-активными.
Достаточно аднексэктомии, гистерэктомия – по показаниям (например, при гиперплазии эндометрия).
---------------------------------------------------------------------------------------------------------------------
Андробластомы – это группа гормонпродуцирующих маскулинизирующих опухолей, содержащих клетки Сертоли и Лейдига (хилюсные и стромальные клетки). Избыточная концентрация андрогенов угнетает функцию гипофиза, поэтому в организме снижается выработка эстрогенов.

Микроскопически андробластомы необычайно разнообразны. Они повторяют в несовершенной форме стадии тестикулярного развития и состоят из клеток Сертоли-Лейдига.
Макроскопически андробластомы имеют солидное строение. Узлы гладкие, без спаек, округлой или овальной формы, диаметром 2-18 см; на разрезе пестрые – оранжевые, серовато-желтые или красноватокоричневые.
Клиническая картина:
Андробластомы могут возникнуть у пациенток любого возраста, чаще - у женщин старше 20 лет (20-35), у детей развиваются редко.
Симптомы проявляются постепенно. На фоне общего здоровья возникают аменорея, бесплодие, уменьшаются молочные железы (дефеминизация), а затем появляются признаки омужествления – грубеет тембр голоса, появляется оволосение по мужскому типу, снижается либидо, уменьшается подкожная жировая клетчатка, возникает гипертрофия клитора, тело и лицо приобретают мужские черты.

Клинические проявления в большей мере зависят от возраста:
В детском возрасте раннее распознавание опухоли представляет большие трудности, так как симптомов дефеминизации при этом отметить не удается.
В репродуктивном периоде пациентка обращается к врачу, как правило, по поводу аменореи и бесплодия.
В период климактерия и постменопаузы признаки дефеминизации, которые в большинстве случаев принимают за возрастные изменения, редко беспокоят женщину.
Лишь при возникновении симптомов маскулинизации пациентки обращаются к врачу. Опухоль растет медленно, в течение многих лет, более раннее обращение к врачу связано с болями внизу живота.
Диагностика:
При гинекологическом исследовании выявляют одностороннюю, овальной формы и небольших размеров, плотную, подвижную, безболезненную опухоль, расположенную сбоку от матки.
Диагноз устанавливают на основании выраженной клинической картины, по результатам общего осмотра, данным гинекологического исследования, тестам функциональной диагностики. Определяют уровень половых гормонов (андрогенов), проводят ультразвуковое сканирование; при необходимости – лапароскопию с биопсией яичника.
Лечение:
Лечение оперативное:
При андробластоме у лиц репродуктивного возраста достаточно удалить опухоль в пределах здоровой ткани яичника.
Пациенткам старшего возраста показано удаление придатков пораженной стороны. При подозрении на злокачественность показана пангистерэктомия с резекцией сальника.
После удаления опухоли функции организма женщины восстанавливаются в такой же последовательности, в какой развивались симптомы заболевания, хотя огрубение голоса, увеличение клитора и гирсутизм могут сохраниться на всю жизнь. Облик женщины меняется очень быстро, восстанавливаются менструальная и репродуктивная функции. Прогноз в большинстве случаев благоприятный.
---------------------------------------------------------------------------------------------------------------------
Фибромы яичника встречаются редко и не проявляют гормональной активности. Развиваются из соединительной ткани (стромы яичника). По существу – это гормонально-неактивные текомы. Возникают в основном у пожилых женщин, у которых такая опухоль вызывает образование асцита, развитие гидроторакса и анемии (триада Мейтса). Фибромы чаше односторонние, различной величины.
Макроскопически они плотные, округлой или овальной формы на разрезе имеют волокнистое строение, перламутровый вид, содержат очаги обызвествления, отека, распада и кровоизлияний. На правой картинке размерами 9х3 см. Диаметром встречаются опухоли до 15 см. Случаев превращения фибромы яичника в саркому не выявлено = нет случаев озлокачествления.
В повседневной рутинной практике встречаются смешанные варианты стромальных опухолей, относящиеся к группе теком-фибром.
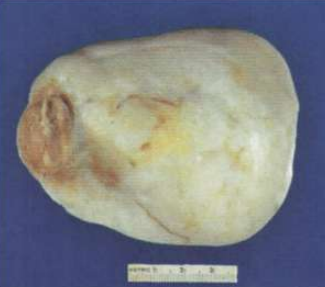

Клиническая картина: см. выше
Триада Мейтса: образование асцита, развитие гидроторакса и анемии.
Диагностика:
Фиброма яичника в течение длительного периода протекает бессимптомно и может быть обнаружена случайно при исследовании или операции по поводу другого заболевания. Постановка диагноза фибромы яичника возможна на основании имеющихся клинических проявлений, осмотра гинеколога с обязательным двуручным исследованием; лабораторной диагностики (общий анализ крови, онкомаркеры СА-125, НЕ 4); инструментальных методов (УЗИ, МРТ, КТ органов малого таза) и гистологического исследования ткани удаленной опухоли:
- При гинекологическом исследовании можно определить присутствие сбоку или сзади от матки образования, с ровной или узловатой поверхностью, плотной, иногда каменистой консистенции, подвижного и безболезненного;
- Диагностическое УЗИ с ЦДК выявляет округлое или овальное образование, имеющее четкие ровные контуры, преимущественно с однородным эхопозитивным строением, средней (пониженной) эхогенности, иногда с эхонегативными включениями. При ЦДК сосуды, как правило, не визуализируются, что определяет аваскулярность фибромы яичника. В диагностике фибромы яичника МРТ и КТ по чувствительности и специфичности равноценны УЗИ;
- Возможно проведение плевральной пункции и пункции брюшной полости с цитологическим исследованием полученного транссудата;
- Определяющим в диагностике фибромы яичника является гистологическое исследование ткани удаленной опухоли после выполнения диагностической лапароскопии.
Лечение:
Консервативное (медикаментозное) лечение фибромы яичника не проводится.
Обязательным является оперативное удаление опухоли: объём хирургического вмешательства и характер доступа определяются размером опухоли, возрастом больной, состоянием другого яичника и матки, имеющейся сопутствующей патологией.
У молодых женщин при небольшом размере фибромы яичника ограничиваются лапароскопическим удалением (вылущиванием) самой опухоли с сохранением менструальной и генеративной функций.
У женщин пременопаузального возраста целесообразна оофорэктомия или удаление придатков; при двухстороннем поражении яичников стараются оставить часть одного из них.
Лечение осложнений: гидроторакс/асцит (эвак. пункции) + анемия (ЭРИ масса).
