
- •1. Структура и организация гинекологической помощи в рф. Виды медицинской помощи пациенткам с гинекологическими заболеваниями.
- •Включает в себя:
- •Этапы оказания медицинской помощи:
- •Первичная медико-социальная помощь (мероприятия):
- •Профилактический медицинский прием:
- •Профилактический медицинский осмотр группы здоровья:
- •Дневной стационар:
- •Стационарная помощь
- •Первичная медико-санитарная помощь несовершеннолетним включает:
- •Группы диспансерного наблюдения:
- •Психологическое доабортное консультирование:
- •Искусственное прерывание беременности по желанию женщины:
- •Искусственное прерывание беременности по медицинским показаниям:
- •2. Методы инструментальной диагностики гинекологических заболеваний.
- •3. Методы лабораторной диагностики гинекологических заболеваний.
- •4. Периоды развития женского организма. Специальные методы гинекологического обследования девочек.
- •Внутриутробный период
- •Период новорожденности
- •Нейтральный период
- •Препубертатный период
- •Пубертатный период
- •Период половой зрелости
- •Менопауза
- •5. Анатомо-физиологические особенности половых органов девочки в различные возрастные периоды. Стадии развития вторичных половых признаков по Таннер.
- •Рост волос в подмышечной впадине (Ax):
- •Дополнительные методы обследования при подозрении на половую патологию у детей:
- •6. Преждевременное половое созревание. Этиология, клиника, диагностика, принципы терапии.
- •Степень полового развития Tanner 2 и более у девочек младше 9 лет - признак ппр!
- •Конституциональная форма ппр носит наследственный, семейный характер.
- •7. Задержка полового развития девочек. Этиология, клиника, диагностика, принципы терапии
- •8. Пороки развития половых органов. Классификация. Принципы диагностики и терапии.
- •Ещё одна, более понятная классификация:
- •9. Гематокольпос, гематометра у девочек. Этиология, клиника, диагностика и лечение.
- •10. Современные представления о регуляции менструального цикла. Характеристика нормального менструального цикла. Тесты функциональной диагностики.
- •Параматеры нормального Менструального цикла:
- •Регуляция Менструального цикла:
- •Циклические изменения в яичниках:
- •Циклические изменения в матке:
- •Циклические изменения в шейке матки и во влагалище:
- •Циклические изменения в молочных железах:
- •1) Цитологическое исследование влагалищных мазков (кольпоцитология):
- •2) Изучение свойств цервикальной слизи:
- •3) Определение базальной температуры (бт):
- •11. Аномальные маточные кровотечения репродуктивного и пременопаузального периодов. Патогенез, клиника, диагностика.
- •12. Аномальные маточные кровотечения периода полового созревания. Диагностика. Принципы терапии.
- •13. Олигоменорея. Классификация, методы исследования уровней поражения, принципы лечения.
- •14. Аменорея. Классификация. Методы исследования уровней поражения регуляции менструального цикла, принципы лечения.
- •15. Первичная аменорея. Классификация. Методы исследования, принципы Лечения.
- •Аменорея вследствие нарушения функции гонад
- •Аменорея обусловленная экстрагонадными причинами
- •16. Вторичная аменорея. Классификация. Методы исследования, принципы Лечения. (см. Подробнее вопросы 75-79 большого файла)
- •17. Дисменорея. Этиология, классификация методы исследования, дифференциальная диагностика, методы лечения девочек-подростков.
- •Первичная альгодисменорея
- •Вторичная альгодисменорея
- •18. Синдром поликистозных яичников. Клинические проявления заболевания. Фенотипы спя.
- •19. Методы диагностики и принципы лечения синдрома поликистозных яичников.
- •20. Воспалительные заболевания внутренних половых органов у женщин. Этиология, классификация, клиника и диагностика.
- •21. Острые воспалительные заболевания придатков матки. Этиология, клиника, диагностика. Принципы лечения больных с острыми воспалительными заболеваниями придатков матки.
- •22. Эндомиометрит. Этиология, клиника, диагностика, терапия.
- •23. Острый пельвиоперитонит. Этиология, клиника, диагностика, терапия.
- •24. Воспалительные заболевания наружных половых органов. Классификация. Методы обследования. Принципы терапии.
- •25. Заболевания вульвы и влагалища у девочек. Классификация, принципы терапии. Особенности течения воспалительных заболеваний половых органов у девочек.
- •26. Бактериальный вагиноз. Клиника, диагностика, лечение
- •27. Урогенитальный хламидиоз. Этиология, патогенез. Клиника, классификация, диагностика, основные принципы лечения.
- •28. Трихомониаз. Этиология, клиника, диагностика, лечение. Особенности у девочек.
- •У девочек:
- •29. Гонорея. Этиология. Классификация, диагностика. Особенности у девочек.
- •У девочек:
- •30. Острая восходящая гонорея. Клиника, дифференциальная диагностика. Принципы лечения. Критерии излеченности.
- •31. Хроническая гонорея. Клиника, диагностика. Принципы лечения. Критерии излеченности.
- •32. Туберкулез половых органов. Классификация, этиология, особенности течения, диагностика, лечение.
- •33. Внематочная беременность. Классификация, этиология. Клиника. Диагностика. Тактика ведения. Осложнения.
- •34. Внематочная беременность. Разрыв маточной трубы. Трубный аборт. Клиника. Диагностика, лечение.
- •35. Трубная беременность прогрессирующая. Клиника. Диагностика. Тактика ведения. Осложнения.
- •36. Классификация трофобластических опухолей. Критерии диагноза злокачественных трофобластических опухолей.
- •37. Трофобластическая болезнь: патогенез, классификация, клиника, лечение.
- •38. Пузырный занос. Патогенез, классификация, клиника, диагностика, лечение.
- •39. Герминогенные опухоли яичников. Дисгерминома яичника. Клиника, диагностика, лечение. Особенности течения и лечения ее у девочек.
- •40. Зрелая тератома яичника. Перекрут ножки опухоли. Клиника, диагностика, лечение. Понятие анатомической и хирургической ножки.
- •41. Опухолевидные образования яичников. Тактика ведения. Методы обследования девочек при подозрении на опухоль половых органов.
- •42. Кисты яичников. Классификация. Дифференциальная диагностика. Тактика ведения. См. Выше
- •43. Опухоли стромы полового тяжа. Клиника, диагностика, лечение. Особенности течения и лечения их у девочек.
- •44. Эпителиальные опухоли яичников. Простая серозная и папиллярная цистаденомы. Диагностика и лечение.
- •45. Миома матки. Классификация. Этиология. Клиника. Методы диагностики. Принципы ведения.
- •1. Лабораторные исследования:
- •2. Медикаментозная подготовка
- •47. Показания к оперативному лечению миомы матки. Виды операций.
- •1. Лабораторные исследования:
- •2. Медикаментозная подготовка
- •49. Вторичный и метастатический рак яичников. Диагностика, тактика ведения.
- •50. Перекрут ножки опухоли яичника. Клиника, диагностика, лечение.
- •51. Апоплексия яичника. Клиника. Дифференциальная диагностика., лечение. Особенности течения у девочек.
- •52. «Острый живот» в гинекологии. Этиология. Методы диагностики. Дифференциальная диагностика. Особенности «острого живота» у девочек.
- •53. Эндометриоз. Определение понятия. Теории возникновения эндометриоза. Классификация. Современные методы диагностики.
- •54. Клиника генитального эндометриоза. Современные методы диагностики и принципы лечения генитального эндометриоза.
- •2. Физикальное обследование
- •3. Инструментальная диагностика
- •55. Аденомиоз. Клиника, диагностика и лечение.
- •56. Клиника экстрагенитального эндометриоза (пупка, послеоперационного рубца и других органов).
- •1. Эндометриоз пупка
- •2. Эндометриоз послеоперационного рубца
- •3. Эндометриоз других органов
- •57. Хирургические и консервативные методы терапии эндометриоза. Реабилитация больных.
- •1. Медикаментозная поддержка
- •2. Физиотерапия
- •3. Диета и питание
- •59. Предрак эндометрия. Этиология, классификация, клиника, Диагностика и лечение.
- •60. Рак эндометрия. Клиника, диагностика, стадии распространения, Лечение.
- •61. Фоновые состояния шейки матки. Диагностика, терапия.
- •!Вирус папилломы человека (впч) (99,7%):
- •Факторы риска развития патологии шейки матки:
- •Ниже мелким шрифтом подробно будут описаны фоновые и предраковые заболевания: фоновые заболевания шейки матки:
- •Предраковые заболевания шейки матки:
- •62. Предрак шейки матки. Этиология, клиника, диагностика, лечение. См. Вопрос №61
- •63. Методы диагностики заболеваний шейки матки. Кольпоскопия диагностике патологии шейки матки.
- •64. Рак шейки матки. Этиология, классификация. Клиника, диагностика, лечение и профилактика.
- •65. Оказание неотложной помощи при кровотечении из пораженной раком шейки матки. Профилактика рака шейки матки.
- •66. Бесплодный брак. Алгоритм и методы обследования супружеской пары. Вспомогательные репродуктивные технологии.
- •67. Современные методы контрацепции. Классификация. Подростковая контрацепция.
- •Традиционные методы контрацепции:
- •1. Механические методы:
- •3. Ритмические методы:
- •Современные средства контрацепции:
- •68. Внутриматочная контрацепция. Виды, показания и противопоказания.
- •69. Гормональные методы контрацепции. Классификация. Преимущества и недостатки.
- •70. Современные методы искусственного прерывания беременности.
- •Ранние сроки (до 12 недель (периода имплантации) включительно):
- •Поздние сроки (с 12 недели (момента имплантации) и до 21 недели:
- •71. Медикаментозное прерывание беременности: особенности, показания противопоказания, осложнения.
33. Внематочная беременность. Классификация, этиология. Клиника. Диагностика. Тактика ведения. Осложнения.
Беременность, при которой оплодотворенная яйцеклетка имплантируется и развивается вне полости матки, называется внематочной, или эктопической.
Классификация:
Классификация эктопической беременности основана на особенностях локализации плодного яйца. Наиболее частое место патологической имплантации – маточные трубы (98-99%), реже беременность развивается на яичнике (0,1-0,7%), брюшине (0,3-0,4%), между связками матки (0,1%), в рудиментарном роге матки (0,1-0,9%), в шейке матки (0,1-0,4%)
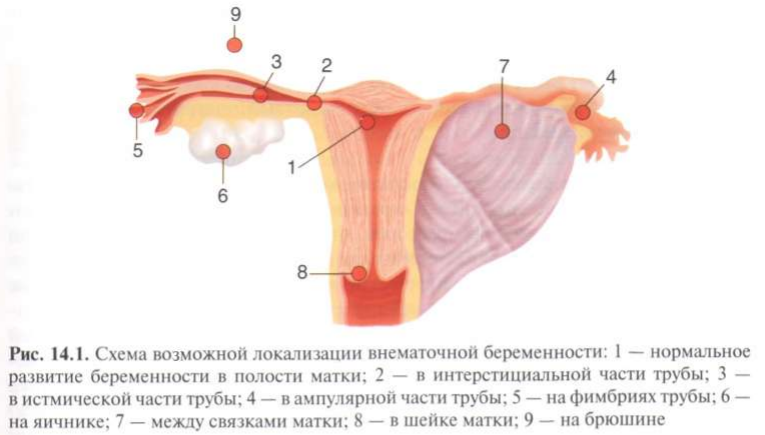
Этиология:
Причины, ведущие к внематочной беременности, многообразны: воспалительные заболевания придатков матки, нарушение сократительной деятельности маточных труб, половой инфантилизм, эндокринные расстройства, повышенная активность трофобласта и т.д.
Клиническая картина:
До прерывания внематочная беременность развивается без специфических симптомов и называется прогрессирующей эктопической беременностью. Проявления её мало чем отличаются от симптомов нормально развивающейся маточной беременности. Это одно из обстоятельств обязательного максимально раннего посещения врача при подозрении на беременность.
При развивающейся эктопической беременности в организме женщины возникают те же изменения, что и при нормальной маточной беременности: задержка менструации, нагрубание молочных желез, цианоз слизистой оболочки влагалища и шейки матки, иногда явления раннего токсикоза. При редких формах внематочной беременности, когда она развивается до большого срока (брюшная, межсвязочная), могут возникать повторные боли внизу живота при движениях плода.
Прерывание внематочной беременности всегда имеет яркую манифестацию и происходит внезапно «среди полного здоровья».
При наружном разрыве плодовместилища после кратковременной задержки менструации внезапно возникает острая, чрезвычайно интенсивная боль в животе. Вслед за этим развивается общая слабость, иногда кратковременная потеря сознания. Боль носит резкий приступообразный характер, особенно в одной из подвздошных областей, иррадиирует в прямую кишку, поясницу или нижние конечности. Появляется френикус-симптом (иррадиация болей в ключицу). Боль при разрыве трубы обусловлена не только ее механическим повреждением, но и раздражением брюшины кровью, излившейся из поврежденных сосудов. Мочеиспускание обычно задерживается, появляются позывы на дефекацию, иногда понос.
При физикальном обследовании выявляют гипотензию, тахикардию, тахипноэ. Язык влажный, не обложен. Температура тела нормальная. Живот несколько вздут, мягкий, резко болезненный, особенно в нижних отделах на стороне поражения, симптомы раздражения брюшины положительные. При перкуссии выявляют притупление в отлогих местах.
Диагностика:
Клиническая картина: среди симптомов выделяют задержку менструации, сомнительные и вероятные признаки беременности, боли внизу живота, мажущие выделения из половых путей, картину «острого живота».
~ Сомнительные признаки беременности: перемена вкусовых и обонятельных ощущений, изменение аппетита, а также объективные признаки в виде изменений со стороны нервной системы (раздражительность, сонливость, вегетативные реакции), появления пигментации на лице, по белой линии живота, на сосках и в околососковой области, тошнота, рвота по утрам и др.
~ Вероятные признаки беременности: прекращение менструаций; увеличение молочных желез и выделение из них при надавливании молозива, разрыхление и цианоз преддверия влагалища и шейки матки (признак Скробанского); увеличение и изменения матки.
~ Достоверные признаки беременности: ультразвуковые. При использовании трансвагинального датчика визуализация плодного яйца в полости матки возможна уже при двух -трехдневной задержке менструаций при регулярном менструальном цикле, т.е. в 4-5 недель акушерского срока беременности. В 5 недель беременности начинает определяться сердечная деятельность плода. Движение плода, его пальпируемые части.
Гинекологическое исследование позволяет выявить цианоз слизистой оболочки влагалища и шейки матки, темные скудные кровяные выделения из цервикального канала. При двуручном исследовании шейка матки размягчена, цервикальный канал сомкнут, тракции за шейку болезненны. Тело матки размягчено, увеличение его меньше, чем должно быть в соответствии со сроком задержки менструации.
При бимануальном исследовании обнаруживаются чрезмерная подвижность увеличенной, размягченной матки (симптом «плавающей матки»), резкая болезненность при смещении шейки матки.
В анализах крови снижение гемоглобина, картина гипохромной анемии, сдвиг Лц формулы влево, повышение СОЭ.
Определение -ХГЧ: биохимический маркер беременности.
При нормально протекающей беременности каждые 48 часов -ХГЧ повышается более чем в 2 раза. Незначительный прирост отмечается при неразвивающейся беременности. Снижение или недостаточный рост маркера и отсутствие плодного яйца в полости матки имеет место при внематочной беременности. Высокие цифры -ХГЧ (более 1000 МЕ/л) при отсутствии плодного яйца в полости матки на УЗИ органов малого таза свидетельствуют о ВБ (внематочной беременности).
Пункция брюшной полости через задний свод влагалища, получают темную не сворачивающуюся кровь с мелкими сгустками и ворсинами хориона
Трансвагинальное УЗИ: характеризуется отсутствием плодного яйца в полости матки, эктопически расположенным плодным яйцом, образованием в области придатков матки, свободной жидкостью в брюшной полости, признаками гравидарной трансформации эндометрия. Признаки на УЗИ: образование в области придатков (эктопическое плодное яйцо, гематосальпинкс, перитубарная гематома). При интерстициальной локализации отмечаются деформированные контуры матки, выбухающий угол матки с плодным яйцом, окруженный миометрием.
Гистологическое исследование соскоба выявляет децидуальные превращения с.о. матки без ворсин хориона
Лапароскопия самый точный метод.

Лечение:
1) операция;
2) борьба с кровотечением, шоком и кровопотерей;
3) ведение послеоперационного периода;
4) реабилитация репродуктивной функции.
Основным методом лечения является хирургическое лечение:
радикальное (тубэктомия, удаление плодовместилища);
органосохраняющее (туботомия, удаление плодного яйца).
Наиболее предпочтительным является лапароскопический доступ. При наличии геморрагического шока целесообразен лапаротомный доступ для более быстрой остановки кровотечения. Геморрагический шок 2-ой и выше степени является противопоказанием к проведению лапароскопии, что связано с наложением пневмоперитонеума и снижением возврата крови к сердцу в условиях гиповолемии.
Трубная беременность: при наличии здоровой контрлатеральной трубы предпочтительно выполнение тубэктомии. Туботомия возможна при небольшом размере плодного яйца, целостности стенки трубы, необходимости сохранения репродуктивной функции. Однако пациентка должна быть проинформирована о дальнейшем повышенном риске повторной ВБ (внематочной беременности) в сохраненной трубе. При локализации плодного яйца в ампулярном отделе выполняют его выдавливание («milking») с последующим контролем -ХГЧ в динамике. При интерстициальной локализации выполняется иссечение угла матки в сочетании с тубэктомией лапароскопическим или лапаротомным доступом, также возможна гистеротомия с удалением плодовместилища под дальнейшим контролем -ХГЧ
