
- •1. Структура и организация гинекологической помощи в рф. Виды медицинской помощи пациенткам с гинекологическими заболеваниями.
- •Включает в себя:
- •Этапы оказания медицинской помощи:
- •Первичная медико-социальная помощь (мероприятия):
- •Профилактический медицинский прием:
- •Профилактический медицинский осмотр группы здоровья:
- •Дневной стационар:
- •Стационарная помощь
- •Первичная медико-санитарная помощь несовершеннолетним включает:
- •Группы диспансерного наблюдения:
- •Психологическое доабортное консультирование:
- •Искусственное прерывание беременности по желанию женщины:
- •Искусственное прерывание беременности по медицинским показаниям:
- •2. Методы инструментальной диагностики гинекологических заболеваний.
- •3. Методы лабораторной диагностики гинекологических заболеваний.
- •4. Периоды развития женского организма. Специальные методы гинекологического обследования девочек.
- •Внутриутробный период
- •Период новорожденности
- •Нейтральный период
- •Препубертатный период
- •Пубертатный период
- •Период половой зрелости
- •Менопауза
- •5. Анатомо-физиологические особенности половых органов девочки в различные возрастные периоды. Стадии развития вторичных половых признаков по Таннер.
- •Рост волос в подмышечной впадине (Ax):
- •Дополнительные методы обследования при подозрении на половую патологию у детей:
- •6. Преждевременное половое созревание. Этиология, клиника, диагностика, принципы терапии.
- •Степень полового развития Tanner 2 и более у девочек младше 9 лет - признак ппр!
- •Конституциональная форма ппр носит наследственный, семейный характер.
- •7. Задержка полового развития девочек. Этиология, клиника, диагностика, принципы терапии
- •8. Пороки развития половых органов. Классификация. Принципы диагностики и терапии.
- •Ещё одна, более понятная классификация:
- •9. Гематокольпос, гематометра у девочек. Этиология, клиника, диагностика и лечение.
- •10. Современные представления о регуляции менструального цикла. Характеристика нормального менструального цикла. Тесты функциональной диагностики.
- •Параматеры нормального Менструального цикла:
- •Регуляция Менструального цикла:
- •Циклические изменения в яичниках:
- •Циклические изменения в матке:
- •Циклические изменения в шейке матки и во влагалище:
- •Циклические изменения в молочных железах:
- •1) Цитологическое исследование влагалищных мазков (кольпоцитология):
- •2) Изучение свойств цервикальной слизи:
- •3) Определение базальной температуры (бт):
- •11. Аномальные маточные кровотечения репродуктивного и пременопаузального периодов. Патогенез, клиника, диагностика.
- •12. Аномальные маточные кровотечения периода полового созревания. Диагностика. Принципы терапии.
- •13. Олигоменорея. Классификация, методы исследования уровней поражения, принципы лечения.
- •14. Аменорея. Классификация. Методы исследования уровней поражения регуляции менструального цикла, принципы лечения.
- •15. Первичная аменорея. Классификация. Методы исследования, принципы Лечения.
- •Аменорея вследствие нарушения функции гонад
- •Аменорея обусловленная экстрагонадными причинами
- •16. Вторичная аменорея. Классификация. Методы исследования, принципы Лечения. (см. Подробнее вопросы 75-79 большого файла)
- •17. Дисменорея. Этиология, классификация методы исследования, дифференциальная диагностика, методы лечения девочек-подростков.
- •Первичная альгодисменорея
- •Вторичная альгодисменорея
- •18. Синдром поликистозных яичников. Клинические проявления заболевания. Фенотипы спя.
- •19. Методы диагностики и принципы лечения синдрома поликистозных яичников.
- •20. Воспалительные заболевания внутренних половых органов у женщин. Этиология, классификация, клиника и диагностика.
- •21. Острые воспалительные заболевания придатков матки. Этиология, клиника, диагностика. Принципы лечения больных с острыми воспалительными заболеваниями придатков матки.
- •22. Эндомиометрит. Этиология, клиника, диагностика, терапия.
- •23. Острый пельвиоперитонит. Этиология, клиника, диагностика, терапия.
- •24. Воспалительные заболевания наружных половых органов. Классификация. Методы обследования. Принципы терапии.
- •25. Заболевания вульвы и влагалища у девочек. Классификация, принципы терапии. Особенности течения воспалительных заболеваний половых органов у девочек.
- •26. Бактериальный вагиноз. Клиника, диагностика, лечение
- •27. Урогенитальный хламидиоз. Этиология, патогенез. Клиника, классификация, диагностика, основные принципы лечения.
- •28. Трихомониаз. Этиология, клиника, диагностика, лечение. Особенности у девочек.
- •У девочек:
- •29. Гонорея. Этиология. Классификация, диагностика. Особенности у девочек.
- •У девочек:
- •30. Острая восходящая гонорея. Клиника, дифференциальная диагностика. Принципы лечения. Критерии излеченности.
- •31. Хроническая гонорея. Клиника, диагностика. Принципы лечения. Критерии излеченности.
- •32. Туберкулез половых органов. Классификация, этиология, особенности течения, диагностика, лечение.
- •33. Внематочная беременность. Классификация, этиология. Клиника. Диагностика. Тактика ведения. Осложнения.
- •34. Внематочная беременность. Разрыв маточной трубы. Трубный аборт. Клиника. Диагностика, лечение.
- •35. Трубная беременность прогрессирующая. Клиника. Диагностика. Тактика ведения. Осложнения.
- •36. Классификация трофобластических опухолей. Критерии диагноза злокачественных трофобластических опухолей.
- •37. Трофобластическая болезнь: патогенез, классификация, клиника, лечение.
- •38. Пузырный занос. Патогенез, классификация, клиника, диагностика, лечение.
- •39. Герминогенные опухоли яичников. Дисгерминома яичника. Клиника, диагностика, лечение. Особенности течения и лечения ее у девочек.
- •40. Зрелая тератома яичника. Перекрут ножки опухоли. Клиника, диагностика, лечение. Понятие анатомической и хирургической ножки.
- •41. Опухолевидные образования яичников. Тактика ведения. Методы обследования девочек при подозрении на опухоль половых органов.
- •42. Кисты яичников. Классификация. Дифференциальная диагностика. Тактика ведения. См. Выше
- •43. Опухоли стромы полового тяжа. Клиника, диагностика, лечение. Особенности течения и лечения их у девочек.
- •44. Эпителиальные опухоли яичников. Простая серозная и папиллярная цистаденомы. Диагностика и лечение.
- •45. Миома матки. Классификация. Этиология. Клиника. Методы диагностики. Принципы ведения.
- •1. Лабораторные исследования:
- •2. Медикаментозная подготовка
- •47. Показания к оперативному лечению миомы матки. Виды операций.
- •1. Лабораторные исследования:
- •2. Медикаментозная подготовка
- •49. Вторичный и метастатический рак яичников. Диагностика, тактика ведения.
- •50. Перекрут ножки опухоли яичника. Клиника, диагностика, лечение.
- •51. Апоплексия яичника. Клиника. Дифференциальная диагностика., лечение. Особенности течения у девочек.
- •52. «Острый живот» в гинекологии. Этиология. Методы диагностики. Дифференциальная диагностика. Особенности «острого живота» у девочек.
- •53. Эндометриоз. Определение понятия. Теории возникновения эндометриоза. Классификация. Современные методы диагностики.
- •54. Клиника генитального эндометриоза. Современные методы диагностики и принципы лечения генитального эндометриоза.
- •2. Физикальное обследование
- •3. Инструментальная диагностика
- •55. Аденомиоз. Клиника, диагностика и лечение.
- •56. Клиника экстрагенитального эндометриоза (пупка, послеоперационного рубца и других органов).
- •1. Эндометриоз пупка
- •2. Эндометриоз послеоперационного рубца
- •3. Эндометриоз других органов
- •57. Хирургические и консервативные методы терапии эндометриоза. Реабилитация больных.
- •1. Медикаментозная поддержка
- •2. Физиотерапия
- •3. Диета и питание
- •59. Предрак эндометрия. Этиология, классификация, клиника, Диагностика и лечение.
- •60. Рак эндометрия. Клиника, диагностика, стадии распространения, Лечение.
- •61. Фоновые состояния шейки матки. Диагностика, терапия.
- •!Вирус папилломы человека (впч) (99,7%):
- •Факторы риска развития патологии шейки матки:
- •Ниже мелким шрифтом подробно будут описаны фоновые и предраковые заболевания: фоновые заболевания шейки матки:
- •Предраковые заболевания шейки матки:
- •62. Предрак шейки матки. Этиология, клиника, диагностика, лечение. См. Вопрос №61
- •63. Методы диагностики заболеваний шейки матки. Кольпоскопия диагностике патологии шейки матки.
- •64. Рак шейки матки. Этиология, классификация. Клиника, диагностика, лечение и профилактика.
- •65. Оказание неотложной помощи при кровотечении из пораженной раком шейки матки. Профилактика рака шейки матки.
- •66. Бесплодный брак. Алгоритм и методы обследования супружеской пары. Вспомогательные репродуктивные технологии.
- •67. Современные методы контрацепции. Классификация. Подростковая контрацепция.
- •Традиционные методы контрацепции:
- •1. Механические методы:
- •3. Ритмические методы:
- •Современные средства контрацепции:
- •68. Внутриматочная контрацепция. Виды, показания и противопоказания.
- •69. Гормональные методы контрацепции. Классификация. Преимущества и недостатки.
- •70. Современные методы искусственного прерывания беременности.
- •Ранние сроки (до 12 недель (периода имплантации) включительно):
- •Поздние сроки (с 12 недели (момента имплантации) и до 21 недели:
- •71. Медикаментозное прерывание беременности: особенности, показания противопоказания, осложнения.
3) Определение базальной температуры (бт):
 Тест
основан на гипертермическом влиянии
прогестерона на терморегулирующий
центр гипоталамуса. Измеряют ректальную
температуру. Нормальная ректальная
температура имеет две хорошо различимые
фазы: фазу относительной гипотермии
(36,3-36,8°) после менструации и фазу
относительной гипертермии (37-37,4°) во II
половине менструального цикла, что
соответствует функции желтого тела.
Тест
основан на гипертермическом влиянии
прогестерона на терморегулирующий
центр гипоталамуса. Измеряют ректальную
температуру. Нормальная ректальная
температура имеет две хорошо различимые
фазы: фазу относительной гипотермии
(36,3-36,8°) после менструации и фазу
относительной гипертермии (37-37,4°) во II
половине менструального цикла, что
соответствует функции желтого тела.


11. Аномальные маточные кровотечения репродуктивного и пременопаузального периодов. Патогенез, клиника, диагностика.
Определение:
Аномальное маточное кровотечение (АМК) - кровотечения чрезмерные по длительности (более 8 дней), объему кровопотери (более 80 мл), частоте (менее 24 дней или более 38 дней) и/или регулярности (вариабельность цикла> 9 дней).
Обильное менструальное кровотечение (ОМК) - это чрезмерная менструальная кровопотеря, которая оказывает негативное влияние на физическое, социальное, эмоциональное и/или материальное благополучие женщины (меноррагии).
Межменструальное кровотечение (ММК) - нерегулярное кровотечение в межменструальном периоде (метроррагии).
* Устаревшие термины "меноррагия", "метроррагия", "гиперменорея", "гипоменорея", "менометрорагия", "дисфункциональное маточное кровотечение" заменены на АМК, ОМК и ММК.
Классификация:
в зависимости от периода жизни:
АМК ювенильного периода (12-17 лет)
АМК репродуктивного периода (18-45 лет)
АМК пременопаузального периода (45-55 лет)
в зависимости от функциональных и морфологических изменений в яичниках:
овуляторные маточные кровотечения (20%);
ановуляторные маточные кровотечения (80%).
Факторы риска: • неблагоприятное течение перинатального периода; • психоэмоциональные стрессы • умственное и физическое перенапряжение; • черепно-мозговая травма; • алиментарные факторы; • аборты; • хронические воспалительные заболевания половых органов; • болезни эндокринных желез и нейроэндокринные синдромы; прием нейролептических препаратов; • интоксикации, профессиональные вредности; • чрезмерная инсоляция; • неблагоприятные экологические факторы.
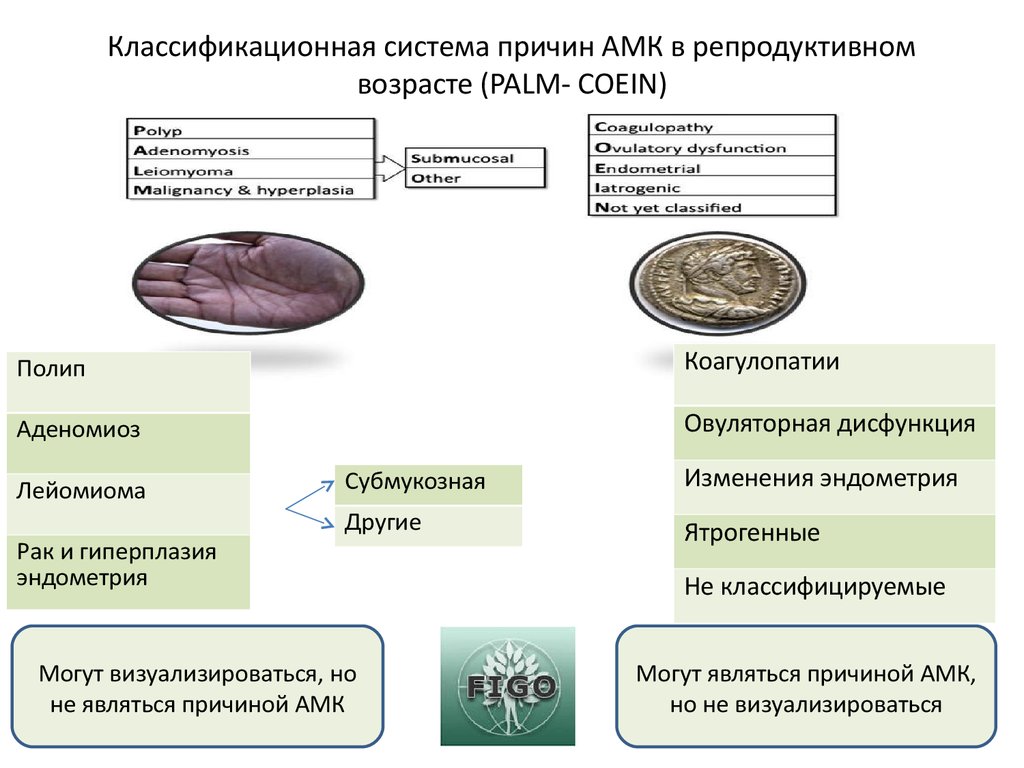 Этиология:
Этиология:
Патогенез:
АМК репродуктивного периода чаще происходит на фоне ановуляции, обусловленной персистенцией фолликулов с избыточной продукцией эстрогенов.
АМК перименопаузального периода обусловлены инволюционными нарушениями гипоталамо-гипофизарно-яичниковой системы, изменениями циклического выделения гонадотропинов, созревания фолликулов и их гормональной функции, проявляющейся лютеиновой недостаточностью, переходящей в ановуляцию (персистенция фолликулов).
Подробнее про патогенез ановуляторных АМК репродуктивного периода:
 При
АМК в репродуктивном возрасте в яичниках
чаще происходит персистенция
фолликула с избыточной продукцией
эстрогенов. Поскольку овуляция не
происходит и желтое тело не образуется,
возникает абсолютная
гиперэстрогения. Фолликул, достигнув
зрелости, не претерпевает дальнейших
физиологических превращений, продолжая
выделять эстрогены.
При
АМК в репродуктивном возрасте в яичниках
чаще происходит персистенция
фолликула с избыточной продукцией
эстрогенов. Поскольку овуляция не
происходит и желтое тело не образуется,
возникает абсолютная
гиперэстрогения. Фолликул, достигнув
зрелости, не претерпевает дальнейших
физиологических превращений, продолжая
выделять эстрогены.
Реже ановуляторные кровотечения возникают на фоне атрезии фолликула: при атрезии эстрагенов мало, но в связи с ановуляцией отсутствуют желтое тело и выделение прогестерона, что приводит к состоянию относительной гиперэстогении.
Гиперэстрогения приводит к резкому утолщению эндометрия, сосудистая система которого не в состоянии обеспечить должного питания всех слоев. В результате этого возникает некроз слизистой оболочки, тромбоз сосудов, отсутствует разграничение на функциональный и базальные слои.
Последующее снижение концентрации эстрогенов в крови вызывает не полное, а частичное отторжение эндометрия с кровотечением. Заживление данного участка сопровождается отторжением другого, что способствует продолжительному кровотечению. Интенсивность и продолжительность кровотечения во многом зависят от состояния местного гемостаза.
Патогенез овуляторных АМК (обычно обусловлены персистенцией желтого тела, которая чаще наблюдается в возрасте старше 30 лет) репродуктивного периода:
Варианты:
Укорочение фолликулярной фазы, обусловленное нарушением функции гипофиза и неправильной стимуляцией яичников. Патологическая кровопотеря происходит в связи с отсутствием необходимой степени пролиферации эндометрия в І фазу цикла.
Укорочение (недостаточность) лютеиновой фазы. Длительность кровотечения объясняется сниженным образованием прогестерона яичниками и неполноценной секреторной фазой в эндометрии.
Удлинение лютеиновой фазы (персистенция желтого тела), при которой АМК обусловлено длительным релаксирующим воздействием прогестерона на миометрий, что выражается секреторными преобразованиями в эндометрии.
Овуляторные межменструальные кровотечения, возникающие в связи с резким понижением концентрации эстрогенов сразу после овуляции и нарушением чувствительности к ним рецепторов эндометрия.
Клиническая картина:
Ановуляторные кровотечения возникают, как правило, после задержки очередной менструации на 1,5-6 мес, могут протекать по типу метроррагии или менометроррагии и обычно сопровождаются анемией.
При ювенильных маточных кровотечениях (атрезия фолликулов) кровотечение длительное, но менее обильное, чем при АМК репродуктивного и пременопаузального периодов (персистенция фолликулов), когда кровотечение более обильное, но менее продолжительное.
АМК вследствие персистенции желтого тела - менструация, наступающая в срок или после небольшой задержки. С каждым новым циклом она становится все продолжительнее и обильнее, превращаясь в менометроррагию, длящуюся до 1-1,5 мес.
Диагностика:
Диагностический поиск направлен на решение трех основных задач:
уточнение источника кровотечения (маточное или нематочное);
определение причины кровотечения (органическое или дисфункциональное, связанное или не связанное с беременностью);
 уточнение
характера кровотечения (овуляторное
или ановуляторное).
уточнение
характера кровотечения (овуляторное
или ановуляторное).
На 1-м этапе после клинических методов (изучение анамнеза, объективный общий и гинекологический осмотр) проводится гистероскопия (имеет как диагностическую, так и гемостатическую цель) с раздельным диагностическим выскабливанием и морфологическим исследованием соскобов (гиперплазия эндометрия и отсутствие стадии секреции).
В последующем, после остановки кровотечения, показаны:
ОАК, коагулограмма для оценки анемии и состояния свертывающей системы крови;
определение уровня В-субъединицы ХГЧ для исключения беременности;
ферритин с целью уточнения причины кровотечения и диагностики анемии;
обследование по тестам функциональной диагностики (измерение базальной температуры, симптом "зрачка" симптом натяжения цервикальной слизи, подсчет КПИ);
УЗИ (трансвагинальное и трансабдоминальное).
АМК пременопаузального периода часто рецидивируют и сопровождаются нейроэндокринными нарушениями. При гинекологическом исследовании следует обратить внимание на соответствие возраста женщины и изменений половых органов, исключить органическую патологию половых органов, гормонопродуцирующие опухоли яичников.
Лечение:
Гормональный гемостаз (если выскабливание было не более 3 мес назад) - монофазные КОК.
Гормонотерапия с учетом состояния эндометрия, характера нарушений функции яичников и уровня эстрогенов крови
При гиперэстрогении (персистенции фолликула) лечение проводят во 2-ю фазу менструального цикла гестагенами (прогестерон, норэтистерон, дидрогестерон, утрожестан) в течение 3-4 циклов.
При гипоэстрогении (атрезии фолликулов) показана циклическая терапия эстрогенами и гестагенами в течение 3-4 циклов,
Витаминотерапия (в 1-ю фазу - фолиевая кислота, во 2-ю - аскорбиновая кислота) и препараты железа (поскольку АМК ведут к анемизации больных)
Противовоспалительная терапия.
Пациенткам моложе 50 лет можно назначать терапию по схеме с сохранением регулярных менструальных циклов: гестагены во 2-ю фазу цикла - с 16-го по 25-й день цикла или с 5-го по 25-й день цикла.
Лечение пациенток старше 50 лет направлено на подавление функции яичников.
