
- •1. Анатомия органов малого таза женщины.
- •2. Кровоснабжение женских половых органов.
- •3. Связочный аппарат матки и придатков.
- •4. Опущение и выпадение (пролапс) матки и влагалища. Причины, клиника, варианты лечения, профилактика.
- •5. Нормальный менструальный цикл и его регуляция.
- •Параматеры нормального Менструального цикла:
- •Регуляция Менструального цикла:
- •6. Менструальный цикл и его регуляция. Репродуктивная система (пять уровней регуляции). См. Вопрос №5
- •7. Циклические изменения в яичниках, матке, влагалище на протяжении менструального цикла у женщин репродуктивного периода.
- •Циклические изменения в яичниках:
- •Циклические изменения в матке:
- •Циклические изменения в шейке матки и во влагалище:
- •Циклические изменения в молочных железах:
- •8. Физиология и патология периода пре- и постменопаузы. Диагностика, принципы лечения.
- •Ранние симптомы климактерия:
- •Средневременные симптомы климактерия:
- •Поздневременные симптомы климактерия:
- •Принципы лечения климактерических нарушений:
- •9. Тесты функциональной диагностики.
- •1) Цитологическое исследование влагалищных мазков (кольпоцитология):
- •2) Изучение свойств цервикальной слизи:
- •3) Определение базальной температуры (бт):
- •10. Диагностика гинекологических заболеваний при помощи ультразвукового исследования, допплерографии, гидросонографии.
- •11. Рентгенологические методы исследования в гинекологии.
- •12. Эндоскопические методы исследования в гинекологии: лапароскопия, гистероскопия.
- •13. Предоперационное обследование и подготовка гинекологических больных (лапаротомический, лапароскопический доступы).
- •14. Гистероскопия. Диагностическое выскабливание цервикального канала и стенок полости матки. Роль в диагностике гинекологических заболеваний. Гистероскопия – см. Вопрос №12.
- •15. Кольпоскопия в диагностике патологии шейки матки.
- •16. Физические и природные факторы в лечении гинекологических больных.
- •II. Естественные (природные) факторы:
- •18. Нейроэндокринные синдромы (послеродовой гипопитуитаризм, гиперпролактинемия).
- •Верхняя граница нормопролактинемии у женщин - 25 нг/мл (500 ме/л).
- •19. Нейроэндокринный климактерический синдром. Принципы коррекции.
- •20. Синдром поликистозных яичников. Формы. Клиника, диагностика, принципы лечения.
- •См. Вопрос №22
- •2. Физикальное обследование
- •3. Инструментальная диагностика
- •1. Лабораторные исследования:
- •2. Медикаментозная подготовка
- •3. Подготовка к операции
- •4. Психологическая подготовка
- •5. Выбор метода хирургического лечения
- •!Вирус папилломы человека (впч) (99,7%):
- •Факторы риска развития патологии шейки матки:
- •Ниже мелким шрифтом подробно будут описаны фоновые и предраковые заболевания: фоновые заболевания шейки матки:
- •Предраковые заболевания шейки матки:
- •См. Вопрос №42.
- •См. Вопрос №42
- •Таким образом, если в вопросе написано «опухоли яичников», то говорить об «опухолевидных образованиях яичников», наверное, всё же не стоит.
- •1. Нормальные компоненты яичников:
- •2. Эмбриональные остатки и дистопии:
- •Легкая форма:
- •! По типу трубного аборта прерывается беременность в ампулярном отделе !
- •Ранние сроки (до 12 недель (периода имплантации) включительно):
- •Поздние сроки (с 12 недели (момента имплантации) и до 21 недели:
- •См. Вопрос №73
- •Маточная форма аменореи
- •Болезнь Иценко - Кушинга
- •Нервная анорексия
- •Синдром Шиена (послеродовый гипопитуитаризм)
- •Синдром преждевременного истощения яичников
- •Синдром резистентных яичников
- •Синдром Шерешевского-Тернера см. Вопрос №94
- •См. Вопрос №78
- •Первичная альгодисменорея
- •Вторичная альгодисменорея
- •VIII. Порядок оказания медицинской помощи несовершеннолетним с гинекологическими заболеваниями
- •Про шкалу Таннер в вопросе ниже:
- •Рост волос в подмышечной впадине (Ax):
- •Дополнительные методы обследования при подозрении на половую патологию у детей:
- •Внутриутробный период
- •Период новорожденности
- •Нейтральный период
- •Про препубертатный и пубертатный периоды см. Вопрос №87
- •Степень полового развития Tanner 2 и более у девочек младше 9 лет - признак ппр!
- •Препубертатный период
- •Пубертатный период
- •Период половой зрелости
- •Степень полового развития Tanner 2 и более у девочек младше 9 лет - признак ппр!
- •Конституциональная форма ппр носит наследственный, семейный характер.
- •Степень полового развития Tanner 2 и более у девочек младше 9 лет - признак ппр! Конституциональная форма ппр носит наследственный, семейный характер.
- •Степень полового развития Tanner 2 и более у девочек младше 9 лет - признак ппр!
- •Степень полового развития Tanner 2 и более у девочек младше 9 лет – признак ппр!
- •См. Вопрос №93
- •Гормональная контрацепция
- •Методы экстренной контрацепции
- •См. Вопрос №80
- •См. Вопрос №80
- •Занятия в центре подготовки к родам с 20 недель беременности до родов.
- •Использование современных перинатальных технологий.
- •Гормональные изменения
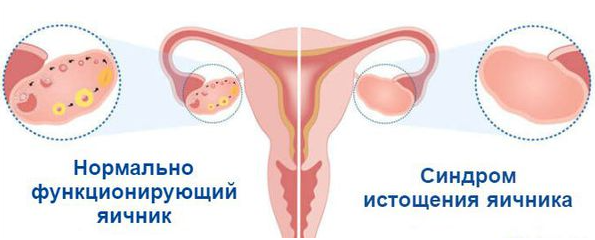
Синдром преждевременного истощения яичников
«преждевременная менопауза», «гипергонадотропная аменорея», «гипергонадотропный гипогонадизм», «преждевременный климакс».
Синдром истощения яичников – преждевременное прекращение функции яичников у женщин младше 40 лет, ранее имевших нормальную менструальную и репродуктивную функцию. Проявляется вторичной аменореей, бесплодием, вегетососудистыми нарушениями.
! В литературе принято разделять «синдром резистентных яичников», при котором возможно спонтанное восстановление овуляции, и «синдром истощенных яичников» — при необратимом прекращении их функции.
Этиология:
Среди гипотез, объясняющих этиологию синдрома истощения яичников, выделяют теории хромосомных аномалий (синдром Тернера, генные мутации), аутоиммунных расстройств (аутоиммунный гипотиреоз) и воздействия ятрогенных факторов (после субтотальной резекции яичников по поводу цистаденомы, эндометриоидных кист яичников).
 Данные
нарушения обусловливают формирование
яичников с врожденным дефицитом
фолликулярного аппарата, пре- и
постпубертатную деструкцию зародышевых
клеток, нарушения гипоталамической
регуляции.
Данные
нарушения обусловливают формирование
яичников с врожденным дефицитом
фолликулярного аппарата, пре- и
постпубертатную деструкцию зародышевых
клеток, нарушения гипоталамической
регуляции.
Клиническая картина:
Вторичная аменорея
На фоне аменореи прогрессируют атрофические процессы в молочных железах и половых органах.
Прекращается не только менструальная, но и гормональная функция яичников по типу кастрации;

!!При своевременном климактерии изменяется чувствительность гипоталамогипофизарной системы к стероидным гормонам при снижении чувствительности оставшихся фолликулов к гонадотропинам. Так, например, назначение гонадотропина в период ранней постменопаузы может привести к восстановлению менструаций и даже овуляций. При синдроме истощенных яичников фолликулярный аппарат практически отсутствует, поэтому на стимуляцию яичники не отвечают.
Вегетативно-сосудистые проявления: приливы, потливость, слабость, головные боли, что часто нарушает трудоспособность.
Ожирение для таких женщин не характерно.
Диагностика:
Гормоны:
содержание гонадотропинов, особенно ФСГ - ↑ (в 2-х тестах с интервалом 4–6 недель)
концентрация эстрадиола - ↓↓
Трансвагинальная эхография - уменьшенные яичники, в которых отсутствуют фолликулы, матка меньше нормы, эндометрий линейный.
Дополнительно используют лапароскопию с биопсией яичниковой ткани (фолликулы не обнаруживаются)
Лечение:
Направлено на профилактику и терапию эстрогендефицитных состояний: вегетативно- сосудистых нарушений, урогенитальных расстройств, остеопороза и сердечно-сосудистых заболеваний.
Назначают ЗГТ препаратами натуральных эстрогенов до возраста естественной менопаузы.
Синдром резистентных яичников
Первичная яичниковая недостаточность
Основная причина синдрома резистентных яичников – поражение рецепторного аппарата фолликулов, рефрактерность к действию гонадотропинов. Процесс предположительно носит аутоиммунный характер (АТ к рецепторам ФСГ в яичниках).
Высокая частота развития синдрома встречается у пациенток с хроническими воспалительными и аутоиммунными заболеваниями (галактоземия, туберкулез, хронические сальпингоофориты, тяжелые вирусные инфекции, актиномикоз, саркоидоз, миастения и др.).
Клиническая картина:
Синдром резистентных яичников отличает отсутствие специфической клинической симптоматики - женщины предъявляют жалобы на бесплодие и аменорею, иногда сочетающуюся с редкими «приливами» жара к голове.

Диагностика:
Диагностическое значение имеет гормональное исследование с применением функциональных проб. Отличительная черта синдрома резистентных яичников - снижение концентрации эстрадиола и повышение уровня гонадотропинов (особенно ФСГ) в периферической крови.
Содержание пролактина обычно в пределах референсных значений.
Проба с гестагенами и кломифеном - отрицательная. Проба с эстрогенами и гестагенами всегда положительная, что свидетельствует о сочетании яичниковой недостаточности и функционально активного эндометрия.
Гинекологический осмотр, данные УЗИ и допплерометрического исследования не выявляют значительных отклонений от нормы.
Дополнительные методы исследования (лапароскопия, биопсия яичников) свидетельствуют о макро- и микроскопически неизмененных яичниках.
Лечение:
ЗГТ (фемостон 1/5) с целью профилактики эстрогендефицитных состояний и нормализации менструального цикла, а также для подавления секреции гонадотропинов.
