
- •Детские болезни
- •Сравнительная таблица патологий
- •7. Болезнь Вильсона-Коновалова. Этиология, патогенез, клиника, диагностика, лечение
- •Физикальное обследование
- •Лабораторная диагностика
- •Методы исследования функции внешнего дыхания
- •Патогенез
- •Исходный вегетативный тонус
- •Патогенез
- •Развитие и предполагаемые причины системной красной волчанки
- •Клиническая картина системной красной волчанки
- •Диагностика системной красной волчанки
- •Лечение системной красной волчанки
- •Системная склеродермия
- •Причины системной склеродермии
- •Классификация системной склеродермии
- •Симптомы системной склеродермии
- •Диагностика системной склеродермии
- •Лечение и прогноз системной склеродермии
- •Классификация дерматомиозитов
- •Симптомы дерматомиозита
- •Диагностика дерматомиозита
- •Лечение дерматомиозита
- •Прогноз и профилактика дерматомиозита
Исходный вегетативный тонус
Самый распространенный метод - использование интегральных таблиц Вейна, в которых перечислен набор симптомов характерных для симпатикотонии и ваготонии. Таблица N 1.
У здорового ребенка не должно быть более 4 признаков характерных для ваготонии и не более 2 симпатикотонических признаков - эйтония.
Если преобладают симптомы ваго- или симпатикотонии - это характеризует соответствующий исходного вегетативного тонуса.
КИГ(кардиоинтервало-графия) представляет собой последовательный ряд 100 кардиоциклов, записанных в одном из ЭКГ-отведении. Анализ КИГ чаще проводится во втором стандартном отведении. С помощью циркуля или линейки измеряют интервалы R - R, записывая их в статистический ряд. Затем рассчитывают следующие показатели: высчитывается Мода, АМо - амплитуда моды - число значений интервалов, соответствующих Мо, ДХ - вариационный размах - разница между максимальным и ми- нимальным значениями длительности интервала R - R. Затем расчитывается Индекс напряженности:
![]() ИН
меньше 30 характерен для ваготонии. 30 -
90 - эйтонии, больше 90 - симпатикотонии.
ИН
меньше 30 характерен для ваготонии. 30 -
90 - эйтонии, больше 90 - симпатикотонии.
Клиноортостатическая проба (КОП) — это экспериментальное выявление реакции организма на переход из горизонтального в вертикальное положение и поддержание этого положения

Симпатико-адреналовые кризы чаще возникают у людей, у которых преобладает влияние симпатического отдела вегетативной нервной системы над парасимпатическим. При кризе у них появляются беспокойство, возбуждение, чувство тревоги, переходящее в страх, неприятные ощущения в области сердца, головы, тахикардия (учащенный пульс), затем повышается давление, возникает озноб, холодеют руки и ноги.
Вагоинсулярные кризы появляются преимущественно у больных с ваготонией (преобладанием тонуса парасимпатического отдела вегетативной нервной системы над симпатическим). Кризы начинаются с общей слабости, головокружения, тошноты, нехватки воздуха, замирания в области сердца. Пульс становится реже, снижается артериальное давление, резко увеличивается потливость, перистальтика кишечника. Состояние несколько улучшается при горизонтальном положении тела. Иногда на пике криза возможно появление рвоты, которая, однако, не приносит облегчения.
 Могут
применяться вагусные пробы
Могут
применяться вагусные пробы

26.Артериальная гипертония (АГ). Первичные и вторичные (нефрогенные, церебральные, сосудистые, эндокринные и другие) артериальные гипертонии: патогенез, клиника, диагностика, дифференциальная диагностика. Лечение, группы антигипертензивных препаратов. Прогноз.
Артериальная гипертензия определяется как состояние, при котором средний уровень САД и/или ДАД, рассчитанный на основании трех отдельных измерений ≥ значения 95-го процентиля кривой распределения АД в популяции для соответствующего возраста, пола и роста у детей до 16 лет.
В 16 лет и старше артериальная гипертензия определяется при повышении систолического АД ≥ 140 мм рт.ст. и/или диастолического артериального давления ≥ 90 мм рт.ст. Артериальное давление должно ежегодно измеряться у детей и подростков ≥3 лет
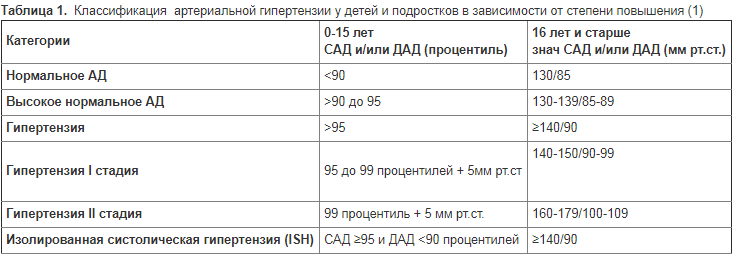
В зависимости от этиологии АГ может быть первичной (эссенциальной) или вторичной (симптоматической). •Первичная или эссенциальная АГ — самостоятельное заболевание, при котором основным клиническим симптомом является повышенное САД и/или ДАД с неустановленными причинами. •Вторичная или симптоматическая АГ — повышение АД, обусловленное известными причинами — наличием патологических процессов в различных органах и системах. Среди детей наиболее часто встречается вторичная или симптоматическая АГ.

Семейный анамнез
Гипертензия
Кардиоваскулярные и цереброваскулярные заболевания
Сахарный диабет
Дислипидемии
Ожирение
Наследственные заболевания почек (поликистоз почек)
Наследственные эндокринные заболевания (феохромоцитома, альдостеронизм, множественные эндокринные неоплазии типа II, болезнь фон Гиппеля — Линдау (цереброретинальный ангиоматоз))
Синдромы, связанные с гипертензией (неофиброматоз)



Патогенез АГ при поражении почек связан с уменьшением количества функционирующих нефронов, потерей почечной паренхимы, приводящими к уменьшению фильтрующей поверхности почек и задержке жидкости и натрия. Это сопровождается увеличением объема циркулирующей крови и увеличением внутриклеточного содержания натрия.
Кроме того, нарушение почечного кровотока приводит к возбуждению юкстагломерулярного аппарата почек и активации системы ренин-ангеотензин-альдостерон (РАА). В результате склероза интерстиция мозгового слоя почек нарушается баланс между прессорной и депрессорной системами почек, спазмируются периферические артериолы и повышается периферическое сосудистое сопротивление.
Патогенез при коарктации аорты: АГ вначале обусловлена преимущественно механическим препятствием оттоку крови на уровне перешейка аорты и уменьшением вместимости эластической «аортальной компрессионной камеры». Но позже повышение АД связано уже со снижением перфузионного давления в почечных сосудах, активацией ренин-ангиотензин-альдостероновой системы, а также изменением сосудистой стенки и повышением ОПС.
Феохромоцитома: Адренергический эффект катехоламинов (преимущественно за счет действия на α2— и β1 – адренорецепторы), особенно норадреналина, приводит к выраженной периферической вазоконстрикции, увеличению частоты и силы сердечных сокращений.
Гиперальдостеронемия приводит к избыточному выделению почками ионов калия, задержке ионов натрия и воды и, как следствие, увеличение объема циркулирующей крови и сердечного выброса. В результате развивается объемзависимая АГ, а увеличение концентрации натрия в цитоплазме клеток стенок сосудов повышает чувствительность α-рецепторов артериол к воздействию вазопрессивных веществ и стимулов.
Синдром (болезнь) Кушинга (эндогенный гиперкортицизм) – заболевание, характеризующееся гиперпродукцией кортизола в результате усиленной стимуляции коры надпочечников. Гиперпродукция кортизола вызывает увеличение концентрации в крови ангиотензима II, а также чувствительности адренорецепторов сосудов к воздействию катехоламинов, увеличивает задержку натрия, выведение ионов калия и умеренно повышает вязкость крови.

Лечение:
Все дети с высоким-нормальным АД или гипертензией нуждаются в проведении немедикаментозной терапии (диета, физическая активность, фитотерапия седативной направленности, физиотерапия (электросон), водные процедуры (лечебные ванны и души), и т.д.)
Немедикаментозную терапию следует продолжать и после начала медикаментозной терапии
Медикаментозное лечение - следует начинать при наличии симптомной гипертензии (наличии клинических проявлений), гипертензивного поражения органов-мишеней, вторичной гипертензии или сахарного диабета типа 1, типа 2.

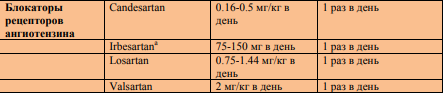
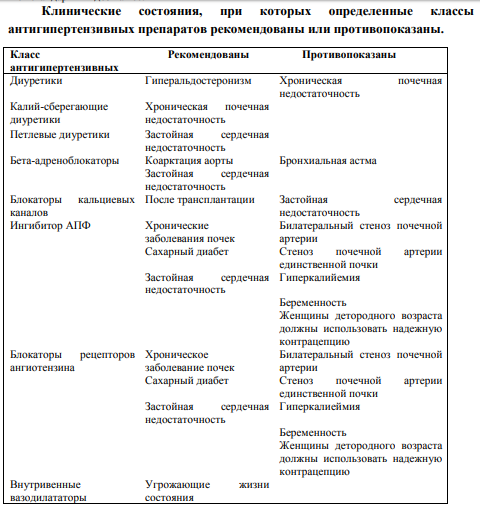
В качестве препаратов первого выбора рекомендованы блокаторы ренин-ангиотензиновой системы. По-крайней мере, 50% детей нуждаются в комбинированной терапии.


Наблюдение 1 раз в 6 месяцев
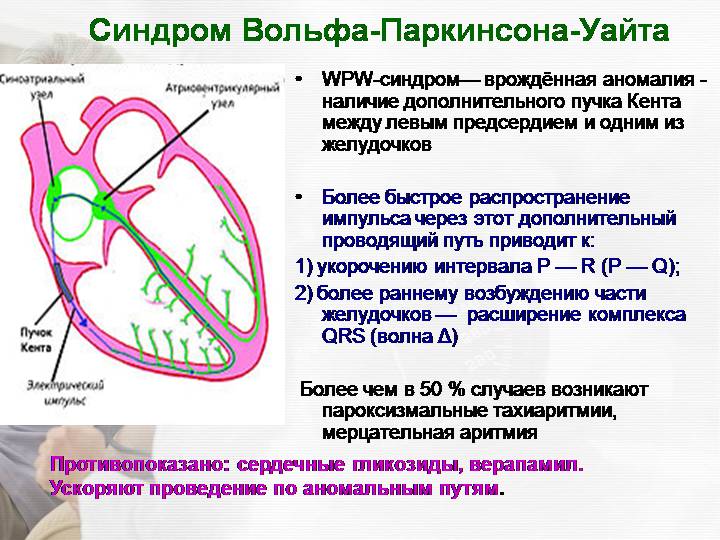
27.Нарушения сердечного ритма и проводимости: синусовые тахи-, брадиаритмии, блокады (синоатриальная и атриовентрикулярная), феномен Вольфа-Паркинсона-Уайта, экстрасистолии, пароксизмальная тахикардия. Механизмы возникновения аритмий и нарушений проводимости. Возможные причины, разрешающие факторы. Клинические проявления жизнеугрожающих аритмий. Диагностика. Лечение. Прогноз. Неотложная помощь при жизнеугрожающих аритмиях. Основные пути профилактики нарушений ритма и проводимости.
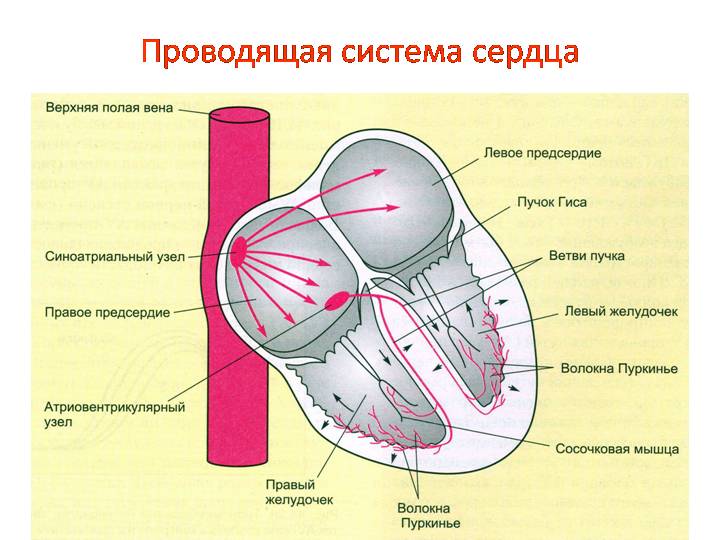
http://wdoctor.ru/pediatriya/narusheniya-ritma-i-provodimosti-serdtsa-u-detej-vidy-aritmij-i-tahikardij.html

ЭИТ - дефибрилляция
28.Неревматические миокардиты. Эпидемиология. Этиология. Патогенез. Предрасполагающие факторы. Морфологические признаки. Классификация. Клиника. Возрастные особенности клиники и течения. Недостаточность кровообращения – клиника, классификация по Белоконь Н. А. Лабораторноинструментальная диагностика неревматических кардитов. Дифференциальный диагноз приобретѐнных и врожденных кардитов, дифференциальный диагноз неревматических кардитов и кардиомиопатий. Лечение неревматических кардитов. Лечение недостаточности кровообращения. Осложнения.
Миокардит — это воспалительное поражение миокарда инфекционной, токсико-инфекционной, инфекционно-аллергической, аутоиммунной или токсической этиологии.
Миокардит может быть как самостоятельным патологическим процессом, так и сопутствовать инфекционным или системным заболеваниям, таким как дифтерия, корь, системные васкулиты, болезни соединительной ткани, инфекционный эндокардит и др.

Причиной миокардита может стать любое инфекционное заболевание вирусной, бактериальной, грибковой, риккетсиозной, паразитарной, смешанной этиологии и токсическое воздействие, включая лекарственное, химическое, а также ионизирующее излучение
