
5 курс / Акушерство и гинекология / Акушерство. 2021 год
.pdf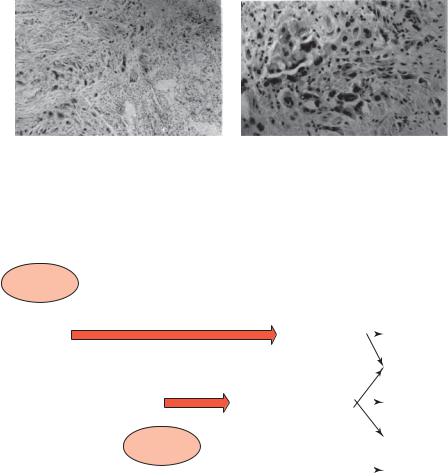
682 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
а б
Рис. 22.2. Плацентарное ложе при анемии тяжелой степени: а — активная инвазия МГК и VCT в эндометрии и миометрии, окраска гематоксилином и эозином, ×150; б — отсутствие второй волны инвазии в миометриальном сегменте, появление единичных МГК, окраска гематоксилином и эозином, ×300 (МГК — многоядерные гигантские клетки, VCT — villous cytotrophoblast)
|
|
|
|
|
|
Гипоксия тканей, дефицит белка |
|
|
|
|
|
|
|
||||||
I |
|
|
|
|
и железосодержащих ферментов |
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
триместр |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Структурные |
|
|
|
|
|
|
Нарушение |
|
|
|
|
|
|
|
|
||||
|
|
Поверхностная |
|
|
развития ворсин |
|
Нарушение I волны |
|
|
|
|||||||||
и функциональные |
|
|
|
|
|
Гибель эмбриона |
|||||||||||||
|
имплантация |
|
|
хориона, |
|
|
инвазии |
|
|
||||||||||
изменения |
|
|
|
|
|
|
|
|
|
||||||||||
|
|
|
плодного яйца |
|
|
гипоплазия |
|
|
цитотрофобласта |
|
|
|
|||||||
эндометрия |
|
|
|
|
|
|
|
плаценты |
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Прерывание |
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
беременности |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ангиопатия спиральных |
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
Нарушение II волны |
|
|
|
ФПН, ЗРП, |
||||||||||
|
|
и маточно-плацентарных |
|
|
|
||||||||||||||
|
|
|
|
инвазии цитотрофобласта |
|
|
|
гипоксия плода |
|||||||||||
|
|
|
|
|
артерий |
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
II и III |
|
|
|
|
|
|
|
|
|
|
Преждевременные |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
роды |
|||
|
|
|
|
|
|
триместры |
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
Иммунная недостаточность |
|
|
|
|
Инфекционные |
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
осложнения |
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис. 22.3. Патогенез осложнений гестации при анемии
•сердцебиение (palpitations);
•одышка (shortness of breath);
•обмороки (fainting);
•вялость (lethargy); бессонница (insomnia).
Жалобы, характерные для железодефицитной анемии (но не обязатель-
ные), следующие:
•извращение вкуса (pica chlorotica);
•активное выпадение волос (hair loss) и ломкость ногтей (brittle nails);
•затрудненное прохождение пищи по пищеводу (дисфагия);
•недержание мочи (urine incontinence);
•бледность и сухость (pallor and dryness) кожи и слизистых оболочек;
•голубые склеры;


684 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
Лабораторные и инструментальные методы. Важным методом в диагностике и определении тактики ведения беременных с анемией являются лабораторные исследования и прежде всего клинический анализ крови.
Основа диагностики железодефицитной анемии — изолированное снижение гемоглобина в общем анализе крови. Критерии диагноза — снижение гемоглобина в общем анализе крови (менее 110 г/л), снижение ферритина сыворотки (менее 30 мг/дл). Может быть выявлено уменьшение среднего объема эритроцита, среднего содержания гемоглобина в эритроците (микроцитоз).
Признаки железодефицитной анемии при клиническом анализе крови (клинические рекомендации «Кровосберегающие технологии в акушерской практике», Москва, 2014):
•снижение цветового показателя (color index), который отражает содержание гемоглобина в эритроците и представляет собой расчетную величину;
•снижение среднего объема эритроцитов (mean corpuscular volume, норма — 80–95 фл);
•снижение содержания гемоглобина в эритроците (норма — 27–31 пг);
•снижение количества ретикулоцитов.
Исследуют также:
•уровень железа в сыворотке крови —содержание железа в сыворотке крови снижено (норма — 12–25 мкмоль/л);
•общую железосвязывающую способность сыворотки крови (the total iron binding capacity of serum). Разница между показателями общей железосвязывающей способности сыворотки крови и сывороточного железа [serum
(molecular) iron] отражает латентную железосвязывающую способность
(latent iron-binding capacity, норма — 30–85 мкмоль/л);
•ферритин в сыворотке крови (ferritin in blood serum) — белковый железосодержащий комплекс, одна из форм хранения железа в тканях, его снижение — специфичный лабораторный признак дефицита железа (норма — 12–300 мкг/л);
•трансферрин (transferrin, норма — 23–45 мкмоль/л);
•коэффициент насыщение трансферрина железом (transferrin saturation with iron, норма — 16–45%).
NB! Новая стратегия в диагностике железодефицитной анемии — определение индекса соотношения растворимого рецептора трансферрина к ферритину.
Наличие железодефицитной анемии при гипохромной анемии подтверждают:
•снижением содержания сывороточного железа (менее 12–25 мкмоль/л);
•повышением общей железосвязывающей способности сыворотки крови (более 30–85 мкмоль/л);
•снижением концентрации ферритина в сыворотке крови (менее 15–150 мкг/л);

686 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
Немедикаментозное лечение включает адекватную диету, богатую железом и белками. Однако нормализовать уровень гемоглобина в крови с помощью одной диеты достаточно сложно, так как из пищи всасывается небольшой процент железа (из мяса — 20%, из растительных продуктов — 0,2%). Для восполнения дефицита белка рекомендуют лечебное белковое питание (therapeutic protein diet).
Лечение следует начинать с перорального приема ЛС, оно должно быть длительным — до восполнения запасов железа (концентрация ферритина более 50 мкг/л).
Медикаментозное лечение направлено:
•на купирование анемии (восстановление нормального уровня гемоглобина);
•восстановление запасов железа в организме (терапия насыщения);
•сохранение нормального уровня всех фондов железа(поддерживающая терапия).
Для лечения легкой формы заболевания суточная доза железа составляет 50–60 мг, а для лечения выраженной анемии — 100–120 мг. Препараты железа принимают в сочетании с аскорбиновой и фолиевой кислотой.
Показания к парентеральному введению препаратов железа:
•непереносимость пероральных препаратов железа;
•нарушение всасывания железа;
•язвенная болезнь желудка и двенадцатиперстной кишки в период обострения;
•тяжелая анемия и жизненная необходимость быстрого восполнения дефицита железа.
Длительность лечения препаратами для парентерального и перорального введения одинаковая.
Во время беременности для лечения допустимо использование рекомбинантного человеческого эритропоэтина в комбинации с парентеральным введением препаратов железа при тяжелой и умеренной анемии. Такой способ терапии является альтернативой гемотрансфузии или в случае резистентной анемии, когда терапия только препаратами железа абсолютно безрезультатна.
Госпитализация необходима для осуществления гемотрансфузий пациенткам с анемией, когда концентрация гемоглобина менее 70 г/л и признаками кардиоваскулярной нестабильности вследствие анемии для углубленного гематологического и общеклинического исследования.
22.1.1.11.Лечение осложнений гестации Treatment of gestational complications
Лечение осуществляет акушер-гинеколог совместно с терапевтом. Акушер контролирует наличие признаков невынашивания и недонашивания беременности и ранних признаков ФПН, ЗРП.
Особое внимание уделяют профилактике кровотечений в последовом и раннем послеродовом периодах (введение утеротонических средств). Частота
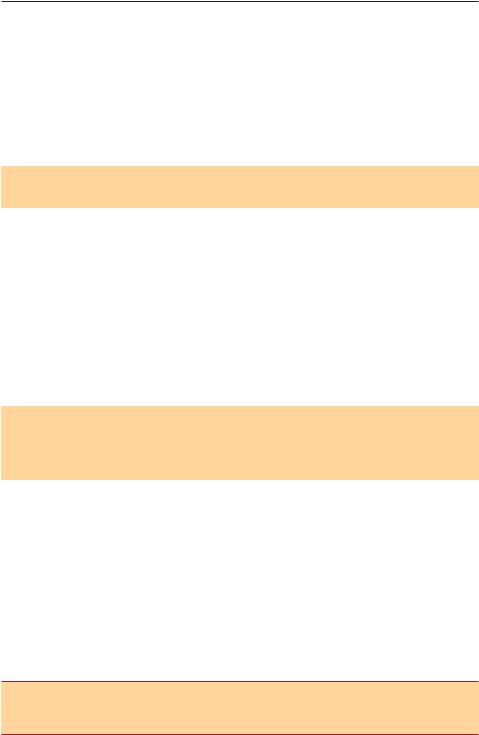

688 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
|
|
Суммарная потребность в железе в течение беременности, родов и периода лактации — 1100–1300 мг (300 мг — плоду).
Осложнения беременности при анемии:
преждевременное прерывание беременности;
ФПН;
хроническая гипоксия;
ЗРП.
Осложнения в последовом и раннем послеродовом периодах — кровотечения.
Лечение: диетотерапия (при дефиците белка — белковое лечебное питание), препараты железа.
Лечение прекращают после восстановления запасов железа. Содержание ферритина — основной показатель эффективности терапии.
22.1.2.Идиопатическая тромбоцитопеническая пурпура Idiopathic thrombocytopenic purpura
Идиопатическая тромбоцитопеническая пурпура — аутоиммунное заболевание, обусловленное образованием антитромбоцитарных антител (antiplatelet antibody) и/или циркулирующих иммунных комплексов (circulating immune complexes), которые воздействуют на мембранные гликопротеиновые структуры тромбоцитов и вызывают их разрушение клетками ретикулоэндотелиальной системы.
Код по МКБ-10 (International Classification of Diseases)
– D69.3 Идиопатическая тромбоцитопеническая пурпура.
22.1.2.1.Эпидемиология Epidemiology
Точных данных о частоте идиопатической тромбоцитопенической пурпуры при беременности нет. Беременность в большинстве случаев не вызывает ухудшения состояния женщин. Обострение идиопатической тромбоцитопенической пурпуры в связи с беременностью возникает примерно у каждой третьей женщины.
22.1.2.2.Классификация Classification
По течению выделяют:
•острые формы (продолжающиеся менее 6 мес);
•хронические формы с:
–редкими рецидивами;
–частыми рецидивами;
–непрерывно рецидивирующим течением.
Убеременных превалирует хроническая форма идиопатической тромбоцитопенической пурпуры (80–90%), острую форму отмечают у 8%.
Глава 22. Беременность, роды и послеродовой период... |
689 |
По характеру течения болезни выделяют:
•обострение (криз);
•клиническую компенсацию (отсутствие проявлений геморрагического синдрома при сохраняющейся тромбоцитопении);
•клинико-гематологическую ремиссию.
22.1.2.3.Этиология и патогенез Etiology and Pathogenesis
Этиология болезни неизвестна. Предполагают сочетанное воздействие факторов окружающей среды (стресс, фотосенсибилизация, радиация, нерациональное питание и др.), генетических и гормональных факторов. Возможно, пусковым механизмом служит активация вирусов.
Для идиопатической тромбоцитопенической пурпуры характерна повышенная деструкция тромбоцитов вследствие образования антител к их мембранным антигенам. Такие тромбоциты удаляются из крови макрофагами селезенки. Основные симптомы болезни — тромбоцитопения, укорочение жизненного цикла тромбоцитов, нормальное или увеличенное количество мегакариоцитов в костном мозге и отсутствие спленомегалии.
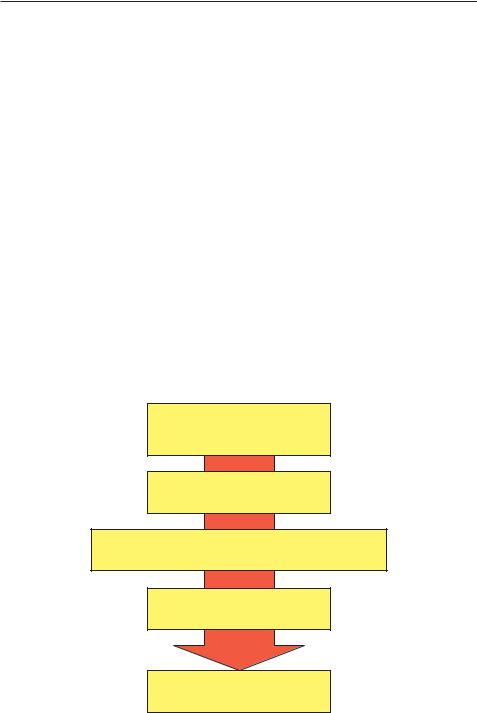
В основе патогенеза — тромбоцитопения и связанное с ней уменьшение тромбоцитарных компонентов в свертывающей системе крови. Тромбоциты принимают участие во всех фазах гемостатического процесса. На тромбоцитах могут адсорбироваться плазменные факторы свертывания и фибринолиза. Кроме того, они секретируют эндогенные продукты, активно участвующие в процессе гемостаза (рис. 22.4).
Образование АТ
кмембранным АГ эритроцитов
Повреждение тромбоцитов
Удаление поврежденных тромбоцитов селезенкой
Тромбоцитопения
Гипокоагуляция
Рис. 22.4. Основные звенья патогенеза идиопатической тромбоцитопенической пурпуры
690 |
Chapter 22. Pregnancy, labor and postpartum period in women... |
При тромбоцитарной недостаточности микроциркуляторная кровоточивость возникает вследствие повышенной ломкости мелких сосудов, а также в результате выхода эритроцитов из сосудистого русла через капилляры. Кровоточивость появляется при снижении количества тромбоцитов до 5×104 в 1 мкл.
22.1.2.4.Клиническая картина Clinical features
У беременных идиопатическая тромбоцитопеническая пурпура чаще имеет хроническое течение с постепенным началом, длительным рецидивирующим процессом и относительной устойчивостью к большинству методов лечения.
Основной симптом заболевания — внезапное появление геморрагического синдрома по микроциркуляторному типу на фоне полного здоровья:
•кожные геморрагии (петехии, пурпура, экхимозы);
•слизистые геморрагии;
•кровотечения из слизистых оболочек (носовые и десневые кровотечения, из лунки удаленного зуба, маточные, реже — мелена, гематурия).
При физикальном исследовании других признаков заболевания не выявляют (интоксикация, увеличение печени, селезенки, лимфатических узлов).
Ухудшение течения заболевания возникает только у 27% больных беременных.
На частоту обострений влияют:
•стадия болезни на момент зачатия;
•степень тяжести заболевания.
Обострения сопровождаются разнообразными проявлениями геморрагического синдрома: множественная петехиально-синячковая кожная сыпь, кровоизлияния на слизистых оболочках носа, десен, глазных яблок, кровотечения — носовые, желудочные, кишечные и из мочеполового тракта. Возможны субарахноидальные кровоизлияния (2%).
Обострение и ухудшение течения идиопатической тромбоцитопенической пурпуры возникают чаще в первой половине беременности и через 1–2 мес после родов или аборта. Рецидив заболевания, возможно, связан с выработкой антитромбоцитарных антител селезенкой плода. В большинстве случаев в гестационном периоде опасных кровотечений не возникает.
22.1.2.5.Диагностика Diagnostics
При сборе анамнеза обращают внимание на периодические носовые и десневые кровотечения, обильные менструации, появление на коже и слизистых оболочках петехиальной сыпи, небольших синяков, возникающих после легкого надавливания (наложение манжетки, пальпация органов и др.).
Физикальное исследование. Кровоизлияния располагаются на коже конечностей, особенно ног, на животе, груди и на других участках тела. Печень и селезенка не увеличиваются.

Глава 22. Беременность, роды и послеродовой период... |
691 |
Лабораторные исследования. В клиническом анализе крови выявляют тромбоцитопению различной степени тяжести: в период обострения уровень тромбоцитов колеблется в пределах 10–30 тыс./мкл, в 40% определяют единичные тромбоциты. При гемостазиологическом исследовании выявляют структурную и хронометрическую гипокоагуляцию.
Инструментальные исследования. Пункция костного мозга (в пунктате — увеличение количества мегакариоцитов).
22.1.2.6.Дифференциальная диагностика Differential diagnostics
Дифференциальную диагностику проводят в условиях стационара со следующими заболеваниями:
•симптоматические формы тромбоцитопений, которые обусловлены воздействием ЛС (диуретики, антибиотики), инфекционными процессами (сепсис), аллергией;
•другие заболевания крови (острый лейкоз, мегабластная анемия).
Всем беременным с выраженными изменениями в показателях крови показаны консультации терапевта и гематолога.
22.1.2.7.Осложнения гестации Gestational complications
Осложнения гестации возникают при обострении хронической рецидивирующей формы заболевания и встречаются в 2–3 раза чаще, чем в популяции:
•ПЭ (34%);
•самопроизвольные выкидыши (14%);
•ФПН (29%);
•ПОНРП и кровотечения в последовом и раннем послеродовом периодах (4,5%). Кровотечения сразу после родов возникают из разрывов, а не из плацентарной площадки (сокращенная матка останавливает кровотечение).
Роды часто осложняются слабостью родовой деятельности и гипоксией плода (25%).
У новорожденного выявляют признаки гипоксии, задержку роста, синдром нарушения ранней адаптации, неонатальную тромбоцитопению, вызванную трансплацентарной передачей антитромбоцитарных антител от матери к плоду во время беременности. Чаще новорожденные погибают из-за глубокой недоношенности и внутричерепных кровоизлияний.
Беременность у большинства пациенток заканчивается рождением здоровых детей.
22.1.2.8.Патогенез осложнений гестации Pathogenesis gestational complications
Уменьшение количества тромбоцитов приводит к изменению микроциркуляции, геморрагическому диатезу, гипоксии органов и тканей, в том числе в матке и плаценте. Осложнения возникают вследствие циркуляторной гипоксии и кровоизлияний в плаценту и стенку матки. Геморрагический
