
5 курс / Акушерство и гинекология / Акушерство. 2021 год
.pdf
562 |
|
Chapter 18. Hаemorrhage in obstetrics |
|
Таблица 18.3. Алгоритм введения утеротоников |
|
||
|
|
|
|
Особенности |
Утеротоник (по приоритету) |
||
применения |
окситоцин |
метилэргометрин |
простагландины |
Начальная доза и |
5 ЕД внутривенно |
0,2 мг внутримы- |
Мизопростол 800– |
способ введения |
(медленно) |
шечно или внутри- |
1000 мкг per rectum |
|
|
венно (медленно) |
однократно |
Повторные дозы |
Карбетоцин♠ |
0,2 мг внутримы- |
|
(при отсутствии |
100 мкг однократно |
шечно каждые |
|
кровотечения) |
или 20 ЕД оксито- |
15 мин |
|
|
цина внутривенно- |
|
|
|
кап. в 500 мл рас- |
|
|
|
твора со скоростью |
|
|
|
60 кап./мин |
|
|
Максимальная |
Не более 3 л жид- |
5 доз (1 мг) |
|
доза |
кости, содержащей |
|
|
|
окситоцин |
|
|
Противопоказа- |
– |
Преэклампсия, АГ, |
|
ния, предупре- |
|
болезни сердца |
|
ждения |
|
|
|
Иногда приходится дополнительно накладывать швы на круглые маточные связки, прекращая доступ крови и по их артериям. Развивается ишемия миометрия, способствующая повышению тонуса матки.
NB! Если объем кровопотери составляет более 1500 мл и/или развилось коагулопатическое кровотечение, в первую очередь показана перевязка внутренних подвздошных артерий.
В настоящее время накладывают на матку гемостатические швы, стягивающие и сдавливающие ее по Б-Линч или Перейра (в модификации Рымашевского–Радзинского), что также вызывает рефлекторное ее сокращение (рис. 18.22).
Вследствие гипоксии мышца матки рефлекторно сокращается, кровотечение останавливается, матку сохраняют. Техника операции и течение послеоперационного периода легче, чем после удаления матки.
Если развилось коагулопатическое состояние, то уменьшить объем теряемой крови можно, перевязав внутренние подвздошные артерии.
Своевременное выполнение органосохраняющих методов позволяет достичь гемостаза в большинстве случаев. Выполнение органосохраняющих методов остановки послеродового кровотечения является обязательным условием. И только при отсутствии эффекта от вышеперечисленного показано радикальное вмешательство.
Если кровотечение не удается остановить компрессионными швами и перевязкой сосудов и матка не сокращается, единственный метод спасения жизни родильницы — удаление источника кровотечения — матки (гистерэктомия). Объем операции зависит от гемостаза, расположения плацентарной площадки, наличия глубоких разрывов шейки матки, признаков воспаления.

Глава 18. Кровотечения в акушерстве |
563 |
а б
Рис. 18.22. Виды гемостатических компрессионных швов: а — по Б-Линч (B-Lynch); б — Перейра
По возможности вместо перевязки сосудов и удаления матки производят эмболизацию маточных сосудов.
Одновременно проводят мероприятия, направленные на регуляцию или восстановление макро- и микроциркуляции, обеспечивающие нормализацию функций всех органов и систем, профилактику геморрагического шока и ДВС. Весьма целесообразно переливание собственных эритроцитов из брюшной полости с помощью аппарата «Cell Saver». Успех терапии заключается в соблюдении этапности лечения, контроле жизненно-важных функций организма, особенно гемостаза.
NB! Все мероприятия необходимо начинать как можно раньше, они должны быть комплексными, обязательно учитывать исходное состояние родильницы.
Вышедшие в июле 2019 года «Международные рекомендации по применению утеротоников при операции кесарева сечения» впервые предложили рутинное применение Карбетоцина♠ при операции кесарева сечения как альтернативу окситоцина. Было предложено вводить сначала 20 мкг Карбетоцина♠, а при неэффективности выполнять повторные введения до суммарной дозы равной 100 мкг карбетоцина (табл. 18.4).
Таблица 18.4. Схемы введения утеротоников и их дозировки при плановой операции кесарева сечения с низким риском и при кесаревом сечении в родах
Необходимо принимать во внимание национальные инструкции препаратов и их ограничения к использованию
Первая линия препаратов: Окситоцин
Плановое кесарево сечение |
Кесарево сечение в родах |
1 МЕ окситоцина; |
3 МЕ окситоцина за 30 с или более; |
начать инфузию окситоцина |
начать инфузию окситоцина 7,5−15 МЕ/ч |
2,5−7,5 МЕ/ч |
(0,125−0,25 МЕ/мин) |
(0,04−0,125 МЕ/мин). |
|

564 |
Chapter 18. Hаemorrhage in obstetrics |
Если требуется дополнительная доза, через 2 минуты введите болюсно 3 МЕ окситоцина за 30 или более с.
Рассмотреть утеротоники второй линии следует как можно раньше в случае неэффективности этой схемы, чтобы создать устойчивый тонус матки.
Провести клиническую оценку состояния тонуса матки, прежде чем прекратить инфузию; обычно это происходит через 2−4 ч после ее начала.
Альтернатива — Карбетоцин
Плановое кесарево сечение |
Кесарево сечение в родах |
100 мкг Карбетоцина♠ за 30 или более с. |
100 мкг Карбетоцин♠ за 30 или более с. |
Меньшие дозы (всего 20 мкг) могут быть |
Не превышайте 100 мкг — при необхо- |
также эффективны; в этом случае дозы |
димости переходите на утеротоник вто- |
могут быть введены повторно до 100 мкг. |
рой линии |
Не превышайте 100 мкг — при необходи- |
|
мости переходите на утеротоник второй |
|
линии |
|
Утеротоники второй линии
Эти препараты следует рассматривать как для профилактики, так и для лечения послеродового кровотечения. Рассмотрите их раннее применение в случае неэффективности утеротоников первой линии для поддержания устойчивого тонуса матки. В зависимости от наличия могут использоваться следующие препараты:
1.Эргометрин (эргоновин) 200−500 мкг / метилэргометрин (метилэргоновин)
200мкг в/м или в/в медленно в исключительных обстоятельствах; можно повторить введение через 2 ч.
2.Мизопростол 400−600 мкг сублингвально, ректально, вагинально или орально; если требуется, можно повторить через 15 мин, максимальная доза — 800 мкг. («Мизопростол» не сертифицирован в Российской Федерации для лечения послеродового кровотечения, в связи с чем применение «Мизопростола» возможно только при жизнеугрожающем кровотечении, которое не удалось остановить с помощью с других препаратов, при условии наличия разрешения врачебной комиссии медицинской организации).
3.Карбопрост 250 мкг в/м или в миометрий (противопоказан в/в); если требуется, каждые 15 мин, максимум — 8 доз.
4.Сульпростон 500 мкг в/в 100 мкг/ч; максимальная доза — 1500 мкг.
Рассмотрите раннее использование дополнительных препаратов для лечения побочных эффектов, например, противорвотные.
Дальнейшее введение утеротоников (препараты третьей линии) следует рассматривать в рамках схемы мультимодального лечения послеродового кровотечения.
18.5.2.7.Профилактика Prevention
•Активное ведение третьего периода родов.
•Установка внутривенной капельной системы и внутривенного катетера в конце первого периода родов у женщин из группы высокого риска по развитию кровотечения.
•Введение транексамовой кислоты 15 мг/кг (0,5−1,0 г) женщинам с высоким риском кровотечения.
•Пережатие пуповины не ранее 1-й минуты после рождения ребенка, если состояние ребенка удовлетворительное.
566 |
Chapter 18. Hаemorrhage in obstetrics |
18.5.3. Кровотечения в позднем послеродовом периоде Late postpartum haemorrhage
18.5.3.1.Определение Definition
Кровотечения в позднем послеродовом периоде возникают через 2 ч и в течение 42 дней после родов. Позднее послеродовое кровотечение — спустя 24 ч после родов.
Наиболее часто поздние послеродовые кровотечения появляются через 7–12 дней после родов (ВОЗ, 2002), когда родильница находится дома.
При нормальном состоянии родильницы и нормальной инволюции матки кровяные выделения из матки в послеродовом периоде продолжаются 3–4 дня, в умеренном количестве, темного цвета. До 7 дней сохраняются сукровичные выделения.
Более продолжительные кровяные выделения в умеренном количестве или обильное кровотечение из послеродовой матки, а также периодическое повторение кровотечений разной интенсивности до 42 дней после родов считают поздними послеродовыми кровотечениями.
18.5.3.2.Этиология Etiology
Поздние послеродовые кровотечения развиваются при нарушении скорости эпителизации эндометрия (особенно плацентарной площадки) и инволюции матки. Эти процессы замедляются вследствие осложнений в родах, вызывающих понижение сократительной активности мускулатуры матки (многоводие, многоплодие, длительные роды, гипотония матки, задержка части плаценты и др.), и инфекционных послеродовых заболеваний. Иногда причины кровотечений не связаны с беременностью и родами — это, например, доброкачественные и злокачественные заболевания матки.
Причины кровотечений в позднем послеродовом периоде:
•гипотония матки;
•задержка дольки плаценты в матке;
•недиагностированный неполный разрыв матки;
•несостоятельность рубца после кесарева сечения;
•послеродовые инфекции (метроэндометрит);
•плацентарный полип;
•хорионэпителиома;
•субмукозная миома матки;
•рак шейки матки;
•врожденные коауголопатии.
По данным ВОЗ, поздние послеродовые кровотечения возникают вследствие задержки в матке частей последа, отторжения омертвевших тканей после родов и при расхождении краев раны на матке после кесарева сечения или ее разрыва.
Глава 18. Кровотечения в акушерстве |
567 |
18.5.3.3.Клиническая картина Clinical features
Основной симптом — кровотечение из матки, которое может быть обильным или скудным и развиваться постепенно. Кровяные выделения могут быть постоянными или возникать периодически. Им всегда сопутствует субинволюция матки. Кровотечение часто сопровождается инфекционными осложнениями.
Родильница жалуется на кровяные выделения из влагалища, боли внизу живота или по всему животу, ноющие, схваткообразные, постоянные или непостоянные. При инфекции появляются жалобы на головные боли, повышенную потливость, ознобы, повышение температуры тела.
Состояние родильницы зависит от количества теряемой крови, скорости кровотечения и присоединения инфекции.
Кровотечение при гипотонии матки или задержке части плаценты в матке возникает в течение первых нескольких дней после родов и обычно бывает обильным. Матка теряет тонус, периодически расслабляется. При массивном кровотечении развивается картина геморрагического шока и ДВС-синдрома.
При субмукозной миоме, хорионэпителиоме кровотечение возникает внезапно, бывает обильным. Из матки вытекает алая кровь со сгустками или без них. Матка может оставаться плотной и безболезненной.
При инфекционных послеродовых заболеваниях, плацентарном полипе, раке шейки матки кровяные выделения появляются периодически, бывают длительными и скудными. При скудном кровотечении общее состояние родильницы не страдает.
На развитие инфекционного процесса указывают лихорадочное состояние родильницы, тахикардия, жалобы на боли внизу живота и кровяные выделения из половых путей с неприятным запахом, обильные или скудные. Такую родильницу следует немедленно доставить в стационар.
18.5.3.4.Диагностика Diagnostics
От правильного и своевременного установления диагноза и незамедлительного начала лечения зависит жизнь родильницы. Для этого проводят тщательный опрос родильницы, оценивают ее общее состояние и характер кровотечения.
При сборе анамнеза выявляют жалобы, перенесенные ранее гинекологические заболевания, предшествующие аборты, паритет родов, многоплодие, многоводие, крупный плод при данной беременности, характер родовой деятельности — стремительные роды, длительная слабость родовой деятельности, особенности течения послеродового периода.
Оценивают общее состояние родильницы (цвет кожного покрова, пульс и ЧДД, АД). Проводят пальпацию живота и послеродовой матки, определяют ее размеры, консистенцию, болезненность. Оценивают скорость и объем кровотечения.
Для установления окончательного диагноза показано немедленное общее и специальное обследование родильницы, возможное только в стационаре. Для
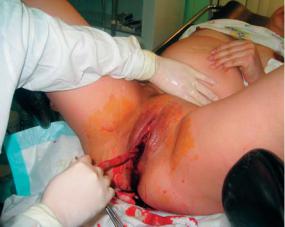
568 |
Chapter 18. Hаemorrhage in obstetrics |
выявления изменений со стороны матки осматривают ее шейку с помощью зеркал, проводят двуручное влагалищно-абдоминальное исследование и УЗИ органов малого таза. Для исключения инфекции обязательно проводят бактериоскопическое и бактериологическое исследования отделяемого из матки.
При осмотре шейки матки с помощью зеркал можно обнаружить кровоточащую опухоль (рак), кровоточащий полип в цервикальном канале или узлы хорионэпителиомы, которые располагаются на шейке матки, стенке влагалища или на наружных половых органах. При двуручном влагалищноабдоминальном исследовании определяют несоответствие размеров матки сроку послеродового периода (субинволюция). При субинволюции матка может оставаться большой, недостаточно плотной или иметь неравномерную консистенцию с несформировавшейся шейкой матки и раскрытым цервикальным каналом. При присоединении инфекции пальпация матки и живота бывает болезненной.
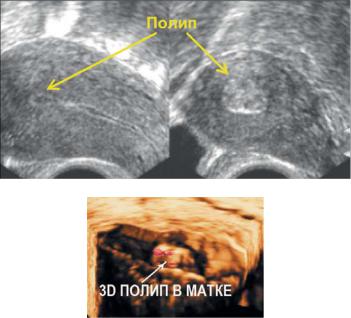
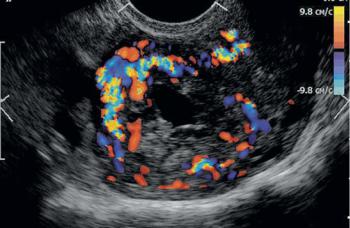
При УЗИ определяют несоответствие размеров матки сроку послеродового периода, расширенную полость матки, в которой обнаруживают пристеночные сгустки крови, жидкую кровь или плацентарную ткань, редко — узлы миомы или хорионэпителиомы (рис. 18.24, 18.25).
Рис. 18.24. Плацентарный полип (placental polyp). 3D УЗИ, полип в матке
Диагноз трофобластической болезни подтверждают определением ХГЧ, его количественных и качественных характеристик.
Часто окончательный диагноз и причину кровотечения устанавливают только при гистологическом исследовании материала, полученного при диагностическом выскабливании стенок полости матки.
Глава 18. Кровотечения в акушерстве |
569 |
Рис. 18.25. Хорионэпителиома. УЗИ, цветное допплеровское картирование
18.5.3.5.Лечение Treatment
Принципы лечения такие же, что при кровотечениях в раннем послеродовом периоде: своевременность оказания необходимой квалифицированной помощи. Кровотечение чаще возникает дома, поэтому в первую очередь женщину госпитализируют.
При поступлении оценивают тяжесть состояния родильницы, начинают введение кристаллоидных растворов, одновременно проводят клинический анализ крови, исследование свертывающей системы крови. При скудных кровяных выделениях обязательны бактериоскопическое и бактериологическое исследования выделений из матки.
При гипотонии матки и обильном кровотечении, развившемся через 1–2 сут после родов, основной метод лечения — контрольное ручное обследование ее стенок под общим обезболиванием. При гипотонии матки шейка остается раскрытой, поэтому в полость матки можно войти рукой или полурукой. Осторожно обследуют все стенки матки, определяют их целость, удаляют остатки плаценты или оболочек, либо сгустки крови и омертвевшие ткани. Матка сокращается, кровотечение останавливается. Позднее 2 сут после родов производят гистероскопию. При необходимости после зондирования и определения длины и направления полости матки осторожно выскабливают стенки большой тупой кюреткой с последующим гистероскопическим контролем. Во время операции утеротонические средства вводят внутривенно. Содержимое матки направляют на патоморфологическое исследование.
При большой кровопотере одновременно с операцией проводят комплекс противошоковых и противоанемических мероприятий, контроль гемостаза, которые продолжают и после операции. Назначают утеротонические средства (окситоцин, ПГ), антибиотики и при наличии анемии — ее лечение.

Глава 18. Кровотечения в акушерстве |
571 |
и полиорганной недостаточностью вследствие декомпенсации защитных механизмов.
18.6.2. Этиология Etiology
Во время беременности и родов к массивному кровотечению приводят предлежание плаценты, ПОНРП, разрыв матки или мешотчатых образований придатков матки, разрывы мягких тканей родового канала, гематомы, нарушение отделения плаценты либо задержка всего последа или его частей в матке, плотное прикрепление или истинное врастание плаценты, внутриутробная гибель плода, нарушение сократительной способности матки, врожденные и приобретенные нарушения свертывающей системы крови.
Кровотечения из матки могут возникать вторично после токсического, анафилактического и болевого шока, коллапса на фоне синдрома сдавления нижней полой вены, ЭАЖ. Эти состояния всегда сопровождаются коагулопатией, вызывающей блокаду сократительных белков миометрия и, следовательно, гипотонию матки и кровотечение. При тяжелой ПЭ и экстрагенитальных заболеваниях массивные кровотечения — результат полиорганной недостаточности (шоковая матка). Нарушение микроциркуляции вызывает ишемию, дистрофические изменения и кровоизлияния в миометрии, которые приводят к параличу матки, лишают ее сократительной способности.
NB! Угрожающие жизни кровотечения:
потеря 100% ОЦК в течение 24 ч или 50% ОЦК за 3 ч;кровопотеря со скоростью 150 мл/мин или 1,5 мл/кг в минуту
( 20 мин);одномоментная кровопотеря >1500–2000 мл (25–35%
ОЦК).
18.6.3. Патогенез Pathogenesis
Родовой травматизм и кровопотеря могут привести к развитию геморрагического шока.
В организме беременной происходят изменения, обеспечивающие адекватную реакцию организма на кровопотерю в родах и остановку послеродового кровотечения.
Масса тела беременной увеличивается в среднем на 10 кг. Увеличение ОЦК начинается с I триместра и в конце III триместра ОЦК на 40–50% превышает исходный уровень и составляет 85−100 мл/кг. Внутрисосудистый объем плазмы возрастает к 40 нед с 2,5 до 3,8 л, а объем циркулирующих эритроцитов — с 1,4 до 1,65 л. Увеличение данных показателей в разных пропорциях приводит к развитию физиологической гемодилюции, или
