
- •Особенности отлучение от ИВЛ
- •Наша цель – отлучение от ИВЛ
- •Наша цель отлучение «Подводные камни» отлучения.
- •Критерии готовности пациента к отлучению от ИВЛ
- •История подходов к отлучению от ИВЛ. 1991 год.
- •Основанный на доказательствах протокол отлучения от ИВЛ
- •Факторы, влияющие на процесс отлучения от ИВЛ
- •Рекомендация 1. При ИВЛ более 24 часов необходим поиск
- •Рекомендация 2. Пациенты на ИВЛ в связи с дыхательной недостаточностью должны быть оценены
- •Критерии готовности к отлучению от ИВЛ Объективные исследования:
- •Рекомендация 3. Формальная оценка возможности отлучения должна быть проведена во время спонтанного дыхания
- •Критерии переносимости спонтанного дыхания
- •Рекомендация 4. Удаление искусственных дыхательных путей у отлученного больного возможно только если он
- •Рекомендация 9. Решение о трахеостомии должно приниматься после стабилизации состояния больного и определения
- •Рекомендация 10. Даже при инкурабельных заболеваниях (БАС, повреждения шейного отдела) постоянно зависимыми от
- •Отлучение при повреждении мозга
- •Исходы в зависимости от степени готовности к отлучению
- •Экстубировать днем или ночью? Все зависит от длительности ИВЛ
- •Экстубировать днем или ночью? Все зависит от длительности ИВЛ
- •Дисфункция дыхательных мышц и диафрагмы
- •Слабость диафрагмы, связанная с критическим состоянием
- •Причины дисфункции диафрагмы и межреберных мышц
- •Внешние факторы риска и пути предотвращения дисфункции диафрагмы
- •Участие диафрагмы в функции внешнего дыхания
- •Дыхательные движения диафрагмы (УЗИ)
- •Дыхательные движения диафрагмы
- •Нормальные значения экскурсии диафрагмы
- •Использование стратегии защиты диафрагмы при ИВЛ
- •Роль ИВЛ в формировании хронической реанимационной болезни
- •Алгоритм респираторной поддержки при ОРДС
- •Основные этапы подготовки к отлучению от ИВЛ
- •2) Отказ от полностью контролируемой механической вентиляции легких, в пользу режимов синхронизированной принудительной
- •IIэтап: адаптация пациента к вспомогательным режимам ИВЛ:
- •III этап: CPAP вентиляция и использование методик НИВЛ, при соответствии критериям переносимости спонтанного
- •Единственная из 6 строгая рекомендация:
- •Методика проведения SBT-теста
- •Нужны ли минимальные режимы ИВЛ для отлучения
- •Когда отлучать и экстубировать?
- •Два сценария, диктующие различные цели седации
- •I этап: подготовка
- •Опыт использования «высокопоточной кислородотерапии» в ОРИТ, как этап отлучения при длительной ИВЛ и
- •I группа (n-12)
- •Высокоскоростной поток vs ИВЛ
- •II группа: Пациенты с ДН в раннем послеоперационном периоде (n-8).
- •Преимущества высокопоточной кислородотерапии
- •Сравнение стандартной оксигенотерапии, НИВЛ и высокоскоростного потока при негиперкапнической ДН
- •Преимущество высокого перед низким потоком
- •НИВЛ
- •Преимущества и особенности НИВЛ
- •Показания к НИВЛ
- •НИВЛ при ХОБЛ
- •НИВЛ при гипоксемической ДН
- •Стартовые параметры НИВЛ
- •Синхронизация с ИВЛ
- •‘If there are major tolerance problems which cannot be solved in the first
- •Для чего нужен ROX-индекс [(SpO2/FiO2):ЧД]. Для своевременного перевода ни ИВЛ!
- •ROX index to predict CPAP outcome in hypoxemic respiratory failure due
- •Высокие факторы риска реинтубации
- •Принципы безопасности неинвазивной респираторной поддержки
- •Им показана НИВЛ
- •Эффективная НИВЛ. Случай 1.
- •Особенности п/операционного периода
- •Терапия
- •Случай 2. Эффективная НИВЛ (классические показания - декомпенсация ХСН)
- •Терапия
- •В ОРИТ
- •Последующие 12 часов
- •Случай 3.
- •Назальный CPAP
- •Этими аппаратами можно проводить НИВЛ
- •Реабилитация в многопрофильном ОРИТ
- •Реабилитация в ОРИТ силами ОФТ
- •Реабилитация в специализированном учреждении КИМ

Слабость диафрагмы, связанная с критическим состоянием
►Она может быть как исходной, так и развившейся в ходе ИТ
►Основными факторами риска являются сепсис и ИВЛ.
►Слабость диафрагмы у критических пациентов ухудшает прогноз в связи с длительностью ИВЛ, в ОРИТ и летальностью.

 ► Роль
► Роль адекватной ИВЛ
адекватной ИВЛ
Не легочно-протективная, а диафрагма-протективная 
 ИВЛ улучшает исход?
ИВЛ улучшает исход?
L.Heunks, C.Ottenheijm. AJRCCM 2016;197 M.Dres et al. Critical illness-associated diaphragm weakness. Int Care Med 2017;43:1441-52
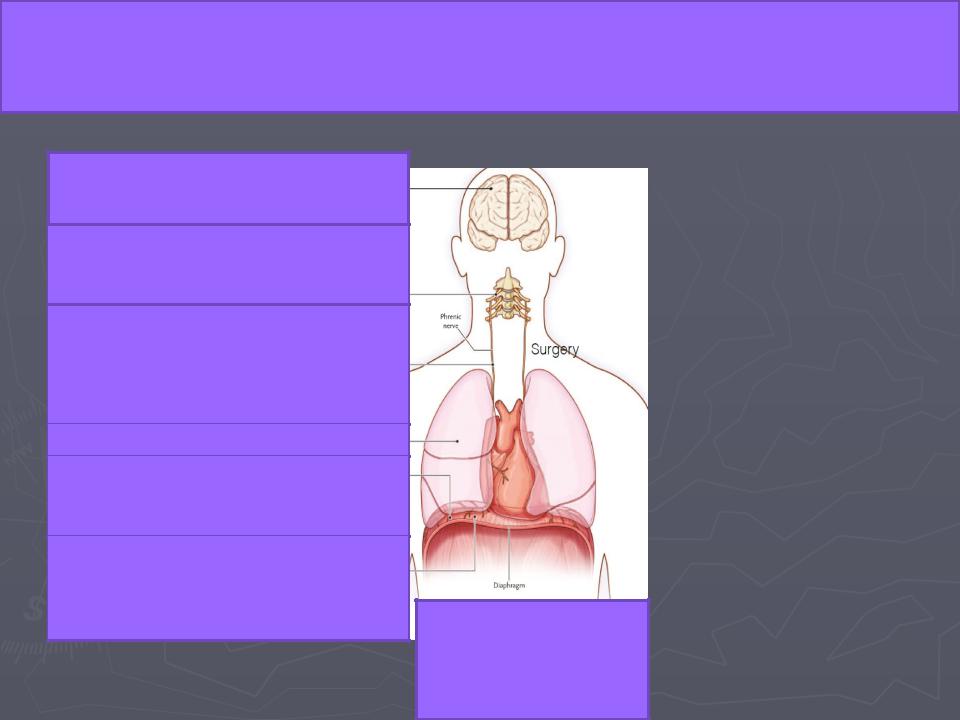
Причины дисфункции диафрагмы и межреберных мышц
Рассеянный склероз. |
Инсульт. |
|
Аномалия Арнольда-Киари |
||
Тетраплегия . БАС. |
|
|
Полиомиелит. |
Сирингомиелия. |
|
Гийена-Баре . Сдавление опухолью. |
||
Все виды полинейропатий. Хронические |
||
демиелинизирующие заболевания. |
||
Болезнь Шарко-Мари-Тута |
||
Перераздувание (ХОБЛ, астма) |
||
Миастения. Отравление ФОС . Ботулизм. |
||
Наркотики. Миастенический синдром |
||
Мышечные дистрофии, атрофии |
||
Миозиты. Глюкокортикостероиды |
||
Дефицит фермента кислой мальтазы |
||
|
Почему диафрагма? |
|
Снижение СВ |
|
компенсируется |
|
увеличением разницы |
|
SaO2-SvO2 и потребление |
|
O2 остается неизменным. |
|
Снижение SvO2 отражает |
|
увеличение экстракции |
|
О2. Эта особенность |
|
микроциркуляторного |
|
русла, всех органов кроме |
|
сердца и диафрагмы, у |
|
которых высокая |
|
экстракция в норме, |
|
поэтому они |
|
чувствительны даже к |
|
малым изменениям |
мышечная слабость |
кровотока. |
|
|
связанная с |
|
пребыванием в ОРИТ |
|

Внешние факторы риска и пути предотвращения дисфункции диафрагмы
Факторы риска:
►Сепсис. Специфической защиты нет
►Глубокая седация.
►Кортикостероиды и миорелаксанты (более 48 часов)
Пути предотвращения:
►Протективная ИВЛ
►Электростимуляция диафрагмы
►Трансвенозная стимуляция возвратного нерва
 ►
►

 Тренировка дыхательных мышц. Когда начинать ? ► Ранняя
Тренировка дыхательных мышц. Когда начинать ? ► Ранняя мобилизация
мобилизация
►
►
Нет лекарств для улучшения функции дыхательных мышц
Левосимендан (единичные работы)
A.Demoule et al. Ann Intensive C W.Schellekens et al. Crit Car B.Bissett et al. Thorax 2 J.Doorduin et al. AJRCCM 2
A.Jonkman et al. Annual Update in ICEM 2

Участие диафрагмы в функции внешнего дыхания
Вследствие движения диафрагмы объем грудной полости увеличивается в направлении сверху вниз.
Опускание диафрагмы на 1 см соответствует увеличению
 емкости грудной полости на 250-300 мл.
емкости грудной полости на 250-300 мл.
 При нормальной функции диафрагмы на вдохе происходит
При нормальной функции диафрагмы на вдохе происходит  ее утолщение на 20%
ее утолщение на 20%

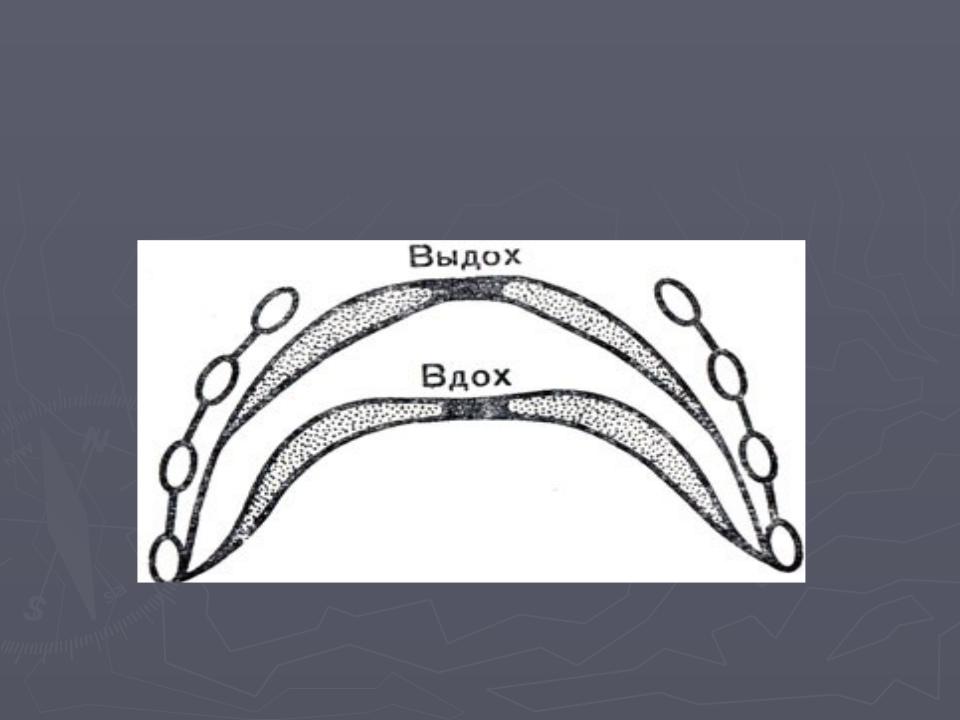
Дыхательные движения диафрагмы (УЗИ)
При выдохе плоскость, проведенная через верхние точки диафрагмы, находится на уровне IV – V ребер.
При вдохе купол диафрагмы уплощается и опускаются на 3-4 см, располагаясь на уровне VII-VIII ребер, и диафрагма утолщается на 20%.
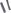



 При
При форсированном дыхании диафрагма смещается вниз на
форсированном дыхании диафрагма смещается вниз на  4-7 см.
4-7 см. 

Экскурсия зависит от конституции пациента
Дыхательные движения диафрагмы
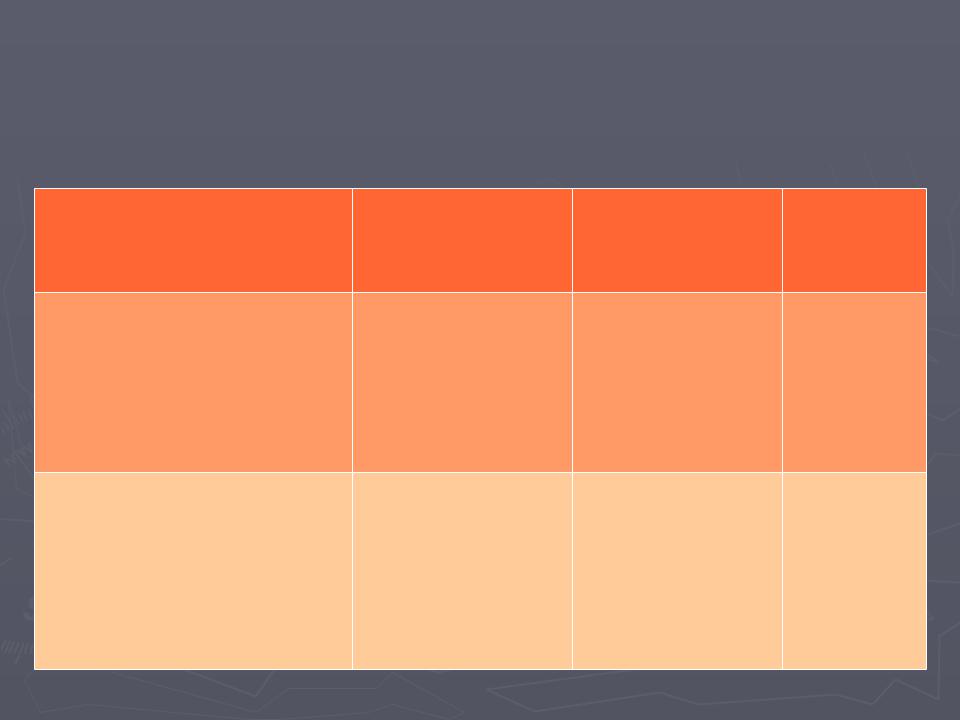
Нормальные значения экскурсии диафрагмы |
|||
|
(УЗИ) |
|
|
|
Спокойное |
Глубокое |
Sniffing |
|
дыхание |
дыхание |
тест |
Нормальные значения |
1,5 - 2 |
6 - 7 |
2,5 - 3 |
(см) |
|
|
|
Нижняя граница нормы |
1 |
женщины3,5 |
1,7 |
(см) |
|
Мужчины |
|
|
|
4,5 |
|

Использование стратегии защиты диафрагмы при ИВЛ |
|
|||
|
2 шаг: Минимизировать |
|
|
|
|
время неактивности. |
|
|
|
|
Минимум седации. |
4 шаг: |
Следуйте научно |
|
|
Избегать гипокапнии и |
Поддерживать |
обоснованным |
|
|
чрезмерной поддержки |
|||
|
синхронизацию |
стратегиям |
||
1 шаг: Мониторинг |
при ИВЛ |
|||
пациент- |
||||
Нейростимуляция |
отлучения. |
|||
усилий диафрагмы. |
вентилятор. |
|||
дифрагмы |
Цель: снятие с |
|||
Цель: избежать |
||||
Трансдиафрагмальное Р (5- |
усилие |
ИВЛ при первой |
||
миотравмы. |
||||
слишком |
||||
15 смН2О). |
Проверить |
возможности. |
||
малое |
||||
УЗИ диафрагмы. |
слишком |
выдыхаемый |
Регулярная |
|
Электрическая активность |
большое |
поток. При |
проверка |
|
|
десинхронизации: |
|||
|
3 шаг: Избегать |
>ДО, > время |
готовности, |
|
|
чрезмерного |
вдоха, < порог |
минимизация |
|
|
респираторного |
выдоха |
седации, тесты |
|
|
драйва и попыток. |
|
|
|
|
Титровать |
|
|
|
|
респираторную |
|
|
|
|
поддержку и поток. |
|
|
|
|
Титровать ПДКВ. |
|
|
|
|
> FiO2. |
|
|
|
|
Седация |
|
|
|
|
(пропофол>опиаты). |
|
|
|
Goligher E. C., Damiani L. F. and Patel B ICM 2024

Роль ИВЛ в формировании хронической реанимационной болезни
Длительность ИВЛ одна из важнейших причин.
Определение длительности ИВЛ: Prolonged MV – 21 день непрерывной ИВЛ Prolonged Acute MV – 96 час (ICD-9-CM)




 Long
Long
 -
- Term MV (т.н. вентилятор зависимые пациенты) – более 3 месяцев
Term MV (т.н. вентилятор зависимые пациенты) – более 3 месяцев
M.Parotto, M.Heridge. ICU Management 2017;3:174-76. S.Carson et al. Crit Care Med 2012;40:1171-6 S.Douglas et al. Crit Care Med 2002;30:2655-62 M.Zilberberg et al. Crit Care Med 2008;36:1451-55

Алгоритм респираторной поддержки при ОРДС
Рекомендации ФАР, 2006
SaO2, PaO2, AaDO2, PaO2/FiO2
ОТЛУЧЕНИЕ!
 SIMV,
SIMV, SIMV+PSV, BiPAP+MMV, CPAP экстубация
SIMV+PSV, BiPAP+MMV, CPAP экстубация
