
- •Часть 1
- •Глава1.Основы медицинской реабилитации
- •1.3.Основные принципы организации и проведения реабилитационных мероприятий
- •Глава 2. Этапы медицинской реабилитации
- •Глава 3 Лечебная физическая культура в системе медицинской реабилитации
- •3.1. Основы лечебной физкультуры
- •Особенности метода лечебной физической культуры.
- •Средства лечебной физической культуры
- •3.2. Функциональные методы исследования при занятиях лечебной физкультуры.
- •Глава 4. Физиотерапия в системе медицинской реабилитации
- •4.1.Роль и место лечебных физических факторов в системе медицинской реабилитации
- •Профилактическое использование лечебных факторов
- •4.2.Классификация методов физиотерапии
- •Глава 5. Рефлексотерапия
- •5.1.Рефлексотерапия в системе медицинской реабилитации
- •5.2. Представление о точках акупунктуры и их связи с внутренними органами и системами
- •5.3. Основные методы рефлексотерапии
- •5.4.Комбинирование методов рефлексотерапии с другими средствами медицинской реабилитации
- •5.5. Показания и противопоказания к назначению рефлексотерапии
- •Глава 6. Основы медицинского массажа
- •6.1. Классификация медицинского массажа
- •6.2. Механизмы действия медицинского массажа
- •6.3. Основные приемы массажа
- •6.4. Показания и противопоказания к массажу
- •6.5. Совместимость и сочетаемость массажа с другими средствами медицинской реабилитации
- •Глава 7. Основы мануальной терапии
- •7.1. Правила мануальной диагностики
- •7.2.Характеристика методов мануальной терапии
- •Показания и противопоказания к мануальной терапии
- •Часть 2
- •Глава 1.Электролечение
- •1.1.Основные механизмы профилактического и лечебного действия электролечебных физических факторов
- •Глава 2. Светотерапия
- •Глава 3.Ультразвуковая терапия
- •3.1.Основные механизмы лечебного и профилактического действия
- •Глава 4. Ингаляционная терапия
- •4.1 Основные механизмы профилактического и лечебного действия.
- •Глава 5.Санаторно-курортный этап медицинской реабилитации
- •5.2. Основные механизмы профилактического и лечебного действия природных физических факторов
- •Часть 3
- •Глава 1. Лечебная физкультура при заболеваниях внутренних органов
- •Лечебная физкультура при заболеваниях сердечно-сосудистой системы.
- •1.4 Лечебная физкультура при заболеваниях органов дыхания
- •Заболевания верхних дыхательных путей
- •Особенности лечебной физкультуры при бронхиальной астме
- •1.5 Лечебная физкультура при заболеваниях обмена веществ
- •1.6 Лечебная физкультура при заболеваниях органов пищеварения
- •Глава 2 Лечебная физкультура в реабилитации больных с заболеваниями и травмами нервной системы
- •Глава 3. Лечебная физкультура в реабилитации больных с заболеваниями и травмами опорно-двигательного аппарата
- •3.2 Физическая реабилитация при переломах костей конечностей
- •Рекомендуемая литература
Глава 2. Этапы медицинской реабилитации
Организация медицинской реабилитации детского и взрослого населения на основе комплексного применения природных лечебных факторов, лекарственной, немедикаментозной терапии и других методов регулируется приказом от 29 декабря 2012 г. N 1705н «О порядке организации медицинской реабилитации» и регламентирует, что медицинская реабилитация осуществляется:
1. С учетом заболеваемости и инвалидизации детского и взрослого населения по основным классам заболеваний и отдельным нозологическим формам;
2. В медицинских организациях, имеющих лицензию на медицинскую деятельность, включая работы (услуги) по медицинской реабилитации;
4. В плановой форме в рамках первичной медико-санитарной помощи и специализированной, в том числе высокотехнологичной, медицинской помощи: а) амбулаторно;б) в дневном стационаре;в) стационарно.
Медицинская реабилитация включает в себя:
а) оценку клинического состояния пациента; факторов, ограничивающих проведение реабилитационных мероприятий; морфологических параметров; функциональных резервов организма; состояния высших психических функций и эмоциональной сферы; нарушений бытовых и профессиональных навыков; ограничения активности и участия в значимых для пациента событиях частной и общественной жизни; факторов окружающей среды, влияющих на исход реабилитационного процесса;
б) формирование цели проведения реабилитационных мероприятий, формирование программы
2.1. Принципы составления комплексных программ реабилитации
детям, подросткам, взрослым
I этап – осуществляется в острый период заболевания или травмы в отделениях реанимации и интенсивной терапии медицинских организаций по профилю основного заболевания при наличии подтвержденной результатами обследования перспективы восстановления функций (реабилитационного потенциала) и отсутствии противопоказаний к методам реабилитации;
II этап – проводится в стационарных условиях в ранний и поздний восстановительный периоды течения заболевания или травмы, при хроническом течении заболевания вне обострения пациентам, инвалидам, часто болеющим детям, нуждающимся в проведении высокоинтенсивной реабилитации (рисунок 21).

Рисунок 21. Структурная схема II этапа медицинской реабилитации (из Козловой Л.В., Козлова С.А. Семененко Л.А. «Основы реабилитации для медицинских колледжей».-Ростов-на-Дону,Феникс,2012.-С.37)
III этап - в ранний, поздний восстановительные периоды, при остаточных явлениях заболевания, при хроническом течении заболевания вне обострения пациентам, независимым в повседневной жизни в отделениях (кабинетах) реабилитации, физиотерапии, лечебной физкультуры, рефлексотерапии, мануальной терапии медицинских организаций, оказывающих амбулаторно-поликлиническую помощь, а также выездными бригадами на дому (рисунок 22).
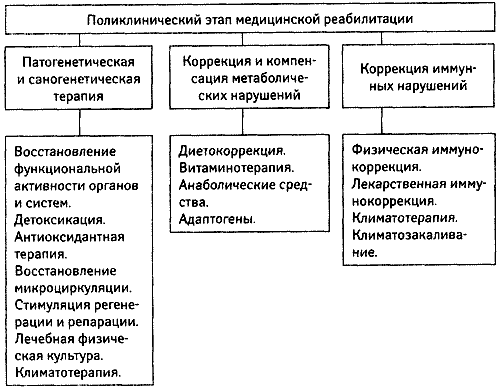
Рисунок 22. Структура III этапа медицинской реабилитации
Пациентам с выраженным нарушением функции, полностью зависимым от посторонней помощи и не имеющим реабилитационного потенциала, подтвержденного результатами обследования, медицинская реабилитация осуществляется в медицинских организациях, осуществляющих уход пациентов, и заключается в поддержании достигнутого или имеющегося уровня функций и приспособления окружающей среды под уровень возможного функционирования пациента.
Медицинская реабилитация осуществляется независимо от сроков заболевания, при условии стабильности клинического состояния пациента и наличия реабилитационного потенциала, при отсутствии противопоказаний к проведению отдельных методов медицинской реабилитации на основании установленного реабилитационного диагноза.
Медицинская реабилитация может осуществляться выездной бригадой, в состав которой входят врач - специалист по показаниям, инструктор-методист по ЛФК, медицинская сестры по физиотерапии, по массажу, медицинский психолог, социальный работник.
Реабилитационные мероприятия проводятся: а) в палате; б) в кабинетах или отделениях ЛФК, массажа, психотерапии, физиотерапии, логопеда, психолога.
Первичная профилактика - популяционная стратегия и индивидуальная профилактика (стратегия высокого риска).
Популяционная стратегия (стратегия массовой профилактики) - формирование здорового образа жизни, предусматривающего, прежде всего, борьбу с внешнесредовыми факторами риска, повышение физической активности для всей популяции и оздоровление окружающей среды.
Основные направления массовой профилактики
Нормализация массы тела, рациональное питание.
Контроль АД.
Контроль и нормализация липидного профиля.
Отказ от курения, уменьшение приема алкоголя.
Повышение толерантности к физической нагрузке.
Режим труда и отдыха.
Улучшение психоэмоционального состояния.
«Здоровый образ жизни».
Стратегия высокого риска - выявление лиц, с высоким уровнем факторов риска (курение, АГ, гиперхолестеринемия, избыточный вес, низкая физическая активности и др.)
Вторичная профилактика - лекарственная терапия для профилактики осложнений.
9.2. Алгоритм выбора технологий медицинской реабилитации при социально значимых заболеваниях
В стационарное отделение медицинской реабилитации направляются пациенты по завершении острого периода заболевания или травмы, имеющие перспективы восстановления функций (реабилитационный потенциал), не имеющие противопоказаний для проведения отдельных методов реабилитации, нуждающиеся в посторонней помощи, требующие круглосуточного медицинского наблюдения, применения интенсивной реабилитации.
Реабилитационный диагноз- оценка функциональных последствий заболевания (травмы):
описание возникшего повреждения и последовавших за этим нарушений бытовых и профессиональных навыков;
ограничения активности и участия в частной и общественной жизни;
влияния факторов окружающей среды, облегчающих или осложняющих выполнение основных функций.
Реабилитационный потенциал (реабилитационный прогноз)- обоснованная вероятность достижения намеченных целей реабилитации во времени с учетом:
характера заболевания, его течения,
индивидуальных ресурсов и компенсаторных возможностей
Мультидисциплинарный подход к реабилитации- комплекс мер по преодолению последствий заболевания при взаимодействии специалистов различного профиля.
Мультидисциплинарная бригада включает:
врачей специалистов по профилю оказываемой медицинской помощи;
врача по медицинской реабилитации,
врача по лечебной физкультуре и спортивной медицине,
врача- физиотерапевта,
медицинского психолога,
врача-рефлексотерапевта, врача - мануальной терапии,
медицинских сестер палатных профильных отделений
Врач по медицинской реабилитации
определяет реабилитационный потенциал пациента на основании Международной классификации функционирования;
определяет функциональный класс возникших или имеющихся нарушений, уровень жизнеспособности, способность к самообслуживанию и труду;
составляет план маршрутизации и индивидуальную реабилитационную программу применительно к условиям реабилитационного учреждения, в соответствии со стандартами оказания специализированной медицинской помощи, следит за ее выполнением, ее безопасностью и эффективностью;
определяет реабилитационный прогноз пациента на основании заключений специалистов, проводящих реабилитационные мероприятия в ЛПУ;
представляет информацию на врачебную комиссию для определения этапа реабилитации пациента;
представляет информацию для проведения врачебно-трудовой экспертизы;
Медицинская реабилитация при дорсопатиях
Нарушения в различных физиологических системах организма, обусловленные патологией позвоночника, носят названия вертеброгенных. Патология позвоночника охватывает костные структуры, дисковые, суставные, мышечные и сухожильно-связочные образования.
Принципы лечения и реабилитации
1. Индивидуальность.
2. Лечение должно быть этиологическим, патогенетическим и симптоматическим.
3. Этапность (I-стационарный, II-лечебно-реабилитационный, III-реабилитационно-профилактический)
4. Комплексность.
5. Интенсивность.
6. Сочетанность.
1.Стационарный этап
Иммобилизация:
Ортопедические укладки:
Лечебная гимнастика.
Аппаратная физиотерапия
2. Лечебно-реабилитационный этап
Физиотерапия:
Кинезотерапия
Лечебный массаж
3.Реабилитационно-профилактический этап
Физиотерапия
Лечебный массаж.
Мануальная терапия
Тракционная терапия
Рефлексотерапия
Психотерапия
Образовательные программы «Школа позвоночника»
Медицинская реабилитация больных с заболеваниями сердечно-сосудистой системы (ИБС, артериальная гипертензия)
1.Борьба с факторами риска:
Отказ от курения и приема алкоголя.
Уменьшение массы тела.
Нормализация АД.
Улучшение липидного профиля.
Повышение толерантности к физической нагрузке.
Оптимизация режима нагрузок.
Улучшение психоэмоционального состояния.
Предупреждение поражения органов-мишеней и развития
клинических проявлений.
Сохранение социального статуса.
Предупреждение инвалидности.
Наиболее полный возврат к труду.
2.Медикаментозное сопровождение
3.Кинезотерапия (ЛФК, спортивные игры)
4.Массаж конечностей, области сердца, спины
5.Диетотерапия
6.Психотерапия (гипносуггестия, аутогенные тренировки с БОС)
7.Аппаратная физиотерапия
8.Школа пациента ИБС
9. Эрготерапия
Реабилитация пациентов с АГ проводится на амбулаторно-поликлиническом этапе.
Индивидуальная программа реабилитации АГ включает:
1. Рациональное питание.
2. Нормализация массы тела.
3. Отказ от курения или значительное ограничение.
4. Отказ от употребления алкоголя.
5. Расширение двигательной активности.
6. Психотерапия.
Задачи ЛФК:
Улучшение гемодинамики;
Повышение выносливости;
Увеличение толерантности к глюкозе;
Снижение ХС и ЛПНП;
Активизация жирового обмена
Улучшение состояния ОДА.
