
- •Операции при гнойных заболеваниях мягких тканей конечностей. Операции на суставах и костях. Основные операции на костях конечностей
- •Хирургическая обработка открытых переломов трубчатых костей.
- •Скелетное вытяжение
- •Иссечение кости на протяжении (резекция).
- •Остеотомия (пересечение кости)
- •Способы соединения отломков костей при переломах
- •Костная пластика
- •Операции на суставах
- •Прокол сустава (punctio)
- •Вскрытие сустава (artrotomia)
- •Резекция сустава
- •Артропластика
- •Артродез
- •Артрориз
- •Операции при hallux valgus.
- •Операции при гнойных заболеваниях мягких тканей конечностей
- •Разрезы при гнойных заболеваниях пальцев и кисти
- •Разрезы при гнойных заболеваниях нижних конечностей
Операции при гнойных заболеваниях мягких тканей конечностей
Хирургические доступы для вскрытия поверхностно расположенных гнойников (абсцессов) не представляют больших затруднений: вскрывают в области наиболее выраженной флюктуации, избегая при этом возможного повреждения крупных сосудов или нервных стволов.
Глубокие флегмоны. Прежде чем произвести разрез по поводу флегмоны, определяют проекционную линию расположения сосудисто-нервного пучка на данном участке (разрез всегда проводится вне проекционной линии сосуда). Затем устанавливают границы соответствующего фасциально-мышечного футляра в области флегмоны, что практически совпадает с выпуклостью той или иной группы мышц. Избегают проводить разрезы через область суставов, за исключением случаев поражения самого сустава.
Разлитую флегмону сначала вскрывают небольшим разрезом через мягкие ткани в области ясно выраженной флюктуации, а затем расширяют разрез до необходимых размеров в безопасном направлении. Основным правилом является создание свободного оттока гноя, вскрытие всех карманов и дренирование как основной полости, так и ее карманов. Если основной разрез не обеспечивает эвакуацию содержимого, производят дополнительный разрез (контрапертуру) в наиболее низко расположенной части гнойной полости или на стороне, противоположной основному разрезу. В целях уменьшения кровопотери и улучшения ориентировки разрезы при гнойных процессах желательно производить с наложением жгута или резинового бинта проксимальнее гнойного очага.
Обезболивание. Разрезы при гнойных процессах на конечностях осуществляются чаще всего под наркозом (эфирно-кислородный, закись азота); поверхностные флегмоны можно вскрывать под местной анестезией. Вскрытие флегмон кисти и стопы производят под наркозом или же внутрикостной новокаиновой анестезией. При локализации гнойного процесса на пальцах кисти (панариций) нередко, особенно в поликлинических условиях, прибегают к местному обезболиванию. Совершенно недопустимо применение в этих случаях для местного поверхностного обезболивания хлорэтила (замораживание).
Техника проводниковой анестезии пальца по Лукашевичу-Оберсту. На основании пальца делают два укола по бокам с тыльной поверхности пальца и нагнетают 1% раствор новокаина (10-15 мл), проводят иглу по направлению к ладонной поверхности; затем на основание пальца накладывают жгутик (стерильный резиновый катетер). Анестезия наступает через 5-10 мин. Жгут снимают после разреза.
Техника проводниковой анестезии пясти по Брауну-Усольцевой. На тыльной поверхности кисти на уровне границы средней и проксимальной трети пястных костей соответственно межкостным промежуткам тонкой иглой делают внутрикожную инъекцию 0,5% раствора новокаина. Затем берут более толстую и длинную иглу и медленно продвигают ее через межкостный промежуток до подкожной клетчатки ладони, предпосылая раствор новокаина продвижению иглы. В каждый межкостный промежуток вводят 8-10 мл раствора новокаина.
Разрезы при гнойных заболеваниях пальцев и кисти
Анатомическая структура подкожного слоя на ладонной поверхности пальцев и кисти обусловливает быстрое проникновение инфекционного процесса в глубокие слои: к надкостнице, в синовиальные влагалища сухожилий и ладонные клетчаточные пространства.
Проникновение инфекции в сухожильные влагалища пальца ввиду замкнутости этого пространства и быстро нарастающего давления воспалительного экссудата вызывает некроз сухожилий, переход процесса в клетчаточные щели ладони и предплечья. При операции по поводу панариция соблюдаются следующие правила: разрез должен проходить не по рабочей (ладонной), а только по боковой поверхности; его нельзя проводить также на уровне межфаланговых складок, чтобы не повредить связочный аппарат суставов.
О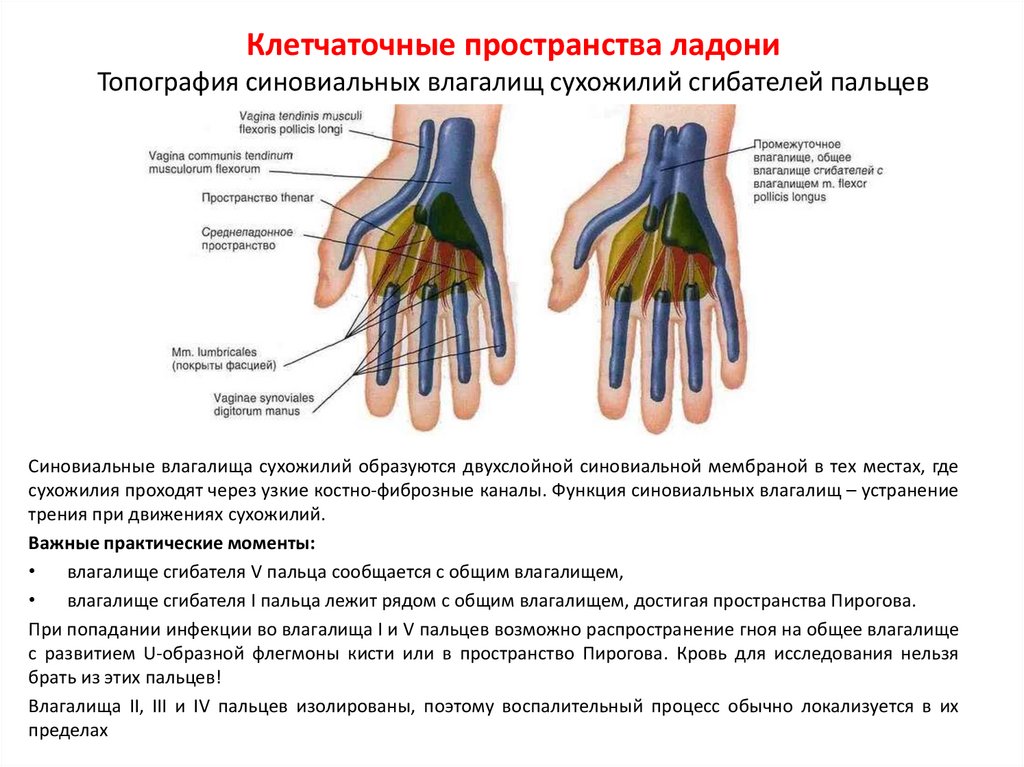 колоногтевой
панариций (паронихия).
Делают П-образный неглубокий разрез у
основания ногтя на тыльной поверхности.
Получившийся лоскут отворачивают
кверху, под края подрытого ногтевого
корня подводят острую браншу ножниц,
отделяют его до зоны прочного прикрепления
и затем срезают. Дистальный конец ногтя,
если он держится, не удаляют — это
избавляет больного от резкой и длительной
болезненности при соприкосновении с
предметами, пока не вырастет ноготь.
колоногтевой
панариций (паронихия).
Делают П-образный неглубокий разрез у
основания ногтя на тыльной поверхности.
Получившийся лоскут отворачивают
кверху, под края подрытого ногтевого
корня подводят острую браншу ножниц,
отделяют его до зоны прочного прикрепления
и затем срезают. Дистальный конец ногтя,
если он держится, не удаляют — это
избавляет больного от резкой и длительной
болезненности при соприкосновении с
предметами, пока не вырастет ноготь.
Подкожный панариций. При подкожном панариции ногтевой фаланги делают дугообразный разрез либо два разреза по бокам фаланги по Клаппу; можно также ограничиться полудугообразным разрезом. Изредка производят полное иссечение гнойно-некротического очага в виде лунки. При дугообразном разрезе кожу следует рассекать тотчас кпереди от ногтевого края, направляя при этом нож параллельно плоскости пальца, чтобы пересечь сухожильные перемычки, идущие от кожи к надкостнице. Разрез продолжают не далее середины длины ногтевой фаланги, иначе можно пересечь место прикрепления сухожилия глубокого сгибателя пальцев. Особое внимание следует обратить на лечение подкожного панариция основной фаланги, который имеет тенденцию распространяться на рыхлую клетчатку межпальцевых промежутков, в червеобразные каналы и дистальный отдел ладони, а отсюда в основные фаланги соседних пальцев. В этих случаях производят боковые или крестообразные разрезы.
Острый гнойный тендовагинит. Производят разрез по переднебоковой поверхности основной фаланги во всю ее длину. После рассечения кожи и подкожной клетчатки края раны расширяют маленькими тупыми крючками. Клетчатку отпрепаровывают, после чего в глубине раны можно увидеть наружную поверхность сухожильного влагалища, имеющего бледный желтовато-серый цвет. Сухожильное влагалище вскрывают острым скальпелем на всем протяжении разреза кожи. Из полости влагалища обычно выступает небольшое количество гноя. На противоположной стороне фаланги проводят симметричный разрез. Через первый разрез в полость влагалища проводят над сухожилием сомкнутый анатомический пинцет, над выпячиванием которого вскрывают скальпелем противоположную стенку влагалища. Пинцетом захватывают узкую резиновую полоску, смоченную вазелиновым маслом, и проводят ее через полость влагалища (дренаж).
Затем производят продольный разрез в дистальном отделе ладони соответственно расположению слепого мешка влагалища. После рассечения кожи и подкожной клетчатки разводят рану крючками, обнаруживают слепой конец влагалища, стенку которого рассекают продольно на протяжении 1,5 см. Рану также дренируют пропитанным вазелином марлевым тампоном. При некрозе сухожилий можно воспользоваться непрерывным боковым разрезом Канавела.
При тендовагинитах V пальца и локтевых тенобурситах Л. Г. Фишман рекомендует вскрывать сухожильное влагалище двумя боковыми разрезами на основной фаланге и локтевую синовиальную сумку по наружному краю гипотенара. Сухожильные влагалища вскрывают, а затем тампонируют. Далее двумя разрезами на предплечье вскрывают глубокое клетчаточное пространство (пространство Пирогова).
При операции по поводу U-образной или перекрестной флегмоны, когда гнойный процесс поражает сухожильные влагалища I и V пальцев, рекомендуется сделать два разреза на основных фалангах этих пальцев, разрез по наружному краю гипотенара и два разреза на предплечье для вскрытия сухожильных влагалищ пальцев локтевой синовиальной сумки клетчаточного пространства Пирогова. При вскрытии синовиального мешка в области возвышения большого пальца следует остерегаться повреждения двигательных ветвей срединного нерва. Для этого разрез проводят на 1-2 см кнаружи от складки thenar, не заходя в «запретную зону».
Вскрытие проксимальных слепых концов синовиальных мешков, которые достигают предплечья и лежат в клетчатке пироговского пространства, производят разрезами по Канавелу. Разрез кожи длиной 8-10 см делают по ладонной поверхности предплечья, отступя на 2 см выше шиловидного отростка лучевой кости. Кожу и собственную фасцию предплечья рассекают непосредственно у лучевой кости, при этом следует остерегаться повреждения поверхностной ветви лучевого нерва. Сухожилие m. brachioradialis оттягивают крючком кнаружи, а лучевую артерию — кнутри и проникают под брюшко длинного сгибателя большого пальца (т. flexor pollicis longus); его также оттягивают кнутри, после чего становится видна задняя стенка клетчаточного пространства Пирогова, образованная т. pronator quadratus. Для лучшего дренирования гнойного очага в некоторых случаях проводят второй разрез по ходу локтевой кости и сквозной дренаж. Разрез делают впереди локтевой кости, на 2 см проксимальнее шиловидного отростка. После рассечения кожи и фасции оттягивают крючком кнаружи т. flexor carpi ulnaris и т. flexor digitorum profindus. Для более быстрой ориентации можно со стороны раны на лучевой стороне провести корнцанг и над точкой выпячивания его произвести разрез на локтевой стороне.
Разрезы при флегмонах предплечья. В области предплечья флегмоны чаще локализуются в фасциальных ложах сгибателей и разгибателей. В зависимости от локализации гнойного очага избирают соответствующий вид разреза, который обеспечил бы возможность эвакуации гноя и дренирования фасциально-клетчаточных пространств. При этом необходимо учитывать положение лучевого и локтевого сосудистонервного пучка.
Разрезы при флегмонах плеча и надплечья. Гнойные процессы могут локализоваться в переднем фасциальном ложе сгибателей или в заднем ложе разгибателей, а также во влагалище сосудисто-нервного пучка по медиальной поверхности плеча. Флегмоны переднего фасциально-мышечного ложа вскрывают большей частью двумя параллельными разрезами длиной 10-12 см по обеим сторонам двуглавой мышцы. Флегмоны фасциального ложа разгибателя также вскрывают двумя разрезами по задней поверхности плеча. Для доступа к гнойному очагу рассекают кожу с подкожной клетчаткой и фасцию, проходят в глубину по краям трехглавой мышцы, оттягивая ее в сторону; в некоторых случаях мышцу приходится расслаивать по ходу волокон. Околососудистые (паравазальные) флегмоны вскрывают через фасциальное ложе двуглавой мышцы, отступя на 2 см кнаружи от проекционной линии плечевой артерии.
Флегмоны поддельтовидного клетчаточного пространства могут распространяться в подмышечную впадину, подлопаточное, надостное, подостное и субпекторальное клетчаточные пространства. Поэтому необходимо добиваться хорошего дренирования гнойной полости. Флегмоны этой области вскрывают разрезами по переднему или заднему краю дельтовидной мышцы. Рассекают при этом кожу с подкожной клетчаткой и собственную фасцию m. deltoideus, обнажают край мышцы и тупым инструментом проникают в поддельтовидное пространство. Следует помнить, что разрезы по заднему краю т. deltoideus сопряжены с опасностью повреждения n. axillaris. Нерв вступает здесь в мышцу в точке пересечения линии, проведенной вниз от заднего края acromion, с задним краем дельтовидной мышцы. Чтобы хорошо дренировать околосуставные гнойники, применяют продольные разрезы через дельтовидную мышцу, ближе к переднему краю ее, где повреждение ветвей подмышечного нерва не наблюдается.
Субпекторальные флегмоны вскрывают разрезом по нижнему краю большой грудной мышцы от внутренней поверхности плеча до уровня IV и V ребра. Рассекают кожу с подкожной клетчаткой и собственную фасцию; последнюю оттягивают книзу, край мышцы — кпереди и тупым путем, чаще пальцем, проникают под мышцу. При этом следует придерживаться задней поверхности мышцы, чтобы не попасть вместо субпекторального пространства в fossa axillaris. Необходимо обследовать клетчатку, расположенную под малой грудной мышцей, где также могут быть скопления гноя.
Флегмоны подмышечной впадины вскрывают разрезом, проходящим несколько кзади от проекционной линии a. axillaris. В тяжелых случаях при распространении флегмоны в глубокое субпекторальное клетчаточное пространство под fascia clavipectoralis для обеспечения достаточного дренирования полости производят дополнительно рассечение большой и малой грудных мыщц.
Флегмоны предлопаточной щели чаще всего вскрывают разрезом по медиальному краю лопатки. Разрез кожи длиной 8-10 см проводят параллельно позвоночному краю лопатки; пересекают на этом участке трапециевидную, ромбовидную и переднюю зубчатую мышцы. Рану разводят крючками и проникают в щель между передней поверхностью лопатки и грудной стенкой.
