
невра файл к эукзамену
.pdf
7. Бульбарный и псевдобульбарный синдромы.
БУЛЬБАРНЫЙ СИНДРОМ
Сочетанное поражение языкоглоточного, блуждающего и подъязычного нервов по
периферическому типу приводит к развитию так называемого бульбарного паралича.
Он возникает при поражении ядер IX, Х и XII пар черепных нервов в области продолговатого мозга или их корешков на основании мозга, или самих нервов. Это может быть как одностороннее, так и двустороннее поражение. Последнее несовместимо с жизнью.
Наблюдается при боковом амиотрофическом склерозе, нарушении кровообращения в области продолговатого мозга, опухолях ствола, стволовых энцефалитах, сирингобульбии, полиоэнцефаломиелите, полиневрите, аномалии большого затылочного отверстия, переломе основания черепа.
Клиническая картина:
Возникает паралич мягкого неба, надгортанника, гортани. Голос становится гнусавым, глухим и хриплым (афония), речь – невнятной (дизартрия) или невозможной (анартрия), нарушается акт глотания: жидкая пища попадает в нос, гортань (дисфагия), отсутствуют глоточный и небный рефлексы. При осмотре выявляются неподвижность небных дужек и голосовых связок, фибриллярные подергивания мышц языка, их атрофия, подвижность языка ограничена вплоть до глоссоплегии. В тяжелых случаях наблюдаются нарушения жизненно важных функций организма (дыхания и сердечной деятельности).
Расстройства глотания, фонации и артикуляции речи могут возникать в тех случаях, когда поражаются не сами IX, Х и XII пары черепных нервов, а корково-ядерные пути, соединяющие кору большого мозга с соответствующими ядрами черепных нервов. В данном случае продолговатый мозг непосредственно не поражается, поэтому этот синдром получил название «сложный бульбарный паралич» (псевдобульбарный синдром).
Проверка синдрома: тест на 12 пару: больной должен высунуть язык, а врач должен определить асимметричен ли язык или же находится по средней линии. Если у больного парализована правая половина языка, то при высовывании языка из ротовой полости здоровая половина будет выталкивать язык в сторону слабой мышцы (то есть вправо).
ПСЕВДОБУЛЬБАРНЫЙ СИНДРОМ
Основным отличием псевдобульбарного синдрома является то, что, будучи параличом центральным, он не ведет к выпадению стволовых рефлексов, связанных с продолговатым мозгом.
Клиническая картина:
При одностороннем поражении надъядерных путей никаких расстройств функции языкоглоточного и блуждающего нервов не наступает вследствие двусторонней корковой связи их ядер. Возникающее при этом нарушение функции подъязычного нерва проявляется лишь отклонением языка при высовывании в сторону, противоположную очагу поражения (т.е. в сторону слабой мышцы языка). Расстройства речи при этом обычно отсутствуют. Таким образом, псевдобульбарный синдром возникает только
при двустороннем поражении центральных двигательных нейронов IX, Х и XII пар
51
черепных нервов. Как и при любом центральном параличе, атрофии мышц и изменения электровозбудимости при этом не бывает.
Кроме дисфагии, дизартрии, выражены рефлексы орального автоматизма: назолабиальный, губной, хоботковый, ладонно-подбородочный Маринеску – Радовичи, а также насильственные плач и смех. Отмечается повышение подбородочного и глоточного рефлексов.
Признаки |
Бульбарный синдром |
Псевдобульбарный синдром |
Дисфония |
|
|
Дизартрия |
|
|
Дисфагия |
|
|
Атрофия мышц языка |
|
|
Оральные рефлексов |
|
|
Насильственные смех |
|
|
и плач |
|
|
Свисание небной |
|
|
занавески |
|
|
Фибрилляции на |
|
|
языке |
|
|
Повышение |
|
|
глоточного, небного и |
|
|
нижнечелюстного |
|
|
рефлексов |
|
|
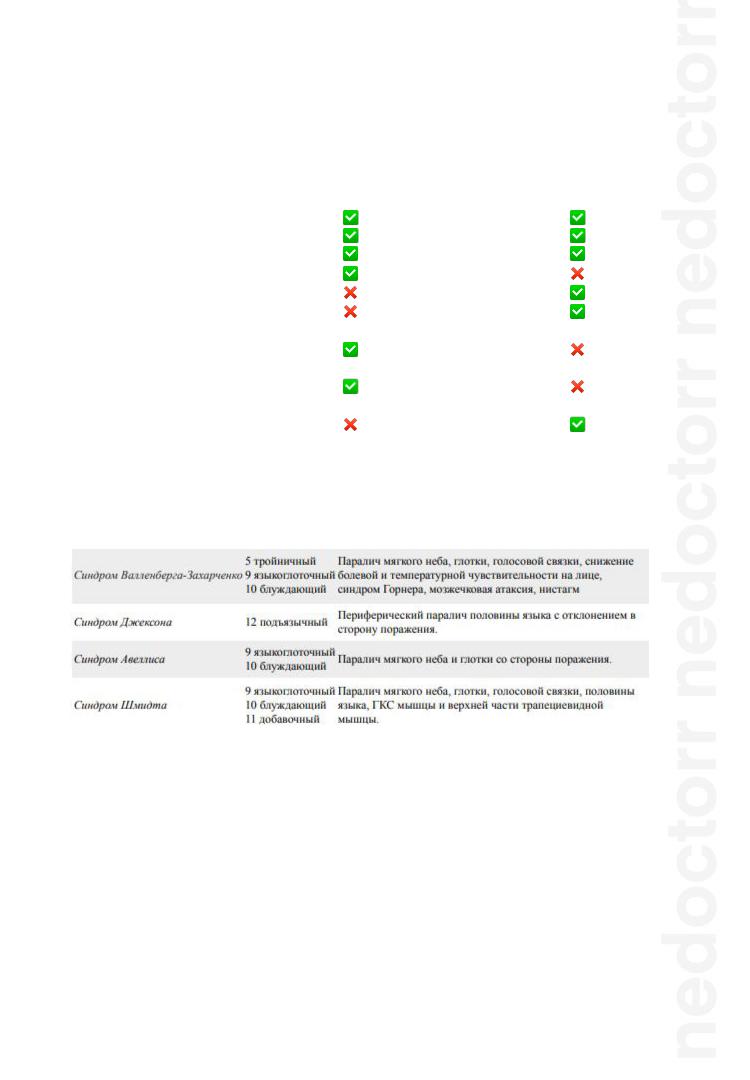
БУЛЬБАРНЫЕ АЛЬТЕРНИРУЮЩИЕ СИНДРОМЫ
Синдром Маринеску-Радовичи - сокращение подбородочной мышцы на одноименной стороне при штриховом раздражении кожи в области возвышения большого пальца.
52

8. Симптомы поражения мосто-мозжечкового угла.
Мосто-мозжечковый угол (ММУ) – область,
расположенная у основания черепа в месте смыкания варолиева моста, продолговатого мозга и мозжечка. Отсюда отходят две пары черепных нервов – лицевой (VII) и преддверно-
улитковый (VIII). В непосредственной близости проходят также отводящий (VI) и тройничный нервы (V). Поэтому поражение этой области вызывает ухудшение слуха, головные боли, нарушение работы лицевых и глазных мышц.
Синдром мосто-мозжечкового угла:
складывается из клиники поражения V, VII, VIII пары и мозжечковой симптоматики (со стороны поражения).
Этиология поражения мосто-мозжечкового угла:
- невринома слухового нерва
-спаечный процесс о в области мостомозжечкового угла
Симптомы поражения мосто-мозжечкового угла:
Ипсилатеральные клинические симптомы:
Снижение слуха, шум в ушах (поражение VIII нерва);
Периферический парез мышц лица (поражение лицевого нерва),
Нарушением чувствительности на лице (поражение тройничного нерва);
Мозжечковая атаксия, нистагм, снижение мышечного тонуса (поражение мозжечка).
Также может присутствовать выпадение вкуса на передних 2/3 языка.
Снижение краниального рефлекса (за счет эфферентной части рефлекторной части этого рефлекса). Проверяется рефлекс: больной смотрит вверх, врач оттягивает вниз нижнее веко и ватной палочки касается склеры. Мигательного рефлекса не будет либо он будет снижен.
Контралатерально очагу поражения часто определяется пирамидная недостаточность, которая, как правило, не доходит до степени выраженного центрального гемипареза.
53
9. Глазодвигательные расстройства.
В группу глазодвигательных нервов входят:
III пара – глазодвигательный нерв;
IV пара – блоковый нерв;
VI пара – отводящий нерв.
Скотомы – выпадение внутренних (центральных) участков полей зрения. Наблюдается при поражении сетчатки, диска и неполного поражения ствола зрительного нерва.
Амавроз – полное выпадение целого поля зрения при поражении зрительного нерва (правый или левый).
Гемианапсия –выпадение участков полей зрения в обоих глазах при поражении зрительного тракта.
Гомонимные – выпадение правых/левых полей зрения, гетеронимные – наружных/внутренних.
VI ПАРА – ОТВОДЯЩИЙ НЕРВ
Отводящий нерв является двигательным
Анатомия:
1.Ядро (двигательное) VI пары расположено дорсально в варолиевом мосту в дне ромбовидной ямки под возвышением лицевым бугорком. Возвышение образуется благодаря наличию здесь оплетающих сверху ядро VI нерва волокон лицевого нерва.
2.Корешковые волокна направляются от ядра к основанию и выходят стволиком на границе моста и продолговатого мозга на уровне пирамид.
3.Далее, нерв направляется вперед и через верхнюю глазничную щель выходит из черепа в орбиту, где иннервирует единственную мышцу
— m. rectus externus (прямая наружная мышца), поворачивающую глазное яблоко кнаружи.
Поражение VI пары:
Поражение ядра: характеризуется периферическим параличом или парезом лицевой мускулатуры и альтернирующим (на противоположной стороне) центральным параличом конечностей — так называемый синдром Фовилля. Кроме того, ядерные или околоядерные очаги влекут за собой не только паралич m. recti externi, но и паралич взора в направлении пораженной мышцы и очага.
Поражение нерва или корешка: вызывают изолированный паралич m. recti externi, что обусловливает сходящееся косоглазие, невозможность поворота данного глазного яблока кнаружи, двоение в глазах (диплопия), особенно при взгляде в сторону пораженной мышцы, иногда головокружение и вынужденное положение головы.
54
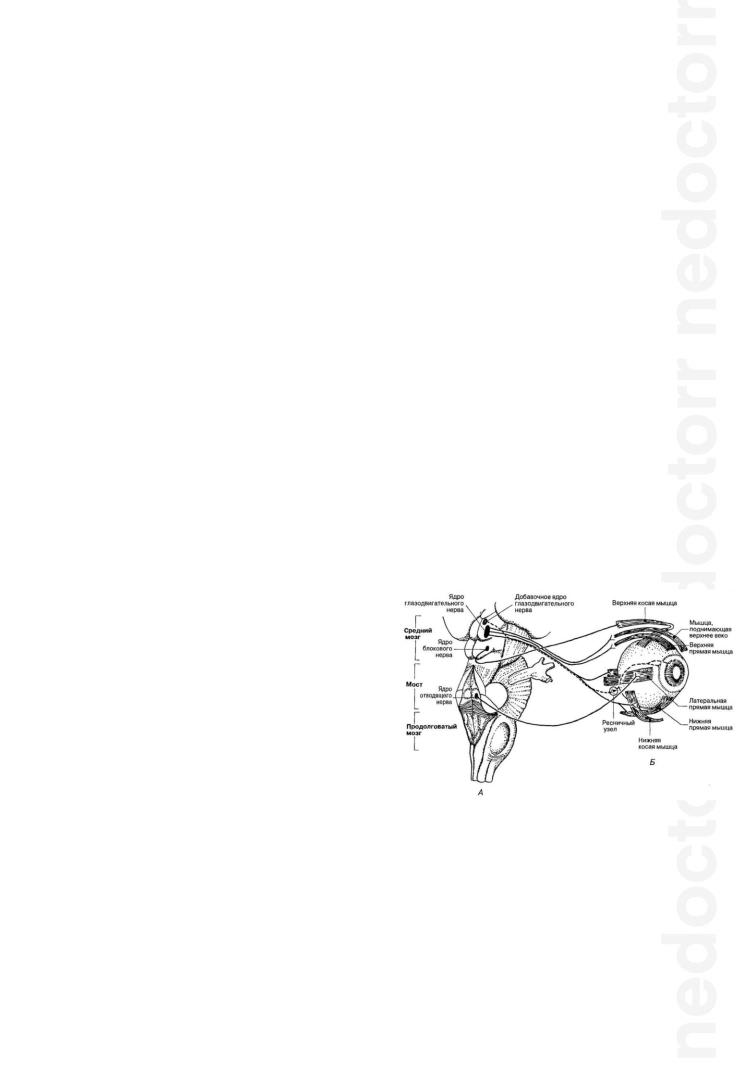
IV ПАРА – БЛОКОВЫЙ НЕРВ
Блоковый нерв является двигательным
Анатомия:
Волокна нерва исходят из ядра, расположенного в дне сильвиева водопровода на уровне задних бугров четверохолмия.
Особенности выхода этого нерва из мозга заключаются в том, что волокна от клеток ядра направляются кверху, обходят сильвиев водопровод и выходят не на основании, а дорсально, перекрещиваясь в переднем мозговом парусе.
Выйдя позади четверохолмия, нерв обходит вокруг ножки мозга и по основанию черепа проходит к верхней глазничной щели, через которую и покидает череп, иннервируя в орбите единственную мышцу — m. obliquus superior (верхняя косая мышца), поворачивающую глазное яблоко кнаружи и вниз.
Поражение IV пары:
При наблюдающемся крайне редко изолированном поражении блокового нерва отмечается сходящееся косоглазие и диплопия только при взгляде вниз.
Весьма характерной является жалоба больного на двоение в глазах только в том случае, если он смотрит себе под ноги (например, при спуске с лестницы); при взгляде прямо перед собой, вверх и в стороны — диплопия не возникает.
IIIПАРА – ГЛАЗОДВИГАТЕЛЬНЫЙ НЕРВ
Глазодвигательный нерв является двигательным
Анатомия:
Ядро глазодвигательного нерва расположено в дне сильвиева водопровода, на уровне передних бугров четверохолмия.
Волокна из клеток ядра идут главным образом на свою (частично на противоположную) сторону, направляются вниз и выходят на основание мозга, на
границе моста и ножек с медиальной стороны последних.
Из черепа нерв выходит вместе с IV и VI нервами и r. ophthalmicus n. trigemini через верхнюю глазничную щель, иннервируя 5 наружных (шоперечнополосатых) и 2 внутренние (гладкие) мышцы.
Ядра глазодвигательного нерва состоят из пяти клеточных групп: два наружных крупноклеточных ядра, два мелкоклеточных ядра (Якубовича) и одно внутреннее, непарное, мелкоклеточное ядро (Перлеа).
Из парного наружного крупноклеточного ядра исходят волокна для следующих наружных мышц:
55

1)Мышца, поднимающее верхнее веко — поднимает верхнее веко;
2)Верхняя прямая мышца — поворачивает глазное яблоко кверху и несколько кнутри;
3)Внутренняя прямая — двигает глазное яблоко кнутри;
4)Нижняя косая— поворачивает глазное яблоко кверху и несколько кнаружи;
5)Нижняя прямая — двигает глазное яблоко книзу и несколько кнутри.
Из парного мелкоклеточного (парасимпатического) ядра Якубовича идут волокна к гладкой внутренней мышце глаза — m. sphincter pupillae, суживающей зрачок.
Из непарного внутреннего мелкоклеточного (аккомодационного) ядра выходят парасимпатические волокна для ресничной мышцы (функция аккомодации).
Волокна и от парных и от непарных мелкоклеточных ядер не непосредственно достигают сфинктера зрачка и ресничной мышцы, а прерываются в ресничном узле, откуда уже волокна второго нейрона (безмякотные) проводят импульсы до названных мышц.
Поражение III пары:
При полном параличе III пары наблюдается следующее:
Птоз (ptosis) — глаз закрыт опущенным верхним веком
Глазное яблоко повернуто кнаружи и слегка вниз (в результате действия сохраненных наружной прямой мышцы и верхней косой мышцы от VI и IV нервов); следовательно, имеется расходящееся косоглазие.
При поднятом верхнем веке отмечается диплопия.
Зрачок расширен (антагонистическое действие дилататора зрачка от симпатического ствола).
Имеется паралич, аккомодации (поражен m. ciliaris), почему и ухудшается зрение на близкие расстояния.
Конвергенция, движения пораженного глазного яблока вверх и кнутри невозможны; значительно ограничены движения его книзу
Глаз несколько выстоит из орбиты (вследствие потери тонуса ряда наружных мышц глаза) — экзофтальм.
При процессах внутри мозгового ствола (в ножке мозга) паралич III пары обычно сопровождается центральным параличом противоположных конечностей (альтернирующий синдром Вебера) вследствие поражения одновременно с волокнами
56

III нерва пирамидных путей, совершающих ниже перекрест. При очагах, расположенных на этом же уровне, но более дорсально, с вовлечением в процесс красного ядра, наблюдается альтернирующий синдром Бенедикта (паралич III нерва и мозжечковая атаксия в противоположных конечностях).
Если к полному параличу III нерва присоединяется поражение IV и VI пар, то движения глазного яблока отсутствуют вовсе — ophthalmoplegia totalis, или completa.
При изолированном поражении только мелкоклеточных ядер наблюдается так называемая ophthalmoplegia interna (выпадение функций только внутренних мышц).
При поражении только наружных крупноклеточных ядер — ophthalmoplegia ехterna.
При поражении самого глазодвигательного нерва тоже не всегда наблюдается картина полного его паралича; возможно более ограниченное выпадение функций вследствие нарушения проводимости лишь части волокон нерва.
Параличи отдельных глазодвигательных нервов (III, IV и VI нервы) всегда бывают периферическими. Только при двухсторонних и притом обширных надъядерных процессах, выключающих центральные нейроны, идущие от обоих полушарий к ядрам, может возникать двухсторонняя офтальмоплегия центрального типа, так как по аналогии с большинством двигательных ядер черепных нервов ядра III, IV и VI нервов имеют двухстороннюю корковую иннервацию.
Обследование пациента:
1.Наружный осмотр может выявить следующие нарушения:
При поражении мышцы, поднимающей верхнее веко (III нерв) виден птоз — опущение верхнего века;
Расходящееся косоглазие указывает на недостаточность прямой внутренней мышцы (III нерв), сходящееся — на недостаточность наружной прямой мышцы (VI нерв).
2.Выявление диплопии:
При жалобах на диплопию необходимо выяснить, поражение какой мышцы (или нерва) вызывает это расстройство. Напомним, что диплопия возникает или усиливается при взгляде в сторону пораженной мышцы. Недостаточность наружных и внутренних прямых мышц вызовет двоение в горизонтальной плоскости, а других мышц — в вертикальной или косых плоскостях. Еще отчетливее диплопия выявляется, если один глаз больного прикрыть цветным стеклом. Заметная иногда сразу разница в величине зрачков (анизокория), равно как и деформация их, должны настораживать внимание исследующего, но далеко еще не всегда доказывают наличие поражения глазодвигательного нерва (возможны врожденные особенности, последствия перенесенной травмы глаза или воспалительного процесса, асимметрия симпатической 3. иннервации и т.д.).
3. В дальнейшем исследуемому предлагается, не двигая головой, следить взором за передвигаемым кверху, книзу, вправо и влево пальцем или молоточком, причем может быть обнаружен паралич или парез какой-либо наружной мышцы или глаза или взгляда. При отведении глазных яблок в стороны исследуется обычно и нистагм.
57

Конвергенция и сопутствующее ей сужение зрачков (реакция зрачков на аккомодацию с конвергенцией) исследуется путем перевода взора с дальнего расстояния на близко поставленный перед глазами предмет (палец исследующего, молоточек).
4. Чрезвычайно важным является исследование зрачковой реакции на свет.
Проверяется как прямая, так и содружественная реакция каждого зрачка в отдельности. Лицо больного обращено к источнику света, глаза открыты; исследующий, закрывая сначала плотно своими ладонями оба глаза исследуемого, отнимает быстро одну из своих рук, наблюдая таким образом прямую реакцию данного зрачка на свет; так же исследуется другой глаз. Для обнаружения содружественной реакции один глаз исследуемого закрывается ладонью; в остающемся открытом наблюдается при этом расширение зрачка: при отнятии руки от закрытого глаза в обоих происходит одновременное сочувственное сужение зрачков. То же производится в отношении другого глаза.
Полная утрата зрачковых реакций и на свет и на аккомодацию с конвергенцией называется полной неподвижностью зрачка.
Утрата реакции на свет при сохраненной возможности сужения при конвергенции с аккомодацией называется симптомом Аргайл-Робертсона и наблюдается почти исключительно при спинной сухотке и прогрессивном параличе. Значительно реже наблюдается обратное: сохранность реакции зрачка на свет при отсутствии реакции на аккомодацию с конвергенцией.
ВЗОР
Взор – содружественное движение двух глаз. Сочетанное движение глаз в горизонтальной плоскости обусловлено особенностями иннервации глазных мышц. Импульсы от коркового центра взора второй лобной извилины проходят через ножку внутренней капсулы, ножку мозга, переходят на противоположную сторону на уровне ствола и заканчиваются в мостовом центре взора на клетках ретикулярной формации. Оттуда они доходят до ядра отводящего нерва и в составе заднего продольного пучка – к ядру глазодвигательного нерва на противоположной стороне. Таким образом, корковый центр взора слева дает движение пары глаз вправо, сокращением противоположной правой наружной прямой мышцы глаза и односторонней левой внутренней прямой.
Медиальный продольный пучок также обеспечивает содружественность движений глаз. Он объединяет волокна от двигательных ядер глазных мышц, спускается до передних рогов шейного отдела СМ, что обеспечивает синхронные повороты головы и глазных яблок. При поражении развивается межъядерная офтальмоплегия – при взгляде в противоположную от поражения сторону, соименное глазное яблоко не смотрит внутрь, а во втором возникает нистагм.
Горизонтальный парез взора. Парез взора вправо – парез мышц справа – не может смотреть вправо – глаза смотрят влево.
Центральный гемипарез присутствует из-за повреждения пирамидных путей. Поскольку пирамидный перекрестнаходится ниже места поражения, то конечности поражены с противоположной стороны от пораженных мышц глаза.
58

1)Поражение коркового центра взора – глаза смотрят на очаг и здоровые конечности, центральный гемипарез в противоположных от очага конечностях.
2)Поражение мостового центра взора – глаза смотрят на пораженные конечности – центральный гемипарез в противоположных конечностях. Я запуталась
Синдром Парино – вертикальный парез взора – возникает при поражении четверхолмия среднего мозга, сопровождается параличом аккомодации и утратой реакции зрачков на свет.
Синдром Горнера – птоз, миоз и энофтальм. Поражение центральных симпатических волокон, проходящих в стволе.
Повреждение среднего мозга в области ножки может вызвать:
Альтернирующий синдром Вебера –– поражение глазодвигательного нерва и центральный гемипарез в на противоположных конечностях.
Альтернирующий синдром Бенедикта – поражение глазодвигательного нерва и мозжечковая атаксия в противоположных конечностях.
Офтальмоплегия – парез одной или нескольких мышц глаза, из-за чего нарушается его движение.
Наружная – поражение поперечно-полосатых мышц – проявляется ограничением подвижности глазного яблока, диплопией (двоение), птозом (опущение верхнего века).
Внутренняя – поражение гладких мышц глаза – мидриаз (расширение зрачка), паралич аккомодации, утрата зрачковых реакций на свет и конвергенцию.
Гладкие внутренние мышцы глаза:
•Ресничная мышца растягивает и уплощает хрусталик
•Сфинктер зрачка – сужает зрачок
•Дилататор зрачка – расширяет зрачок – иннервация симпатическими волокнами
59
10. Симптомы поражения I и II пар черепных нервов.
I и II пара ядер не имеют!
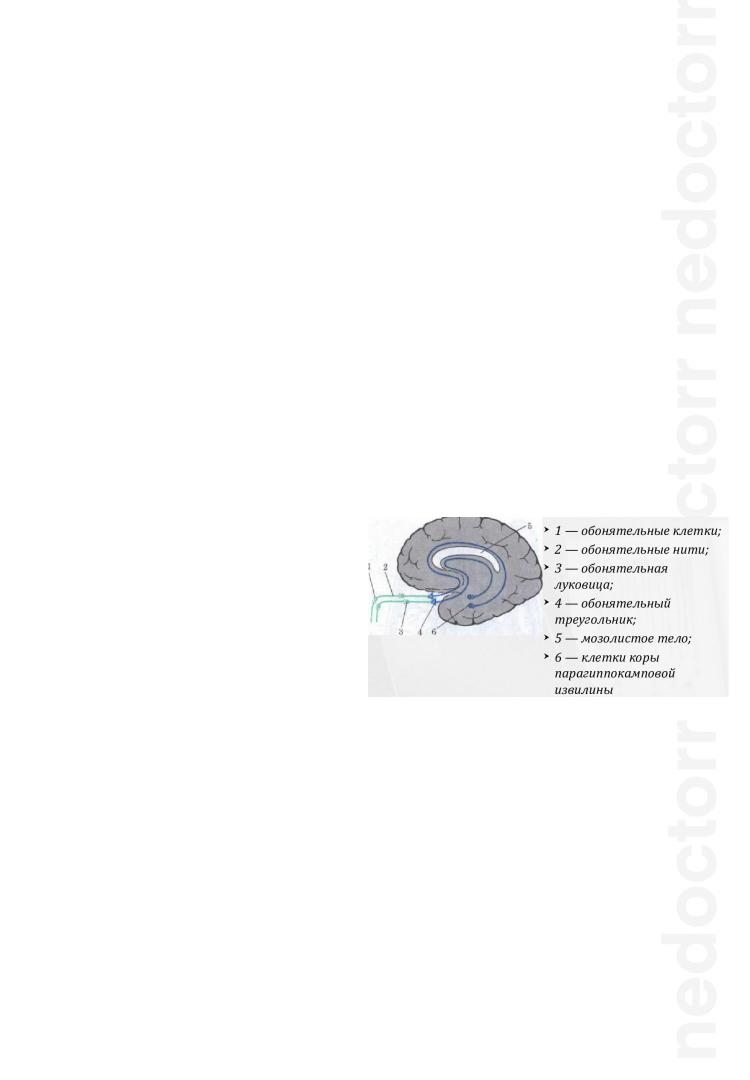
I ПАРА – ОБОНЯТЕЛЬНЫЙ НЕРВ
Обонятельный нерв является чувствительным нервом.
Анатомия:
I нейроны – рецепторы слизистой оболочки средней и верхней раковины носа. Аксоны этих нейронов собираются в обонятельные нити (18 шт) и направляются через решетчатую пластинку к лобной доле - базальным отделам ГМ. На базальной поверхности лобной доли находится II нейрон.
II нейроны – обонятельные луковицы на базальной поверхности лобной доли. Аксоны вторых нейронов перекрещиваются, формируя обонятельные тракты, но перекрест совершают только медиальные волокна, а латеральные остаются на своей стороне.
Обонятельные тракты направляются в глубинные структуры височной доли, чтобы пройти через первичные корковые центры (подкорковые центры).
IIIнейрон располагается в подкорковых центрах:
Обонятельный треугольник
Продырявленное вещество
Прозрачная перегородка
Аксоны третьего нейрона выходят на кору – на медиобазальный висок (гипокампальная область).
Корковый конец –
парагиппокампальная извилина и крючок.
Важно отметить, что первичные
обонятельные центры связаны с корковыми территориями (uncus височной доли) как своей, так и противоположной стороны; переход части волокон на другую сторону происходит через переднюю комиссуру. Названное обстоятельство объясняет отсутствие аносмии или гипосмии при одностороннем поражении корковых центров.
Поражение обонятельного нерва:
Двухсторонние расстройства обоняния большого значения в неврологической диагностике не имеют, так как слишком часто являются результатом заболеваний носовой полости и носовых ходов или бывают врожденными (поражается I нейрон).
Патологические процессы в лобной доле и на основании (передняя черепная ямка) ведут к односторонней аносмии или гипосмии (утрата или понижение обоняния).
Раздражение височной доли вызывает иногда обонятельные галлюцинации, являющиеся обычно аурой наступающего вслед за ними припадка корковой или джексоновской эпилепсии.
60
